Можно ли удалить желчный пузырь при его воспалении
Удаление желчного пузыря – это операция (холецистэктомия), при которой пораженный орган иссекают и удаляют. Основными показаниями к хирургическому лечению являются различные формы холецистита, а также наличие отверстия в стенке желчного пузыря. Операция может быть запланированной и экстренной. Плановое удаление легче переносится больными, улучшает самочувствие, избавляет от таких симптомов, как боль, тошнота. Экстренная холецистэктомия в несколько раз сложнее, часто требует длительного восстановления. Если не делать операцию, развиваются осложнения, при которых риск летального исхода в несколько раз выше, чем от любых последствий планового удаления.
Роль желчного пузыря
Небольшой «мешочек» грушевидной формы, расположенный на висцеральной поверхности печени, называется желчным пузырем (ЖП). Он является резервуаром для хранения желчи, которая вырабатывается клетками печени и выполняет важные функции в процессе пищеварения.
Ежедневно в пузырь поступает до 2 л желчи. Здесь она скапливается и становится более густой. При поступлении пищевого комка из желудка в 12-перстную кишку, желчный пузырь сокращается, выбрасывая порцию желчи в дуоденальное пространство. Это необходимо для расщепления жиров, повышения выработки активных ферментов, обеззараживания содержимого кишечника.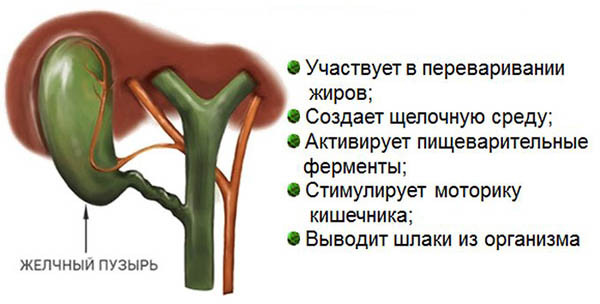
При нарушении работы желчного пузыря нарушается отток желчи, что приводит к дисбалансу составляющих секрета, воспалению органа. Застойные явления провоцируют образование билиарного сладжа (осадка), из которого со временем формируются камни. Постепенно конкременты наполняют пузырь, вызывая опасные осложнения, желтуху и дисфункцию органа. Вот почему возникает необходимость удаления желчного.
Показания и противопоказания
Применение консервативных методов до сих пор себя не оправдало. В большинстве случаев холецистэктомия – это лучший, а иногда единственный путь сохранения жизни и здоровья больного. Когда нужно удаление:
- желчнокаменная болезнь;
- острый, хронический холецистит;
- холестероз – накопление холестерина в стенке желчного пузыря;
- перфорационное повреждение органа;
- наличие камней в протоке;
- новообразования различного генеза;
- частые желчные колики;
- неэффективность консервативной терапии.
Операция не проводится женщинам в первые и последние три месяца беременности, пациентам с острыми инфекциями, тяжелыми заболеваниями сердца, легких. Преклонный возраст не является противопоказанием, при необходимости операцию делают пожилым пациентам. Операция на желчном пузыре не проводится при наличии его врожденных дефектов, деструкции стенки органа, а также сильном воспалительном процессе в области шейки желчного пузыря.
Можно ли обойтись без операции
Конкременты, формирующиеся из желчи, бывают твердыми и мягкими, размером с песчинку или достигать нескольких сантиметров в диаметре. Камень может быть один, а иногда встречается несколько десятков образований. Но не величина конкрементов, ни их количество не играет особой роли. К тяжелым последствиям может привести даже маленький камешек. Если он начинает двигаться, это чревато развитием воспаления.
Срочной резекции желчного пузыря не избежать при следующих состояниях:
- закупорке желчного протока;
- разрыв органа;
- гангренозный холецистит;
- абсцесс;
- движение камней;
- нагноения с угрозой перитонита или общего заражения крови.
 Сегодня медицине неизвестны безоперационные методы лечения, избавляющие от камней. Их растворение, дробление обеспечивает лишь временное облегчение, но не воздействуют на главную причину образования конкрементов. Поэтому, излечение возможно только после удаления желчного пузыря. Отказываться от операции опасно для жизни. Запущенные формы заболеваний приведут к тяжелым проблемам, требующим сложного, длительного лечения.
Сегодня медицине неизвестны безоперационные методы лечения, избавляющие от камней. Их растворение, дробление обеспечивает лишь временное облегчение, но не воздействуют на главную причину образования конкрементов. Поэтому, излечение возможно только после удаления желчного пузыря. Отказываться от операции опасно для жизни. Запущенные формы заболеваний приведут к тяжелым проблемам, требующим сложного, длительного лечения.
Как проходит холецистэктомия
Плановую резекцию делают в период ремиссии, когда отсутствуют боли в правом подреберье, желтушность кожных покровов, сильная тошнота, рвота. Оперативное вмешательство – всегда сильный стресс для организма, а в данном случае человеку легче перенести хирургическое лечение. Экстренно удаление показано в случае развития осложнений, наличие которых опасно для здоровья и жизни.
Существует несколько видов операции:
- полостная;
- лапароскопическая;
- холецистэктомия из мини-доступа.
Выбор способа удаления желчного пузыря определяется врачом, зависит от тяжести болезни и общего состояния пациента. Для этого нужно провести полное обследование,что поможет не ошибиться с методикой лечения.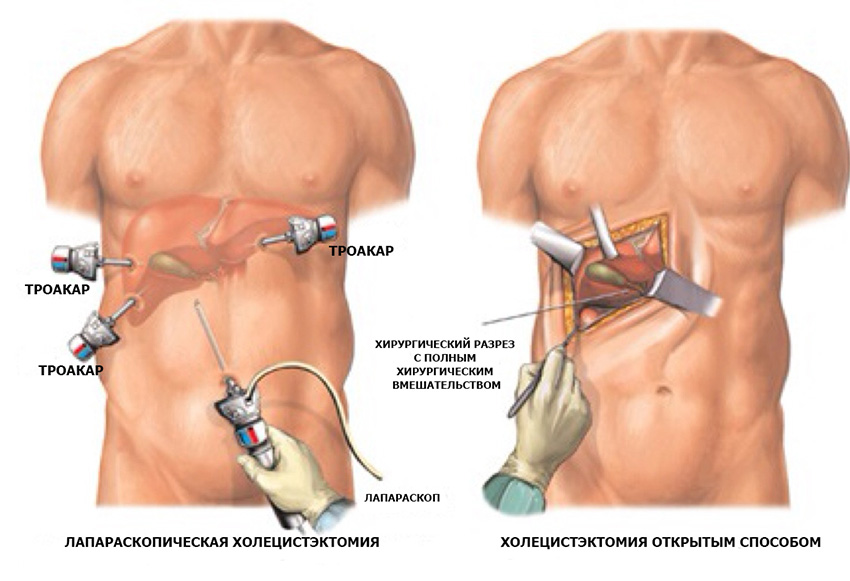
Ход операции
Независимо от способа резекции ЖП, она проводится с соблюдением следующего алгоритма:
- Проводится анестезия – общий наркоз.
- Операционное поле обрабатывается антисептиком, делается разрез на передней брюшной стенке (один или несколько в зависимости от вида операции).
- Поврежденный орган извлекается и удаляется.
После удаления желчного, прижигаются кровеносные сосуды, накладываются швы.
Сравнение способов хирургического лечения
| Вид операции | Лапаротомия (открытая) | Лапароскопия |
| Доступ к пораженному органу | Под правым реберным краем или по срединной линии живота выполняется большой разрез – 15-20 см. | Доступ обеспечивается через 3-4 минипрокола по 0,5-1 см каждый. |
| Степень травматизации | Обширное повреждение. | Минимальная травматизация брюшной стенки. |
| Восстановление | После операции открытым способом пациент находится в стационаре до 14 дней. Физические нагрузки разрешены через 90 дней, трудовая деятельность – спустя 1 месяц. | Нахождение под наблюдением врачей – 1-3 дня. Возвращение на работу – через 10-14 дней. Активная физическая деятельность – через 1 месяц. |
| Когда назначается | Нужна при тяжелых состояниях, которые грозят жизни пациента (перитонит, перфорация, абсцесс и другие). | В рамках планового хирургической терапии является преимущественным способом удаления. |
Последствия удаления
Отсутствие желчного пузыря не критично для пищеварительной системы. После изменения образа жизни, коррекции питания, организм быстро приспосабливается к новым условиям и функционирует в привычном режиме. Печень продолжает вырабатывать желчь, но после операции по удалению желчного пузыря, она напрямую поступает в 12-перстную кишку.
Если больной употребляет насыщенную жирами пищу, объема желчи не хватает, пациент страдает от нарушения работы кишечника – жидкого стула, тошноты, повышенного газообразования. Неполное расщепление липидов у мужчин и женщин приводит к дефициту незаменимых жирных кислот и плохому усвоению некоторых витаминов.
В первые 3 месяца в организме происходит адаптация работы органов брюшной полости, которые участвуют в пищеварении:
- В желудочном соке увеличивается количество слизи, понижается кислотность.
- Поджелудочная железа продуцирует больше инсулина и трипсина.
- Изменяется микрофлора кишечника – увеличивается численность лакто- и бифидобактерий.
- В процессе расщепления липидных соединений участвует желудочный сок и секрет поджелудочной железы.
- Чаще наблюдаются диспепсические явления – изжога, отрыжка, понос, урчание в животе.
- После удаления желчного пузыря печень более восприимчива к возбудителям инфекционных болезней.
 Пока желудочно-кишечный тракт не приспособился к отсутствию порционного выброса желчи, больной будет жаловаться на икоту, чувство горечи во рту. Обычно процесс адаптации длится от полугода, а у пожилых пациентов до 18 месяцев. Удаление пузыря отрицательно сказывается на адсорбции антиоксидантов, которая резко снижается. Это грозит усилением окислительных реакций и опасностью раннего старения, как мужчин, так и женщин.
Пока желудочно-кишечный тракт не приспособился к отсутствию порционного выброса желчи, больной будет жаловаться на икоту, чувство горечи во рту. Обычно процесс адаптации длится от полугода, а у пожилых пациентов до 18 месяцев. Удаление пузыря отрицательно сказывается на адсорбции антиоксидантов, которая резко снижается. Это грозит усилением окислительных реакций и опасностью раннего старения, как мужчин, так и женщин.
Что беспокоит в первые дни после операции
Сразу после выхода из наркоза у человека появляется выраженная жажда, тошнота, иногда рвота. В первые 12 часов после операции у мужчин и женщин наблюдаются следующие симптомы:
- жжение на лбу, в ротовой полости;
- сильное чувство голода;
- нарушение чувствительности (онемение) конечностей;
- слуховые галлюцинации.
В последующем возникают боли в правом боку и нестерпимое зудящее ощущение в области швов.
Ранние и поздние послеоперационные осложнения
После лапароскопии у большинства пациентов никаких последствий после удаления желчного пузыря не наблюдается. Риск возникновения осложнений резко возрастает, если орган удаляют в ходе полостной операции. К ранним патологическим последствиям относятся:
- прокол 12-перстной кишки хирургическими инструментами;
- внутреннее кровотечение из печени;
- инфицирование при нарушении стерильности.
В послеоперационный период может развиться:
- воспаление начального отдела кишечника (дуоденит);
- гастродуоденальный рефлюкс – заброс желчи в желудок;
- гастрит – воспаление слизистой желудка;
- послеоперационная грыжа в области шва;
- сильные боли в области кишечника;
- билиарный панкреатит;
- желтуха – при формировании рубца, перекрытии камнем протока;
- воспалительное поражение тонкого и толстого кишечника (энтероколит).
Спаечный процесс, как последствие после холецистэктомии, грозит сужением желчных протоков за счет образования рубцов.
Постхолецистэктомический синдром
Нередко, после того, как вырезали желчный пузырь, у пациента появляются следующие признаки:
- тошнота, метеоризм, горечь во рту, диарея или запоры;
- боль в правом подреберье с иррадиацией в плечо и ключицу справа;
- бледность кожных покровов, слабость;
- повышение температуры тела до субфебрильных значений;
- механическая желтуха.
Этот комплекс симптомов – распространенное осложнение после холецистэктомии, называемое постхолецистэктомическим синдромом. Причиной его развития является дисфункция сфинктера Одди. Проблема заключается в постоянном напряжении круговой мышцы из-за отсутствия сигнала о наполнении пузыря желчью.
 В большинстве случаев данный синдром – это следствие операции по резекции пузыря. Дополнительными причинами могут стать провоцирующие факторы:
В большинстве случаев данный синдром – это следствие операции по резекции пузыря. Дополнительными причинами могут стать провоцирующие факторы:
- запущенный гастрит;
- хронический колит;
- язвенное поражение желудка и 12-перстной кишки;
- гепатит – воспаление печени;
- панкреатит хронического течения.
Поэтому, если удален желчный пузырь и появились такие последствия, важно перейти на лечебную диету и прием медикаментов по назначению врача.
Реабилитация
Срок восстановления у разных пациентов может значительно отличаться. Длительность реабилитационного периода зависит от типа оперативного вмешательства. После лапароскопии достаточно 2 недель. Если пузырь вырезали полостным способом, на реабилитацию может потребоваться несколько месяцев. Влияет на восстановление общее состояние и возраст пациента. У пожилого человека обменные процессы замедляются, почему и перестройка процессов в организме более длительная.
Весь реабилитационный период можно разделить на несколько этапов:
- Ранний – первые дни, когда наблюдаются самые неприятные последствия после удаления органа и наркоза.
- Поздний – первые 7 дней, если пузырь вырезали с помощью эндоскопического оборудования, 14 дней – после лапаротомии. В этот период нормализуется работа дыхательной системы и ЖКТ.
- Амбулаторный – 1-3 месяца после резекции пациент наблюдается у врача, который оценивается степень восстановления всего организма.
- Санаторно-курортное лечение рекомендуется не ранее, чем через 1 год после удаления желчного пузыря.
После выписки больному стоит регулярно обследоваться и в точности выполнять все предписания врача по питанию, образу жизни, двигательной активности.
Медикаментозная терапия
После удаления пузыря важно предупредить застойные явления в печени. Если желчь густая, а операции предшествовала ЖКБ, нарушение оттока грозит образованием камней в желчных протоках. Чтобы уменьшить вероятность появления осложнений после удаления желчного пузыря, надо принимать лекарственные средства:
| Фармакологическая группа | Наименования | Действие |
| Ферменты | Мезим, Креон, Фестал | Решает вопрос о восстановлении баланса ферментов для комфортного пищеварения. Их прием особенно важен на начальном этапе, когда человеку предстоит адаптироваться жить без желчного. |
| Желчегонные | Аллохол, Холосас, Холензим | Препараты обеспечивают регулярную эвакуацию желчи из печени. |
| Спазмолитики | Но-Шпа, Дюспаталин, Мебеверин | Применяются для устранения спазмов желчных протоков и нормализации оттока желчи. Уменьшают боли в правом боку, спазмы кишечника, устраняют метеоризм. |
| Гепатопротекторы | Карсил, Урсофальк, Урдокса | Ускоряют восстановление клеток печени, а также оказывают легкое противовоспалительное действие. |

Диета
Изменение режима и рациона питания влияет на самочувствия человека, которого оперировали. После того, как удалили желчный пузырь, пациента переводят на строгую диету. В первые 2 месяца разрешается употребление только легкой пищи, прошедшей тщательную термообработку. В дальнейшем меню составляется с учетом разрешенных продуктов:
| Можно | Нельзя |
| Суп на бульоне без жира | Жирная рыба, мясо |
| Фрукты, овощи в отварном и запеченном виде | Копчености, полуфабрикаты |
| Куриная грудка | Крепкий кофе, чай, сладкие газированные напитки |
| Котлеты из нежирных сортов мяса или рыбы, приготовленные на пару | Сдоба, пирожные, торты с кремом |
| Свежие кисломолочные продукты с низким содержанием жира | Щавель, шпинат, белокочанная капуста, редис, горох фасоль |
| Гречневую, овсяную кашу | Орехи, семечки |
| Масла в ограниченном количестве | Сок лимона |
 Из рациона надо удалить жареные, соленые блюда, алкоголь. Рекомендуется переход на дробное питание небольшими порциями 5-6 раз в день. Сырые овощи и фрукты допускаются в небольшом количестве при наличии запоров. Большую часть рациона должны составлять отварные и запеченные овощи. Придерживаться принципов диетического питания нужно постоянно. Любые отклонения негативно влияют не только на пищеварение, но и слаженность работы всего организма.
Из рациона надо удалить жареные, соленые блюда, алкоголь. Рекомендуется переход на дробное питание небольшими порциями 5-6 раз в день. Сырые овощи и фрукты допускаются в небольшом количестве при наличии запоров. Большую часть рациона должны составлять отварные и запеченные овощи. Придерживаться принципов диетического питания нужно постоянно. Любые отклонения негативно влияют не только на пищеварение, но и слаженность работы всего организма.
Гимнастика
Непосредственно после операции исключаются физические нагрузки, и назначается постельный режим. Длительное нахождение в горизонтальном положении чревато застойными явлениями в легких, поэтому после снятия швов врач назначает дыхательную гимнастику и упражнения для суставов. Легкая разминка нужна для питания суставных тканей и профилактики дистрофии хрящей.
Через несколько недель надо выполнять основной комплекс, главная цель которого укрепление брюшного пресса. Упражнения подбираются врачом индивидуально для мужчин и женщин, а для пожилых пациентов учитывается общая функциональность организма. Почему необходима активная работа мышц живота? Специальная гимнастика нормализует отток желчи из протоков и улучшает перистальтику кишечника.
 Для оптимальной нагрузки упражнения стоит выполнять 2 раза в сутки:
Для оптимальной нагрузки упражнения стоит выполнять 2 раза в сутки:
- утром, до завтрака, для стимуляции выработки желчного секрета;
- за 1 час до ночного сна, чтобы нормализовать работу кишечника и предотвратить застой желчи, скопившейся за день.
Через несколько месяцев, как сделали операцию, можно заняться плаванием, катанием на лыжах. По наблюдениям врачей, больные, соблюдающие рекомендации по двигательной активности, быстрее идут на поправку и редко страдают от возможных осложнений.
Жизнь после операции
Большинство пациентов после того, как желчный пузырь удаляют, хорошо себя чувствуют, ведут полноценную и активную жизнь. Для этого стоит соблюдать правила здорового питания, дозировать физические нагрузки и выполнять рекомендации лечащего врача. Чтобы избежать нежелательных проблем, нужно выполнять следующие правила:
- отказаться от алкоголя, курения, крепкого кофе;
- не переутомляться, организовать полноценный сон;
- исключить тяжелые нагрузки и гиподинамию;
- избегать стрессов.
Точное соблюдение врачебных рекомендаций приводит к 100 % выздоровлению. Для больных, продолжающих питаться жирной пищей, пить алкоголь и не соблюдать правила двигательной активности, такое поведение чревато увеличением нагрузки на печень и развитием возможных осложнений.
Видео
В конце статьи предлагаем посмотреть ролик об удалении желчного пузыря:
Операция по удалению желчного пузыря – основной метод лечения заболевания билиарной системы. Несмотря на развитие методов консервативной терапии, полностью избавить от патологий органа может только хирургическое вмешательство. Есть несколько видов операции. Какой из них будет выбран – зависит от состояния пациента и технической базы клиники.
Что такое холецистэктомия
Желчный пузырь (ЖП) – грушевидный орган, находящийся под печенью. Он предназначен для накопления желчи и ее заброса в двенадцатиперстную кишку. Неправильное питание, нездоровый образ жизни и нарушение обменных процессов приводят к заболеваниям ЖП. Орган и протоки могут воспаляться, закупориваться камнями. В таких случаях назначают операцию по удалению желчного пузыря.
Вне зависимости от метода удаления все операции называются холецистэктомия. Для указания типа вмешательства добавляют определяющее слово – лапароскопическая, полостная, мини-доступом, однопортовая. Каждый вид будет отличаться и по стоимости операции.
Хотя орган не жизненно важен, вмешательство проводят хирурги с большим клиническим опытом. Неправильное удаление желчного пузыря грозит тяжелыми последствиями: кровотечениями, повреждениями печени и находящихся рядом органов, излиянием желчи.
Когда нужна операция
Показаниями к холецистэктомии выступают патологии желчного пузыря и его протоков, не поддающиеся медикаментозному лечению. Среди них:
- Желчнокаменная болезнь (ЖКБ). Часто становится причиной для операции. Сопровождается образованием конкрементов, которые закупоривают протоки, провоцируют желчную колику, угрожают прободением желчного пузыря и перитонитом.
- Калькулезный холецистит – одно из проявлений ЖКБ. Характеризуется болями в правом подреберье, горьким привкусом, тошнотой, желчной коликой.
- Холецистит – воспаление стенок желчного пузыря, может распространяться на соседние органы. К нему приводят желчекаменная болезнь, локальное нарушение кровообращения. Холецистэктомию по этой причине чаще делают у взрослых пожилого возраста.
- Холестероз. Проявляется отложением жиров в стенке желчного пузыря. Может выявляться случайно, в таких случаях операция холецистэктомии назначается после планового обследования.
- Полипоз. Это образование доброкачественных опухолей – полипов. Показаниями к удалению выступают новообразования, которые быстро растут и превышают 10 мм. Такие формирования склонны малигнизироваться.
Однако есть случаи, когда желчный пузырь не вырезают. Абсолютные противопоказания – острый инфаркт и инсульт, гемофилия, беременность в I и II триместре, перитонит.
Холецистэктомию с осторожностью назначают при желтухе, циррозе, панкреатите, язве желудка и двенадцатиперстной кишки. Вмешательство нежелательно, если диагностирован острый холецистит, длящийся от 3 суток, или пациент в ближайшие полгода перенес операции. Будут ли удалять желчный пузырь с указанными состояниями, рассматривается индивидуально.
Рак желчного пузыря, ожирение III и IV степени, спайки и уплотнения в шейке органа – противопоказания для лапароскопической холецистэктомии (ЛХЭ). Выбирают лапаротомию.
Виды и особенности операций по удалению желчного пузыря
Есть 2 типа холецистэктомии – экстренный и плановый. Первый проводят пациентам с острыми состояниями в день госпитализации. Второй назначают в стандартном порядке, дают 10-14 суток на подготовку к удалению желчного пузыря.
Операция классифицируется по методу проведения. Существуют следующие виды холецистэктомии: лапаротомия, мини-доступом, лапароскопическое вмешательство – классическое и однопортовое. Сколько длится операция по удалению, зависит от техники выполнения, анатомических особенностей, осложнений. Время проведения варьируется от 40 минут до 6 часов.
Открытая полостная операция – лапаротомия
Классическую холецистэктомию делают через разрез – посередине живота или под реберной дугой. Ее назначают, когда невозможно выполнить вмешательство другим способом: при подозрении на онкологию, спайках, ожирении от III степени, риске повреждений стенок желчного, находящихся рядом органов и сосудов.
Такое вмешательство называется лапаротомия. Полостная операция на желчном ранее использовалась повсеместно. Сегодня ее вытеснили современные методы, а к полостному способу прибегают, если нельзя применить другие.
Преимущество лапаротомии – беспроблемный доступ. Врач может осмотреть и исследовать органы.
Сколько времени длится полостная операция по удалению желчного пузыря, зависит от телосложения пациента, есть ли воспаление или камни, осложнений.
В среднем для вырезания органа требуется 4 часа. Даже если возникнут трудности, максимальное время, сколько продлится вмешательство, – 6 часов.
Лапароскопическая холецистэктомия
Операция по удалению желчного с помощью лапароскопа – самая распространенная. Ее используют в 90% случаях.
Лапароскопическая холецистэктомия проводится с помощью эндоскопа. Он состоит из:
- лапароскопа – оптической трубки с линзами, видеокамерами и подсветкой;
- инсуффлятора – подает стерильный газ в брюшную полость;
- троакара – трубки со стилетами, предназначенных для прокалывания тканей;
- аспиратора – для промывания полости и откачивания жидкости;
- эндоскопических инструментов – ножниц, степлеров, зажимов и пр.
Лапароскопическую операцию по удалению желчного пузыря выполняют через проколы размером 1-1,5 см на животе. Делают 4-5 разрезов, в которые вводят инструментарий. Прямого визуального доступа у врача нет, он ориентируется по изображению на мониторе.
При лапароскопии желчный пузырь удаляют через прокол в области пупка, в конце накладывают швы. По времени операция длится до 2 часов, обычно 40-60 минут.
Лапароскопическое удаление желчного пузыря имеет плюсы и минусы. К преимуществам относят:
- малоинвазивность и, как следствие, быструю реабилитацию и восстановление работоспособности;
- кровопотерю до 30-40 мл;
- уменьшенные боли после вмешательства;
- редкие случаи послеоперационных осложнений.
Недостатками считают ограниченный доступ и невозможность провести вмешательство при спайках, ожирении, воспалении, свищах. Если возникли осложнения при лапароскопии, желчный будут удалять классическим способом – полостным.
Однопортовая лапароскопия – SILS
Усовершенствованный метод эндоскопического вмешательства – хирургия одного прокола. Аббревиатура данного способа удаления желчного пузыря – SILS, от английского singl incision laparoscopic surgery. Это разновидность операции лапароскопии, при которой делается всего один 2-сантиметровый прокол в области пупка.
В разрез вставляют гибкий порт SILS с 3 отверстиями. В них вводят все оборудование. Главное требование – гибкость инструментов. Жесткие будут пересекаться друг с другом, и лапароскопия желчного осложнится.
Преимущества методики – в меньшей инвазивности. Она позволяет:
- делать холецистэктомию пациентам вне зависимости от возраста и анатомических особенностей;
- выполнять одновременно несколько вмешательств из одного разреза;
- сократить болевые ощущения и сроки восстановления. Прокол заживает за 2-4 дня, шрамов не остается, больных выписывают спустя сутки.
Минус однопортовой лапароскопии – продолжительность. Время операции по удалению желчного пузыря – 1,5-2 часа.
Холецистэктомия мини-доступом
Этот метод – разновидность классической лапаротомии. Отличие заключается в меньшем разрезе. Если при полостном вмешательстве его длина 20 см, то при мини-доступе – 3-7 см. У хирурга такой же доступ, как и при открытом способе, однако меньше травмируются ткани, а реабилитация легче.
Продолжительность операции по удалению желчного пузыря минидоступом занимает 2 – 3 часа.
Видео: лапароскопическая холецистэктомия, ход операции
Опасна ли операция: возможные осложнения
Последствия возможны при любом хирургическом вмешательстве, холецистэктомия не исключение. Стандартными послеоперационными ухудшениями считают:
- нагноение и расхождение швов – по вине больного или из-за плохой антисептической обработки;
- боли в области живота, при лапароскопическом вмешательстве – иррадиирующие в зону ключиц и грудины из-за введения газа;
- проблемы с пищеварением – так как желчный пузырь удален, 2 недели отмечают диарею, запор, тошноту, несварение.
При осложненной холецистэктомии или по вине хирурга удаление желчного пузыря может быть опасно для человека. К таким случаям относят:
- повреждения сосудов с последующим кровотечением;
- травмы желчных протоков или пузыря с излиянием секрета в брюшную полость – грозит развитием панкреатита;
- перфорация кишечника, печени, других органов;
- метастазирование опухоли в брюшной полости – происходит, если операция проводилась на фоне рака печени или ЖП.
Риск осложнений при лапароскопии – 0,5-1%.
Если хирургическое вмешательство проводилось с помощью эндоскопа и возникло одно из указанных осложнений, лапароскоп извлекают и проводят лапаротомию, поскольку устранить повреждения можно только через открытый доступ. Таким образом, операция по удалению желчного пузыря занимает больше времени.
Последствие, характерное только для операции лапароскопического удаления, – подкожная эмфизема. Она возникает, когда хирург вводит троакар не в брюшную полость, а под кожу, и закачивает газ в эту область. Чаще встречается у больных с ожирением. Осложнение не опасно: воздух удаляют через прокол или он рассасывается сам.
Как подготовиться к операции
Перед холецистэктомией выполняют предварительные меры. Вначале пациент проходит обследование за 1-1,5 недели до холецистэктомии. Больной сдает:
- общий и биохимический анализы крови;
- коагулограмму;
- анализ крови на гепатит, ВИЧ, сифилис;
- мазок из влагалища – для женщин;
- электрокардиограмму, флюорографию и ультразвуковое исследование органов пищеварения.
По показаниям назначают колоноскопию, холангиопанкреатографию, фиброгастроскопию и другие необходимые анализы. К операции допускают, если показатели в пределах нормы. В противном случае состояние пациента вначале стабилизируют, а потом направляют его в хирургическое отделение.
Схема подходит для планового удаления желчного пузыря. В экстренных случаях у хирургов есть всего два часа на подготовку.
За 2 недели до операции с пациентом беседуют хирург и анестезиолог. Они рассказывают о возможных осложнениях, ходе операции, как удаляют желчный пузырь, и объясняют, как подготовиться к холецистэктомии.
Дальше подготовку к лапароскопии или лапаротомии делают самостоятельно. Она включает:
- диету. За 2 недели до холецистэктомии едят легкоусвояемую пищу, которая не провоцирует желчеобразование;
- выполнение лечебной гимнастики, назначенной врачом;
- употребление легкоусваиваемой пищи накануне операции;
- отказ от еды вечером после 18.00 и от питья после 22.00;
- накануне операции на желчный пузырь и утром – прием слабительных средств совместно с проведением клизм.
С утра пациент моется, надевает чистую одежду и сбривает волосы на животе. Перед операционной снимает украшения, очки, контактные линзы.
Как проходит операция по удалению желчного
При любом способе операции по удалению желчного пузыря делается общий наркоз. Дальнейшее проведение хирургического вмешательства различается. Этапы полостной холецистэктомии:
- разрез по срединной линии живота или под реберной дугой;
- определение и перевязка артерии, снабжающей кровью ЖП;
- отсечение желчного пузыря и его изъятие;
- обработка ложи органа;
- установка дренажей по необходимости;
- наложение швов на раны.
Лапаротомия – сложная операция по удалению желчного пузыря. Проще проводится лапароскопия, но у нее есть нюансы.
Перед проведением лапароскопии желчного пузыря пациента укладывают на спину. Возможны 2 положения: врач становится между ног оперируемого или располагается слева. Затем приступает непосредственно к лапароскопической холецистэктомии, ход операции следующий:
- делают 4 прокола: 1-й – выше или ниже пупка, 2-й – под грудиной, 3-й – в 4-5 см под реберной дугой, 4-й – в области пупка;
- в брюшную полость закачивают углекислый газ, чтобы раздвинуть органы, обеспечить видимость и доступ к желчному пузырю;
- вводят лапароскоп, аспиратор и эндоскопические инструменты;
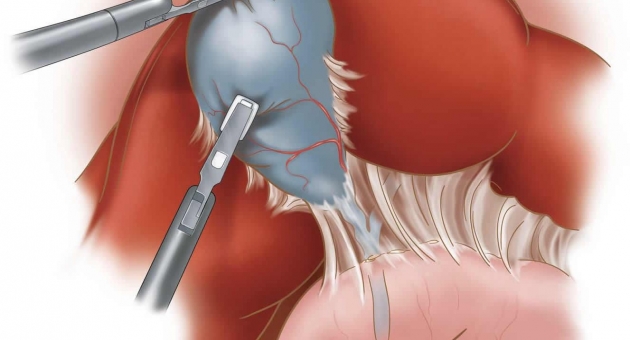
- накладывают зажимы и отсекают ЖП от желчного протока, соединяющего орган с двенадцатиперстной кишкой;
- перерезают артерию и зашивают ее просвет;
- отделяют пузырь, по мере иссечения прижигая электрокоагулятором кровоточащие раны;
- извлекают ЖП через разрез в пупке;
- промывают оперируемую область антисептиком, откачивают жидкость и зашивают проколы.
Это главные моменты. Подробнее о том, как удаляют желчный пузырь лапароскопией или лапаротомией, расскажет лечащий врач.
Техника выполнения других видов холецистэктомии сходна. Так, SILS лапароскопия желчного пузыря делается, как стандартная, только через один прокол. А вмешательство мини-доступом подобно классической полостной, за исключением длины разреза.
После операции
Период восстановления зависит от способа хирургического вмешательства – открытым или лапароскопическим. В первом случае основная реабилитация займет 3 недели, во втором – 7 дней. К работе возвращаются спустя 1-2 месяца или 20 дней соответственно.
Сколько придется лежать в больнице после удаления желчного пузыря, также связано с хирургическим методом: при лапароскопии выписывают на третьи-пятые сутки, при лапаротомии – спустя 1,5-2 недели.
Вне зависимости от способа пациент должен соблюдать общие рекомендации:
- нельзя переворачиваться на кровати, подниматься или ходить 6-7 часов. Затем нужно осторожно прогуливаться по палате или больничному коридору, чтобы не образовались тромбы;
- запрещено есть и пить в первые сутки;
- нельзя мочить швы;
- 4 недели не поднимать тяжести свыше 3 кг, в последующие – больше 5 кг;
- половую жизнь исключают на 2-8 недель.
Со второго дня употребляют отвары трав, шиповника, обезжиренный кефир. На третьи сутки едят легкий бульон, мягкие фрукты, пюре, смузи. Затем диету расширяют перетертым нежирным мясом, супами, кашами, кисломолочными продуктами. Такого режима питания придерживаются 2 недели.
На следующие полгода под запретом жареное, копченое, специи, консервы, крепкий чай, алкоголь, сладости, свежий хлеб, выпечка. Питаются дробно – маленькими порциями 5-7 раз в день. Температура еды – умеренная, комнатная.
Боли после хирургического вмешательства снимают анальгетиками. Показаны антибиотики для предотвращения инфекции, гепатопротекторы, желчегонные препараты и ферменты для нормализации пищеварения. Дополнительно назначают витамины и физиотерапевтические процедуры.
Видео: реабилитация после холецистэктомии
Удаление желчного – не опасное вмешательство, хотя возможны осложнения и накладываются ограничения в период восстановления. Пациенты быстро возвращаются к прежней жизни. Сроки реабилитации зависят от метода хирургического вмешательства. Быстрее она проходит после лапароскопии или SILS. Но у них высокая стоимость: в среднем 50 тыс. и 92 тыс. рублей соответственно. Дешевле обойдется лапаротомия: цена на классическую около 39 тыс. рублей, на холецистэктомию мини-доступом – 33 тыс. рублей.
