Одонтогенные воспаления верхнечелюстных пазух
Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Общие сведения
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области.
Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.

Одонтогенный гайморит
Причины
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
Симптомы одонтогенного гайморита
Острый гайморит
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы.
В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
Хронический гайморит
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.

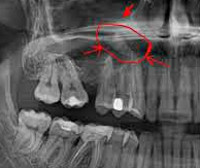
КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Лечение одонтогенного гайморита
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз и профилактика
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Одонтогенное воспаление верхнечелюстной пазухи (гайморит) представляет собой заболевание слизистой оболочки, выстилающей ее. Источниками инфекции могут быть одонтогенные воспалительные очаги, поэтому синусит верхнечелюстной пазухи называется одонтогенным.
Этиология. Воспаление верхнечелюстной пазухи вызывается обычной микрофлорой полости рта, участвующей в развитии острого, обострении хронического периодонтита и находящейся в других одонтогенных очагах.
Патогенез. Источником инфекции чаще являются острый или обострившийся хронический периодонтит верхнего первого, второго большого коренного, второго малого коренного зубов, а также нагноившаяся радикулярная киста, остеомиелит верхней челюсти, воспаление в области ретенированных зубов — клыка, второго малого коренного зуба. Нередко воспаление верхнечелюстной пазухи может быть связано с удалением зубов, особенно травматичным. В таких случаях повреждаются стенки альвеолы, дно верхнечелюстной пазухи, в нее проталкиваются корень или грануляционные околоверхушечные разрастания при кюретаже. При близком расположении верхнечелюстной пазухи к корням малых и больших коренных зубов при лечении может происходить проталкивание через верхушку корня зуба гангренозного распада, попадание пломбировочного материала, что также становится причиной ее воспаления.
Большое значение в развитии одонтогенного воспаления верхнечелюстной пазухи имеют особенности ее анатомического строения (рис. 74). Часто наблюдается близкое расположение корней зубов к ее дну, когда только тонкая прослойка костной ткани отделяет их, или непосредственное прилегание их к слизистой оболочке пазухи. Помимо перечисленных причин, большое значение в патогенезе воспаления верхнечелюстной пазухи имеет состояние защитных реакций организма, что определяет характер процесса.
Патологическая анатомия. Одонтогенное воспаление верхнечелюстной пазухи может иметь острое, по-дострое и хроническое течение. Хроническая форма воспаления иногда сопровождается обострением. Микроскопические изменения слизистой оболочки при воспалении верхнечелюстной пазухи разнообразны.
Морфологические изменения в верхнечелюстной пазухе во многом зависят от патогенеза воспаления. При прободении дна полости,
Рис. 74. Взаимоотношение дна верхне-, челюстной пазухи и зубов верхней челюсти.
проникновении инфекции от пе-риапикальных очагов, попадании инородных тел наблюдаются изменения в ограниченном участке слизистой оболочки. При развитии заболевания вследствие острого остеомиелита, нагноения радикулярной кисты в процесс вовлекается слизистая оболочка всей пазухи.
При остром гайморите отмечаются отек, гиперемия слизистой оболочки пазухи, которая утолщается, уменьшая объем полости и нередко закрывая или суживая отверстие в полость носа. Вначале в слизистой оболочке выражено катаральное воспаление, а далее эпителиальный покров местами пронизывается лимфоцитами и полинуклеара-
ми, местами он слущен. Подслизистый слой набухает, сосуды его расширены, вокруг них образуются инфильтраты и очаговые кровоизлияния. В отдельных участках подслизистого слоя образуются щели разной величины (псевдокисты). Слизистые железы увеличены, из них выделяется секрет, заполняющий полость. Катаральное воспаление через 2—3 дня сменяется гнойным, когда воспалительные изменения в слизистой оболочке более выражены (увеличиваются ее гиперемия, отек). Инфильтрация слизистой оболочки интенсивная — за счет круглоклеточных элементов с преобладанием поли-морфноядерных лейкоцитов, образуются отдельные микроабсцессы. Наблюдаются воспалительные изменения в надкостнице и костной ткани.
Хроническое воспаление верхнечелюстной пазухи морфологически может быть ограниченным и диффузным, полипозным и непо-липозным. При ограниченной неполипозной форме хронического воспаления верхнечелюстной пазухи наблюдаются незначительная гиперплазия и истончение эпителиального слоя. Стенки сосудов в одних участках разрыхлены, в других утолщены. Подслизистая основа увеличена за счет развития рыхлой фуксинофильной волокнистой ткани, где изредка отмечаются коллагеновые фибриллы. При диффузном неполипозном хроническом воспалении наблюдается значительное утолщение слизистой оболочки, вызывающее сужение просвета полости. Эпителиальный слой утолщен, на его поверхности видно значительное число глубоких крипт с выделением слизи. Отмечаются отдельные участки десквамации эпителия, образование эрозий, язв и некроз. При полипозном хроническом воспалении на поверхности стенок полости видны различной величины выбухания, представляющие собой полипозно-грануляционные разрастания, в
одних случаях на ограниченном участке верхнечелюстной пазухи (ограниченная полипозная форма), в других — на всех ее стенках (диффузная полипозная форма). Просвет полости заполнен слизи-сто-гнойным или гнойным содержимым, а при определенной давности заболевания — холестоатомными массами.
Подслизистая основа верхнечелюстной пазухи инфильтрирована лимфоцитами, макрофагами, лимфоидными, плазматическими и круглыми клетками. Сосуды расширены, во многих участках стенка их разволокнена, в некоторых наблюдается склероз сосудистых мембран.
В кости стенок полости при хроническом процессе отмечаются новообразование кости и перестройка ее. При одонтогенном синусите верхнечелюстной пазухи происходит превращение мерцательного эпителия в области полипозных разрастании в многоядерный плоский эпителий.
Клиническая картина. При остром воспалении верхнечелюстной пазухи больные жалуются на боли в подглазничной, щечной областях или во всей половине лица, чувство тяжести, заложенность соответствующей половины носа. Боли усиливаются, иррадиируют в лобную, височную, затылочную области, зубы верхней челюсти. Нередко наблюдаются боли в области больших и малых коренных зубов, чувствительность их при накусывании. Болевые ощущения могут меняться в зависимости от количества накапливающегося экссудата в пазухе и его оттока. После появления из полости носа серозных или серозно-гнойных выделений боли уменьшаются. Отмечаются жалобы на общее недомогание, головные боли, слабость, потерю аппетита. Характерно нарушение обоняния — от понижения до полной его потери.
Общее состояние может быть не нарушено, но чаще наблюдаются повышение температуры до 37,5—38 °С, разной степени выраженности симптомы интоксикации: разбитость, слабость, озноб, плохой сон и др.
При внешнем осмотре обнаруживается припухлость (отек) в щечной и подглазничной областях, у некоторых больных изменений может не быть. Пальпация и перкуссия передней стенки тела верхней челюсти, скуловой кости болезненны. Регионарные лимфатические узлы на стороне поражения увеличены, болезненны. В преддверии полости рта отмечаются покраснение, отечность слизистой оболочки. Перкуссия 2—3 зубов (малых и больших коренных) болезненна. В полости носа с соответствующей стороны наблюдаются отек и гиперемия слизистой оболочки, увеличение средней или нижней раковины и выделение гноя из носового хода, особенно при наклоне головы вниз и вперед. При значительной отечности слизистой оболочки верхнечелюстной пазухи отток гноя может быть затруднен и при риноскопии отделяемого может не быть. Смазывание среднего носового хода и средней носовой раковины 1 % раствором дикаина с одной каплей 0,1 % раствора адреналина позволяет получить отделяемое из пазухи, а при имеющемся оттоке усилить его.
Хронический гайморит часто развивается в результате предшествующего острого процесса в верхнечелюстной пазухе. Больные отмечают головные боли, выделения из соответствующей половины носа, иногда жалуются на боли и чувство тяжести в затылочной области. У некоторых больных хроническое воспаление протекает бессимптомно и жалобы на болевые ощущения отсутствуют.
Вследствие накопления в пазухе воспалительного экссудата появляются боль, чувство распирания, выделения с гнилостным запахом из одной половины носа. Общее состояние удовлетворительное. Повышения температуры тела не наблюдается, но может возникать при обострении процесса. Однако у отдельных больных хроническое воспаление иногда сопровождается вечерним подъемом температуры тела до 37,2—37,5 °С. Больные отмечают снижение трудоспособности, быструю утомляемость, слабость, вялость.
При осмотре конфигурация лица не изменена. Пальпация передней поверхности тела верхней челюсти болезненна. Слизистая оболочка верхнего свода преддверия рта отечна, цианотична. Риноскопия показывает, что слизистая оболочка полости носа в цвете не изменена, но гипертрофирована в пределах нижней и средней носовых раковин. У некоторых больных в среднем носовом ходу видны густое слизисто-гнойное отделяемое или гнойные корки, а также иногда определяются выбухающие полипозные разрастания.
Клиническая картина заболевания верхнечелюстной пазухи при наличии сообщения ее через зубную альвеолу отличается более спокойным течением. Больные жалуются на гнилостный запах, прохождение воздуха изо рта в нос и попадание жидкости при еде из полости рта в нос. Введением зонда через альвеолу зуба можно установить полипозные разрастания, которые легко кровоточат, се-розно-гнойные выделения из пазухи.
Диагноз. Основой диагностики острого синусита являются клиническая картина заболевания, данные обследования и результаты осмотра. На рентгенограмме обнаруживается снижение прозрачности верхнечелюстной пазухи. Рентгеновские снимки зубов позволяют уточнить источник одонтогенной инфекции.
Хроническое воспаление верхнечелюстной пазухи диагностируют на основании жалоб, данных анамнеза, клинических симптомов. Однако в связи с бедностью клинической симптоматики ведущими часто являются рентгенологические данные. На обзорных рентгенограммах придаточных полостей носа видно затемнение верхнечелюстной пазухи (рис. 75). После диагностической пункции и исследования пунктата большое значение имеет введение рентгенокон-трастной массы, которое позволяет установить характер заболевания, его локализацию и протяженность. Производят также внутриротовые снимки, позволяющие уточнить наличие периапикальных очагов.
Дифференциальный диагноз. Острый гайморит следует дифференцировать от острого пульпита, периодонтита, невралгии тройничного нерва. Наиболее сложен дифференциальный диагноз с невралгией. При невралгии ветвей тройничного нерва боли приступообразные, ограничены зоной иннервации одной
из ветвей тройничного нерва, отмечаются точки или участки болезненности, нарушения чувствительности кожи лица или слизистой оболочки полости рта соответственно «курковым зонам».
Хронический синуит верхнечелюстной пазухи следует дифференцировать также от околокорневой кисты, злокачественной опухоли верхней челюсти.
При околокорневой кисте верхней челюсти происходят деформация стенок пазухи, их истончение и нередко резорбция. При пальпации определяются пергаментный хруст или дефект кости и флюктуация. Помогают дифференциальному диагнозу рентгенография и пункция.
Злокачественная опухоль верхней челюсти может исходить ил слизистой оболочки верхнечелюстной пазухи. Сходными симптома ми злокачественной опухоли и синусита верхнечелюстной пазухи являются боли, заложенность носа, гнойные выделения из него. В отличие от воспаления при злокачественной опухоли боли постоянные, выделения из носа кровянистые, зловонные. При исследовании устанавливаются деформация стенок полости, наличие разрастании из альвеолы и в полости носа.
На рентгенограмме, помимо нарушения прозрачности пазухи, отмечается резорбция ее стенок. Правильный диагноз позволяет установить цитологическое или патогистологическое исследование.
2SO
В последние годы увеличилось число случаев аллергических поражений верхнечелюстной пазухи, от которых надо дифференцировать одонтогенный синусит. Для этого необходимо более детально уточнить анамнестические данные и выяснить наличие аллергических реакций (отек Квинке, крапивница, экзема и др.).
Лечение. Терапия воспаления верхнечелюстной пазухи заключается в ликвидации периапикального воспалительного очага, явившегося причиной заболевания верхнечелюстной пазухи. Производят пункцию с промыванием и введением в пазуху антибиотиков, ферментов. Промывают ее также через зубную альвеолу. В полость носа следует закапывать сосудосуживающие средства для ане-мизации слизистой оболочки и создания оттока из пазухи через естественное отверстие носа. Назначают физиотерапевтические процедуры: УВЧ, флздктуоризацию, диатермию, излучение гелий-неонового лазера.
Назначают анальгин, амидопирин, фенацетин, ацетилсалицило-вую кислоту по 0,25—0,5 г 2—3 раза в день, десенсибилизирующие средства — димедрол по 0,03—0,05 г, супрастин по 0,025 г, диазолин по 0,05—0,1 г 3 раза в день. В зависимости от функционального состояния организма и особенностей клинического течения заболевания показаны курс лечения сульфаниламидами, антибиотиками, обшеукрепляющая и стимулирующая терапия. Рано начатое и правильно проведенное лечение, как правило, дает хорошие результаты — наступает полное выздоровление.
При хроническом синусите небольшой давности и ограниченности патологических изменений в пазухе удаляют зуб — источник инфекции, проводят пункции пазухи с промыванием ее и введением лекарственных веществ, а также комплекс лечебных мероприятий, рекомендованный при остром процессе. После такого консервативного лечения может наступить выздоровление. Хроническое воспаление верхнечелюстной пазухи чаще требует радикальной операции — по Колуэллу—Люку. При этой операции удаляют патологические ткани из верхнечелюстной пазухи и делают широкое соустье ее с нижним носовым ходом. Операцию проводят под проводниковым (туберальная, инфраорбитальная, резцовая, небная анестезия), инфильтрационным обезболиванием 1—2 % растворами новокаина, лидокаина или тримекаина и аппликационной анестезией в области нижнего носового хода и нижней носовой раковины 3 % раствором дикаина с адреналином, местной потенцированной анестезией или эндотрахеальным наркозом. Производят разрез по верхнему своду преддверия рта от бокового резца до второго большого коренного зуба. Отслаивают слизисто-надкостничный лоскут и при помощи распатора обнажают переднюю поверхнось тела верхней челюсти. При помощи бормашины, трепанов, костных кусачек формируют костное окно в пазуху и удаляют из нее патологические ткани: утолщенную и измененную слизистую оболочку, полипы, грануляции, инородные тела.
В носовой стенке верхнечелюстной пазухи в области нижнего носового хода делают отверстие размером 1,5х1,5 см, формируя
широкое соустье с полостью носа. Верхнечелюстную пазуху заполняют тампоном, смоченным нодоформнои жидкостью, конец которого через соустье выводят в полость носа. Рану в полости носа зашивают наглухо, накладывая кетгутовые швы. В случае прободения дна верхнечелюстной пазухи и при наличии перфорационного отверстия разрез делают через слизистую оболочку наружной стенки зубной альвеолы, удаляют грануляции до входа в пазуху и особенно тщательно — патологические ткани у перфорационного отверстия со дна верхнечелюстной пазухи.
При ушивании раны в полости рта производят пластическое закрытие перфорационного отверстия (рис. 76). При этом следует учитывать ширину альвеолярного отростка на месте перфорации, протяженность ее (в области одного — двух зубов), наличие руб-цовых изменений слизистой оболочки. Пластическое закрытие перфорационного отверстия производят путем выкраивания трапециевидного лоскута со стороны преддверия рта. Укладывая лоскут на
место дефекта, обращают внимание на возможность его натяжения. В таких случаях производят удлинение его путем горизонтального рассечения надкостницы у основания лоскута. При перфорационном отверстии на участке альвеолярного отростка, не имеющего ряда зубов, следует широко выкраивать и отсепаровывать слизисто-над-костничный лоскут со стороны преддверия рта и мостовидный лоскут в области твердого неба.
Перфорационное отверстие в пределах одного зуба целесообразно закрывать языкообразным лоскутом, выкроенным из слизистой оболочки твердого неба. Размеры лоскута: ширина должна соответствовать расстоянию между зубами, длина — трем величинам ширины. Лоскут укладывают в область дефекта альвеолярного отростка и фиксируют узловатыми кетгутовыми швами. Рану закрывают йодо-формной марлей и надевают заранее изготовленную защитную пластинку.
При значительных размерах перфорационного отверстия, рубцо-вых изменениях слизистой оболочки в его окружности производят закрытие дефекта путем выкраивания языкообразного слизисто-над-костничного лоскута со стороны преддверия рта — от альвеолярного отростка к своду, перемещают его на область дефекта и фиксируют кетгутовыми швами.
На следующий день после радикальной операции на верхнечелюстной пазухе удаляют йодоформный тампон. Проводят ежедневный туалет защитной пластинки и раны. На 7—8-й день снимают часть швов (через один), а остальные — при последующей перевязке на 9—10-й день. Защитную пластинку следует носить 14—16 дней, а иногда до 3 нед.
В послеоперационном периоде верхнечелюстную пазуху промывают (от 1 до 3—4 раз) начиная с 5—6-го дня, а при ушивании и пластике перфорационного отверстия — не ранее чем через 9—10 дней после операции.
При правильно проведенном хирургическом лечении осложнений не бывает. В послеоперационном периоде может наблюдаться парестезия или гиперестезия ветвей подглазничного нерва на стороне операции (от нескольких недель до 1—2 мес). У отдельных больных эти явления не ликвидируются и развивается неврит подглазничного нерва, главным образом верхних альвеолярных нервов. Иногда происходит рецидив воспалительного процесса, что связано с недостаточным сообщением верхнечелюстной пазухи с полостью носа, сужением или Рубцовым закрытием его. Это требует повторной операции на верхнечелюстной пазухе.
Осложнения. Острое воспаление верхнечелюстной пазухи может осложняться развитием периостита верхней челюсти, абсцесса или флегмоны клетчатки глазницы, а также переходом процесса на другие пазухи носа, решетчатый лабиринт. Реже происходит вовлечение в процесс вен лица и синусов твердой мозговой оболочки.
Прогноз острого синуита верхнечелюстной пазухи в основном благоприятный. Указанные осложнения, особенно флегмона глазницы, флебит, тромбофлебит вен лица и синусов твердой мозговой
оболочки, могут стать причиной смертельных исходов. Острый хронический гайморит может быть причиной перехода воспалительных явлений в другие придаточные пазухи носа. Хронический синусит вызывает нарушения иммунологической реактивности и ведет к развитию инфекционного синдрома иммунной недостаточности.
При хирургическом лечении хронического синусита прогноз благоприятный.
Профилактика одонтогенного воспаления верхнечелюстной пазухи состоит в санации полости рта — лечении кариеса зубов и его осложнений, своевременных хирургических вмешательствах (удаление зубов и корней, вскрытие поднадкостничных очагов). Следует удалять на верхней челюсти ретенированные зубы, являющиеся источником воспаления. При удалении малых и больших коренных зубов верхней челюсти следует обращать внимание на соотношение корней зубов и дна верхнечелюстной пазухи, исключить травматичность вмешательства при удалении зубов.
Глава IX
