Орбитальные осложнения наблюдаемые при воспалении околоносовых пазух
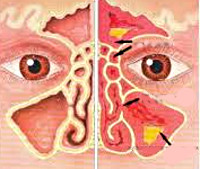
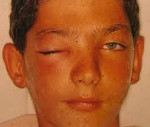
Орбитальные осложнения синуситов – это группа заболеваний глазницы, которые развиваются на фоне воспалительных поражений придаточных пазух носа. К основным клиническим проявлениям относятся отек и гиперемия век, ограничение движений глазного яблока, экзофтальм, боль при пальпации или в состоянии покоя, интоксикационный синдром. Диагностика включает сбор анамнеза и жалоб больного, оценку результатов физикального осмотра, риноскопии, офтальмоскопии, лабораторных тестов, рентгенографии или компьютерной и магниторезонансной томографии. Лечение основывается на антибактериальной, дезинтоксикационной терапии. При гнойных формах осложнений показаны оперативные вмешательства.
Общие сведения
Орбитальные осложнения синуситов наблюдаются преимущественно у детей и составляют от 8 до 30% всех патологий глазницы. В структуре заболеваемости преобладают младенцы – до 65%. Среди детей дошкольного и школьного возраста внутриглазничные поражения на фоне синуситов возникают в 33-38% и 23-26% соответственно. У взрослых патология встречается сравнительно редко. Показатель распространенности у людей старше 20 лет находится в пределах 0,4-7,9% от всех заболеваний околоносовых пазух. У всех возрастных категорий больных чаще выявляются негнойные осложнения, на их долю приходится до 50% от общего числа случаев. Из гнойных форм преобладают субпериостальный абсцесс (до 40%), ретробульбарный абсцесс (менее 15%), флегмона глазницы (до 13%).

Орбитальные осложнения синуситов
Причины
Внутриглазничные поражения могут возникать как при острых, так и при хронических гнойных синуситах. В детском возрасте осложнения чаще вызывают острые процессы, в среднем и старшем – хронические. Патогенная микрофлора в большинстве случаев представлена теме же микроорганизмами, которые провоцируют неосложненные синуситы: Str. pneumoniae, H. influenzae, M. catarrhalis. Предрасполагающими факторами являются:
- Иммунодефицитные состояния. Разрушению костных стенок пазух и распространению патологического процесса в сторону орбиты способствуют нарушения иммунитета, обусловленные генетическими аномалиями, сахарным диабетом, гипотиреозом, ВИЧ-инфекцией, злокачественными заболеваниями, недавно перенесенной лучевой и полихимиотерапией.
- Аномалии развития. Деформации верхней челюсти и лобной кости, наличие в них патологических соустий (дегисценций) или кистозных растяжений, истончение стенок полостей синусов и глазницы, другие подобные изменения повышают вероятность проникновения патогенной микрофлоры из первичного очага в прилегающие анатомические структуры.
- Травматические повреждения. Тяжелые травмы лицевого черепа могут нарушать физиологическую конфигурацию полостей придаточных синусов, делая их стенки более восприимчивыми к гнойным процессам. Аналогичные изменения способны вызывать ранее перенесенные операции в этой области.
Патогенез
Формирование орбитальных осложнений при синуситах происходит вследствие анатомической близости пазух и глазниц, наличия сосудистых и нервных коммуникаций. Преобладает гематогенный путь инфицирования, реализующийся через переднюю глазничную вену и крылонебное сплетение, которые собирают кровь из передних околоносовых синусов и задних отделов носовой полости. Реже встречается контактный путь распространения, обусловленный тотальным нарушением гемодинамики орбиты и разрушением костных структур. У детей проводником для бактерий и продуктов их жизнедеятельности может служить носослезный канал. У младенцев из-за недостаточно сформированной верхней челюсти зубные зачатки непосредственно прилегают к нижней стенке глазницы. Это становится причиной развития патологий орбиты на фоне сочетанных поражений гайморовой пазухи, ротовой полости и альвеолярных отростков.
Симптомы
Клиническая картина зависит от варианта осложнения. Реактивный отек клетчатки орбиты и век проявляется умеренным экзофтальмом, формированием бледных, практически прозрачных припухлостей, безболезненных при касании. Температура тела и общее состояние – как при первичном синусите. При диффузном негнойном воспалении тканей глазницы наблюдается визуально заметное выпячивание глазного яблока, гиперемия и отек кожных покровов, болезненность, хемоз. У детей, в отличие от взрослых, могут усугубляться признаки интоксикационного синдрома. При остеопериостите орбиты к вышеупомянутым симптомам присоединяется острая боль, ограничение подвижности и смещение глаза, направление и локализация которых указывают на область поражения костной стенки.
При абсцессе или флегмоне века глазное яблоко зачастую осмотреть не удается, поскольку оно закрыто резко отечным, гиперемированным, неподвижным верхним или нижним веком. При пальпации определяется позитивный симптом флюктуации. Отмечается лихорадка до 39,0 °С, слабость, недомогание. Свищи века и стенки орбиты характеризуются образованием патологического соединения поверхности корня носа, нижнего или верхнего века с прилегающими к ним околоносовыми пазухами. Интоксикационный синдром выражен слабо. Субпериостальный и ретробульбарный абсцессы являются поочередно развивающимися стадиями прогрессирующего остеопериостита глазницы, поэтому сопровождаются похожими симптомами. Дополнительно усиливается системная интоксикация, возникает резкая боль при нажатии и движении глаз, обнаруживается преходящее нарушение зрения, встречающееся при поражениях глубоких отделов глазницы.
При флегмоне орбиты наблюдается сильный экзофтальм, ограничение подвижности глазного яблока вплоть до тотальной офтальмоплегии, интенсивная боль при попытках офтальмологического осмотра, тяжелый интоксикационный синдром, а также вышеупомянутые воспалительные изменения век и конъюнктивы. При возможности выполнения офтальмоскопии визуализируются застойные явления на глазном дне. Тромбоз региональных вен и пещеристого синуса характеризуется отеком, покраснением и уплотнением сначала одного, затем второго века, слабовыраженным экзофтальмом, болевым синдромом, визуализацией пораженных венозных сосудов на поверхности кожи, офтальмоплегией. Общее состояние очень тяжелое – возникают нарушения сознания, температура тела достигает 40-41 °С.
Осложнения
Осложнения орбитальных поражений связаны с неадекватной или несвоевременно начатой терапией. При быстро нарастающих отеках клетчатки глазницы происходит сдавливание и ишемия глазного нерва. Это вызывает стойкое ухудшение зрения вплоть до слепоты. У детей до 1 года и людей со скомпрометированной иммунной системой отмечается ранняя генерализация процесса с образованием метастатических очагов инфекции (сепсис и септикопиемия). У младенцев в будущем могут формироваться стойкие зрительные нарушения в виде снижения остроты до 0,5 диоптрий, дефекты роста кожи на краю орбиты, поражения слезного мешка, уменьшение амплитуды движений глаза. Ретробульбарный абсцесс и флегмона глазницы в любом возрасте способны становиться причиной менингита, абсцессов головного мозга, тромбозов венозных синусов и других внутричерепных осложнений.
Диагностика
Диагностика этой группы патологий осуществляется отоларингологом и офтальмологом, базируется на анамнестических данных, жалобах пациента или его родителей, результатах физикальных, лабораторных и инструментальных исследований. Важным аспектом является подтверждение сопутствующих патологий придаточных пазух. При невозможности установить их наличие путем опроса и общего осмотра больного применяют пробу с тампоном, пропитанным 5% раствором кокаина, который вводят в средний носовой ход на 2 часа. Улучшение зрения на этом фоне является признаком поражения синусов. Полная программа обследования включает в себя:
- Физикальные методы. При первичном осмотре больного помимо симптомов синусита специалист определяет гиперемию, отечность верхнего или/и нижнего века, экзофтальм, нарушение подвижности глаза. При пальпации отмечается болезненность, локальное повышение температуры. У части больных веки полностью закрывают глазное яблоко.
- Риноскопию. При осмотре носовой полости отоларинголог выявляет отек и покраснение слизистой оболочки, наличие катаральных или гнойных выделений. В зависимости от того, какие именно пазухи поражены, патологические массы обнаруживаются в среднем или нижнем носовом ходе, с одной или двух сторон.
- Офтальмоскопию. При возможности раздвинуть пораженные веки проводится осмотр глазного дна. Офтальмолог может подтвердить наличие отека диска зрительного нерва, расширение кровеносных сосудов внутренней оболочки глаза, выпадение глазничного, зрачкового рефлекса – симптомы, характерные для флегмоны глазницы. При других вариантах подобные изменения нерезко выражены либо отсутствуют.
- Лабораторные тесты. В общем анализе крови обнаруживается высокий лейкоцитоз со сдвигом формулы в сторону юных и палочкоядерных нейтрофилов, повышение СОЭ. При наличии выделений из носа их образец берется для бактериологического посева с целью идентификации возбудителя, определения его чувствительности к основным группам антибиотиков.
- Аппаратные методы визуализации. В качестве базового исследования применяется рентгенография околоносовых пазух и орбиты. На снимках стенки этих образований могут быть утолщены, а полости затемнены, что является признаками воспалительного процесса и скопления гнойных масс. Также на рентгенограммах видны дефекты стенок, патологические соустья между глазницей и синусами. При недостаточной информативности метода назначаются МРТ, КТ лицевого скелета.
Лечение орбитальных осложнений синуситов
Лечение проводится в условиях офтальмологического или отоларингологического стационара. Его основными целями являются санация первичного и вторичного очага инфекции, предотвращение дальнейшего распространения процесса в полость черепа, при необходимости – реконструкция стенок орбиты и придаточных пазух. Для этого используются:
- Медикаментозные средства. Применяются субмаксимальные или максимальные дозы антибиотиков широкого спектра действия. Для устранения симптомов интоксикации осуществляются внутривенные инфузии сорбентов и плазмозаменителей. В дальнейшем схема антибиотикотерапии корректируется в соответствии с результатами теста на антибиотикочувствительность. В качестве симптоматических препаратов назначаются деконгестанты, мочегонные, антигистаминные средства, ингибиторы протеолитических ферментов, витаминные комплексы. При негнойных осложнениях подобные схемы терапии являются основой лечения.
- Оперативные вмешательства. Заключаются в пункции пораженного синуса, аспирации гнойного экссудата с последующим промыванием полости растворами антисептиков, кортикостероидов, антибиотиков. При гнойных патологиях орбиты производится эндоназальное вскрытие пораженных пазух, после чего отоларинголог совместно с офтальмологом выполняет санацию очагов инфекции в полости орбиты, ревизию свищей и установку дренажей.
- Физиотерапевтические процедуры. Применяются после основного курса лечения для нормализации регионального кровообращения, ускорения процессов репарации и регенерации. Обычно назначаются УФО, магнитотерапия, электрофорез, дарсонвализация.
Прогноз и профилактика
Исход зависит от своевременности диагностики заболевания, качества проведенной терапии и индивидуальных особенностей организма пациента. Как правило, прогноз для жизни больного благоприятный. Полного выздоровления удается достичь не всегда, в особенности – при хронических синуситах. Специфическая профилактика в отношении орбитальных осложнений патологий околоносовых пазух не разработана. Неспецифические превентивные мероприятия включают раннее выявление и купирование болезней синусов с точным соблюдением рекомендаций лечащего специалиста, коррекцией иммунодефицитных состояний, предотвращением травматизации области глазницы.
Риногенные орбитальные и внутричерепные осложнения возникают в результате распространения инфекции из носа и околоносовых пазух в орбиту и полость черепа. Развитие таких осложнений могут вызвать фурункулы и карбункулы носа, острый и хронический синуит, травматические повреждения носа и околоносовых пазух, хирургическое вмешательство на этих органах.
Синусогенные осложнения у взрослых чаще всего наблюдаются при обострении хронических воcпалительных процессов, в детском возрасте — при наличии острых параназальных синуитов. Среди источников инфекции у взрослых на 1-е место выходит лобная пазуха, на 2-е — пазуха решетчатой кости, на 3-е — верхнечелюстная пазуха и на 4-е — основная. В детском возрасте основным источником возникновения осложнений являются пазухи решетчатой кости.
Острый синуит чаще всего вызывает негнойные орбитальные и внутричерепные осложнения, а хронический — способствует развитию преимущественно гнойных процессов. Большинство риногенных осложнений происходит на фоне ОРВИ, а во время эпидемий их частота увеличивается. Как правило, внутричерепные риногенные осложнения сочетаются с орбитальными.
Посттравматические риногенные орбитальные и внутричерепные осложнения чаще всего развиваются вследствие тяжелых комбинированных травм средней зоны лица.
Из риногенных орбитальных осложнений чаще всего встречается реактивный отек клетчатки орбиты и век, реже — остеопериостит и субпериостальний абсцесс, еще реже — ретробульбарный абсцесс и флегмона орбиты. Из внутричерепных осложнений преобладает серозный и гнойный менингит, базальный арахноидит передней и средней черепных ямок, реже встречаются тромбоз кавернозного синуса, эпи-и субдуральный абсцессы, абсцесс лобной доли мозга.
В этиологии орбитальных и внутричерепных осложнений главная роль принадлежит микробному фактору. От вирулентности микроорганизма, его стойкости к антибиотикам во многом зависит течение заболевания. Наиболее частой причиной этих заболеваний являются стафилококк и стрептококк, реже — пневмококк, протей, синегнойная палочка, анаэробные бактерии и грибы рода Candida. Среди стафилококков все чаще выявляют высоковирулентные антибиотикорезистентные штаммы.
В очагах риногенных орбитальных и внутричерепных осложнений, вызванных острыми процессами, высеивается монофлора, при наличии хронического источника инфекции — частые микробные ассоциации.
Часто причиной развития риногенных орбитальных и внутричерепных осложнений является грипп. Он способствует активизации затухающих и дремлющих источников инфекции. Вирус гриппа сенсибилизирует организм, угнетает его защитные функции, облегчает проникновение кокковой инфекции.
Анатомическая близость и общность сосудисто-нервных связей носа и околоносовых пазух с полостью черепа и орбитой играют главную роль в патогенезе развития риногенных орбитальных и внутричерепных осложнений.
Продырявленная пластинка решетчатой кости отделяет носовую полость от передней черепной ямки, куда инфекция может попасть по нериневральным пространствам обонятельных нервов. При травме средней зоны лица часто возникают переломы продырявленной пластинки, сопровождающиеся повреждением твердой мозговой оболочки, что приводит к возникновению риноликвореи (истечение спинномозговой жидкости из носа) и возможности инфицирования передней черепной ямки через образованное отверстие.
Чаще инфекция распространяется контактным путем. Инфекционный агент проникает через кость, поврежденную патологическим процессом. Чаще всего такие условия возникают вследствие хронических гнойных воспалительных процессов, которые приводят к разрушению костных стенок поврежденной пазухи, порой с очагами секвестрации и некроза.
В патогенезе риногенных орбитальных и внутричерепных осложнений большую роль играет гематогенный путь распространения инфекции, причем вены здесь имеют главное значение. Это обусловлено значительными венозными связями носовой полости и околоносовых пазух с глазными и менингеальными венами и синусами твердой мозговой оболочки. Под влиянием воспалительного процесса в сосудах нередко образуются тромбы, которые, распространяясь с кровотоком, могут способствовать возникновению метастатических очагов.
Орбитальные риногенные осложнения
Реактивный отек клетчатки орбиты и век развивается преимущественно в детском возрасте при наличии острого этмоидита, возникающего на фоне ОРВИ. При этом в зависимости от фона заболевания и клинического течения этмоидита иногда наблюдаются выраженная интоксикация, довольно тяжелое общее состояние больного, что наряду с местными симптомами может симулировать более тяжелое орбитальное осложнение.
При наружном осмотре отмечают припухлость и покраснение кожи в области век, глазная щель сужена, заметно выражены гиперемия и отек конъюнктивы век и глазного яблока. Но указанные изменения непостоянны. Лечение, улучшающее опок патологического содержимого из пазухи, способствует быстрому регрессу признаков орбитального осложнения.
Негнойный остеопериостит орбиты в основном носит характер местного процесса и возникает преимущественно при наличии острых фронтита и этмоидита. Клинически у больного определяются отек клетчатки и локальная припухлость в верхневнутреннсм углу орбиты, инъекция сосудов и хсмоз конъюнктивы. Остеопериостит, вызванный воспалением верхнечелюстной пазухи, проявляется припухлостью щеки, гиперемией кожи и отеком клетчатки нижнего века и конъюнктивы в нижнем отделе.
Возможно снижение остроты зрения вследствие отека ретробульбарной клетчатки и неврита зрительного нерва. Все местные симптомы при этом осложнении выражены нерезко, быстро проходят и развиваются иногда не за счет воспалительного процесса, а за счет возникновения коллатерального отека мягких тканей орбиты и век.
Гнойный периостит характеризуется выраженными общими симптомами: сопровождающейся лихорадкой гипертермией, головной болью. Локальная симптоматика более выражена и стабильна.
Абсцессы век возможны как в виде самостоятельных осложнений, так и в результате других орбитальных осложнений. Заболевание характеризуется гипертермией, значительной слабостью, головной болью. Место наблюдаются значительный отек век и конъюнктивы, хемоз. Глазная щель резко сужена или закрыта, но подвижность глазного яблока остается в норме.
Субпериостальный абсцесс возникает вследствие проникновения гноя из околоносовой пазухи под периост орбиты через поврежденную кожу век. Вскоре возникает хемоз, самостоятельное открывание глаза становится сложным или невозможным, подвижность глазного яблока резко ограничивается, может развиться экзофтальм в результате сопутствующего отека клетчатки. Гной распространяется наружу с образованием свищевого хода. Абсцесс находится в глубине орбиты, поэтому флуктуация может не определяться. Выраженная напряженность и отек тканей затрудняют пальпаторное обследование.
Ретробульбарный абсцесс возникает в результате прорыва в орбиту глубоко размещенного субпериостального абсцесса у больных синуитом или гематогенным путем при гнойных воспалительных процессах лица (фурункул носа, верхней губы и т. п.). По сравнению с субпериостальным абсцессом его течение более тяжелое. Отмечается выраженная интоксикация с гектической температурой тела и лихорадкой. При исследовании крови определяют значительно увеличенную СОЭ (от 25 до 60 мм/ч), лейкоцитоз (25—30 * 109/л) со сдвигом лейкоцитарной формулы влево. Местно наблюдают выраженный отек и гиперемию кожи обеих век, глазная щель резко сужена, развиваются отек конъюнктивы и хемоз. Со временем появляется ограничение подвижности глазного яблока во всех направлениях, экзофтальм.
Нередко ретробульбарный абсцесс является причиной разных нарушений органа зрения, особенно если он вызван воспалением задних решетчатых клеток. В таком случае могут наблюдаться снижение остроты зрения, парезы и параличи глазодвигательного, блокового и отводящего нервов, нарушение рефракции в виде астигматизма и гиперметропии.
В случае развития флегмоны орбиты происходит гнойное расплавление всей орбитальной клетчатки. Этой форме риногенного осложнения характерны наиболее выраженные общие и местные клинические проявления. Отмечают тяжелую интоксикацию, гектическую температуру тела с лихорадкой, резкую боль в участке поврежденной орбиты, усиливающуюся при надавливании на глазное яблоко или при его движении.
Местно наблюдают отек и гиперемию век, мягких тканей щек, иногда с багряным оттенком. Глазная щель закрыта, развивается отек конъюнктивы с хемозом, резкое ограничение подвижности глазного яблока вплоть до полной его неподвижности, экзофтальм, снижение или отсутствие корнеальных и зрачковых рефлексов, функциональные нарушения зрения.
Развитие флегмоны орбиты сопровождается тромбообразованием и распространением инфекции по ходу венозных сплетений. Это может привести к тромбозу вен лица и распространению процесса на кавернозный, поперечный, сагиттальный синусы.
Комплексное лечение орбитальных риногенных осложнений нужно проводить с учетом характера повреждения органа зрения и околоносовых пазух. Негнойные орбитальные осложнения, развившиеся вследствие острого синуита, обычно лечат консервативно.
Из медикаментозных средств прежде всего назначают антибактериальную терапию. Сначала больным вводят антибиотики широкого спектра действия, а после получения антибиотикограммы проводят целенаправленную антибиотикотерапию, причем преимущество отдают комбинации из двух-трех антибиотиков. Применяют дезинтоксикационную терапию (полиглюкин, альбумин, раствор глюкозы с аскорбиновой кислотой). Показана гипосенсибилизирующая терапия.
В комплексном лечении больных с риногенными орбитальными осложнениями показано использование глюкокортикостероидов (гидрокортизон, преднизолон и т. п.), оказьшающих выраженное противовоспалительное действие. Их используют как средство общей терапии, а также местно для введения в поврежденную пазуху. Для нормализации выраженных микроциркуляторных сдвигов, возникающих при этих заболеваниях, применяют дезагреганты. При возникновении угрозы развития тромбоза показано введение антикоагулянтов.
С целью уменьшения отека слизистой оболочки носовой полости и улучшения вентиляционной функции околоносовых пазух местно используют различные сосудосуживающие средства. Для эвакуации гнойного содержимого из околоносовых пазух и последующего введения лекарственных препаратов проводят пункцию поврежденных пазух, при этом преимущество отдают методу их постоянного дренирования.
При развитии гнойных форм синусогенных повреждений орбиты, наряду с медикаментозной терапией проводят хирургическое вмешательство на поврежденных околоносовых пазухах. Целью операции является создание широкого соустья между поврежденными пазухами и носовой полостью для обеспечения свободного оттока гнойного выделения и промывания полости. Через пазухи также можно осуществлять раскрытие и дренирование гнойных полостей орбиты. Чаше всего гнойный очаг в глазной клетчатке раскрывают методом наружного доступа.
Д.И. Заболотный, Ю.В. Митин, С.Б. Безшапочный, Ю.В. Деева
Опубликовал Константин Моканов
