Особенности гнойного воспаления кисти
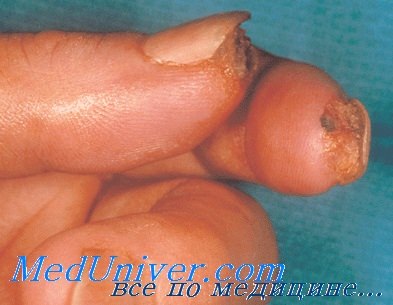
Особенности распространения гнойных процессов кисти определяются анатомическим строением.
Особенности строения жировой клетчатки ладонной поверхности пальцев имеют важное практическое значение: распространение гнойно-воспалительного процесса в ширину ограничено фиброзными перемычками между кожей и надкостницей, чем создаются условия для распространения инфекции в глубину.
В связи с этим гнойно-воспалительные процессы в области пальцев опасны быстрым переходом из поверхностных слоев в глубокие (на сухожилия и кости). Особенности строения клетчатки исключают возможность проведения инфильтрационной анестезии на ладонной поверхности пальцев и кисти, так как распространение вводимого анестетика ограничено вертикальными фиброзными перемычками.
Между дистальным отделом ладонного апоневроза, сагиттальными перегородками и поперечной связкой головок пястных костей имеются отверстия (комиссуральные), через которые воспалительные процессы в области ладони могут распространяться на тыльную поверхность кисти.
Глубокая ладонная фасция (ладонная межкостная фасция) покрывает одноименные мышцы и вместе с ними образует дно кисти. Между этой глубокой фасцией и сухожилиями сгибателей, наружной мышечной перегородкой (латерально) и внутренней межмышечной перегородкой (медиально) расположена глубокая клетчаточная щель ладони, которая в 50 % случаев через канал запястья сообщается с пространством Пирогова на предплечье. Через канал запястья проходят срединный нерв и сухожилия сгибателей. В дистальном направлении гной из срединной ладонной щели может проникать и в межпальцевые промежутки: через глубокую щель проходит глубокая ладонная артериальная дуга.
Поверхностная клетчаточная щель ладони расположена между ладонным апоневрозом и сухожилиями сгибателей, покрытых общей фасциальной оболочкой.
На ладонной поверхности кисти различают наружное и внутреннее фасциальные ложа. Во внутреннем ложе располагаются мышцы гипотенара и глубокие ветви лучевой артерии, ветви лучевого нерва. По ходу ветвей нерва гнойный экссудат может проникать в срединное ладонное пространство.
Из наружного фасциального ложа (ложе тенара) через связочный аппарат запястья гнойно-воспалительный процесс может распространиться на предплечье в пространство Пирогова, а в дистальном направлении через первый-второй межпальцевые промежутки — по каналам червеобразных мышц кисти на тыл кисти.
Проксимальный и дистальный концы влагалищ II—IV пальцев представлены слепыми заворотами (мешками). Объем полости синовиального влагалища равен нескольким каплям, поэтому даже незначительное скопление экссудата, гноя создает опасность сдавления и тромбоза сосудов брыжейки сухожилия, что может привести к его некрозу. Это определяет необходимость ранней операции при гнойных тендовагинитах — вскрытия сухожильного влагалища.
Синовиальные влагалища I и V пальцев, не прерываясь на ладони, продолжаются в лучевую и локтевую синовиальные сумки. Обе сумки образуют проксимальные завороты, которые выпячиваются в межфасциальное пространство Пирогова.
Гнойный процесс в области сухожильных влагалищ II—IV пальцев, разрушив влагалище, может распространяться в срединное ладонное пространство и далее по каналам червеобразных мышц на тыл кисти или проксимально в пространство Пирогова. При гнойном тендовагините I и V пальцев гной распространяется соответственно в лучевую и локтевую синовиальные сумки и далее в пространство Пирогова.
Наиболее грозным осложнением гнойных тендовагинитов является U-образная флегмона, когда в воспалительный процесс вовлекаются синовиальные влагалища I и V пальцев. Обычно воспаление начинается в одном из синовиальных влагалищ. Гнойный экссудат в проксимальном отделе ладони, где синовиальные сумки находятся в непосредственной близости, расплавив их стенки, проникает с пораженной стороны на здоровую.
Лимфатические сосуды кисти широко анастомозируют между собой. Отток лимфы с ладонной поверхности кисти осуществляется непосредственно в лимфатические капилляры тыльной поверхности предплечья в области лучезапястного сустава. Кроме того, лимфатические сосуды ладони, прободая апоневроз, впадают в глубокую лимфатическую сеть, которая в свою очередь соединяется с лимфатическими сосудами тыльной поверхности кисти. Такое направление оттока лимфы с учетом строения подкожной жировой клетчатки кисти (плотная, фиксированная на ладони; рыхлая, подвижная на тыле кисти) объясняет возникновение значительных отеков тыльной поверхности кисти при воспалительном очаге в области ладони.
Кровоснабжение кисти осуществляется за счет лучевой и локтевой артерий, которые образуют две дуги. Поверхностная ладонная дуга расположена под ладонным апоневрозом и образована за счет локтевой артерии. Глубокая артериальная ладонная дуга образована за счет лучевой артерии и расположена на межкостных мышцах под сухожилиями сгибателей пальцев.
На кожу ладони глубокая ладонная дуга проецируется между тенаром и гипотенаром несколько ниже дистальной кожной складки запястья.
Поверхностная дуга расположена на уровне средней трети пястных костей.
В хирургии кисти большое значение имеет точное представление топографии мышечных ветвей срединного нерва, так как при их повреждении нарушается важная функция мышц возвышения I пальца Срединный нерв на кисти проецируется у проксимального края кожной складки, отделяющей область тенара от средней ладонной части. Так называемая запретная зона, где располагается первая наиболее важная мышечная ветвь срединного нерва, определяется между тремя условными линиями (Кованов В.В., Травин А.А., 1965). Во время операций на кисти необходимо быть особенно внимательным в этой зоне.

«Запретная зона» кисти (заштрихована)
Гнойные процессы кисти и пальцев — одно из самых распространенных в амбулаторной практике заболеваний. Их частота не меняется за последние 40—50 лет. Достижения медицины значительно улучшили исходы, крайне редки стали летальные случаи, сократилось число калечащих операций, улучшились функциональные результаты комплексного лечения.
Гнойно-воспалительные заболевания пальцев и кисти, в связи с важностью делят по анатомическому принципу.
Классификация гнойных заболеваний кисти
I. Гнойные заболевания пальцев (панариции):
• кожный панариций;
• подкожный панариций;
• сухожильный панариций (гнойный тендовагинит);
• суставной панариций;
• костный панариций;
• костно-суставной панариций;
• паронихия;
• подногтевой панариций;
• пандактилит;
• фурункул (карбункул) тыла пальцев.
II. Гнойные заболевания кисти:
• межмышечная флегмона тенара;
• межмышечная флегмона гипотенара;
• комиссуральная флегмона (мозольный абсцесс, намин);
• флегмона срединного ладонного пространства (над- и подсухожильная, над- и подапоневротическая);
• перекрестная (U-образная) флегмона;
• подкожная (надапоневротическая) флегмона тыла кисти;
• подапоневротическая флегмона тыла кисти;
• фурункул (карбункул) тыла кисти.
В целях выбора рациональной терапии целесообразно выделять начальную (серозно-инфильтративную) и гнойную (гнойно-некротическую) стадии развития процесса.
Наиболее часто заболевания наблюдают улиц в возрасте 20-50 лет, пик приходится на возраст 16—25 лет. Чаще заболевают панарицием рабочие с малым производственным стажем. Так, при стаже работы до года число больных на 100 работающих составило 8,5, при стаже 5 лет — 5,5. Многолетнее обращение с маслами, бензином, красками, цементом, ручными инструментами приводит к хроническим повреждениям кожи рук (трещины, омозоленность, потертость и др.) и возникновению воспалительных заболеваний. Слесари, изолировщики, арматурщики, токари, бульдозеристы, плотники, маляры, каменщики и другие рабочие, труд которых мало механизирован, чаще повреждают пальцы и заболевают панарицием.
Частота возникновения панариция в некоторой степени зависит от времени года. Повышение заболеваемости в летние и осенние месяцы связано с интенсивностью строительных работ. С наступлением тепла рабочие не пользуются рукавицами, вследствие чего учащается травматизация пальцев и кисти. Отсюда следует сугубо практический вывод о необходимости усиления надзора за соблюдением правил техники безопасности.
Поражение пальцев правой кисти наблюдают у 60 %, левой — у 40 % больных. Чаще других подвержены воспалительным заболеваниям I—III пальцы (88,09 % всех панарициев).
Наиболее часто наблюдается подкожный панариций, затем кожный, паронихия. Сухожильный панариций отмечается у 3-4 % больных, суставной — у 2 %, флегмона кисти — у 9 %.
Наиболее распространенной причиной панариция является производственный микротравматизм (80 %). Бытовая травма зафиксирована только у 4 % больных и не исключена у 16 %. В амбулаторных условиях лечат 88-90 % больных, в госпитализации нуждаются 11 %. Сроки обращения к хирургу с момента заболевания составляют 4—8 дней.
У большинства обратившихся больных часто имеется выраженная клиническая картина острого гнойного воспаления, которая не представляет трудностей для диагностики.
Общее состояние большинства больных удовлетворительное.
Клиническая картина гнойных заболеваний кисти, как и любого другого воспалительного процесса, складывается из общих и местных признаков: отека, гиперемии, боли, повышения температуры и нарушения функции органа. Однако воспалительные процессы пальцев и кисти имеют специфические признаки.
При воспалении подкожной клетчатки ладонной поверхности кисти лишь пальпаторно определяют болезненность и некоторую сглаженность контуров ладони. Другие признаки воспаления (гиперемия, резко выраженный отек) наиболее выражены на тыльной поверхности кисти. Последнее обстоятельство иногда затрудняет определение локализации гнойного очага и служит причиной диагностических ошибок. Вследствие этого неправильно сделанные разрезы не только удлиняют сроки нетрудоспособности, но и весьма существенно отражаются на ближайших и отдаленных (функциональных) исходах лечения.
Учитывая особенности анатомического строения кисти и пальцев, выбрать правильное место для вскрытия гнойного очага, удалить гной и предотвратить дальнейшее сдавление тканей воспалительным экссудатом. Сдавление тканей способствует образованию так называемых сухих некрозов при панарициях, а своевременно и правильно выполненная операция является профилактикой прогрессирования воспалительного процесса.
Приступая к оперативному лечению гнойных заболеваний кисти, следует детально изучить ее анатомо-топографическое строение. Результаты лечения этих заболеваний отражают квалификацию хирурга. Мы разделяем мнение В.Ф. Войно-Ясенецкого, который утверждал, что лечением панарициев должны заниматься лишь подготовленные и квалифицированные хирурги.
Кроме общих черт, каждая нозологическая форма заболеваний кисти или пальца имеет клинические особенности, знание которых позволяет своевременно установить точный диагноз и начать целенаправленное лечение с учетом стадии и локализации процесса.
В.К. Гостищев
Опубликовал Константин Моканов
Гнойные болезни кисти. Диагностика и лечение
Развитию инфекционного процесса благоприятствует множество факторов, включая неудаленные инородные тела, тугие повязки на ранах или венозный и лимфатический застой после переломов костей. Золотистый стафилококк высевают в 50% случаев инфекции кисти, вслед за ним по частоте идет бета-гемолитический стрептококк, высеваемый в 15% случаев. Другими типичными микроорганизмами являются аэробактер, энтерококк, кишечная палочка.
Тем не менее в 70% случаев инфекций кисти высевается смешанная флора. Развивающееся в течение нескольких часов воспаление обычно свидетельствует о том, что микробным агентом является стрептококк. Напротив, инфекция, вызванная стафилококком, развивается в течение нескольких дней. Признаками инфекции кисти являются местное повышение температуры, покраснение, боль и часто пульсация, а также опухание и болезненность. Позже отмечается флюктуация.
Инфекции с вовлечением в процесс сухожилий вызывают ограничение движений и болезненность по ходу сухожилий. Основой лечения любой инфекции кисти являются иммобилизация лонгетой с приданием конечности приподнятого положения и назначение соответствующих антибиотиков. При любой ране неиммунизированному больному следует ввести противостолбнячную сыворотку. Иммобилизацию проводят в положении, позволяющем наилучшее дренирование при всех инфекциях кисти. Поскольку золотистый стафилококк и бета-гемолитический стрептококк высеваются с частотой до 75%, антибиотик необходимо выбирать с расчетом его эффективности против этих возбудителей.
Препаратами выбора при большинстве инфекционных процессов кисти являются метициллин, эритромицин и цефалоспорины.
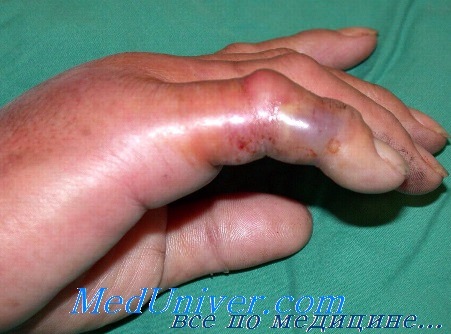
Фурункул и карбункул. Фурункулы и карбункулы встречаются довольно часто на тех местах кисти и руки, где растут волосы. Возбудителем обычно является золотистый стафилококк. В раннем периоде заболевания лечение включает покой, иммобилизацию, приподнятое положение конечности и системные антибиотики. При сформировавшемся абсцессе происходит его опорожнение либо спонтанно, либо через маленький разрез, сделанный скальпелем с лезвием № 11 над местом максимальной флюктуации. Дренирование ускоряется наложением согревающих компрессов. При неадекватном лечении фурункул и карбункул могут привести к развитию целлюлита кисти.
Пиодермия. Представляет собой гнойничковое заболевание кожи, развивающееся вокруг шва или неудаленного инородного тела кисти, обычно под влажной повязкой. Гранулема может достигать 20 мм в диаметре, но обычно размеры ее не превышают 3—5 мм. Эти образования болезненны. В случае небольших гранулем (3 мм) их лечат открытым способом и подсушиванием. Большие пиодермы иссекают вместе с поверхностным слоем кожи и лечат, как обычную рану.
Целлюлит. Целлюлит может развиться после царапин, уколов кожи или любого другого ранения кисти при неадекватной иммобилизации или небрежном уходе и часто встречается у наркоманов и алкоголиков. В зависимости от вида повреждающего фактора процесс может развиваться медленно или быстро. Для предупреждения развития отека кисть иммобилизуют, конечности придают приподнятое положение.
В случае быстропрогрессирующего (в течение нескольких часов) целлюлита показана фасциотомия, поскольку высока вероятность некроза, вызванного гемолитическим стрептококком. Этот тип целлюлита подлежит немедленной декомпрессии и хирургической обработке, а также антибиотикотерапии в больших дозах. Больных с целлюлитом кисти любой степени выраженности и нарушением ее функции, а также всех больных с сопутствующим диабетом следует госпитализировать.
Инфекции околоногтевых тканей кисти
Паронихия и эпонихий. Паронихия — воспаление околоногтевого валика на лучевой или локтевой стороне пальца. Эпонихий — воспаление надногтевой пластинки. Они могут быть связаны с целлюлитом при распространении инфекции в проксимальном направлении в ткани, окружающие ногтевой валик. В типичных случаях больной обращается в отделение неотложной помощи с абсцессом, четко локализованным вокруг ногтевого валика или у основания ногтя. Большинство этих заболеваний вызывается стафилококковой инфекцией. Лечение заключается во вскрытии и дренировании.
Используют скальпель №11, вскрытие делают, скользя по ногтевой пластинке под околоногтевой валик до получения гноя. Ногтевой валик просто приподнимают, давая отток гною. Разрез обычно не требуется, за исключением больших абсцессов. Больному нужно посоветовать продолжать прикладывать теплые компрессы. При сопутствующем проксимальном целлюлите назначают системные антибиотики.
Подногтевой и подэпонихиальный абсцессы. Подногтевой абсцесс отслаивает ногтевую пластинку от своего ложа. Для дренирования удаляют только основание ногтя. Дистальный отдел ногтевой пластинки обычно не удаляют. Для отделения матрикса от надногтевого валика между ними на несколько дней помещают тонкую полоску марли. Эту процедуру выполняют под проводниковой анестезией. Больным с абсцессом надногтевого валика, вызванным попаданием занозы или колотой раной, в дистальном отделе ногтя над абсцессом нужно вырезать небольшое «окно». При этих инфекциях следует искать инородное тело.
Инфекции клетчаточных пространств кисти
Фелон — гнойное воспаление подушечки пальца (разновидность панариция). Вскрытие и дренирование его следует проводить через точку максимальной болезненности. Лучшим разрезом считают продольный по средней линии прямо над абсцессом, не доходя до сгибательной борозды. Это позволяет избежать повреждения сосудов и нервов пальца. При этом весьма распространенном заболевании предложено немало других разрезов (по типу «рыбьего рта», боковой и др.). Все они приводят к некрозу, ишемии, анестезии кончика пальца и, кроме того, формированию более болезненного рубца, чем при срединном разрезе.
Воспаление межпальцевой перепонки. Воспаление межпальцевой перепонки развивается обычно при колотых ранах в этой области. Как правило, абсцесс располагается на дорсальной поверхности. Дренирование осуществляют разрезом по дорсальной поверхности перепонки, который должен быть продольным (в первом межпальцевом пространстве для избежания контрактуры — зигзагообразным). Эта инфекция часто приводит к тугоподвижности плюснефалангового сустава, если только вовремя не начато лечение, заключающееся во вскрытии, дренировании абсцесса, приподнятом положении конечности и назначении антибиотиков.
Срединное пространство ладони. Воспаление в данном участке развивается вследствие распространения инфекции из смежных влагалищ сухожилий сгибателей или при колотых ранах ладони. Ладонная фасция находится под большим натяжением, что приводит к выраженному отеку тыльной поверхности ладони. Однако точкой максимальной болезненности является средний отдел ладони. Этот абсцесс подлежит немедленному вскрытию и дренированию в операционной.

Дорсальное подапоневротическое и подкожное пространство. Тыльная поверхность кисти покрыта свободной, растягивающейся кожей, позволяющей накапливаться отечной жидкости при воспалении в другом отделе кисти. Этот отек тыльной поверхности кисти следует дифференцировать от инфекции подкожного пространства и подапоневротических флегмон на тыле кисти и по ходу сухожилий длинных разгибателей пальцев соответственно. Инфекция сопровождается болезненностью, которой никогда не бывает при простом отеке тыльной поверхности кисти. Эти инфекции обычно требуют дренирования через множественные разрезы. Больных следует направлять к хирургу.
Септический тендовагинит. Влагалища сухожилий сгибателей и разгибателей могут инфицироваться при порезах и колотых ранах, особенно в местах кожных суставных складок, где сухожилие со своим влагалищем находится в непосредственной близости к коже. Чаще всего инфекции вызывают золотистый стафилококк и стрептококк. Поскольку препятствия для распространения инфекции нет, в процесс вовлекается сухожильное влагалище на всем своем протяжении.
Диагноз ставят, растягивая пораженное синовиальное влагалище, стараясь при этом избежать пальпации над сухожилием, или с помощью активного или пассивного разгибания пальца. Диагноз можно также поставить, разгибая палец и приподнимая его за кончик ногтя, что вызывает сильнейшую боль по ходу сухожилия сгибателя. Этих больных госпитализируют. Конечность иммобилизуют с приданием ей приподнятого положения, назначают соответствующие антибиотики. Если быстрого разрешения процесса не наступает, показана хирургическая декомпрессия.
Укусы кисти
Укусы человеком относят к очень серьезным повреждениям, особенно в тканях с плохим кровоснабжением — связках, суставах или сухожилиях кисти. Хотя в рану при этом попадает множество микроорганизмов, самым патогенным из них является анаэробный стрептококк. Однако нередко встречается и золотистый стафилококк, в этом случае антибиотиками выбора будут цефалоспорины. Кожные раны над пястно-фаланговыми сочленениями, возникающие при кулачных драках, имеют тенденцию к самозатягиванию. В случае попадания с зубов анаэробов и затягивания проникающей в полость сустава раны в ней или вокруг суставной капсулы развивается очень серьезная инфекция, ведущая к контрактуре и деструкции сустава. Это же относится к ранам, располагающимся в непосредственной близости к сухожильному влагалищу.
Эти раны следует лечить с особой тщательностью и никогда не закрывать, а очищать и обильно промывать.
Конечность иммобилизуют, придав ей приподнятое положение, назначают антибиотики, больного госпитализируют.
Укусы животных. При укусе кошки чаще всего высевают Pasteurella multocida — микроорганизм, чувствительный к пенициллину и эритромицину. До 50% инфекций вызываются этим возбудителем при укусах собаки, и 95% инфекций поддаются лечению пенициллином.
Лимфангит и лимфаденит. Лимфангит может развиться при любой открытой ране и проявляется наличием красной полосы на тыле кисти, тянущейся в проксимальном направлении на волярную поверхность предплечья. Начало заболевания обычно острое, в течение нескольких часов, и возбудителем в этих случаях почти всегда является стрептококк. При дальнейшем распространении инфекции в локтевой или подмышечной ямке можно пропальпировать увеличенные лимфоузлы. Лечение включает покой, приподнятое положение конечности, иммобилизацию в физиологическом положении и антибиотики. Инфекция может сопровождаться отеком и припухлостью на тыльной стороне кисти.
— Также рекомендуем «Бурсит локтевого сустава. Диагностика и лечение»
Оглавление темы «Болезни верхних конечностей — рук»:
- Синдром канала запястья. Диагностика и лечение
- Синдром сдавления локтевого, лучевого нерва. Диагностика и лечение
- Контрактура Фолькмана и киста влагалища сухожилия (ганглий). Диагностика и лечение
- Гнойные болезни кисти. Диагностика и лечение
- Бурсит локтевого сустава. Диагностика и лечение
- Функция плечевого и акромиально-плечевого сустава. Анатомия
- Надостный тендинит и подакромиально-поддельтовидный бурсит. Диагностика и лечение
- Растяжение или тендовагинит двуглавой мышцы плеча. Диагностика и лечение
- Вывих сухожилия двуглавой мышцы плеча. Диагностика и лечение
- Синдром болезненной дуги и лопаточно-реберный синдром. Диагностика и лечение
