Острое воспаление почек фото

Автор:
25 августа 2020 10:12
Пиелонефрит – воспалительное заболевание почек, при котором поражаются преимущественно их чашечно-лоханочная система (чашечки, лоханки, канальцы и паренхима почек, чаще ее интерстициальные ткани).

Источник:
Основная причина пиелонефрита — инфицирование почек кишечной палочкой (Escherichia coli), стафилококками, энтерококками и другими болезнетворными микроорганизмами, но в большей мере, все-таки бактериями. Не редкостью является развитие болезни из-за одновременного поражения органа несколькими видами инфекции, особенно выделяется пара – кишечная палочка + энтерококки.
Синонимы пиелонефрита – пиелит (воспалительно-инфекционный процесс ограничивается только лоханкой почки).
Пиелонефрит характеризуется тяжелым течением и такими симптомами, как – сильные боли в области пораженной почки и повышенная, часто до высоких значений температура тела.
Если говорить о распределении по половому признаку, то пиелонефрит у женщин встречается почти в 6 раз чаще, нежели у мужчин, причем, это неравенство наблюдается даже среди детей.
Развитие пиелонефрита
Источник:
Появление и развитие пиелонефрита, как мы и говорили, обусловлено инфекцией. Достижение чашечно-лоханочной системы болезнетворной микрофлорой происходит восходящим путем – от половой системы к мочевому пузырю и выше, к почкам. Такое явление обычно производит плохая проходимость мочи, например, при аденоме простаты (гиперплазия предстательной железы), простатите, снижению эластичности тканей из-за старения организма. Допускается также попадание инфекции нисходящим путем, когда человек заболевает тяжелым инфекционным заболеванием, и инфекция, попадая в кровеносное русло или лимфатическую систему разносится по всему организму.
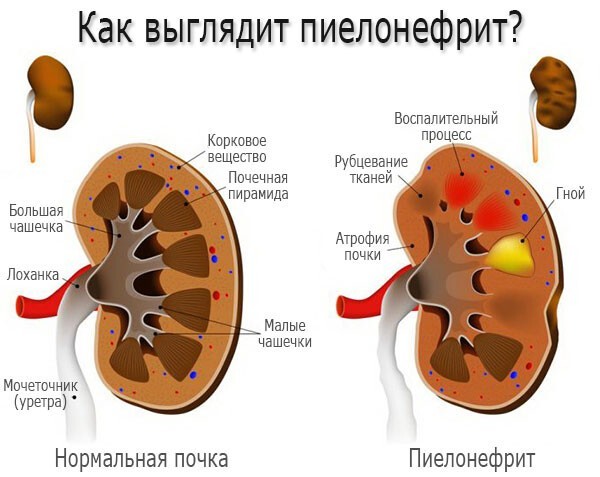
Начало болезни преимущественно тяжелое – острый пиелонефрит. Почка при этом увеличивается в размерах, ее капсула становится утолщенной. После, поверхность почки может кровоточить, могут проявляться признаки перинефрита. В самой почке, во время острого пиелонефрита, к межуточной ткани наблюдается большое количество периваскулярных инфильтратов, а также тенденция к их абсцедирования (формирование абсцессов).
Гнойные образования в сочетании с бактериальной микрофлорой продвигается дальше и захватывают просвет канальцев и начинают образовывать гнойнички в мозговом веществе почки, которые уже в свою очередь образовывают серозно-желтоватые гнойные полоски, достигающие сосочков. Если процесс не остановить, в почке нарушается кровообращение и отрезанные от кровоснабжения, а соответственно и питания части органа начинают отмирать (некроз).
Источник:
Если оставить все как есть, не обращаться к врачу, или же принимать без консультации какой-либо антибиотик, который полностью не купировал распространение инфекции, заболевание часто переходит в хроническую форму.
Острый пиелонефрит сопровождается высокой температурой тела, ознобом, острой болью, бактериурией, лейкоцитурией.
Хронический пиелонефрит характеризуется менее выраженной симптоматикой, однако периодически могут проявляться обострения болезни, особенно при воздействии на организм различных патологических факторов (переохлаждение организма и другие).
Пиелонефрит может быть первичным и вторичным.
Первичный пиелонефрит развивается как самостоятельное заболевание – при прямом инфицировании почек.
Вторичный развивается на фоне различных заболеваний, например, при мочекаменной болезни.
Распространение пиелонефрита

Источник:
Заболевание пиелонефрит ежегодно диагностируется у 1% населения Земли (около 65 000 000 человек).
Большую часть занимает пиелонефрит у женщин, в соотношении 6 к 1 по сравнению с мужчинами.
Перевес замечен и между детьми, в сторону женского организма. Однако, в престарелом возрасте, пиелонефрит у мужчин встречается чаще, что связано с некоторыми мужскими заболеваниями, характеризующимися нарушениями уродинамики.
На пиелонефрит припадает 14% всех заболеваний почек.
Пиелонефрит у беременных в среднем, встречается у 8% женщин, причем тенденция увеличивается – за последние 20 лет количество случаев увеличилось в 5 раз.
Данное заболевание почек считается трудно диагностируемым. Так, вскрытия показывают, что пиелонефритом болел каждый 10-12 умерший.
При адекватной терапии, симптоматика минимизируется почти у 95% пациентов уже в первые дни от начала лечения.
Симптомы острого пиелонефрита
Сильные боли при пиелонефрите являются одним из основных признаков болезни, локализация которых зависит от пораженной почки. Боли могут нести в себе и опоясывающий характер, отдавая в нижнюю часть спины. Усиление боли наблюдается при пальпации или глубоком дыхании;
Симптомы интоксикации организма, которые сопровождаются отсутствием аппетита, тошнотой, рвотой, общей слабостью и недомоганием;
Высокая температура тела, которая в течение суток может то опускаться до 37 °С, то снова подниматься, озноб;
Головная боль, боль в мышцах;
Увеличенная частота мочеиспускания;
Умеренная отечность больного;
Присутствие в моче и крови больного бактерий и лейкоцитов;
Примерно у 10% больных может развиться бактеримический шок;
Среди не специфических симптомов могут наблюдаться – обезвоживание организма, тахикардия.
Симптомы хронического пиелонефрита
Частые позывы к мочеиспусканию;
Боли во время мочеиспускания с ощущением рези;
Повышенное артериальное давление;
Моча окрашена в темные тона, часто мутная, иногда с примесью крови, при этом может издавать запах рыбы.
В анализах мочи и крови воспалительный процесс может не давать о себе знать – лишь в моче может наблюдаться некоторое количество лейкоцитов, а период ремиссии, показатели преимущественно в норме.
Осложнения пиелонефрита
Среди осложнений болезни можно выделить:
Почечная недостаточность;
Абсцесс почки;
Заражение крови (сепсис);
Септический шок;
Карбункул почки;
Некроз почки;
Паранефрит;
Уронефрит;
Некротический папиллит;
Летальный исход (в основном из-за сепсиса).
Пиелонефрит – причины
Источник:
Основная причина пиелонефрита – попадание в почки инфекции, преимущественно бактерий — кишечной палочки (Escherichia coli), энтерококков (Enterococcus), стафилококков (Staphylococcus) и других (протеи, клесибеллы, псевдомонады, энтеробактер, микотические микроорганизмы).
Второстепенной причиной является снижение реактивности иммунной системы, из-за чего организм не способен отразить атаку болезнетворных микроорганизмов, купируя инфекцию, предотвращая ее оседание и дальнейшее распространение.
Понижению защитных свойств иммунитета способствуют — переохлаждение организма, стрессы, гиповитаминозы, малоактивный образ жизни, бесконтрольный прием лекарственных препаратов.
Другие причины пиелонефрита (факторы риска)
Мочекаменная болезнь, при которой нарушается нормальный отток мочи, а соответственно происходит ее застой;
Почечнокаменная болезнь;
Перенесенные оперативные методы лечения органов малого таза;
Повреждение спинного мозга;
ВИЧ-инфекция, СПИД;
Обструкция мочевого пузыря из-за введения в него катетера;
Повышенная сексуальная активность у женщины;
Другие заболевания и различные патологии мочевыделительной системы – уретрит, цистит, простатит, нейрогенная дисфункция мочевого пузыря, смещение матки и т.д.
Пиелонефрит у беременных может развиться из-за вынашивания ребенка. Это связано с тем, что иногда при беременности снижается тонус, а также уменьшается перистальтика мочеточников. Особенно увеличивается риск при узком тазе, большом плоде или многоводии.
Профилактика пиелонефрита
Профилактика пиелонефрита включает в себя следующие превентивные меры:
Соблюдайте правила личной гигиены;
После стула, не доводите туалетную бумагу до мочеиспускательного канала (уретры);
Избегайте переохлаждения организма;
Избегайте сидения на холодном — бетоне, влажном песке, земле, металлических и других поверхностях;
Избегайте стрессов;
Старайтесь больше двигаться;
Укрепляйте иммунитет;
Старайтесь употреблять в пищу продукты, обогащенные витаминами и микроэлементами;
При дискомфорте и болевых ощущениях в области малого таза обратитесь к врачу для проверки состояния здоровья;
При наличии различных заболеваний, особенно инфекционного характера, не оставляйте их на самотек, чтобы они не перешли в хроническую форму;
Не носите тесную и неудобную одежду, которая при ходьбе или сидении пережимает ноги в области таза, что часто приводит к нарушению кровообращения и различным заболеваниям мочеполовой системы.
Источник:
Ссылки по теме:

Понравился пост? Поддержи Фишки, нажми:
Острый пиелонефрит – это заболевание почек воспалительного характера, развивающееся вследствие деятельности патогенных микроорганизмов. Недугу подвержены люди всех возрастов.

Причины развития заболевания
Причины острого пиелонефрита, как правило, имеют непосредственную связь с болезнетворными микробами, приводящими к развитию инфекций.

В большинстве случаев к возникновению болезни приводят микроорганизмы, обитающие в кишечнике:
- кишечная палочка;
- энтеробактерии;
- энтерококки;
- протей;
- клебсиелла;
- стафилококки;
- синегнойная палочка.

Также недуг может быть вызван различными вирусами, бактериями, приводящими к развитию туберкулеза, и кандидами.

Острый пиелонефрит почек возникает в результате попадания болезнетворных бактерий в почки. Выделяют несколько основных путей их проникновения:
- восходящий (в большинстве случаев). Бактерии размножаются у внешнего выхода уретры, после чего попадают в мочевой пузырь;
- контактный. Бактерии попадают в почки из других, уже пораженных близь находящихся органов;
- гематогенный. Микробы находятся в крови, посредством которой оказываются в почках.
Симптоматика
Симптомы острого пиелонефрита, как правило, ярко выражены, если болезнь протекает без осложнений. К основным признакам относятся:
- заметное ухудшение общего состояния организма;
- повышенная температура (до 40°С) и озноб;
- сильные головные боли;
- боли в зоне поясницы. Могут быть ноющими или в форме резких схваток;
- слабость, повышенное потоотделение;
- тошнота, часто приводящая к рвоте;
- частое мочеиспускание без болевых ощущений.

Диагностирование заболевания
Для постановки диагноза проводятся следующие анализы при остром пиелонефрите:
- общий анализ мочи;
- исследование мочи на предмет наличия патогенных бактерий. Обнаруженные микроорганизмы изучаются на устойчивость к антибиотическим препаратам.

О наличии заболевания свидетельствуют следующие результаты анализов:
- объем лейкоцитов в осадке мочи превышает норму;
- небольшой объем эритроцитов, что говорит о наличии камней в мочевыводящих каналах и некрозе;
- обнаружение патогенных микроорганизмов.

Дополнительно может проводиться УЗИ. Оно позволяет исследовать строение почек и удостовериться в отсутствии или наличии местных патологий (кисты, гнойные очаги и т. п.). УЗИ также дает возможность вывить обструкцию мочевыводящих каналов.

Если вышеописанные исследования недостаточны, дополнительно может проводиться компьютерная томография и рентгенография.

Методология лечения
Лечение острого пиелонефрита осуществляется, как правило, амбулаторно. При этом больной должен строго соблюдать постельный режим. В первую очередь необходимо принимать назначенные антибиотики на протяжении 7-14 дней.

Как правило, врачи назначают антибиотики из группы фторхинолонов. Эти медпрепараты наиболее эффективны против кишечной палочки, которая является причиной развития заболевания в 90% случаев. Дополнительно могут быть назначены пенициллины.

Если состояние больного тяжелое, прием антибиотиков необходимо начинать с инъекций. Прием лекарств в форме таблеток начинают после улучшения состояния.

Дополнительно назначают препараты против воспалений и спазмов. Особенно важны противовоспалительные лекарства, поскольку они останавливают воспаление, а также сбивают высокую температуру и в целом улучшают состояние пациента.

Диета
Значительную важность имеет диета при остром пиелонефрите. Контроль рациона и прием правильной пищи обеспечивают более быстрое и полноценное восстановления функциональности почек. При данном заболевании стоит употреблять меньше продуктов, содержащих белки, отказаться от соли.

Жиры и углеводы ограничивать не нужно, их объем должен находиться в нормальных для больного рамках. Не следует употреблять слишком много воды и других жидкостей. Максимально допустимый объем в сутки составляет 800 мл жидкости.

Пациенты могут употреблять следующие продукты:
- хлеб из отрубей и без белков;
- нежирное мясо (на протяжении первых 2 недель нужно уменьшить его количество, после чего можно постепенно повышать);
- яйца, но максимум 2 штуки в неделю;
- фрукты и овощи;
- чай и кофе. Но, напиток не должен быть крепким;
- супы. Для приготовления следует использовать только бульон второго отвара;
- рыба нежирных сортов;
- молоко и производные продукты (без излишеств);
- сыры с минимальным содержанием жиров и солей.
Следующие продукты не следует употреблять:
- пшеничный и черный хлеб;
- мясные, рыбные и грибные бульоны;
- грибы;
- шоколад;
- минеральная вода с высоким содержанием натрия;
- консервация;
- жирное мясо и производная продукция, включая колбасы;
- бобовые;
- крепкий кофе;
- алкоголь в любых видах;
- чеснок и лук.

Пищу можно готовить любым способом – варить, запекать, пропаривать или жарить, это не играет особой роли.

Профилактические меры
Людям из группы риска рекомендуется предпринимать ряд профилактических мер для предотвращения развития недуга:
- заблаговременно лечить кариес зубов и прочие болезни ротовой полости;
- не затягивать с лечением ЛОР-органов;
- укреплять иммунитет (физкультура, прием витаминов, как из продуктов, так и специальных комплексов, закаливание);
- недопущение застоя мочи. Для этого не следует терпеть при позывах к мочеиспусканию;
- тщательная гигиена мочеполовых органов.
Фото острого пиелонефрита


























































