Острое воспаление желчного пузыря симптомы лечение
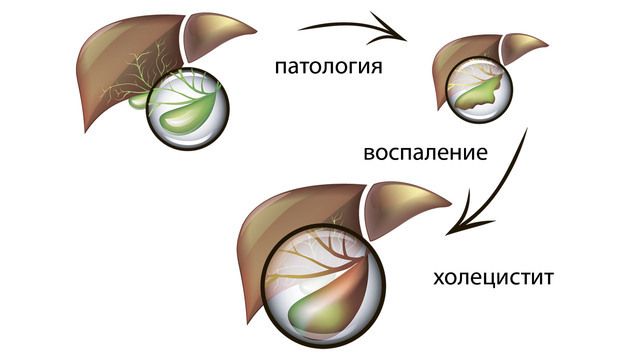
Воспаление желчного пузыря, или холецистит, – одна из наиболее часто встречающихся патологий пищеварительной системы. Из-за неспецифической картины и высокой вероятности развития осложнений болезнь считают коварной. Наиболее подвержены воспалительным патологиям женщины от 40 лет, у мужчин же болезнь диагностируют в два раза реже.
Причины и факторы риска
Воспаление желчного пузыря развивается вследствие заражения органа нежелательными микроорганизмами. Ускоряет возникновение симптомов воспаления желчного пузыря снижение иммунитета, наличие сопутствующих заболеваний. Еще один существенный фактор риска – генетическая предрасположенность.
Ведущие причины развития заболевания:
- проникновение стафилококков, стрептококков и других бактерий;
- заражение паразитами или глистами, например, лямблиями;
- грибковое инфекционное поражение;
- вирус гепатита;
- продолжительное влияние аллергических компонентов.
 Для того чтобы активировалось воспаление желчного пузыря и его симптомы, необходимо влияние целого ряда дополнительных факторов. Они усугубляют общее состояние женского или мужского организма, ослабляют иммунитет и естественную защиту. Это может быть застой, связанный с закупоркой желчевыводящих путей.
Для того чтобы активировалось воспаление желчного пузыря и его симптомы, необходимо влияние целого ряда дополнительных факторов. Они усугубляют общее состояние женского или мужского организма, ослабляют иммунитет и естественную защиту. Это может быть застой, связанный с закупоркой желчевыводящих путей.
Другие отрицательные факторы:
- продолжительное воздействие инфекций;
- опущение желудка, некоторых отделов кишки и других органов пищеварительной системы;
- недостаточная физическая активность;
- некорректно составленный рацион, несоблюдение перерывов между приемами пищи;
- преобладание в меню продуктов с высокими показателями жирности, пережаренными;
- злоупотребление алкоголем, частое курение.
В развитии желчекаменной болезни виновны также психологические травмы и стрессы, дисфункции щитовидной железы.
Классификация
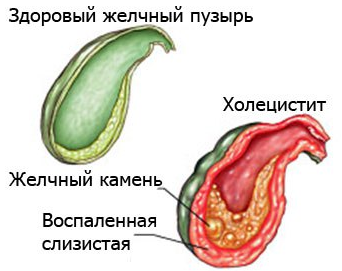
Воспаление желчного может быть калькулезным и бескалькулезным. В первом случае происходит образование камней (конкрементов), во втором – нет.
Классификация болезни желчного пузыря у взрослых и детей проводится в зависимости от стадии. Идентифицируют хронический холецистит и острый. Хронический холецистит может продолжаться до шести и более месяцев. Осложняют этот процесс дисфункции пузыря: перегиб, изменение формы, кисты. Острая форма воспалительного процесса более скоротечна – она продолжается около трех месяцев.
 Хронический холецистит бывает трех типов:
Хронический холецистит бывает трех типов:
- Флегмонозный. В желчном пузыре начинают развиваться гнойные массы. Состояние ухудшается постепенным воспалением стенок пузыря. Симптомы флегмонозной формы одни из самых серьезных.
- Катаральный. В этом случае поверхность желчного пузыря отекает и краснеет. Однако воспаляться будет исключительно поверхностная часть.
- Гангренозный. Крайне тяжелая форма, которую легко диагностировать при помощи УЗИ. Это происходит в силу частичного и быстро прогрессирующего некроза тканей. Гангренозная форма быстро распространяется, поражая не только желчный пузырь, но и его пути, протоки, канальцы. Последствия болезни самые тяжелые.
Очень важно выяснить все про воспаление желчного пузыря, симптомы и лечение.
Клиническая картина
Главными симптомами болезни являются сильные боли под ребрами справа. Также больные жалуются на тошноту, нарушение пищеварительных функций и прогрессирующее расстройство желудка, которое не купируется медикаментами или диетой. Клиническая картина может сильно различаться в зависимости от стадии и формы болезни.
Хроническая форма
Симптомы хронического холецистита у женщин и мужчин развиваются крайне медленно. Вероятно чередование усугубления состояния с относительным покоем. Ухудшение клинической картины при воспалении желчного пузыря может продолжаться до двух-трех недель. При этом боли слабо выражены, носят тупой или ноющий характер, идентифицируются под ребрами справа.
Вероятно появление горькой отрыжки и диспепсических расстройств. Речь идет о тошноте, продуктивных рвотных позывах. Могут незначительно увеличиваться температурные показатели тела.
Проявления гангренозного холецистита смазаны. У пациента может не быть неприятных симптомов из-за того, что отмирают нервные окончания. В результате идентифицируют период ложного выздоровления, после которого состояние больного ухудшается еще больше.
 Тяжелее всего проходит флегмонозная форма болезни. Она сопровождается рядом критических симптомов:
Тяжелее всего проходит флегмонозная форма болезни. Она сопровождается рядом критических симптомов:
- интоксикация, которая провоцирует сильнейшую лихорадку;
- озноб;
- сильные приступы жажды;
- раздражение брюшной области;
- усиление болей, в том числе головных, и неприятных симптомов.
С подобными признаками можно справиться в домашних или амбулаторных условиях и купировать их. Однако даже в таком случае флегмонозный тип холецистита принимает хроническое течение.
Острая форма
В том случае, когда болезненные ощущения от воспаления желчного пузыря развиваются по типу приступов и продолжаются от двух дней и более – можно заподозрить именно это фазу заболевания. Дополнительными подтверждающими симптомами будут тошнота и рвотные позывы, которые не приносят облегчения. Болезненные ощущения ярко выраженные, отмечают иррадиацию под лопатку или плечо, реже – в область ключицы.
Характерны следующие симптомы воспаления желчного:
- Усиление симптомов. Это связано с тем, что организм перестает справляться с воспалением, проникновением в организм токсинов и других нежелательных компонентов.
- Постоянное увеличение температурных показателей тела, 38 и более градусов. Характерно учащение пульса, возникновение лихорадочного состояния.
- Образуются многочисленные язвы и эрозии. В них скапливается гной. Со временем абсцессы вскрываются и прорывают тонкую оболочку желчного пузыря. Вследствие этого его содержимое оказывается в области кишечника, что приводит к повторной интоксикации, шоку и даже смерти.
Последние изменения наиболее критичны, потому что развивается перитонит – опасное воспаление брюшины, приводящее к серьезным критическим последствиям.
Диагностика
Воспаление желчного пузыря, симптомы и лечение не должны оставаться без внимания гастроэнтеролога. Проводят лабораторную и инструментальную диагностику. Перед этим изучают пациента, обеспечивают визуальный осмотр, пальпаторное обследование.
В первом случае речь идет о различных анализах крови. Проводят общую и биохимическую проверку, исследуют состояние желчи и мочи. Также специалисты проверяют каловые массы на наличие в них яиц глистов и эластазы.
Обязательный этап – исследование крови на предмет иммуноферментного состава. Подобная диагностика позволяет определить наличие или отсутствие вредных микроорганизмов, воспаление и другие негативные изменения.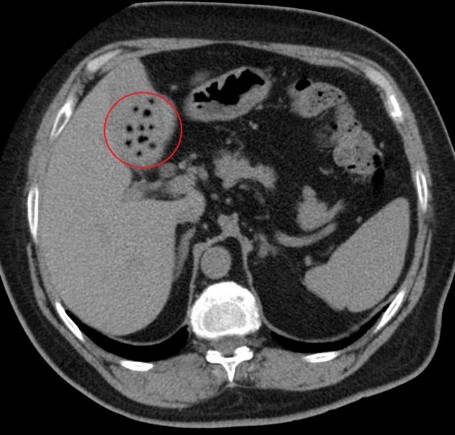
Дополняется изучение инструментальными обследованиями. Обязательно проводят УЗИ и рентгенографию. С их помощью:
- идентифицируют наличие, количество и контуры камней;
- определяют застой желчи;
- диагностируют утолщение стенок пузыря – по контурам воспалившегося органа;
- выявляют дискинезии, изгибы.
Не менее значимая часть диагностики перед лечением – дуоденальное зондирование. С его помощью специалисты определяют особенности секреции пузыря. В наиболее тяжелых случаях гастроэнтерологи настаивают на проведении компьютерной томографии, чтобы детально изучить, как должен выглядеть орган и что с ним происходит.
Для того чтобы восстановительный курс оказался результативным, диагностика должна проводиться на каждом этапе терапии. Это позволит контролировать изменения состояния, а также спрогнозировать вероятность появления осложнений.
Лечение
Восстановительный курс должен быть полноценным, поэтому длится он долго. Лечение рекомендуется проводить сразу по нескольким направлениям. Это могут быть лекарственные средства, диета и даже хирургическая операция.
Медикаменты
В рамках терапии воспаления желчного пузыря применяют препараты, которые помогают снимать болезненные ощущения, спазмы и даже колики. Речь идет об использовании спазмолитиков и анальгетиков. В числе первых выделяют Мебеверин, Но-шпу, вторых – Анальгин, Баралгин или Кетонал. Это эффективные средства, однако их не рекомендуется применять самостоятельно, без предварительной консультации специалиста.
В перечне разрешенных к применению медикаментов находятся:
- Препараты, которые нормализуют деятельность желчного пузыря. Это может быть Сорбит, Ксилит, Холосас.
- Желчегонные составы. Специалисты назначают Дигестал, Холензим. Реже используют Аллохол и его аналоги. Во время беременности настоятельно рекомендуется выпивать минимальные дозировки и отказаться от самолечения.
- Антибиотики. Используют Ципрофлоксацин или ингибиторы МАО, например, Фуразолидон.
- Гепатопротекторы. Применяют такие таблетки, как Эссенциале или Гепабене. Еще один медикамент из представленного ряда – Карсил.
 Во время лечение рекомендуется пить и литолитики. В этом случае речь идет о препаратах, которые растворяют камни в пузыре. Используют Урсофальк, Урсосан, Эксхол. Для того чтобы медикаментозный курс оказался полноценным, важно использовать препараты на всем протяжении терапии, строго придерживаясь дозировки, назначенной специалистом.
Во время лечение рекомендуется пить и литолитики. В этом случае речь идет о препаратах, которые растворяют камни в пузыре. Используют Урсофальк, Урсосан, Эксхол. Для того чтобы медикаментозный курс оказался полноценным, важно использовать препараты на всем протяжении терапии, строго придерживаясь дозировки, назначенной специалистом.
Хирургия
Как снять и вылечить воспаление желчного пузыря в самом сложном случае? Для этого применяют холецистэктомию, которая является неотложной операцией. Метод назначают при наиболее остро выраженной форме. Другие показания: подозрение на воспаление брюшины, присоединение симптомов гнойной интоксикации. Еще одна распространенная причина – многочисленные конкременты, которую затрудняют отток желчи, провоцируют ее застой или загиб самого пузыря.
При холецистэктомии проводится полное удаление желчного пузыря. После этого больному необходим длительный восстановительный курс, пожизненная коррекция рациона с многочисленными ограничениями.
Диета
Если диагностировано воспаление желчного пузыря, лечение – это еще и исправление меню. Во время усугубления общего состояния больного помещают в условия стационара или соответствующее гастроэнтерологическое отделение. При этом:
- В первое время откорректированное питание предполагает употребление воды в небольшом количестве. Можно есть сухарики без добавок и дополнительных ингредиентов. Важно нормализовать питьевой режим – употребляют разбавленный и слегка подслащенный чай, натуральные неконцентрированные соки.
- Расширять список и вводить в него новые продукты допустимо исключительно после стихания болей и нормализации общего состояния. Улучшение должно подтверждаться результатами диагностики.
- Огромное значение в лечении отводится ограничению любых перегрузок. Недопустимо употреблять все слишком горячее или холодное, химически активное – любые красители и консерванты вредны.
- Из меню убирают все жареное, острое и жирное. Нельзя пить спиртные напитки, даже слабоалкогольные.
- Отказываются от сладостей, сдобы и шоколада.
 Рекомендованы к употреблению овощные и крупяные супы – они могут употребляться исключительно в протертом виде. Также гастроэнтерологи настаивают на пользе:
Рекомендованы к употреблению овощные и крупяные супы – они могут употребляться исключительно в протертом виде. Также гастроэнтерологи настаивают на пользе:
- овсяной или гречневой каши – в полужидком виде;
- творога с минимальной жирностью;
- натуральных муссов и киселей;
- вареной рыбы, которая относится к нежирным сортам;
- отварном или перетертом диетическом мясе – крольчатина, курятина, индюшатина.
Разнообразить меню можно полезными паровыми котлетами, белыми сухарями, приготовленными в духовке. Рекомендуются кисломолочные продукты, но лишь в том случае, если у них понижены показатели жирности.
Полезны для почек и печени сезонные овощи и фрукты. Их допустимо кушать ежедневно в свежем или запеченном виде. Питаться нужно небольшими порциями, не более шести раз в течение 24 часов.
Гастроэнтерологи рекомендуют составлять таблицы питания, в которые будут заноситься данные о диете. В ней нужно фиксировать меню на каждый день, с точным указанием порций и примерным обозначением количества калорий. Эта информация может оказаться ценной при назначении восстановительного курса.
Осложнения
При несвоевременном или неполноценном лечении развиваются критические изменения. Это может быть эмпиема пузыря или протоков. Речь идет об инфекции, которая приводит к тому, что полости заполняются содержимым, содержащим гной.
После воспаления желчного пузыря, агрессивных симптомов и неудачного лечения у женщин и мужчин могут развиться:
- Водянка – проявление острого осложнения ЖКБ. В данном случае диагностируют воспаление и заполнение пузыря значительным количеством жидкости внутренней секреции. В результате этого орган полностью перестает работать.
- Флегмона. Идентифицируют изменение структуры стенок пузыря с последующими гнойными трансформациями.
- Некроз и перфорация стенки, шейки. Одно из самых серьезных и быстро прогрессирующих осложнений холецистита и холестероза, приводит к формированию абсцесса под печенью. По мере развития проблемы идентифицируют распространение инфекции на другие органы или всю брюшную область в целом. Некроз или перфорация являются руководством к проведению скорейшего хирургического вмешательства.
- Перекрытие общего протока конкрементами, гноем или слизистыми массами. Это может привести к самым тяжелым последствиям, например, механической желтухе.
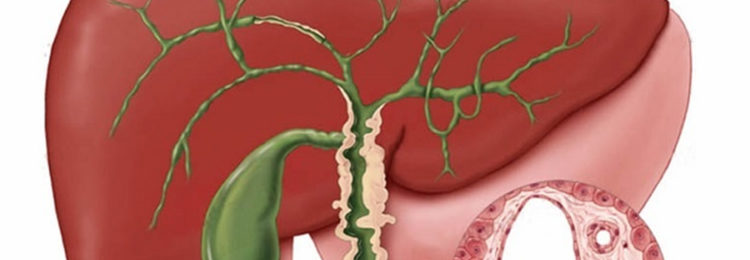 Еще одно осложнение – восходящий холангит. В организме больного начинает распространяться инфекция, которая затрагивает протоки желчного пузыря и печени. Это может спровоцировать серьезное и быстро прогрессирующее поражение органов, вплоть до сепсиса.
Еще одно осложнение – восходящий холангит. В организме больного начинает распространяться инфекция, которая затрагивает протоки желчного пузыря и печени. Это может спровоцировать серьезное и быстро прогрессирующее поражение органов, вплоть до сепсиса.
Реже идентифицируют панкреатит и панкреонекроз. Каждое из них может развиться вследствие того, что инфекция проникает к поджелудочной железе, потому что камень блокирует протоки или нарушается естественная моторика внутри билиарной системы. При некрозе справиться с состоянием поможет только хирургическое вмешательство.
Прогноз и профилактика
При неосложненных формах заболевания прогноз достаточно благоприятный, в то время как с калькулезными видами болезни намного сложнее справиться.
Если заболевание принимает хроническую форму, добиться пожизненной ремиссии возможно. Для этого необходимо следовать определенным рекомендациям:
- принимать назначенные гастроэнтерологом медикаменты;
- полноценно и правильно питаться;
- каждый год делать УЗИ органов, которые относятся к билиарному тракту: поджелудочная железа, желчный пузырь, протоки.
Наиболее нежелательный исход вероятен при тяжелой гнойной форме болезни, а также многочисленных конкрементах большого размера. Исправить это положение можно операцией, а именно полным иссечением желчного пузыря.
Для исключения развития воспаления желчного пузыря в дальнейшем настоятельно рекомендуется справиться со всеми негативными факторами, которые приводят к поражению желчного пузыря. Важно отказаться от всех вредных привычек, нормализовать вес. Добиться этого позволит в том числе изменение рациона и своевременное лечение вирусных и бактериальных патологий.
Лицам с усугубленной наследственностью, в том числе ребенку, рекомендуется регулярно проходить УЗИ-диагностику, чтобы контролировать органы ЖКТ. При обострении состояния не следует заниматься самолечением в домашних условиях или принимать народные средства. Только врач может охарактеризовать состояние пациента и назначить действенное лечение.
Острый холецистит – заболевание желчного пузыря, сопровождающееся местной воспалительной реакцией на фоне непроходимости желчевыводящего протока. Это быстро развивающаяся хирургическая патология, которая может потребовать экстренного проведения холецистэктомии. Симптомы опасного состояния включают боль под правым ребром и сильное мышечное напряжение, иногда присоединяется тошнота, рвота и лихорадка с ознобом. Подтверждается наличие воспаления и камней результатами УЗИ.
Причины возникновения
В 95% случаев развитие острого холецистита связано с желчнокаменной болезнью, которой болеет каждый третий взрослый житель планеты. На начальной стадии камни генерируются в желчном пузыре, в дальнейшем могут мигрировать по билиарному тракту и закупоривать проток.
Блокада желчи в желчном пузыре провоцирует появление первопричины острого холецистита – повышения внутрипузырного давления. Застой литогенной желчи приводит к повреждению клеток, из которых высвобождаются ферменты воспаления. В ответ слизистая вырабатывает больше жидкости, чем способна впитать обратно. Это приводит к перерастяжению стенок желчного пузыря, а со временем к появлению участков некроза.
Другими причинами острого холецистита являются:
- повреждение слизистой ферментами поджелудочной железы при нарушении функции дуоденального сосочка;
- паразитарные инвазии (описторхоз и другие);
- закупорка пузырной артерии тромбом, вызывающая острое нарушение кровообращения.
В редких случаях спровоцировать острый холецистит могут инфекции – брюшной тиф, дизентерия. Бактериальное заражение желчи происходит после развития острого процесса.
Клинические проявления
На начальном этапе появляется дискомфорт и схваткообразные ощущения в проекции желчного пузыря. С нарастанием воспаления присоединяется основной признак патологии – интенсивная боль в правом подреберье (колика). Она бывает 2-х видов:
- Пузырная – локализуется в области печени с иррадиацией под лопатку и ключицу справа. Возникает при перекрытии шейки желчного пузыря камнем, сгустком слизи, билиарным сладжем, гельминтами.
- Холедохеальная – боль концентрируется над пупком слева, вызывается обтурацией общего желчного протока (холедоха) конкрементом, сладжем, описторхами. Колика сопровождается ознобом, потемнением мочи.
Неосложненное течение острого холецистита вызывает незначительную интоксикацию. Температура тела поднимается до 38 градусов, при тяжелой форме – до 40 градусов. Больного знобит, появляется жажда, рвота, язык обложен, подвижность брюшной стенки ограничена. При полной закупорке желчных путей кожа окрашивается в желтый цвет, больной жалуется на отрыжку, метеоризм, тошноту, тяжесть «под ложечкой».
Формы заболевания
В основе классификации острого холецистита лежат морфологические изменения, этиология и патогенез болезни. С учетом природы происхождения различают:
- калькулезный холецистит – является частым осложнением ЖКБ;
- бескаменный – холецистит развивается при отсутствии конкрементов в желчном пузыре;
- паразитарный – когда острый холецистит спровоцирован глистами.
Если заболевание вызвано вклиниванием камня в желчный проток, холецистит называется обтурационным. Когда острый холецистит возникает в ответ на заброс панкреатических ферментов – ферментативным, при ишемических проявлениях (нарушении тока крови) – сосудистым.
По клиническим признакам специалисты выделяют:
| Тип острого холецистита | Описание |
| Катаральный | Воспаление с сильными постоянными болями в правом подреберье, переходящими на поясницу, лопатку ключицу справа. |
| Флегмонозный | Это гнойная форма холецистита, которая выражается пронзительными болями. Они усиливаются при глубоком вдохе, движении. Гипертермия, многократная рвота, тошнота – симптомы, значительно ухудшающие состояние пациента. |
| Гангренозный | Холецистит приводит к отмиранию участков стенки желчного пузыря. Тяжелая форма развивается после гнойного холецистита, имеет яркую клиническую картину. |
| Перфоративный | Осложненная форма холецистита с образованием свищей в стенках желчного пузыря. Кинжальная боль на фоне тяжелой интоксикации – характерные признаки опасного состояния. |
| Обструктивный | Причиной патологии становится камень, застрявший в протоке или шейке желчного пузыря. Для этого состояния характерно появления признаков механической желтухи (пожелтения кожи, склер, зуб кожи, темная моча, светлый кал). |
| Деструктивный | Развивается при изменении структуры стенки желчного пузыря. Провоцирующие факторы патологических изменений – раздражение ферментами поджелудочной железы, критическое нарушение микроциркуляции крови. |
Если заболевание часто рецидивирует, холецистит переходит в хроническую форму.
Особенности острого воспаления желчного пузыря
Симптоматика заболевания схожа с приступом ЖКБ, но имеет некоторые отличия:
- болевой синдром более интенсивный;
- продолжается более 6 часов;
- болезненность сопровождается рвотой;
- если в момент глубокого вдоха провести пальпацию правого подреберья, боль усиливается, дыхание рефлекторно задерживается – положительный симптом Мерфи.
При остром (калькулезном) холецистите выраженность симптомов ослабевает через 2–3 дня, а в 80% пациентов через неделю проходят без специального лечения.
У детей
Ребенок становится капризным, вялым, быстро утомляется. Жалуется на сильные боли в животе, особенно, если малыш выпьет газированной воды, съест жирную или жареную еду. На теле появляется сыпь, отрыжка после приема пищи. Нарушается пищеварение, запоры чередуются с поносом, ребенка часто рвет. При попытке прощупать желчный пузырь, малыш плачет от боли, она становится более резкой.
У беременных
По статистике женщины более подвержены желчнокаменной болезни и острому холециститу. Во время беременности к основным причинам добавляется передавливание желчного пузыря увеличившейся маткой или смещение его другими органами. Застой желчи часто провоцирует изменение гормонального фона беременной.
Клиника заболевания включает следующие симптомы:
- тошнота, рвота, изжога;
- горечь во рту, усиленное слюноотделение;
- болезненные ощущения в области печени;
- непроходящий токсикоз.
Патология, появившаяся во время беременности, часто остается незамеченной женщиной в положении, а неприятные симптомы списываются на появление токсикоза.
У пожилых людей
Пациенты преклонного возраста могут не догадываться о наличии серьезного заболевания. У пожилых пациентов наблюдается атипичная симптоматика – резкая потеря веса, хроническая усталость, слабость, редкая рвота, незначительное повышение температуры тела.
Диагностика
В большинстве случаев больные с подозрением на острый холецистит попадают экстренно. Постановкой диагноза занимается хирург, начинается обследование со сбора анамнеза и выслушивания жалоб пациента. Врач выясняет характер, длительность симптомов, уточняет наличие факта погрешности в диете, стресса.
Для объективной оценки состояния специалист назначает лабораторные анализы крови, мочи и инструментальные методы обследования:
- УЗИ органов брюшной полости – проводят для определения размеров желчного пузыря, выявляют наличие камней, расширения протоков.
- КТ – обследование необходимо для исключения абсцесса, опухолевых образований.
- МРТ – назначают для детального рассмотрения желчевыводящих путей, исключения холелитиаза.
- ФГДС (гастроскопия) – при наличии признаков желтухи.
Чтобы поставить точный диагноз, важно исключить другие заболевания со схожими клиническими проявлениями. Для этого назначается дифференциальная диагностика острого холецистита со следующими патологиями:
- инфарктом миокарда;
- воспалением нижней доли правого легкого;
- острой формой кишечной непроходимости;
- опоясывающим лишаем;
- острым аппендицитом;
- воспалением печеночных клеток;
- острым воспалением поджелудочной железы;
- обострением язвы или прободением стенки желудка или 12-перстной кишки.
При неинформативности неинвазивных методов обследования, хирург уточняет диагноз при помощи видеолапароскопии.
Лечебные мероприятия
Больные с подтвержденным острым холециститом подлежат немедленной госпитализации. Заниматься лечением в домашних условиях, пользоваться средствами народной медицины, строго запрещено. При развитии острого состояния важна каждая минута, оптимальные сроки проведения операции – первые 72 часа от начала болезни. Промедление чревато значительным усугублением состояния.
Терапевтическая тактика подбирается с учетом тяжести болезни желчного пузыря и наличия осложнений. Некалькулезный холецистит, диагностированный впервые, лечится консервативными методами, тяжелые формы требуют оперативного вмешательства. При деструктивном холецистите назначают холецистостомию, при наличии конкрементов в желчном пузыре – холецистэктомию (удаление органа).
При наличии противопоказаний к операции и отсутствии осложнений гнойного характера, больных лечат консервативно.
Это не избавляет от камнеобразования, рецидивов обострения и перехода заболевания в разряд хронических. Все пациенты без исключения переводятся на лечебное питание. В первые 2 дня рекомендуется отказаться от пищи, в дальнейшем назначается диета № 5.
Медикаментозные
Снять легкое воспаление желчного пузыря при остром холецистите помогут лекарственные препараты:
- Антибиотики – подавляют патогенные микроорганизмы и предупреждают присоединение вторичной инфекции.
- Спазмолитики – купируют болевой синдром, расслабляют гладкую мускулатуру, расширяют желчевыводящие пути.
- Жаропонижающие – для нормализации температуры тела.
- Антигистаминные – чтобы снять интоксикационные проявления, вызванные аллергенным действием бактерий.
Консервативное лечение проводится в стационаре под наблюдением гастроэнтеролога. При неудовлетворительных результатах медикаментозного лечения врач назначает операцию. В большинстве случаев прием медикаментов расценивается, как предоперационная подготовка больного.
Хирургические
Оперативное лечение острого холецистита должно проводиться в первые 3 суток после появления симптоматики воспаления. Проведение операции в ранний период значительно снижает риск развития осложнений и увеличивает шансы на полное выздоровление.
Стоимость проведения таких операций и обзор клиник Москвы вы можете посмотреть в этой статье
«Золотым стандартом» является лапароскопическая холецистэктомия. Доказано, что операция безопасна при деструктивных формах болезни, имеет маленький процент послеоперационных осложнений и случаев летального исхода. При наличии большого опыта хирурга, лапароскопию можно назначать пациентам после 65 лет.
Больным с хроническими заболеваниями при тяжелом течении болезни проводят ранний дренаж желчного пузыря – холецистостомию. Это выведение желчи через наружный свищ (отверстие), в которую вставляют специальную трубку. Если больной поступил в поздние сроки, назначают холецистэктомию из мини-доступа.
Выбор способа хирургического определяется лечащим врачом. Если хирург имеет высокую квалификацию и достаточную практику в желчной хирургии, возможно применение эндоскопической лапароскопии. При возникновении трудностей во время операции, хирург меняет тактику и выполняет полостную операцию с открытым доступом до появления операционных осложнений.
Прогноз и профилактика
Для больных с острым холециститом прогноз условно благоприятный. Исход зависит от скорости обращения к врачу. Некалькулезная форма острого холецистита стремительно прогрессирует, и без своевременного лечения приводит к тяжелым осложнениям. При осложненных формах с разрывом желчного пузыря, развитием перитонита, летальный исход возможен даже при попытках устранения болезни.
Специфической профилактики острого холецистита не существует. Нужно правильно питаться, избегать голодания и переедания, чтобы не допустить застойных явлений в желчном пузыре. В целях профилактики важно проходить профилактическое обследование, чтобы начать своевременное устранение патологических изменений.
Диета
Важным провоцирующим фактором острого холецистита является несоблюдение норм здорового питания. Для нормального функционирования билиарной системы рекомендуется есть дробно (5–6 раз в день) через равные промежутки времени (не более 4 часов). Это необходимо для оптимального желчеобразования и регулярного оттока секрета.
Порции должны быть небольшими, еда теплой, нежирной и неострой. В рацион включают диетическое мясо, каши (гречку, овсянку), нежирную рыбу, молочные продукты. Фрукты едят запеченными, овощи отварными, сырую растительную пищу – в ограниченном количестве.
Возможные последствия и осложнения
Острый холецистит может стать причиной следующих состояний:
- развитие перитонита при излиянии желчи в полость живота;
- околопузырный абсцесс;
- перфорация желчного пузыря с образованием свища;
- распространение воспаления на близлежащие ткани;
- обтурационная желтуха;
- воспалительное поражение поджелудочной железы;
- общее заражение крови (сепсис);
- эмпиема плевры.
Все осложнения представляют большую опасность не только для здоровья, но и для жизни пациента.
Как предотвратить
Если начинает болеть в правом боку, не стоит терять время в догадках. Острый холецистит относится к группе жизнеугрожающих состояний, поэтому медлить нельзя, к врачу необходимо обратиться в экстренном порядке. Только хирург поможет избежать тяжелых последствий, потерянные часы могут обернуться непоправимым уроном здоровью. Если с вами или близкими вам людьми случалось такое, расскажите свою историю в комментариях и не забудьте оценить статью.
