Острый гематогенный остеомиелит это воспаление чего
Гематогенный остеомиелит – это гнойное воспаление кости, возникающее в результате заноса микробов с током крови из гнойничков на коже, гнойных ран и воспалительных очагов в различных органах. В первые сутки преобладают симптомы общей интоксикации: высокая температура, тошнота, рвота, ознобы, слабость и головная боль. Затем возникают интенсивные боли и значительный отек конечности. В последующем гной проникает в мягкие ткани, образуя флегмону, и может прорываться через кожу с формированием свищей. Диагноз выставляется на основании симптомов и данных лабораторных исследований. Рентгенография информативна только с третьей недели болезни. Лечение – антибиотикотерапия, дезинтоксикационная терапия, вскрытие и дренирование гнойников.
Общие сведения
Гематогенный остеомиелит (от лат. haematogenus происходящий из крови, osteon кость + myelos костный мозг + itis воспаление) – гнойный процесс в костной ткани, возникший в результате заноса инфекции через кровь. Этот вид остеомиелита является тяжелым заболеванием, поражающим преимущественно детей и подростков в возрасте от 7 до 15 лет. Могут страдать и дети младшей возрастной группы. У мальчиков встречается втрое чаще, чем у девочек. Взрослые заболевают очень редко. Начинается остро, но в последующем иногда переходит в хроническую форму и может тянуться в течение многих лет – этим обусловлено наличие определенного количества взрослых пациентов, страдающих гематогенным остеомиелитом. Гнойное воспаление может развиться в любой кости, но чаще поражаются длинные трубчатые кости (плечевая, бедренная, большеберцовая). Лечение гематогенного остеомиелита осуществляют травматологи-ортопеды.
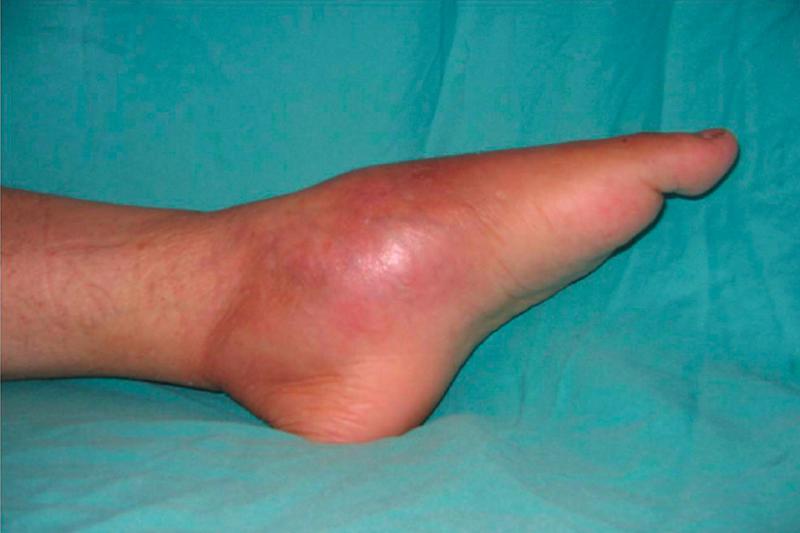
Гематогенный остеомиелит
Причины
Чаще всего возбудителем болезни становится золотистый стафилококк. Реже гематогенный остеомиелит вызывается пневмококком, стрептококком и кишечной палочкой. Началу заболевания предшествует бактериемия (наличие микробов в крови), которая может возникать из-за наличия крупных гнойных процессов, так и вследствие небольших очагов инфекции (фурункулы, нагноившиеся ссадины, гнойники в миндалинах при ангине, гной при остром отите). При этом специалисты в области травматологии отмечают, что остеомиелит может развиваться как на фоне существующей инфекции, так и спустя много месяцев или даже лет.
Предрасположенность детей к гематогенному остеомиелиту объясняется особенностями строения костей в детском возрасте. У детей метафиз имеет очень широкую разветвленную сеть сосудов с замедленным кровотоком, что обусловлено необходимостью поставлять большое количество питательных веществ в зону роста кости. Сосуды метафиза не сообщаются с сосудами эпифизарного хряща, поэтому многие артериолы слепо заканчиваются на границе метафиза и эпифиза, что создает благоприятные условия для задержки патогенных микроорганизмов. Попадая в эту зону, микробы создают очаги дремлющей инфекции, которая может активизироваться при ослаблении организма или незначительной травме.
Примерно в половине случаев гематогенный остеомиелит возникает после небольшой травмы (ушиба) при которой, по предположениям исследователей, ранее занесенные гноеродные микроорганизмы высвобождаются из «дремлющего очага» и начинают размножаться. В результате их жизнедеятельности формируется гнойный очаг в кости и возникают явления общей интоксикации. Факторами, снижающими сопротивляемость организма и способствующими активизации микробов, являются детские инфекционные заболевания, грипп и общее переохлаждение.
Патогенез
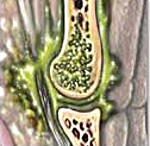
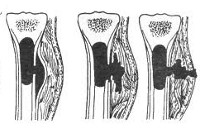
Вначале в толще костного мозга метафизарной зоны формируется небольшой гнойник. Поскольку устойчивость эпифизарного хряща к нагноению достаточно высока, гной распространяется в сторону диафиза, разрушая костный мозг и тем самым лишая кость питания изнутри. Через гаверсовы каналы гной проникает под надкостницу и отслаивает ее от кости, так кость лишается питания снаружи. Оставшаяся без питательных веществ кость разрушается, образуется участок остеонекроза.
Токсины из очага инфекции поступают в окружающие ткани и активно всасываются в кровь, что обуславливает развитие бурной интоксикации. А высокое давление гноя в полости, ограниченной костномозговым каналом, вызывает резкие, очень интенсивные боли. В последующем гной расплавляет надкостницу и проникает в мягкие ткани, вследствие чего формируется межмышечная флегмона. При прорыве флегмоны наружу образуется свищ на коже.
Симптомы гематогенного остеомиелита
Септико-пиемическая форма заболевания сопровождается выраженной интоксикацией и быстрым развитием местных изменений. Болезнь начинается с повышения температуры до 39-40 градусов. Состояние пациента тяжелое, характерны ознобы, повторная рвота и головные боли. Возможен бред и потеря сознания. Иногда выявляется гемолитическая желтуха. На вторые сутки появляются очень интенсивные, четко локализованные боли и быстро нарастающий отек мягких тканей. Конечность находится в вынужденном положении, движения невозможны из-за боли. Кожа над пораженной областью напряжена, отмечается местная гиперемия и гипертермия.
Гематогенный остеомиелит часто сочетается с артритом близлежащих суставов. По анализам выявляется метаболический ацидоз, гипонатриемия, гиперкальциемия и гиперкалиемия, а также циклические изменения свертывающей системы крови: вначале развивается гиперкоагуляция, в последующем – гипокоагуляция и фибринолиз. Нарушаются функции печени и почек. При развитии сепсиса формируются гнойные очаги в различных органах. Возможно множественное поражение костей, гнойный перикардит или гнойная деструктивная пневмония.
При местной форме гематогенного остеомиелита преобладает локальная симптоматика: боли, отек и гиперемия конечности. Общее состояние страдает меньше, чем при других формах, может незначительно ухудшаться, а иногда – даже оставаться удовлетворительным.
Токсическая (адинамическая) форма наблюдается достаточно редко. Характерно молниеносное развитие и очень тяжелое течение. В первые сутки возникает нарастающий токсикоз, сопровождающийся резким повышением температуры, появлением менингеальных симптомов, резким снижением артериального давления и развитием острой сердечно-сосудистой недостаточности. Наблюдаются судороги и потеря создания, сменяющиеся адинамией. Местная симптоматика на начальных стадиях слабо выражена, что существенно затрудняет постановку диагноза.
Диагностика
Диагноз гематогенный остеомиелит выставляется специалистом в сфере травматологии и ортопедии на основании клинической картины и данных лабораторных исследований, свидетельствующих об остром инфекционном процессе. При подозрении на нарушение работы внутренних органов и распространение инфекции назначаются консультации соответствующих специалистов: пульмонолога, гастроэнтеролога, нефролога. В зависимости от локализации выполняется рентгенография бедренной кости, рентгенография плечевой кости и т. д.
Рентгенологическое исследование повторяют в динамике, поскольку на начальных стадиях болезни изменения на рентгенограммах отсутствуют. Примерно спустя две недели от начала заболевания на снимках появляются признаки периостита, а несколько позже начинают выявляться признаки смазывания и разрежения губчатой кости в области метафиза. Через 2-4 месяца после появления первых симптомов на рентгенограммах обнаруживаются секвестры. Для уточнения расположения секвестров, свищевых ходов и полостей выполняется фистулография, радиотермия, МРТ кости и УЗИ пораженного сегмента.
Лечение гематогенного остеомиелита
Лечение проводится в условиях травматологического отделения. Для борьбы с инфекцией назначают внутримышечные и внутривенные инъекции полусинтетических пенициллинов, цефалоспоринов или линкомицина. В некоторых случаях раннее начало антибиотикотерапии позволяет остановить развитие воспалительного процесса и ликвидировать гнойный очаг до начала разрушения кости и образования секвестров. Одновременно проводится дезинтоксикационная терапия с использованием плазмы, кровезаменителей и кристаллоидных растворов. Назначаются препараты симптоматического действия.
Местное лечение включает в себя иммобилизацию пораженной конечности. При образовании гнойника в области метафиза или диафиза выполняют вскрытие, создавая фрезевые отверстия в кости, и осуществляют проточно-промывное дренирование. Межмышечные флегмоны широко вскрывают и дренируют. В полости гнойников, расположенных в кости и мягких тканях, вводят антибиотики. В послеоперационном периоде осуществляют антибиотикотерапию и дезинтоксикационную терапию. Иммобилизацию продолжают до полного купирования воспаления.

Острый остеомиелит – острое гнойное воспаление, при котором поражаются все элементы кости: надкостница, собственно кость и костный мозг. Обычно в процесс вовлекаются окружающие мягкие ткани. Причиной развития может стать проникновение гноеродных микробов гематогенно (через кровь) или контактно (через рану либо через воспаленные ткани). Проявляется болью, отеком и гиперемией, а также общими признаками воспаления: слабостью, разбитостью, лихорадкой, ознобами и головной болью. Диагноз выставляется на основании симптомов и данных рентгенографии. Лечение чаще хирургическое, проводится на фоне антибиотикотерапии.
Общие сведения
Острый остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – острый гнойный процесс в костях. «Остеомиелит» — исторически сложившийся термин, недостаточно точно отражающий сущность заболевания. Он был введен Рейно в 1831 году и в переводе означает «воспаление костного мозга», однако в клинической практике такой изолированный процесс практически не встречается. В наши дни в травматологии под остеомиелитом понимают воспаление не только костного мозга, но и других элементов кости (надкостницы и собственно костной ткани).
В большинстве случаев возбудителями заболевания являются стафилококки, реже – пневмококки и стрептококки. Возможно существование микробных ассоциаций с синегнойной палочкой, кишечной палочкой или вульгарным протеем. В отдельных случаях в посевах определяются клебсиеллы. Симптомы и течение острого остеомиелита зависят от множества факторов: способа инфицирования, состояния организма, возраста больного, наличия хронических заболеваний и интоксикаций и т. д. Исходом становится выздоровление или хронизация процесса (развитие хронического остеомиелита). Лечение острого остеомиелита осуществляют травматологи.

Острый остеомиелит
Патогенез и классификация
В зависимости от способа проникновения инфекции выделяют эндогенный и экзогенный острый остеомиелит. При эндогенном (гематогенном) остеомиелите инфекция проникает в кость через кровь из первичного очага, расположенного в области лимфоидного глоточного кольца, слизистых носоглотки и полости рта, очага латентной инфекции (панариций, фурункул, пиодермия), раны на коже, потертости или опрелости (у младенцев). Данная форма болезни развивается у детей, что обусловлено особенностями кровоснабжения костей в детском возрасте.
Факторами, способствующими развитию острого гематогенного остеомиелита, являются вирусные инфекции, острые и хронические воспалительные заболевания, переохлаждение, несбалансированное питание, гиповитаминозы и другие состояния, сопровождающиеся снижением сопротивляемости организма. Определенную роль могут играть травмы с повреждением надкостницы или костной ткани. Некоторые исследователи (например, Дерижанов) считают, что гематогенный остеомиелит возникает на фоне аллергической реакции замедленного типа вследствие сенсибилизации организма латентной бактериальной флорой. Существует также нервно-рефлекторная теория (Торонец и Еланский), согласно которой развитие остеомиелита в значительной степени обусловлено нарушением нервной регуляции тонуса внутрикостных сосудов и возникновением продолжительного спазма, создающего благоприятные условия для «оседания» микробов в костной ткани.
Все остальные формы острого остеомиелита (посттравматический, огнестрельный, послеоперационный и контактный) являются экзогенными. При этих формах заболевания инфекция проникает в кость либо непосредственно из внешней среды, либо из инфицированных окружающих мягких тканей. Особенностью экзогенного острого остеомиелита является распространение гнойного воспаления на все элементы кости без предшествующего образования первичного воспалительного очага в костном мозге.
Острый гематогенный остеомиелит
Развивается преимущественно в детском возрасте, при этом в 30% случаев симптомы появляются у детей младше 1 года. Чаще поражаются длинные трубчатые кости, реже – короткие и плоские. Возможно также одновременное образование нескольких гнойных очагов в разных костях. Выделяют три формы заболевания: токсическую (адинамическую), местную и септико-пиемическую. Для септико-пиемической формы острого остеомиелита характерны острое начало с подъемом температуры до фебрильных цифр и выраженной интоксикацией, ознобы, повторная рвота и головные боли. Возможны нарушения сознания, бред и гемолитическая желтуха. Общее состояние тяжелое. В течение двух суток с начала заболевания возникают интенсивные боли в кости с четкой локализацией, пораженная конечность занимает вынужденное положение, активные движения становятся невозможными. В области поражения выявляется нарастающий отек, гиперемия, гипертермия и напряжение кожи. Нередко отмечается появление венозного рисунка. В близлежащем суставе может развиться артрит.
Местная форма гематогенного острого остеомиелита протекает относительно благоприятно. Преобладают симптомы местного воспаления, общее состояние страдает незначительно. Для токсической формы заболевания характерно молниеносное развитие с преобладанием общей симптоматики. В первые сутки возникает значительное повышение температуры, снижение АД, менингеальные симптомы, судороги и потеря сознания. Быстро развивается острая сердечно-сосудистая недостаточность. При этом местные симптомы отсутствуют или слабо выражены, что затрудняет своевременную постановку диагноза и назначение адекватной терапии.
Рентгенологические признаки при всех формах гематогенного острого остеомиелита становятся заметными к концу 1-2 недели заболевания, у младенцев – на 4-5 сутки. На ранних стадиях определяется утолщение надкостницы, смазанность контуров кости, наличие участков уплотнения и разряжения. В последующем выявляются секвестры (очаги разрушения костной ткани), окруженные зоной уплотнения и утолщения кости. При необходимости для уточнения диагноза могут назначаться УЗИ, КТ и МРТ пораженного сегмента.
Лечение комплексное, включает в себя антибиотикотерапию, иммобилизацию конечности, дезинтоксикационную терапию, иммунокоррекцию, десенсибилизацию, антиоксидантную терапию, коррекцию обмена, биостимуляцию, анаболические гормоны, витаминотерапию и детоксикацию с использованием лазерного облучения крови (ВЛОК), УФО крови, плазмофереза и гемосорбции. На фоне консервативных мероприятий производится оперативное лечение. У детей младшего возраста осуществляют вскрытие флегмоны. У подростков вскрытие гнойного очага дополняют множественной остеоперфорацией. В отверстия устанавливают трубки для внутрикостного введения антисептиков и антибиотиков. По показаниям выполняют секвестрэктомию или поднадкостничную резекцию. В послеоперационном периоде осуществляют иммобилизацию конечности и продолжают комплексную консервативную терапию.
Травматический и контактный острый остеомиелит
Травматический острый остеомиелит является осложнением открытых переломов, огнестрельных ранений и ортопедических операций. Возникает в течение 2-3 недель после травмы или оперативного вмешательства. В патогенезе посттравматического остеомиелита ведущую роль играет соблюдение правил асептики и антисептики в ходе хирургического вмешательства и последующей обработки послеоперационной раны. Определенное значение имеет и состояние организма пациента. Вероятность развития острого остеомиелита при открытых переломах и огнестрельных ранениях напрямую зависит от таких факторов, как степень разрушения тканей, интенсивность микробного загрязнения, вирулентность инфекции, выраженность нарушений местного кровообращения, а также особенности реакции организма на травматическое воздействие.
Для посттравматического остеомиелита характерны как общие, так и местные симптомы. Возникает тяжелая интоксикация, выраженная разбитость и слабость, ознобы, тошнота и головная боль. Температура повышается до фебрильных цифр. Местные симптомы, как правило, появляются через 5-7 суток после возникновения общей симптоматики. В области повреждения отмечаются резкая болезненность, отек, гиперемия и местная гипертермия. Из раны выделяется значительное количество гноя.
Лечение острого остеомиелита хирургическое. Оперативные вмешательства выполняются на фоне комплексной консервативной терапии (основные методы лечения – как при остром гематогенном остеомиелите). Для улучшения оттока гнойного содержимого с раны снимают швы, раскрывают затеки. Удаляют некротизированные костные отломки и гнойные грануляции, выполняют секвестрэктомию. Осуществляют промывание и дренирование. Вопросы об иммобилизации фрагментов решают индивидуально. Обычно используют скелетное вытяжение, при возможности наложения аппарата Илизарова проводят внеочаговый остеосинтез.
Острый контактный остеомиелит развивается при переходе воспаления на кость с окружающих тканей. Возникает при длительно текущих гнойных процессах: обширных ранах (особенно – волосистой части головы), панарициях и т. д. Проявляется усилением локальной болезненности, увеличением отека и образованием свищей. Лечение комплексное – хирургические вмешательства на фоне антибиотикотерапии и других консервативных мероприятий. Производится вскрытие гнойных очагов и удаление омертвевших тканей с последующим дренированием. При поражении всех тканей пальца может потребоваться ампутация.
Остеомиелит — гнойное воспаление костного мозга, кости и окружающих его тканей. При остеомиелите поражается вся кость, включая надкостницу, компактное и губчатое вещество. В процентном соотношении с другими распространенными заболеваниями опорно-двигательной системы хирургическое вмешательство при остеомиелите составляет 6% от всех случаев. По своей этиологии остеомиелит бывает:
- специфическим (сифилитическим, туберкулезным и бруцеллезным);
- неспецифическим;
- гематогенным;
- постравматическим;
- контактным;
- послеоперационным.
Содержание статьи:
- Классификация остеомиелита
- Экзогенная форма
- Острый остеомиелит
- Гематогенный остеомиелит
- Причины гематогенного остеомиелита
- Посттравматический остеомиелит
- Огнестрельный остеомиелит
- Послеоперационный остеомиелит
- Контактный остеомиелит
- Лечение острого остеомиелита
- Хронический остеомиелит
- Симптомы
- Осложнения хронического остеомиелита
- Диагностика хронического остеомиелита
- Лечение хронического остеомиелита

Клиника будет зависеть от разновидности остеомиелита, а также того, к острой или хронической форме он относится.
В основе лечения острой формы остеомиелита — вскрытие и дальнейшая ликвидация гнойников, хронический остеомиелит подразумевает хирургическое вмешательство с удалением целых полостей, секвестров или свищей.
Поражение остеомиелитом происходит чаще в области бедер, плечей, голени, позвоночника, верхней или нижней челюстей. Интересен тот факт, что чаще всего посттравматический остеомиелит возникает после открытых переломов. На его долю приходится более 16% всех случаев.
Среди мужчин остеомиелит встречается намного чаще, чем среди женщин. Если говорить о распространенности остеомиелита относительно возрастной категории, то часто им болеют дети и пожилые люди.
Классификация остеомиелита
Остеомиелит бывает специфическим и неспецифическим. Причина неспецифического остеомиелита — бактерии гноеродного типа, среди которых золотистый стафилококк, кишечная палочка, стрептококк, грибки. Причиной специфического остеомиелита можно считать туберкулез костей, болезни суставов, сифилис.
Относительно образа проникновения микробов внутрь кости говорят об эндогенном и экзогенном остеомиелите. Возбудители эндогенного остеомиелита заносятся в организм человека через кровь. Это может быть удаленный очаг (абсцесс, фурункул, панариций, флегмон, тонзиллит, ссадина или рана на теле и даже инфицированные зубы). В случае экзогенного остеомиелита проникновение инфекции происходит вследствие ранения, оперативного вмешательства или распространения с близ лежащих мягких тканей и поверженных инфекцией органов.
Следует сказать, что уже на ранней стадии экзогенный и эндогенный остеомиелиты различаются по своим проявлениям. Спустя время своего развития, явные отличия исчезают и формызаболевания протекает одинаково.
Экзогенная форма
По своим разновидностям экзогенный остеомиелит может быть:
- посттравматическим (возникает после открытого перелома);
- огнестрельным (сопутствующим фактом является огнестрельный перелом);
- послеоперационным (развивается после оперативного вмешательства на костях);
- контактным (началом служит переход воспаления с рядом находящихся поврежденных тканей).
Обычно остеомиелит протекает в острой форме. Неблагоприятным исходом лечения является его переход в хроническую форму. В случае атипичных форм остеомиелита или таких инфекционных болезней, как сифилис, туберкулез, острая форма заболевания может и вовсе отсутствовать, сам же воспалительный процесс будет носить первично-воспалительный характер.
Острый остеомиелит
Особенности проявления острого осмеомиелита зависят от путей проникновения инфекции, здоровья организма, площади травмирования кости или близ лежащих тканей. Рентген способен обнаружить изменения в организме человека, означающие начало развития остеомиелита, уже на 2-й недели от начала заболевания.
Гематогенный остеомиелит
Гематогенный остеомиелит обычно начинает развиваться в детском возрасте, чаще всего у детей до года. Весьма редко причиной данного вида остеомиелита среди пациентов взрослой группы считается рецидив болезни, которая была перенесена в детстве.
Гематогенный остеомиелит характеризуют его различные проявления, затрудненное распознание на ранних этапах, резкое течение и нарушение множества функций человеческого организма. Чаще других поражаются бедренная и большеберцовая кости.
Характер заболевания определяется тем, насколько своевременной была диагностика. Другой важной причиной, определяющей удачное или неудачное лечение гематогенного остеомиелита, будет результативность ряда мероприятий, направленных на оказание помощи таким больным.
По статистике, гематогенный остеомиелит одинаково встречается среди девочек и мальчиков. Чаще всего происходит поражение верхней челюсти. Бывают случаи поражения сразу нескольких костей лицевого скелета, однако такие случаи весьма редки.
Часто гематогенный остеомиелит встречается у детей до месяца жизни, тогда как в возрастной группе от 1 месяца до 1 года количество заболевших детей составляет уже 70%. Среди детей старших возрастов часто обнаруживается гематогенный остеомиелит лицевого скелета. Характерно заболевание детям в возрасте 1-3 года (около 15% от всех случаев). Дети постарше (3-10 лет) страдают от заболевания реже, всего в 7% от всех случаев.
Причины гематогенного остеомиелита
Причиной гематогенного остеомиелита является один из очагов воспаления: абсцесс мягких тканей, инфицированная рана или флегмона. Именно с этих очагов воспаления происходит распространение микробов по всему организму с током крови. Как известно, скорость кровотока обычно приостанавливается в средней части длинных трубчатых костей. Именно здесь происходит оседание возбудителей инфекции. При переохлаждении и пониженном иммунитете микробы очень быстро размножаются, вследствие чего и развивается гематогенный остеомиелит.
Чаще всего выделяют такие формы заболевания, как септико-пиемическую, местную и адинамическую формы:
- Септико-пиемической форме характерно острое начало, хотя интоксикация при это выражена слабо. Температура тела может подниматься до отметки 40°, при этом сопровождаясь головной болью, ознобом, рвотой. Человек может терять сознание, он может бредить, мучиться судорогами. Кроме того, не исключена гемолитическая желтуха. Больному характерна бледность кожи, синий цвет слизистых и губ, кожа часто бывает пересушенной. При данной форме остеомиелита отмечается пониженное давление и учащенный пульс, селезенка и печень увеличиваются в своих размерах (случается развитие бронхопневмонии).
- При местной форме особых изменений в общем состоянии не происходит. Как правило, оно остается удовлетворительным. Могут наблюдаться местные признаки воспаления костей или мягких тканей.
- Адинамической (или токсической) форме присуще молниеносное начало, могут преобладатьсимптомыострой формы сепсиса, которые выражаются в повышении температуры тела, судорогах, токсикозе и потери сознания. Как правило, данная форма протекает с понижением артериального давления и сердечно-сосудистой недостаточностью. Симптоматика костного воспаления обычно выражена слабо, однако и проявляется довольно поздно, тем самым затрудняя своевременную постановку диагноза.
На вторые сутки болезни развивается очень сильная боль сверлящего характера, которая по своей природе усиливается при самых незначительных движениях в области очага. Проявляется отечность мягких тканей, кожа становится горячей, ей характерен красный цвет. В случае распространения на ближайшие суставы может развиться гнойный артрит. Спустя 2 недели начинает формироваться очаг флюктуации, то есть в мягких тканях начинает накапливаться жидкость, после чего происходит проникновение гноя в мышечнуюткань с образованием межмышечной флегмоны. Если флегмона не будет своевременно вскрыта, то она будет в дальнейшем прогрессировать, приводя к возникновению другой флегмоны — параартикулярного типа. Также может развиваться гнойный артрит или сепсис.
Посттравматический остеомиелит
Посттравматический вид остеомиелитабывает у людей с открытым переломом костей. Болезнь хорошо развивается в момент загрязнения раны из-за травмы. Риск заболеть данным видом остеомиелита больше характерен людям с оскольчатыми переломами и масштабными повреждениями мягких тканей.
Данный вид остеомиелита способен поражать все отделы кости. В случае линейных переломов место воспаления ограничивается только местом перелома, тогда как в случае оскольчатогоперелома гнойно-воспалительный процесс может распространяться. Посттравматический остеомиелит может протекать параллельно с гектическим типом лихорадки, сильной интоксикацией в виде слабости, головной боли и плохого общего самочувствия. Может также встречаться анемия или лейкоцитоз. Пространство в районе перелома отличается своей отечностью и болезненностью. Гной в больших количествах выделяется из раны.
Огнестрельный остеомиелит
Данный вид остеомиелита образуется в случае обширных поражений мягких тканей и костей. На возникновение болезни влияют стрессы, пониженный иммунитет с неспособностью сопротивления организма и неподобающая обработка ран.
Общая симптоматика огнестрельного остеомиелита очень похожа на первые проявления посттравматического остеомиелита. Что касается местной симптоматики, то она чаще всего выражена слабо. Отечность конечностей обычно умеренна, сильное выделение гноя не наблюдается.
Первым признаком остеомиелита будет измененность раневой поверхности. Такая поверхность становится тусклой, на ней появляются налеты. В дальнейшем воспаление может распространяться абсолютно на все костные слои.
Обычно огнестрельный остеомиелит заканчивается сращением кости. Что касается гнойного очага, то он перемещается в костную мозоль.
Послеоперационный остеомиелит
Послеоперационный остеомиелит — разновидность посттравматического типа данного заболевания. Такая болезнь возникает после проведенной операции на закрытом переломе, при ортопедических операциях, а также по причине использования компрессионно-дистракционных аппаратов. Чаще всего возникновение послеоперационного остеомиелита связано с отсутствием соблюдения правил асептики.
Контактный остеомиелит
Контактный тип остеомиелита возможен при наличии гнойных процессов, протекающих в окружающих мягких тканях. Очень часто данная инфекция распространяется на кости, что может быть распространением абсцесса,флегмоны или паранации.
Лечение острого остеомиелита
Лечение острого остеомиелита происходит только в стенах стационара. В ходе лечения проводят антибиотикотерапию, учитывая чувствительность организма к микроорганизмам. Также проводится переливание плазмы и гемодез. Последнее выполняется с целью уменьшить общую интоксикацию организма. Если болезнь дошла до сепсиса, тогда применяют методику экстракорпоральной гемокоррекции.
При лечении острого остеомиелита важно провести процедуру дренирования гнойного очага. На ранней стадии болезни делают трепанационное отверстие, которое в дальнейшем промывают раствором антибиотиков.
Хронический остеомиелит
Если своевременно начать лечение пациентов с острым остеомиелитом, то процент восстановления пораженной зоны костной ткани будет больше ее разрушения. Очаг некроза будет полностью замещен новой костью, что можно считать наступившим периодом выздоровления. Если же улучшений не происходит, тогда острая форма остеомиелита переходит в хроническую.
Не ранее, чем на 4-ой недели острого остеомиелита наблюдается секвестрация (омертвение определенного участка кости, который окружен видоизмененной костной тканью). На втором месяце заболевания секвестры отслаиваются, а на участке разрушенной кости возникает свободная полость.
Симптомы
Когда острая форма остеомиелита переходит в хроническую, общее состояние больного улучшается: он перестает ощущать сильную боль, боли становятся ноющего характера, образуются свищевые ходы, которые иногда выходят на поверхность кожи. Из свищевойполости может выделяться много гноя.
В момент ремиссии боли притупляются, гнойные выделения становятся незначительными, а свищи скудными. Порой, свищи могут закрываться. Длительность такой ремиссии составляет от нескольких недель.
Предпосылкой рецидива могут быть параллельно протекающие заболевания, а также пониженный иммунитет. Закрытые свищи обычно приводят к накоплению большого количества гноя. Во время рецидива конечности становятся горячими, приобретают красный цвет и отекают. Самочувствие больного улучшится после того, как свищ будет открыт.
Осложнения хронического остеомиелита
Основными осложнениями хронического остеомиелита могут быть образования ложных суставов, контрактуры, гнойные артриты, костные деформации. Открытый очаг инфекции оказывает отрицательное влияние на организм в целом, способствуя амилоидозу почек и изменениям внутренних органов.
Диагностика хронического остеомиелита
Диагностика хронического остеомиелита не затруднена. Для постановки точного диагноза назначают рентген или томографию. С целью обнаружения свищевых ходов осуществляют фистулографию.
Лечение хронического остеомиелита
Оперативное вмешательство назначается в случае развития остеомиелитических язв,свищей и ложных суставов. Также показанием к проведению операции могут быть рецидивы с интоксикацией, сильная боль и нарушение функционирования конечностей или других органов.
Главным видом операции при хроническом остеомиелите является некроэктомия, в ходе которой происходит устранение секвестров и грануляций с дальнейшем иссечением свищей и дренированием.
