Перитонит или острое воспаление брюшной полости
Перитонит считается одной из древнейших проблем, вставших перед хирургией, и в то же время она и по сей день не утратила своей актуальности. Перитонит — воспаление серозной оболочки, покрывающей внутренние органы и брюшную полость (брюшину). Подобное состояние сопровождается нарушением функционирования внутренних органов и систем и симптомами общей интоксикации организма. Часто перитонит возникает как осложнение других серьезных заболеваний, как-то: неспецифический язвенный колит, острый панкреатит, аппендицит, болезни печени, дизентерия, перфорация язвы желудка или 12-перстной кишки.
Причины перитонита:
По большому счету, причина у перитонита одна — попадание постороннего вещества (фермента поджелудочной железы, желчь) или патогенных (условно-патогенных) микроорганизмов в брюшную полость. У этого «несанкционированного» проникновения тоже есть свои причины, главные из которых — воспалительное поражение с последующим гнойным расплавлением органов брюшной полости и травмы органов брюшной полости (в т.ч. после хирургических вмешательств).
Если говорить о микроорганизмах, которые чаще всего вызывают перитонит, то вот они поименно: стафилококк, стрептококк, кишечная палочка, синегнойная палочка, пневмококк, гонококк, микобактерии туберкулеза.
Инфекционный перитонит часто является следствием острого флегмонозного аппендицита, реже — прободения язвы желудка и 12-перстной кишки, острого гнойного холецистита, острого панкреатита, разрывов органов пищеварения и мочевого пузыря (ранения или запущенные опухоли).
Виды перитонита
Из предыдущих глав уже можно сделать вывод, что существует инфекционный, перфоративный, травматический и послеоперационный перитонит. Это классификация перитонитов в зависимости от этиологии. Но есть и другие способы классифицировать это заболевание. Например, основываясь на характере воспалительного экссудата, можно выделить серозный, геморрагический, гнойный, фибринозный и гангренозный перитонит. По степени распространения — местный и разлитой (диффузный) перитонит.
Симптомы перитонита
Начальная фаза перитонита «сливается» с таковой у основного заболевания. Первый симптом перитонита — усиление боли, которая поражает тотально всю область живота с точкой наивысшей болезненности в месте первичного очага. Тонус мышц живота повышается, некоторые образно сравнивают твердость мышц в этот период со стиральной доской. Еще один яркий симптом, характеризующий перитонит, носит название симптом Щеткина-Блюмберга: если при пальпировании живота быстро одернуть руку, то возникает резкая болезненность. При перитоните пациент инстинктивно старается лечь на бок и прижать колени к животу (т.н. поза эмбриона), при попытке движения боли усиливаются. Пациент слабеет, речь становится невнятной. Температура повышается.
За начальной стадией следует токсическая. «Водораздел» между этими двумя стадиями очень хорошо заметен: при токсической стадии пациенту становится лучше, боль успокаивается, живот расслабляется, присутствуют признаки эйфории, или же, напротив, заторможенности. Лицо бледнеет, сначала начинается тошнота и рвота. Из-за потери жидкости снижается мочевыделение, во рту пересыхает, но из-за рвоты становится невозможно восполнить недостаток жидкости. Кишечник как бы замирает, не проявляя никаких признаков перистальтики. Смертность на этой стадии составляет 1 к 5.
Последняя стадия — терминальная, на которой защитные силы организма полностью истощаются. Пациент становится уже не совсем вменяемым, впадает в прострацию, не реагирует на внешние раздражители, наступает так называемое интоксикационное расстройство психики. В рвоте появляется гнилостное содержимое кишечника. Учащается пульс, появляется одышка, температура тела снижается. Смертность на терминальной стадии приближается к 100%.
Диагностика перитонита
Выраженность симптомов перитонита позволяет диагностировать его с высокой долей уверенности уже при осмотре больного. В качестве «контрольного выстрела» проводится анализ крови, в которой отмечается гнойно-токсический сдвиг лейкоцитарной формулы. Используется также рентгенологическое и ультразвуковое исследование. Жизненно важно выявить перитонит на начальной стадии, так как, это заболевание требует неотложного лечения.
Лечение перитонита
Лечить перитонит возможно только хирургическим путем. И промедление может повлечь за собой летальный исход, причем с очень высокой долей вероятности.
При хирургическом лечении, прежде всего, начинают с обеззараживания основного инфекционного очага и брюшной полости. С этой целью используют изотонический раствор натрия хлористого или 0,25% раствор новокаина в сочетании с антибактериальными средствами и антисептиками (за исключением фурацилина). Затем производят дренирование брюшной полости, т.е. формируют пути для оттока воспалительного экссудата при помощи дренажей из силиконовой резины. Дренаж может оставаться в очаге воспаления до 2 недель.
Иногда в терминальной стадии перитонита используют так называемый перитонеальный лаваж. Это проточное промывание очага воспаления — брюшной полости — растворами антисептиков и антибиотиков.
В последнее время все чаще используется метод плановой релапаротомии — повторной лапаротомии в послеоперационном периоде, которая выполняется спустя сутки после операции и завершается промыванием брюшной полости с установкой дренажа. В дальнейшем релапаротомию проводят каждые 2 дня, основываясь на состоянии пациента и количестве отделяемого по дренажу экссудата.
За последние 15 лет популярность набрали методы экстракорполярной детоксикации (гипербарическая оксигенация, ультрафиолетовое облучение крови, плазмоферез, гемосорбция).
Профилактики как таковой при перитоните нет. Единственное, если это, конечно, можно назвать профилактикой, стоит в очередной раз упомянуть о важности ранней госпитализации и экстренного лечения пациентов с перитонитом.
Андрей Виталёв
Острый перитонит – одна из разновидностей хирургической инфекции брюшины, сопровождающаяся выраженными местными изменениями и общими функциональными расстройствами в организме. В клинической картине преобладают явления шока, пареза кишечника, боли в животе, тошнота, рвота, напряжение передней брюшной стенки, обезвоживание. Диагностика острого перитонита предусматривает проведение обзорной рентгенографии ОБП, УЗИ и МСКТ органов брюшной полости, электроэнтерографии, лапароцентеза либо диагностической лапароскопии, клинических и биохимических анализов крови. Лечение комплексное, включает как консервативные, так и хирургические мероприятия.
Общие сведения
Острый перитонит является одной из самых важных проблем ургентной хирургической службы. Пациенты с воспалительными процессами брюшины составляют около 20% всех больных, требующих неотложной хирургической помощи по поводу острых заболеваний и травм брюшной полости. В структуре причин перитонитов преобладают перфорации различных отделов пищеварительного тракта (треть пациентов), деструктивные аппендициты и другая патология толстого кишечника (каждый второй случай), заболевания тонкого кишечника (каждый десятый случай). Отдельную группу составляют пациенты с проникающими ранениями органов брюшной полости, послеоперационными осложнениями. Развитие перитонита тесно связано с поздним обращением за медицинской помощью, и соответственно, с поздним оперативным вмешательством.
Причины острого перитонита
В подавляющем большинстве случаев источником острого перитонита является неспецифический воспалительный процесс. Непосредственной причиной при этом может выступать аппендицит (до 65%), прободная язва желудка или ДПК (до 15%), гнойный либо калькулезный холецистит и гнойный панкреатит (до 10%), некроз внутренних органов (кишечная непроходимость, ущемление грыжи, тромбоз мезентериальных сосудов) – до 5%, воспалительные процессы малого таза (до 12%), травма, послеоперационные осложнения.
Выделяют три фазы течения перитонита. В реактивную фазу происходит активация защитных механизмов организма в ответ на проникновение микроорганизмов в брюшную полость; при перфорации полого органа длится до 12 часов, при воспалительных заболеваниях – до суток. Далее следует токсическая фаза — прогрессирование инфекционного процесса приводит к расстройствам функционирования внутренних органов, в течение 12-24 часов при перфорации полого органа и одних-двух суток при воспалительной патологии. Терминальная фаза характеризуется тяжелейшей полиорганной недостаточностью, развивающейся в течение 24-36 часов при перфорациях и 48-72 часов при воспалении внутренних органов.
Наиболее благоприятной для излечения является реактивная фаза – при осуществлении оперативного вмешательства на этом этапе прогрессирование острого перитонита останавливается, летальность очень низкая. В токсической фазе погибает каждый пятый пациент. Терминальная фаза развивается при отсутствии своевременного лечения и у девяти пациентов из десяти приводит к летальному исходу.
Классификация
В отечественной абдоминальной хирургии единой классификации острых перитонитов не существует. Согласно классификации от 2009 года, принято разделение по таким критериям:
- По этиологии – первичный (туберкулезной этиологии, спонтанный) в одном случае из 100; вторичный (связанный с воспалением и перфорацией внутренних органов, послеоперационными осложнениями, травмами и ранениями) в 95% наблюдений; третичный (вялотекущий и персистирующий) не более 5% пациентов.
- По распространенности – отграниченный (абсцессы и инфильтраты брюшной полости), неотграниченный (местный распространяется не более чем на три анатомических региона; распространенный — более чем на три).
- По свойствам выпота в брюшной полости – серозный, фибринозный, гнойный, геморрагический, каловый, химический, смешанный.
- По характеристикам возбудителя – аэробный и анаэробный, грамположительный и грамотрицательный, специфический.
- По тяжести течения – с отсутствием либо наличием признаков сепсиса, инфекционно-токсического шока.
- По характеру осложнений – с внутрибрюшными осложнениями, ангиогенной инфекцией, вторичной инфекцией дыхательных путей, мочеполового тракта и др.
Симптомы острого перитонита
В реактивной фазе острого перитонита пациент предъявляет жалобы на интенсивную боль в животе, тошноту, отсутствие отхождения газов и стула, появление напряжения передней брюшной стенки и симптомов напряжения брюшины. Явления интоксикации выражаются в высокой лихорадке, сухости и обложенности языка, тахикардии.
Примерно на вторые-третьи сутки от начала острого перитонита состояние пациента ухудшается за счет нарастания органной дисфункции. Отмечаются начальные изменения психики, больной становится беспокойным. Появляется одышка, нарастает вздутие живота. Напряжение передней брюшной стенки уменьшается, но симптомы раздражения брюшины сохраняются. Перистальтика кишечника отсутствует, появляется рвота кофейной гущей. В анализах регистрируются воспалительные изменения, признаки недостаточности функций печени, почек.
На третьи-четвертые сутки развивается терминальная стадия, во время которой отмечается мнимое улучшение состояния пациента за счет отграничения воспалительного процесса. Боли в животе ослабевают, но на прогрессирование интоксикации указывает то, что черты лица заостряются и принимают страдальческое выражение. Больной становится безучастным, неподвижно лежит в постели. Дыхание поверхностное и частое, передняя брюшная стенка не участвует в акте дыхания. Отмечается тахикардия, пульс ослаблен. Рвота принимает каловый характер.
Дифференцировать острый перитонит следует с острым инфарктом миокарда, осложнениями беременности, острым животом без перитонита. Острый перитонит может осложняться инфицированием краев раны, формированием кишечных свищей и компартмент-синдрома (критическое повышение внутрибрюшного давление, приводящее к полиорганной дисфункции и смерти пациента), сепсисом и ДВС-синдромом, дистресс-синдромом взрослого типа, полиорганной недостаточностью, кишечной мальабсорбцией.
Диагностика острого перитонита
При подозрении на острый перитонит требуется консультация гастроэнтеролога, врача-эндоскописта, хирурга. Отсутствие перистальтики кишечника и резорбции жидкости брюшиной на фоне острого перитонита приводит к тяжелым водно-электролитным нарушениям. Недостаточность работы печени и почек проявляется значительной гипопротеинемией, повышением уровня азотистых шлаков, анемией. Неспецифическими признаками перитонеального сепсиса являются лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение уровня прокальцитонина и С-реактивного пептида.
Из инструментальных методов диагностики наиболее информативными являются обзорная рентгенография и МСКТ органов брюшной полости. Проведение компьютерной томографии обычно требует значительных временных и финансовых затрат, поэтому для диагностики острого перитонита практически не применяется. На обзорной рентгенографии ОБП визуализируются перераздутые петли кишечника, чаши Клойбера, свободный газ в брюшной полости, релаксация или ограничение подвижности куполов диафрагмы.
Проведение УЗИ органов брюшной полости может быть затруднено из-за пареза кишечника, однако при остром перитоните помогает выявить выпот в брюшной полости, первичный очаг; может использоваться для дифференциальной диагностики. Вспомогательное значение имеет и электроэнтерография. При затруднениях постановки диагноза проводится лапароцентез либо диагностическая лапароскопия.
Лечение острого перитонита
Пациенты с острым перитонитом требуют ургентной госпитализации в отделение интенсивной терапии для предоперационной подготовки. После оперативного лечения восстановительная терапия может проводиться в отделении хирургии либо гастроэнтерологии.
Лечение острого перитонита должно быть комплексным, включать в себя консервативные и хирургические мероприятия. Целями лечения острого перитонита являются: контроль инфекционного процесса, эрадикация бактерий и устранение их токсинов, восстановление функций внутренних органов. Консервативные мероприятия включают в себя введение антибиотиков широкого спектра действия, интенсивную инфузионную терапию, респираторную и гемодинамическую поддержку, мероприятия по замещению функции почек, эфферентные методы детоксикации, парентеральное питание и т. д.
Хирургическая тактика также может быть консервативной и оперативной. Консервативная хирургическая тактика включает в себя чрескожное дренирование абсцесса брюшной полости. Операция при перитоните проводится в несколько этапов: разрез передней брюшной стенки, новокаиновая блокада, устранение источника острого перитонита, тщательная санация всей брюшной полости, декомпрессия кишечной трубки, наложение дренажей брюшной полости и ушивание операционной раны. Антибактериальная терапия продолжается и после операции, курс должен быть достаточно длительным для эрадикации микробных агентов и полного регресса воспалительного процесса.
Прогноз и профилактика
Индивидуальный прогноз при остром перитоните составить достаточно сложно, так как он зависит от многих факторов. В качестве прогностических признаков острого перитонита используют такие показатели: ректальная температура, среднее артериальное давление и частота сокращений сердца, частота дыхания, рН крови, уровень электролитов, гематокрита, лейкоцитов, креатинина, возраст пациента, длительность заболевания от появления первых симптомов до обращения в клинику и др. Профилактика острого перитонита вторична и заключается в своевременном выявлении и лечении заболеваний, которые могут привести к этому состоянию.

Перитонит – локальное или диффузное воспаление серозного покрова брюшной полости – брюшины. Клиническими признаками перитонита служат боль в животе, напряжение мышц брюшной стенки, тошнота и рвота, задержка стула и газов, гипертермия, тяжелое общее состояние. Диагностика перитонита основывается на сведениях анамнеза, выявлении положительных перитонеальных симптомов, данных УЗИ, рентгенографии, вагинального и ректального исследований, лабораторных тестов. Лечение перитонита всегда хирургическое (лапаротомия, санация брюшной полости) с адекватной предоперационной и послеоперационной антибактериальной и дезинтоксикационной терапией.
Общие сведения
Перитонит – тяжелое осложнение воспалительно-деструктивных заболеваний органов брюшной полости, сопровождающееся выраженными местными и общими симптомами, развитием полиорганной недостаточности. Летальность от перитонита в гастроэнтерологии составляет 20-30%, а при наиболее тяжелых формах достигает 40-50%.
Брюшина (peritoneum) образована двумя переходящими друг в друга серозными листками — висцеральным и париетальным, покрывающими внутренние органы и стенки брюшной полости. Брюшина является полупроницаемой, активно функционирующей мембраной, выполняющей множество важных функций: резорбтивную (всасывание экссудата, продуктов лизиса, бактерий, некротических тканей); экссудативную (выделение серозной жидкости), барьерную (механическая и противомикробная защита органов брюшной полости) и др. Важнейшим защитным свойством брюшины является ее способность к отграничению воспаления в брюшной полости благодаря фиброзным спайкам и рубцам, а также клеточным и гуморальным механизмам.
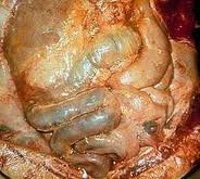
Перитонит
Причины перитонита
Этиологическим звеном при перитоните выступает бактериальная инфекция, в большинстве случаев представленная неспецифической микрофлорой желудочно-кишечного тракта. Это могут быть грамотрицательные (энтеробактер, кишечная палочка, протей, синегнойная палочка) и грамположительные (стафилококки, стрептококки) аэробы; грамотрицательные (фузобактерии, бактероиды) и грамположительные (эубактерии, клостридии, пептококки) анаэробы. В 60-80% наблюдений перитонит вызывается ассоциацией микробов – чаще кишечной палочкой и стафилококком. Реже развитие перитонита бывает обусловлено специфической микрофлорой – гонококками, гемолитическим стрептококком, пневмококками, микобактериями туберкулеза. Поэтому для выбора рационального лечения перитонита первостепенное значение имеет бактериологический посев содержимого брюшной полости с определением чувствительности выделенной микрофлоры к антибактериальным препаратам.
В соответствии с этиологией различают первичные (идиопатические) и вторичные перитониты. Для первичных перитонитов характерно проникновение микрофлоры в брюшную полость лимфогенным, гематогенным путем или по фаллопиевым трубам. Непосредственное воспаление брюшины может быть связано с сальпингитами, энтероколитами, туберкулезом почек или гениталий. Первичные перитониты встречаются нечасто – в 1-1,5% случаев.
В клинической практике гораздо чаще приходится сталкиваться с вторичными перитонитами, развивающимися вследствие детсруктивно-воспалительных заболеваний или травм брюшной полости. Наиболее часто перитонит осложняет течение аппендицита (перфоративного, флегмонозного, гангренозного), прободной язвы желудка или 12-перстной кишки, пиосальпинкса, разрыва кисты яичника, кишечной непроходимости, ущемления грыжи, острой окклюзии мезентериальных сосудов, болезни Крона, дивертикулита, флегмонозно-гангренозного холецистита, панкреатита, панкреонекроза и др. заболеваний.
Посттравматический перитонит развивается вследствие закрытых и открытых повреждений органов брюшной полости. Причинами послеоперационных перитонитов могут служить несостоятельность анастомозов, дефекты наложения лигатур, механическое повреждение брюшины, интраоперационное инфицирование брюшной полости, гемоперитонеум при неадекватном гемостазе. Отдельно выделяют канцероматозные, паразитарные, гранулематозные, ревматоидные перитониты.
Классификация
По этиологии различают бактериальные и абактериальные (асептические, токсико-химические) перитониты. Последние развиваются в результате раздражения брюшины агрессивными неинфекционными агентами (желчью, кровью, желудочным соком, панкреатическим соком, мочой, хилезной жидкостью). Абактериальный перитонит довольно быстро принимает характер микробного вследствие присоединения инфекционных возбудителей из просвета ЖКТ.
В зависимости от характера перитонеального выпота различают серозный, фибринозный, геморрагический, желчный, гнойный, каловый, гнилостный перитонит.
По клиническому течению перитониты делятся на острые и хронические. С учетом распространенности поражения по поверхности брюшины различают отграниченный (местный) и диффузный перитонит. К вариантам местного перитонита относят поддиафрагмальный, аппендикулярный, подпеченочный, межкишечный, тазовый абсцессы. О диффузном перитоните говорят, когда воспаление брюшины не имеет тенденции к ограничению и четких границ. По степени поражения брюшины диффузные перитониты подразделяются на местные (развивающиеся в одной анатомической области, вблизи от источника инфекции), распространенные (охватывают несколько анатомических областей) и общие (при тотальном поражении брюшины).
В развитии перитонита принято выделять раннюю фазу (до 12 часов), позднюю (до 3-5 суток) и конечную (от 6 до 21 дня от начала заболевания). В соответствии с патогенетическими изменениями различают реактивную, токсическую и терминальную стадии перитонита. В реактивную стадию перитонита (24 часа от момента поражения брюшины) отмечается гиперергическая реакция на раздражение брюшины; в эту фазу максимально выражены местные проявления и менее выражены общие симптомы. Токсическая стадия перитонита (от 4 до 72 часов) характеризуется нарастанием интоксикации (эндотоксическим шоком), усилением и преобладанием общих реакций. В терминальной стадии перитонита (позднее 72 часов) происходит истощение защитно-компенсаторных механизмов, развиваются глубокие нарушения жизненно важных функций организма.
Симптомы перитонита
В реактивном периоде перитонита отмечаются абдоминальные боли, локализация и интенсивность которых определяются причиной воспаления брюшины. Первоначально боль имеет четкую локализацию в области источника воспаления; может иррадиировать в плечо или надключичную область вследствие раздражения нервных окончаний диафрагмы гнойно-воспалительным экссудатом. Постепенно боли распространяются по всему животу, становятся незатихающими, теряют четкую локализацию. В терминальном периоде в связи с параличом нервных окончаний брюшины болевой синдром становится менее интенсивным.
Характерными симптомами перитонита служат тошнота и рвота желудочным содержимым, которые в начальной стадии возникают рефлекторно. В более поздние сроки перитонита рвотная реакция обусловлена парезом кишечника; в рвотных массах появляется примесь желчи, затем — содержимое кишечника (фекальная рвота). Вследствие выраженного эндотоксикоза развивается паралитическая кишечная непроходимость, клинически проявляющаяся задержкой стула и неотхождением газов.
При перитоните, даже в самой ранней стадии, обращает на себя внимание внешний вид больного: страдальческое выражение лица, адинамия, бледность кожных покровов, холодный пот, акроцианоз. Пациент принимает вынужденное положение, облегчающее боль – чаще на боку или спине с поджатыми к животу ногами. Дыхание становится поверхностным, температура повышенная, отмечается гипотония, тахикардия 120-140 уд. в мин., не соответствующая субфебрилитету.
В терминальной стадии перитонита состояние пациента становится крайне тяжелым: сознание спутано, иногда наблюдается эйфория, черты лица заостряются, кожа и слизистые бледные с желтушным или цианотичным оттенком, язык сухой, обложен темным налетом. Живот вздут, при пальпация малоболезненен, при аускультации выслушивается «гробовая тишина».
Диагностика
Пальпаторное исследование живота выявляет положительные перитонеальные симптомы: Щеткина-Блюмберга, Воскресенского, Меделя, Бернштейна. Перкуссия живота при перитоните характеризуется притуплением звука, что свидетельствует о выпоте в свободной брюшной полости; аускультивная картина позволяет говорить о снижении или отсутствии кишечных шумов, выслушивается симптом «гробовой тишины», «падающей капли», «шум плеска». Ректальное и вагинальное исследование при перитоните позволяет заподозрить воспаление брюшины малого таза (пельвиоперитонит), наличие экссудата или крови в дугласовом пространстве.
Обзорная рентгенография брюшной полости при перитоните, обусловленном перфорацией полых органов, указывает на наличие свободного газа (симптома «серпа») под куполом диафрагмы; при кишечной непроходимости обнаруживаются чаши Клойбера. Косвенными рентгенологическими признаками перитонита служат высокое стояние и ограниченная экскурсия купола диафрагмы, наличие выпота в плевральных синусах. Свободная жидкость в брюшной полости может быть определена при ультразвуковом исследовании.
Изменения в общем анализе крови при перитоните (лейкоцитоз, нейтрофилез, увеличение СОЭ) свидетельствуют о гнойной интоксикации. Лапароцентез (пункция брюшной полости) и диагностическая лапароскопия показаны в неясных для диагностики случаях и позволяют судить о причине и характере перитонита.
Лечение перитонита
Выявление перитонита служит основанием для экстренного хирургического вмешательства. Лечебная тактика при перитоните зависит от его причины, однако во всех случаях в ходе операции придерживаются одинакового алгоритма: показано выполнение лапаротомии, проведение изоляции или удаления источника перитонита, осуществление интра- и послеоперационной санации брюшной полости, обеспечение декомпрессии тонкой кишки.
Оперативным доступом при перитоните служит срединная лапаротомия, обеспечивающая визуализацию и досягаемость всех отделов брюшной полости. Устранение источника перитонита может включать ушивание перфоративного отверстия, аппендэктомию, наложение колостомы, резекцию некротизированного участка кишки и т. д. Выполнение всех реконструктивных вмешательств переносится на более поздний срок. Для интраоперационной санации брюшной полости используются охлажденные до +4-6°С растворы в объеме 8-10 л. Декомпрессия тонкой кишки обеспечивается путем установки назогастроинтестинального зонда (назоинтестинальная интубация); дренирование толстой кишки выполняется через заднепроходное отверстие. Операция при перитоните завершается установкой в брюшную полость хлорвиниловых дренажей для аспирации экссудата и интраперитонеального введения антибиотиков.
Послеоперационное ведение пациентов с перитонитом включает инфузионную и антибактериальную терапию, назначение иммунокорректоров, переливание лейкоцитарной массы, внутривенное введение озонированных растворов и др. Для противомикробной терапии перитонита чаще используется комбинация цефалоспоринов, аминогликозидов и метронидазола, обеспечивающая воздействие на весь спектр возможных возбудителей.
В лечении перитонита эффективно использование методов экстракорпоральной детоксикации (гемосорбции, плазмафереза, лимфосорбции, гемодиализа, энтеросорбции и др.), гипербарической оксигенации, УФО крови, ВЛОК.
С целью стимуляции перистальтики и восстановления функций ЖКТ показано назначение антихолинэстеразных препаратов (неостигмина), ганглиоблокаторов (димеколония йодид, бензогексония), антихолинэргических средств (атропина), препаратов калия, физиопроцедур (электростимуляции кишечника, диадинамотерапии).
Прогноз и профилактика
Успех лечения перитонита во многом зависит от срока выполнения операции и полноты объема послеоперационной терапии. Летальность при разлитом перитоните достигает 40% и более; гибель пациентов наступает от гнойной интоксикации и полиорганной недостаточности.
Поскольку большинство перитонитов являются вторичными, их профилактика требует своевременного выявления и лечения основной патологии — аппендицита, язвы желудка, панкреатита, холецистита и др. Предупреждение послеоперационного перитонита включает адекватный гемостаз, санацию брюшной полости, проверку состоятельности анастомозов при абдоминальных операциях.
