Подкожное воспаление на бедре
Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % — вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.
Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.

От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
Как проявляется воспаление подкожной клетчатки на ногах?
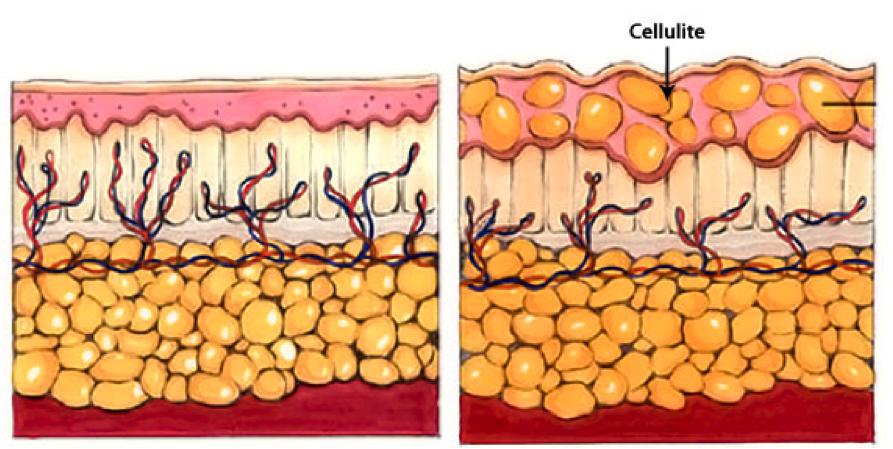
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Воспаление или фурункул — это инфекция кожи, вызванная бактериями (лат. Staphylococcus aureus) в переводе золотистый стафилококк. Вирус, как правило, процветает в теплых, влажных областях кожи, это чаще всего ноздри, подмышки, складка между ягодицами и между бедрами.
Воспаление также может распространяться под кожей и кластером. Если это происходит, кластеры образуют более глубокие абсцессы, называемые карбункулами, которые могут ранить кожу.
Размер и цвет воспаления могут варьироваться в зависимости от того, насколько это тяжело, или количества кожи. Однако большинство кипения имеют тенденцию иметь похожий вид.
Быстрые факты о воспаления на внутренней части бедра:
- Как правило, воспаления не являются поводом для беспокойства и не требуют медицинской помощи.
- Обычно небезопасно сливать воду в домашних условиях.
- Существует множество способов предотвратить образование воспаления между бедер.
Симптомы
Кипение представляет собой округлый опухший рельеф, который может быть заполнен светлым гноем.
Хотя симптомы могут различаться по степени тяжести, большинство просто воспаляются:
- круглые, красные, опухшие шишки, которые растут постепенно
- нежные и чувствительные, иногда даже воздушные
- в конечном счете , разряжать беловато-цветной гной , составленный из мертвых тканей и клеток крови
- длится около 10 дней
Воспаление может появляться отдельно или как группой на теле. Воспаления, которые образуют группу или кластер, называются карбункулом.
Воспаления могут появляться в любом месте тела, включая внутреннее бедро.
Причины и факторы риска
Воспаления возникают, когда бактерии Staphyloccus auerus вторгаются в стенки поврежденного или обнаженного волосяного фолликула и колонизируют его, вызывая инфекцию.
Некоторые 10 до 20 процентов населения являются носителями Staphyloccus auerus . Будучи носителем, бактерии обычно живут на поверхности кожи человека.
Перевозчики и люди с фурункулами могут распространять бактерии через контакт кожи с кожей. Бактерии могут также распространяться через контакт с зараженными предметами, такими как полотенца и листы. У большинства людей инфекции происходят только тогда, когда естественный барьер кожи разрушается или скомпрометирован такими факторами, как травма или трение.
Любой человек любого возраста может развиться фурункулы. Они обычно появляются в областях тела, склонных к трению, особенно между бедер.
Известно, что некоторые факторы повышают вероятность развития состояния.
Общие факторы риска для воспаления включают:
- контакт с кем-то, инфицированным Staphyloccus aureus
- ники или порезы на коже
- жить или работать в переполненном районе
- ожирение
- иммунные условия
- старше 65 лет
- диабет
- плохая гигиена
- животные царапины или укусы
- курение
- анемия
- недостатки железа
- плохое питание или диета
- недостаток упражнений
- предварительное использование антибиотиков , особенно многократное или ненадлежащее использование за последние 6 месяцев
- других кожных инфекций или состояний, таких как псориаз и экзема
- долгосрочное использование стероидов или кортикостероидов
- внутривенное употребление наркотиков
- экстремальный или хронический стресс
Конкретные факторы могут способствовать высокому риску развития кипения на внутреннем бедре. К ним относятся:
- носить свободную или плохо облегающую одежду во время занятий
- играть в спортивные состязания или делать упражнения, которые вызывают натирание внутренних бедер, таких как бег, прогулки на дальние расстояния, походы или велосипед
- ношение грязной одежды, особенно при осуществлении или участии в деятельности, которая включает в себя трение во внутреннем беге или потоотделение
- ходить или бегать в теплом, влажном климате
- бритье, вощение и другие средства удаления волос, которые ломают поверхность кожи
Когда нужно обратиться к врачу
Обратитесь к врачу, если кипение имеет более одной головы или точки, как показано выше.
Некоторые воспаления требуют медицинской помощи. Обратитесь к врачу о том, что:
- появляются на лице или верхней части шеи
- не разрываются в течение примерно 10 дней после формования
- не будет полностью сливаться
- не полностью заживают в течение 1-3 недель разрыва
- очень болезненны и не реагируют на внебиржевые противовоспалительные или обезболивающие препараты
- становятся более болезненными и опухшими после разрыва
- похоже, распространяются на новые ткани
- чувствовать себя мягким и губчатым
- утечка гной из более чем одного места
- больше 5 миллиметров
- включают более одной головы или точки
- сгруппированы или вздуваются
- есть дренаж или жидкость, которая не является белой или прозрачной
- окружены участком кожи, который является болезненным, ненормальным по цвету или иным образом выглядит нездоровым
Человек должен также видеть врача, если кипение появляется одновременно с любым из следующих симптомов:
- тошнота, рвота, потеря аппетита или необъяснимая потеря веса
- лихорадка , озноб или другие симптомы гриппа
- необъяснимые или аномальные синяки
Некоторые люди имеют более высокий риск осложнений от кипит и более склонны к медицинской помощи.
Людям, у которых есть следующие условия, следует подумать о разговоре с врачом об их кипениях:
- иммунные условия
- диабет
- люди с риском развития эндокардита , например, с врожденными или развитыми сердечными заболеваниями
- анемия
- условия, требующие управления, ослабляющие иммунную систему, такие как химиотерапия
Лечение и домашние средства
В большинстве случаев первая линия лечения заключается в очистке абсцесса и окружающей кожи теплой мыльной водой. Не прикасайтесь, не протирайте или не надавите на кипячение, которое только что было очищено.
Есть способы нанести гной на поверхность кипения. Это увеличивает давление при абсцессе, что приводит к разрыву кипения.
Домашние средства
Один из самых простых способов безопасного обезвоживания кипения дома — окунуть чистую обложку или полотенце в очень теплую воду и аккуратно удержать его от кипения.
В идеале, этот компресс должен быть как можно более теплым, не сжигая кожу. Полотенце или ткань следует держать на месте, пока она не станет холодной или комнатной. Это часто будет занимать несколько сеансов для взбалтывания.
Следующие советы могут помочь при работе с кипениями дома:
- Никогда не заставляйте кипение разрываться, сжимая или пробивая его.
- Держите исцеляющую кипятить.
- Избегайте прикасаться, собирать или размещать ненужное давление на кипение.
- Аккуратно наносите антисептические и антибиотические кремы и жидкости без рецепта.
- Накройте исцеляющий кипение марлей или стерильную повязку.
- Избегайте действий, которые вызывают трение между внутренними бедрами.
- Возьмите внебиржевые противовоспалительные средства.
- Вымойте руки с мылом и водой или используйте дезинфицирующее средство после касания кипячения.
- Протрите окружающую кожу ежедневно в течение 1 недели смесью 70% изопропилового спирта и 30% воды.
- Поощряйте других в домашнем хозяйстве применять аналогичные меры предосторожности.
- Регулярно заменяйте средства личной гигиены, которые могут вызывать порезы и царапины, особенно лезвия бритвы.
- При хронических или тяжелых инфекциях вымывайте каждый продукт, ежедневно вступающий в контакт с организмом.
Лечебные процедуры
Доктору, возможно, потребуется выпить до кипения, чтобы слить его. Это может быть необходимо, если кипение является серьезным, очень большим, или если оно не будет сливаться само по себе. Выкалывание также может потребоваться в случаях хронических кипения.
Врач может также назначить пероральные антибиотики для очистки инфекции. Когда кипения являются хроническими или не отвечают только на пероральное лекарство, врач может назначить актуальные антибиотические кремы или антибиотические назальные спреи.
Как можно снизить риск?
Регулярное мытье рук может помочь предотвратить образование кипения.
Следующие советы могут снизить риск развития кипения:
- Используйте продукты, предназначенные для предотвращения натирания при занятиях спортом или занятия спортом.
- Измените эти действия, чтобы уменьшить износ.
- Ежедневно мыть все тело мылом и водой.
- Регулярно мыть руки.
- Избегайте выбора носа.
- Регулярно меняйте и стирайте белье.
- Изнашивание правильно подгоняйте, чистите одежду во время тренировки.
- Не разделяйте полотенца, нижнее белье или простыни с другими людьми, включая членов семьи.
- Ешьте сбалансированную, питательную диету.
- Регулярно делайте физические упражнения.
- Избегайте или прекращайте курить.
- Поддерживайте здоровый вес тела .
- Потребляйте здоровое количество железа, через диету или добавки.
- Ежедневно витамин C приема 1000 мкг.
- Никогда не используйте средства личной гигиены, особенно те, которые способны разрушать поверхность кожи, например бритвы.
- Будьте осторожны, чтобы не срезать кожу.
- Отшелушивающая кожа, которая удалялась волосами каждые несколько дней.
Прогноз
Воспаления или фурункулы являются распространенным типом абсцесса кожи. Большинство разрывов в течение 10 дней после образования, а после кипения стекает, как правило, излечивается в течение 1-3 недель.
В некоторых случаях кипения могут приводить к осложнениям, включая рубцы и болезненную кластеризацию глубоко под поверхностью кожи. Эти кластеры кипения называются карбункулами.
Если их не лечить, тяжелые фурункулы или карбункулы могут привести к опасным для жизни условиям. Они могут включать системные инфекции, которые могут нарушить кровообращение или весь организм.
Поговорите с врачом о воспалениях, которые не излечиваются сами по себе, очень велики или осложнены дополнительными симптомами или условиями.
Здравствуйте, Уважаемы и Дорогие мои Читатели ставьте пальцы вверх(лайки), а также подписываться на канал:)
Елена Марченко, дерматовенеролог
Содержание
Абсцесс мягких тканей представляет собой патологический процесс, при котором в мышечных структурах или в подкожно-жировой клетчатке формируется полость, содержащая в себе гнойные массы и имеющая четкие границы. Такое заболевание встречается довольно часто. Оно может развиваться у любого человека, независимо от его возраста и пола.
Абсцесс может возникать не только в мягких тканях, но и во многих других органах человеческого организма. В качестве примера можно привести гнойное поражение легких, головного мозга, предстательной железы и так далее. Однако мягкие ткани все же страдают от этой болезни в несколько раз чаще.
Основной причиной развития абсцесса является гноеродная флора, проникнувшая в мягкие ткани. Согласно статистике, наиболее часто в качестве провоцирующего фактора выступают стафилококки. Однако стрептококки, клостридии, протеи и другие бактериальные микроорганизмы также нередко провоцируют возникновение такого патологического процесса.
В подавляющем большинстве случаев при абсцессе бактериальная флора проникает в мягкие ткани за счет нарушения целостности кожного покрова. В этом случае свою роль могут играть как самые незначительные ссадины, так и крупные раневые поверхности. Существует большая вероятность развития такого заболевания даже после ожога или обморожения. Кроме этого, в некоторых случаях могут реализовываться гематогенный и лимфогенный пути распространения. В этом случае в группе риска находятся те люди, у которых имеются какие-либо очаги гнойного воспаления, например, при ангине или фурункулах.
Существует такое понятие, как асептический абсцесс. Он подразумевает под собой возникновение симптомов вследствие введения в мягкие ткани веществ, не предназначенных для этого. В этом случае такие вещества приводят к некрозу и гнойному расплавлению окружающих структур.
Если подвести итог, то предрасполагающими факторами для формирования данной болезни являются:
- Имеющиеся очаги гнойного воспаления в организме;
- Различные воспалительные патологии со стороны желудочно-кишечного тракта;
- Обменные и эндокринные нарушения;
- Заболевание, сопровождающиеся нарушением периферического кровообращения;
- Частое травмирование поверхности кожного покрова.
Симптомы, говорящие об абсцессе
Как было сказано выше, абсцесс подразумевает под собой формирование полости, внутри которой находятся гнойные массы. По своей сути такой патологический процесс выполняет защитную роль, препятствуя дальнейшему распространению патогенной флоры за счет образовавшейся капсулы. Однако его опасность заключается в том, что без необходимой медицинской помощи он может приводить к распространению бактерий в кровь с развитием сепсиса, к флегмоне, к поражению рядом расположенных нервных и сосудистых структур, а также к остеомиелиту.
Симптомы данного заболевания складываются из местных и общесоматических проявлений. К местным проявлениям относятся локальная болезненность и припухлость в месте поражения. Кожный покров над патологическим очагом становится гиперемированным, отмечается местное повышение температуры тела. Характерным признаком является усиление болезненности при пальпации пораженной области. Степень выраженности местных проявлений напрямую зависит от глубины залегания гнойного очага. Чем ближе к поверхности кожи он расположен, тем более выраженными будут местные симптомы. Кроме этого, в случае поверхностного расположения абсцесса с течением времени появляется флуктуация, говорящая о скоплении в полости гноя.
Общесоматические признаки такой болезни не являются специфичными. Они характеризуются повышением температуры тела, общей слабостью, недомоганием и головными болями. Лихорадка в некоторых случаях может достигать фебрильных значений. Степень выраженности интоксикационного синдрома напрямую зависит от площади патологического очага. Здесь стоит заметить, что в некоторых случаях усиление интоксикации может свидетельствовать о распространении болезнетворной флоры в кровеносную систему.
Диагностика и лечение болезни
Диагностикой и лечением абсцесса, как правило, занимается врач-хирург. В первую очередь необходимо тщательно собрать анамнез, и сделать вывод о наличии предрасполагающих факторов к данному патологическому процессу. Заподозрить эту патологию можно уже на основании общего осмотра. Однако в некоторых случаях требуется инструментальное подтверждение данного диагноза. Это наиболее актуально для глубоко расположенных гнойных очагов. С этой целью используются ультразвуковой метод и диагностическая пункция. Проведение диагностической пункции подразумевает под собой дальнейшее выявление бактериальной флоры в полученном материале.
Основным способом лечения данного заболевания является хирургическое вскрытие и дренирование патологического очага. Однако на ранних стадиях его развития могут использоваться физиотерапевтические методы лечения и противовоспалительная терапия. Большинству пациентов показано назначение антибактериальных препаратов. В некоторых случаях это способствует рассасыванию гноя без оперативного вмешательства.
В зависимости от размера абсцесса и степени его нагнаивания могут прибегать как к маленькому разрезу, так и к его полному рассечению. И в том, и в другом случае опорожненная полость обязательно промывается антисептическими растворами.
Профилактика абсцесса мягких тканей
Первоочередным методом профилактики такого патологического процесса является избегание травматизации кожного покрова. Однако, в связи с тем, что сделать это практически невозможно, следует уделять особое внимание первичной обработке раневых поверхностей. Кроме этого, необходимо повышать уровень своей иммунной защиты и своевременно лечить возникающие инфекционные заболевания. Рекомендуется следить за правильной техникой выполнения инъекционных процедур.
- Клиническая хирургия. Национальные руководства. / Под ред. В.С. Савельева, А.И. Кириенко. — 2013
- Хирургические болезни. Учебгик в 2-х томах / Мерзликин Н.В., Альперович Б.И., Цхай В.Ф.. — 2012
