Постоянное воспаление с одной стороны
Внешнее благополучие — не всегда признак отличного здоровья. Человек может чувствовать себя в целом неплохо, а внутри его организма могут протекать разрушительные воспалительные процессы, проявляясь пока вроде бы незначительными физическими проблемами. Но у каждого организма есть свой запас прочности — кто-то будет довольно долго не обращать внимания на разовые приступы усталости, головокружения и диареи, а кого-то каждый такой случай будет надолго выбивать из колеи.
Лучше не ждать обострения ситуации, а пораньше озаботиться выяснением, что именно происходит в недрах собственного организма. Это позволит поставить правильный диагноз и возможно отсрочить или даже избежать обострения состояния в будущем. MedAboutMe разбирался, как может проявлять себя хронический воспалительный процесс, скрыто протекающий в организме человека.
Как выглядит острое воспаление?
Хотя само слово «воспаление» вызывает у нас образ страдающего человека, сам по себе воспалительный процесс крайне важен и нужен. С его помощью наше тело борется с агентами, вызывающими повреждения организма, а также занимается восстановлением разрушенных тканей. В той или иной мере воспаление есть у всех представителей животного мира, и принципы его развития одинаковы что для амебы, что для человека.
Как выглядят основные признаки острого воспаления:
- Покраснение пораженного участка.
- Формирование на этом месте отека, опухоли.
- Повышение температуры тела в участке повреждения или всего тела, в зависимости от распространения провоспалительных соединений по организму.
- Боль в области воспаления.
- Нарушение функций поврежденного органа или участка тела.
Как выглядит острое воспаление при обследовании – так называемые общие признаки воспаления:
- Повышенная температура.
- Повышение уровня лейкоцитов в крови (лейкоцитоз).
- Увеличение СОЭ (скорости оседания эритроцитов).
- Изменение в крови уровня белков острой фазы воспаления (С-реактивный белок, альфа- и бета-глобулины, и др.).
- Повышение выработки гормонов АКТГ, инсулина, АДГ и др.
- Ускорение процессов кроветворения.
- Ускорение обмена веществ.
- Острая реакция иммунной системы (повышение иммунологической реактивности).
- Боли в суставах и мышцах.
- Проявление интоксикации (отравления) организма.
- Провоспалительный – вызывающий воспаление.
- Противовоспалительнй – снимающий воспаление.
- Медиатор воспаления – вещество, которое является посредником воспалительного процесса. Сам медиатор не вызывает воспаление, но способствует ему другими путями: повышает проницаемость сосудов, например. Разные медиаторы воспаления могут усиливать или ослаблять воспалительный процесс, то есть являются модуляторами воспаления.
В основном медиаторы воспаления вырабатываются клетками крови и иммунной системы: нейтрофилами, макрофагами, эозинофилами, базофилами и тучными клетками, тромбоцитами.
Что такое хронический воспалительный процесс?

Острое воспаление развивается быстро и мощно. Хроническое воспаление может тянуться годами и десятилетиями. Он точно также представляет собой защитную реакцию организма, но теперь она длится долго, а организм при этом постоянно находится в состоянии отражения атаки.
Хроническое воспаление развивается при длительной выработке медиаторов воспаления и активации таких сигнальных путей, которые способствуют ускоренному старению клеток организма и прогрессированию заболевания. Скрытые воспалительные процессы, протекающие годами и зачастую незаметные извне, лежат в основе возрастной нейродегенерации, онкологических заболеваний, патологий пародонта и болезней сосудов, зрения и др.
Хронические воспалительные процессы запускают цепочку печальных трансформаций, разрушающих организм человека раньше времени. Так, стареющие клетки вырабатывают хемокины, цитокины и другие вещества, которые участвуют в развитии воспалительных процессов, а также могут способствовать формированию злокачественных опухолей.
Нередко за агрессоров иммунная система принимает свои же клетки, то есть развивается аутоиммунная патология. Значительную роль могут играть и микроорганизмы, обитающие в теле человека, запуская иммунную реакцию со стороны организма, которая тоже выражается в виде воспаления. В развитии воспалительных процессов в нервной системе ключевую роль играют клетки микроглии, окружающие нейроны головного мозга. Так, сегодня разрабатываются методы борьбы с хроническим воспалением, нацеленные именно на микроглию, а не на сами страдающие нейроны.
При анализах крови при хроническом воспалительном процессе обнаруживаются следующие маркеры:
- С-реактивный белок.
- Фактор некроза опухоли (TNG).
- Интерлейкин 6 (IL-6).
- Белок фибриноген.
Как понять, что в организме протекает воспалительный процесс, если явных признаков заболевания нет – ни температуры, ни отеков, ни выраженных болей?
Среди самых распространенных признаков:
- Частые аллергические реакции.
- Боли в суставах.
- Спутанность сознания, тревожность, подавленное состояние.
- Нарушения терморегуляции, потливость.
- Боли в животе.
Но есть еще ряд признаков, которые встречаются реже и часто принимаются за проявления других заболеваний.
Воспаление (лат. inflammatio) – это сложный процесс реакции организма на внешний или внутренний повреждающий (болезненный) фактор. Воспаление направлено на устранение этого фактора, восстановление поврежденных тканей и защиту от развития заболеваний.
Таким образом, воспаление выполняет защитную функцию в организме, но только тогда, когда оно острое. Хроническое воспаление перестает быть физиологическим фактором и становится патогеном, ведущим к аутоиммунным заболеваниям и раку.
Воспаление – это естественный процесс, который происходит на определенных этапах. Без воспалительной реакции, которая активирует иммунную систему для борьбы с патогеном, например, вирусом, бактериями, травмированными участками, мы не смогли бы пережить даже самую маленькую инфекцию.
Сложность воспалительного процесса отражается в часто используемых терминах – состояние, процесс или воспалительная реакция.
Симптомы воспаления
Симптомы острого воспаления были впервые описаны римским ученым и энциклопедистом Аврелием Цельсом (25 г. до н.э. – 50 г. н.э.). в единственной работе «Медицина», которая сохранилась до наших дней, он описал четыре основных симптома острого воспаления, которые иногда называют тетрадой Цельса:
- боль (лат. dolor);
- повышенная температура (лат. calor);
- покраснение (лат. rubor);
- отек (лат. tumor).
Пятый признак воспаления – потеря функции и повреждение органов (лат. Functiolaesa) был добавлен немного позже, возможно, греческим врачом и философом Галеном (129-200 н.э).
Покраснение кожи является результатом увеличения кровотока в области, пораженной патогенными микроорганизмами, отек – это результат проникновения белка и клеток из сосудов в ткани – все это вызывает боль. Температура также является следствием увеличения кровотока. В свою очередь, «потеря функции» означает, что орган не функционирует должным образом.
В развитии воспалительной реакции участвуют многие физиологические механизмы, связанные как с клетками – гранулоцитами, моноцитами, тромбоцитами, лимфоцитами Т и В, тучными клетками, эндотелиальными клетками кровеносных сосудов, макрофагами, фибробластами, так и с веществами, выделяемыми ими – медиаторами воспаления. Со временем могут быть поражены целые органы и могут возникнуть системные симптомы – повышение температуры тела, потеря веса, мышечная атрофия, чувство общей слабости.
Воспаление при ларингите
Как возникает воспаление?
Чаще всего повреждающий фактор, который инициирует воспалительный процесс, приходит извне. Это может быть:
- физическое повреждение – химическое, тепло или холод, механическая травма;
- биологический агент – бактерии, вирус, чужеродный белок.
Также бывает, что причиной воспаления является процесс, происходящий внутри организма – эмболия артерии, сердечный приступ или развитие рака.
Изменения в кровеносных сосудах всегда являются корнем воспалительной реакции. Сосуды расширяются, и их проницаемость увеличивается. Это приводит к проникновению медиаторов и воспалительных клеток в окружающие ткани.
Составляющие воспаления
Острое воспаление выполняет важную защитную функцию – оно удаляет возбудителя и восстанавливает нормальную функцию органа. Переход острой фазы в хроническую фазу часто связан с потерей контроля организма над воспалительными механизмами и, следовательно, с функциональными нарушениями и даже повреждением пораженной ткани. Этот процесс можно сравнить с превращением острой боли (защитной функции) в хроническую боль, которая становится самой болезнью.
Патогенез воспалительного процесса
Воспалительная реакция неразрывно связана с иммунным ответом. Начинается с контакта патогена со специализированными клетками иммунной системы, так называемыми антигенпрезентирующие клетки. Когда клетки стимулируются, они продуцируют и высвобождают медиаторы воспаления, которые имеют решающее значение для инициации и поддержания воспалительного процесса.
Медиаторы оказывают про-и противовоспалительное действие на клетки-мишени, модулируя течение воспаления. Со временем адаптивная иммунная система (специфическая реакция) также участвует в борьбе с повреждающим фактором. Работа этой системы чрезвычайно точна – взаимодействие лимфоцитов Т и В приводит к выработке специфических антител, которые селективно нейтрализуют возбудителя.
Правильно функционирующая иммунная система эффективно распознает патогены и эффективно уничтожает их, не повреждая свои собственные клетки и ткани. Однако в определенных ситуациях иммунорегуляторные механизмы могут работать с дефектом – возникает воспалительная реакция на аутоантигены.
Это состояние встречается при многих аутоиммунных заболеваниях (диабет 1 типа, ревматоидный артрит, красная волчанка, целиакия, болезнь Хашимото).
Поделиться ссылкой:
При пневмонии человек ощущает болевой синдром и другие неприятные симптомы. Он должен знать признаки заболевания, ведь оно непредсказуемо и опасно. При неправильной тактике лечения пациента ожидают серьезные осложнения. Какие боли при пневмонии возникают, и чем они опасны для здоровья человека?

Что такое воспаление легких?
Пневмония – заболевание, при котором происходит процесс разрушения легочной ткани. Причиной его появления могут стать вирусы, грибки или бактерии. Иногда воспаление легких возникает у пациентов, которые продолжительно соблюдают постельный режим.
 В отдельных случаях инфекция передается от больного человека, преимущественно воздушно-капельным путем. К причине заболевания некоторые специалисты относят длительное переохлаждение. При хронических патологиях сердца, легких или снижении иммунитета диагностировать его достаточно сложно. Заболевание развивается быстро, требует применения разнообразных терапевтических методов. Боль при воспалении легких обладает разной интенсивностью и продолжительностью.
В отдельных случаях инфекция передается от больного человека, преимущественно воздушно-капельным путем. К причине заболевания некоторые специалисты относят длительное переохлаждение. При хронических патологиях сердца, легких или снижении иммунитета диагностировать его достаточно сложно. Заболевание развивается быстро, требует применения разнообразных терапевтических методов. Боль при воспалении легких обладает разной интенсивностью и продолжительностью.
Каждый больной должен знать признаки патологии, чтобы во время обратиться за медицинской помощью. Особенно опасна пневмония своими осложнениями для маленьких детей, а также людей пожилого возраста. При диагностировании у них болезни, такие пациенты подлежат обязательной госпитализации.
Данную патологию иногда вызывают микроорганизмы, расположенные в носоглотке. Если они передвигаются в самую глубину органов дыхания, то вызывают развитие воспаления. При снижении защитных сил организма у пациента диагностируется пневмония серьезного характера.
Заболевание протекает по-разному, что зависит от возраста больного, состояния иммунной системы, возбудителя инфекции, присутствия хронических патологий и процесса лечения. Иногда возникают осложнения, если снижен иммунитет или отсутствовала правильная тактика терапии.
При своевременном обращении болезнь излечивается полностью, не оставляя негативных последствий.
Виды пневмонии
Многие люди относятся к патологии несерьезно, считая его обычной простудой. Однако специалистам известно об ее коварстве. Особую опасность болезнь представляет для грудных детей и людей пожилого возраста. Смертность в этой категории пациентов составляет 15-20%. Специалисты отмечают, что заболевание представлено в трех видах.
Острая пневмония или крупозное воспаление легких
 Патология очень опасная, и возникает она внезапно. У больного появляется сильный озноб, затем повышается температура до 40 градусов. При развитии одностороннего воспаления легких тупой болью болит бок, при двухсторонней патологии – грудная клетка и спина в области лопаток. Любая физическая нагрузка способна вызвать тяжелое дыхание, возникают приступы сухого кашля, непрекращающиеся в течение получаса.
Патология очень опасная, и возникает она внезапно. У больного появляется сильный озноб, затем повышается температура до 40 градусов. При развитии одностороннего воспаления легких тупой болью болит бок, при двухсторонней патологии – грудная клетка и спина в области лопаток. Любая физическая нагрузка способна вызвать тяжелое дыхание, возникают приступы сухого кашля, непрекращающиеся в течение получаса.
Пациент может кашлять кровью, когда в легких лопаются сосуды. Высокая температура не покидает человека 14 дней, затем наступает кризис. При сильной иммунной системе заболевание проходит самостоятельно. В отдельных случаях пневмококки поражают сердце и сосуды, плохая работа легких не обеспечивает мозг необходимым количеством кислорода. Если пациенту не оказывают вовремя медицинскую помощь, наступает смерть.
Вялотекущая или очаговая пневмония
У пациента наблюдается температура 38 градусов, которая продолжается 3-4 дня. У него ощущается вялость, боли в голове и отсутствует аппетит. Патология жизни пациента не угрожает. Появляется она как осложнение после ОРЗ, простуды, бронхита, гриппа.

Хроническая пневмония
 Возникает из-за раннего прекращения терапии при острых формах заболевания. Иногда продолжается месяцами, то затухая, то опять возобновляясь. Воспалительный процесс в легких не прекращается, поэтому возникает эмфизема легких, на ткани легкого появляются рубцы. Нарушается снабжение органов достаточным количеством кислорода.
Возникает из-за раннего прекращения терапии при острых формах заболевания. Иногда продолжается месяцами, то затухая, то опять возобновляясь. Воспалительный процесс в легких не прекращается, поэтому возникает эмфизема легких, на ткани легкого появляются рубцы. Нарушается снабжение органов достаточным количеством кислорода.
Крупозное воспаление легких обязательно лечится в стационаре, а при очаговой пневмонии терапию можно проводить и дома. Устанавливаться диагноз должен своевременно. Правильное лечение помогает избавиться от болевых ощущений, и не допустить осложнений в дальнейшем. Как правило, после болезни могут остаться изменения в легких, что проявляется уменьшением сегмента ткани и ее сморщиванием.
Где появляются болевые ощущения при пневмонии?
Интенсивность боли при воспалении легких зависит от формы патологии и возраста больного. По ее локализации можно диагностировать одностороннюю или двухстороннюю пневмонию. Специалисты именно по характерным особенностям определяют форму патологии: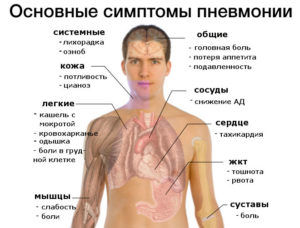
- при одностороннем воспалении легких болевой синдром локализуется со стороны, где поражено легкое, и усиливается при кашле;
- во время приступа пациент хватается за грудную клетку в районе очага болезни;
- диагностировать патологию достаточно сложно, когда он расположен в нижней доле легкого;
- двухстороннее воспаление легких дает боль в грудной клетке, которая полностью ее охватывает;
- она может носить опоясывающий характер, и усиливаться на вдохе или во время приступов кашля;
- при осложненном течении болезни воспалительный процесс распространяется на плевру;
- боль в области ребер и спины появляется при незаметном течении заболевания или поздней диагностике.
При анализе состояния необходимо диагностировать и другие признаки пневмонии, которые могут охарактеризовать ее тяжесть.
Почему болит в спине, боку, животе и груди?
При появлении воспаления легких у пациента появляются негативные ощущения, которые связаны с текущим заболеванием. К ним относят: боль в груди и спине, животе и голове. Они обладают разным характером.
Боль в спине и под лопаткой
 К отличительной особенности болезни можно отнести болевые ощущения в спине. Когда к сильному кашлю добавляются подобные жалобы, то пациенту нужно срочно обратиться к специалисту.
К отличительной особенности болезни можно отнести болевые ощущения в спине. Когда к сильному кашлю добавляются подобные жалобы, то пациенту нужно срочно обратиться к специалисту.
В некоторых случаях симптомы воспаления легких путают с бронхитом, поэтому именно боль в спине поможет уточнить правильный диагноз. Такие ощущения возникают и при бактериальной пневмонии. Поэтому на вдохе возникает резкий и сильный болевой синдром. При кашле состояние резко ухудшается.
Факторы, вызывающие боль в спине, делятся на несколько групп.
Постоянное напряжение мышц из-за кашля. Появляются нагрузки, которые можно сопоставить с тренировками у спортсменов. Болевые ощущения возникают из-за накопления молочной кислоты и исчезают по мере уменьшения кашля.

Из-за кашля происходит постоянное напряжение мышц
Инфекции органов дыхания. Иногда они захватывают плевру. Она имеет большое количество нервных окончаний, ведущих к возникновению боли в спине.

Инфекции органов дыхания
Такие неприятные ощущения не являются главными признаками пневмонии, но при возникновении других симптомов позволяют заподозрить воспалительный процесс в легких. Болевой синдром в спине самостоятельно проходит при терапии патологии, поэтому дополнительных мер не требуется.
Боль в области живота
При диагностировании патологии больные обращают внимание на неприятные ощущения в животе. Точное расположение их определить не удается, однако при пальпации ощущается дискомфорт и напряжение мышц.
Сильные рези живота появляются только в начале болезни. Отличить болевой синдром от аппендицита и других состояний может только специалист, что требует дополнительных обследований. Дискомфорт обычно возникает, когда происходит сильнейшее напряжение брюшных мышц.
Боль в области живота при пневмонии
Болевые ощущения в груди
 Пациент, который страдает патологией, интуитивно держится за область груди во время приступов кашля. Такие ощущения постоянно сопровождают эту патологию. Интенсивность кашля зависит от того, воспаление наблюдается в одном легком или обеих. Во втором варианте больному тяжело дышать, и он ищет для себя удобное положение. Спать пациенту приходится, полулежа, чтобы снизить боль в грудной клетке.
Пациент, который страдает патологией, интуитивно держится за область груди во время приступов кашля. Такие ощущения постоянно сопровождают эту патологию. Интенсивность кашля зависит от того, воспаление наблюдается в одном легком или обеих. Во втором варианте больному тяжело дышать, и он ищет для себя удобное положение. Спать пациенту приходится, полулежа, чтобы снизить боль в грудной клетке.
Ноющие и тянущие болевые ощущения в легких присутствуют постоянно, а усиливаются они на вдохе при кашле. Отдают в спину, лопатку, а иногда даже в живот. При осложненном течении заболевания они становятся интенсивными, поэтому больной старается спать на том боку, которое поражено, чтобы уменьшить дискомфорт.
Боль, возникающая после воспаления легких
Боли при воспалении легких, которые появляются у пациента после выздоровления, происходят часто и имеют несколько причин:

Воспаление сердечной мышцы происходит при двухсторонней пневмонии
- если патология протекала с осложнениями, то формируются спайки в плевральной области, поэтому они провоцируют резкие колющие боли;
- интенсивность зависит от вида плеврита;
- при сухом – появляется боль жгучего характера, которая отдает в спину;
- при влажном плеврите болевые ощущения возникают только при начальной стадии болезни, затем количество жидкости увеличивается и дискомфорт ощущается только в боку;
- если спайки обнаружились в самих легких, то болевые ощущения приобретают резкий характер;
- когда лечение было неправильным, то снижение защитных сил организма приводит к возникновению гнойного процесса (абсцесса);
- при двухсторонней пневмонии, происходит воспаление сердечной мышцы, и болевые ощущения могут появиться только с левой стороны.
Это сложное заболевание беспокоит пациента и после его лечения. Нужно понимать, что болевой синдром обычно связан с кашлем и дыханием, а также с остальными характерными признаками.
Неприятные ощущения в легких иногда возникают по причинам, не связанным с заболеванием, и не требующим специального лечения:
- Стремительное увеличение объема легких, что часто наблюдается у подростков.
- У спортсменов после серьезных нагрузок возникает болезненность в мышцах грудной клетки.
- При реберной невралгии появляется боль колющего характера.

При реберной невралгии возникает колющаяся боль
При отсутствии других симптомов лечения заболевания не требуется, поэтому назначают массаж, отдых и посещение бани или сауны.
Заключение
Воспаление легких – болезнь коварная, может проявляться в различных формах и приводить к нежелательным последствиям. Своевременное обращение к специалисту, соблюдение всех терапевтических рекомендаций и сроков применения лекарственных средств позволяет вылечить ее за короткие сроки, и не допустить осложнений.
