Препарат для уменьшения боли и воспаления

Нестероидные противовоспалительные средства (НПВС) являются эффективными препаратами для уменьшения и купирования болевого синдрома. Врачи Юсуповской больницы применяют эффективные НПВС, зарегистрированные в РФ. Они обладают минимальным спектром побочных эффектов. Для того чтобы определить причину боли, неврологи, кардиологи, онкологи применяют современные методы диагностики. Обследование пациентов проводят с помощью новейшей аппаратуры ведущих мировых производителей.
Боль – это важнейший сигнал о повреждении тканей, который поступает в центральную нервную систему. В основе любой боли лежит раздражение болевых рецепторов. Боль – это, прежде всего, ощущение. Она влечёт за собой стимуляцию различных отделов эндокринной и нервной систем. Для неё нет единого универсального раздражителя. Боль представляет собой основанное на болевом ощущении психофизиологическое состояние организма. Она включает вегетативный, эмоциональный, двигательный и поведенческий компоненты.

Возникновение боли определяется двумя механизмами: раздражением специализированных болевых рецепторов медиаторами, которые высвобождаются при воспалении, травме, ишемии и патологическими нарушениями в нервной системе. Острая боль развивается чаще быстро, реже – постепенно. Она неразрывно связана с вызвавшим ее повреждением. Транзиторная боль возникает при отсутствии значимого повреждения ткани. Она обусловлена скоростью появления и устранения, например, инъекцией. Хроническая боль нарастает постепенно, сохраняется или рецидивирует на протяжении длительного периода времени.
Врачи Юсуповской больницы применяют пошаговый подход к лечению пациентов с болевым синдромом:
- воздействуют на причину, вызвавшую боль;
- определяют степень вовлечения различных отделов нервной системы в формирование болевой
- купируют острую и хроническую боль.
Для устранения проявлений или уменьшения интенсивности боли применяют ненаркотические и наркотические анальгетики. Существуют дополнительные лекарственные средства, которые усиливают действие анальгетиков – адъюванты или ко-анальгетики. Они изменяют отношение к боли, её восприятие и нивелируют усугубляющие выраженность болевого синдрома страх, беспокойство, депрессию.Основным инструментом и эффективным средством симптоматической и патогенетической терапии болевого синдрома являются лекарства НПВС. Список их обширный. Препараты группы НПВС обеспечивают значимый противовоспалительный эффект, способны влиять как на периферический, так и на центральный механизм возникновения боли.
Список препаратов НПВС
Препараты группы НПВС обладают противовоспалительным, анальгезирующим и жаропонижающим эффектами. Они приносят облегчение пациентам с воспалением, болью, лихорадкой. За последние годы количество лекарств НПВС значительно возросло. В настоящее время данная группа насчитывает большое число препаратов, которые отличаются по особенностям действия и применения. Лекарства НПВС классифицируются в зависимости от выраженности противовоспалительной активности и химической структуры. Список НПВС первой группы состоит из препаратов, которые имеют выраженное противовоспалительное действие. НПВС второй группы оказывают слабый противовоспалительный эффект. Их называют «ненаркотическими анальгетиками» или «анальгетики-антипиретики».
Наиболее эффективными НПВС первой группы, обладающими выраженной противовоспалительной активностью, являются индометацин и диклофенак. Список препаратов НПВС этой группы включает кислоты:
- салицилаты (ацетилсалициловую кислоту, дифлунизал, фенилбутазон);
- производные фенилуксусной кислоты (диклофенак, теноксикам, мелоксикам);
- производные пропионовой кислоты (ибупрофен, напроксен, кетопрофен);
- некислотные производные (набуметон, нимесулид, целекоксиб).
Слабой противовоспалительной активностью обладают следующие НПВС: производные антраниловой кислоты (мефенамовая кислота, этофенамат), пиразолоны (метамизол, аминофеназон, пропифеназон), производные парааминофенола (фенацетин, парацетамол), производные гетероарилуксусной кислоты (кеторолак). Для местного применения используют кетопрофен. Список НПВС не ограничивается этими препаратами.
Механизм действия НПВС
Главный и общий элемент механизма действия лекарств НПВС – угнетение синтеза простагландинов из арахидоновой кислоты путём сдерживания функциональной активности фермента циклооксигеназы. Противовоспалительное действие НПВС связано со следующими механизмами:
- торможением перекисного окисления липидов;
- стабилизацией мембран лизосом;
- уменьшением образования аденозинтрифосфорной кислоты;
- торможением агрегации нейтрофилов;
- торможением продукции ревматоидного фактора у больных ревматоидным артритом.
Обезболивающий эффект связан с нарушением проведения болевых импульсов в спинном мозге. Анальгезирующее действие препаратов НПВС в большей степени проявляется при болях слабой и средней интенсивности, локализующихся в мышцах, сухожилиях, суставах, нервных стволах, при зубной и головной болях. При сильных висцеральных болях большинство лекарств из списка НПВС обладают меньшей эффективностью, чем наркотические анальгетики. При послеоперационных болях и коликах диклофенак, кеторолак, кетопрофен, метамизол оказывают выраженное обезболивающие действие. Преимуществом препаратов НПВС перед наркотическими анальгетиками является то, что они не угнетают дыхательный центр, не вызывают лекарственную зависимость и эйфорию. При коликах они не вызывают спазмах гладкой мускулатуры.
Показания и противопоказания к применению препаратов НПВС
Препараты НПВС назначают для лечения:
- ревматических заболеваний (ревматизма, ревматоидного артрита, болезни Бехтерева);
- неревматических заболеваний опорно-двигательного аппарата (остеоартроза, миозита, травм);
- неврологических заболеваний (невралгии, радикулита, ишиаса, люмбаго).
Эффективны НПВС при почечной и печёночной колике, болевом синдроме различной природы, в том числе, головной и зубной боли, послеоперационных болей. Препараты из списка НПВС применяют при лихорадке, дисменорее, для профилактики артериальных тромбозов.
Лекарства из списка НПВС противопоказаны при эрозивно-язвенных поражениях желудочно-кишечного тракта, особенно в стадии обострения, цитопениях, выраженных нарушениях функции почек и печени, беременности, индивидуальной непереносимости. Какие НПВС менее вредные для беременных? Наиболее безопасными НПВС, которые врачи назначают беременным, является аспирин в небольших дозах и диклофенак. Индометацин и фенилбутазон не назначают амбулаторно лицам, профессии которых требуют повышенного внимания.
Лекарства НПВС с осторожностью назначают больным бронхиальной астмой, а также лицам, у которых ранее выявлялись нежелательные реакции при приёме любых других нестероидных противовоспалительных препаратов. Для пациентов, страдающих артериальной гипертензией или сердечной недостаточностью, выбирают те НПВС, которые в наименьшей степени влияют на почечный кровоток. Лицам пожилого возраста назначают минимальные эффективные дозы и короткие курсы НПВС.
Побочные эффекты НПВС
Основным негативным свойством всех препаратов списка НПВС является высокий риск развития нежелательных реакций со стороны желудочно-кишечного тракта. У пациентов, получающих нестероидные противовоспалительные препараты, отмечаются диспептические расстройства, язвы, эрозии, прободения желудка и двенадцатиперстной кишки, кровотечения. Таблетки из списка НПВС обладают более выраженным побочным действием на органы пищеварения, чем НПВС в ампулах, но осложнения могут возникнуть при любом пути введения препаратов.
Для профилактики токсического действия НПВС на слизистую желудка и двенадцатиперстной кишки врачи Юсуповской больницы одновременно с противовоспалительными препаратами назначают синтетический аналог ПГ-Е2 – мизопростол, ингибитор протонного насоса. Также выпускаются комбинированные препараты. В их состав входят НПВС и мизопростол. Перечень препаратов НПВС дополняют селективные ингибиторы ЦОГ-2, которые вызывают меньше нежелательных реакций (мелоксикам и набуметон). Они не уступают по эффективности диклофенаку, пироксикаму, ибупрофену и напроксену, но лучше переносятся пациентами. Получить консультацию по лечению препаратами НПВС можно, записавшись на приём по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Диагностика». — Краткая Медицинская Энциклопедия. — М.: Советская Энциклопедия, 1989.
- «Клиническая оценка результатов лабораторных исследований»//Г. И. Назаренко, А. А. Кишкун. г. Москва, 2005 г.
- Клиническая лабораторная аналитика. Основы клинического лабораторного анализа В.В Меньшиков, 2002 .
Наши специалисты
.jpeg)
Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.
.jpeg)
Анестезиолог-реаниматолог, кардиолог, врач функциональной диагностики

Врач-эндоскопист
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно

Дорогие друзья, здравствуйте!
Наверное, на свете нет ни одного человека, который бы хоть раз в жизни не принимал препараты из группы нестероидных противовоспалительных средств (НПВС), потому что время от времени у нас что-то болит, иногда повышается температура, случаются травмы.
Об этой группе препаратов сегодня и пойдет речь.
Я построила этот разговор в виде ответов на вопросы молодого начинающего фармацевта. Уверена, она озвучит и вопросы многих из вас.
Поехали!

Потому что существуют СТЕРОИДНЫЕ гормоны – преднизолон, дексаметазон, гидрокортизон – которые тоже оказывают противоспалительное действие, но при этом вызывают намного больше побочных, чем препараты группы НПВС.
Слово «нестероидные» дает сразу понять, что это НЕГОРМОНАЛЬНЫЕ средства, а значит, более безопасные.

Как работают НПВС?
Постараюсь объяснить по-простому.
Каждая клетка организма имеет оболочку (мембрану). Оболочка состоит из жиров – фосфолипидов.
Когда случается какая-то травма, или инфекция, или когда вдруг иммунная система начинает воевать с родными клетками, т.е. развивается аутоиммунный процесс, или когда организм элементарно стареет, и происходят дегенеративные изменения в суставах, позвоночнике, клетки повреждаются, их оболочка разрушается, и освобождаются фосфолипиды, из которых она состояла.
Но организм должен как-то защитить окружающие ткани от этого повреждения и ограничить участок, где произошло ЧП. Он включает определенные механизмы.
Активируется фермент, ответственный за превращение фосфолипидов в жирные кислоты, в числе которых арахидоновая кислота.
С ней начинает взаимодействовать другой фермент — ЦИКЛООКСИГЕНАЗА (ЦОГ). Он преобразует арахидоновую кислоту в ряд биологически активных веществ, включая ПРОСТАГЛАНДИНЫ. Запомните это название.
Они запускают воспалительную реакцию.

Что происходит при воспалении?
Да, воспаление – это защитная реакция организма, чтобы оградить участок повреждения от других тканей и не дать им тоже «заполыхать».
Помните 5 признаков воспаления? Нет? Тогда напомню:
- Повышение температуры.
- Краснота.
- Отек.
- Боль.
- Нарушение функции.

Как их объяснить?
Дело в том, что простагландины вызывают расширение сосудов в месте повреждения, чтобы замедлить кровоток. Сейчас поймете, зачем.
Когда сосуды расширяются, проницаемость их стенок повышается, и из них выходят лейкоциты, макрофаги и жидкая часть крови. В этом месте формируется отек. Это своего рода защитный валик для ограничения зоны воспаления.
Макрофаги и лейкоциты включаются в работу по очистке зоны повреждения от мертвых клеток, микроорганизмов.
Расширением сосудов и замедлением кровотока в месте повреждения объясняется появление всех признаков воспаления: местного повышения температуры, красноты, отека. Отек давит на нервные окончания, вызывая боль. Все вместе приводит к нарушению функции. Если это касается руки, ноги или позвоночника, уменьшается объем движений.
Но это еще не все, что делают простагландины.
Они также уменьшают восприимчивость нервных окончаний к боли, т.е. снижают порог болевой чувствительности.
Они повышают чувствительность центров терморегуляции, которые находятся в головном мозге, к действию пирогенов – веществ, вызывающих повышение температуры, и температура подскакивает.

Да, все так.

Причина первая: место воспаления сильно болит. А когда где-то болит, ты только об этом и думаешь, и не можешь нормально жить, работать и радоваться жизни.
Причина вторая: воспаление сопровождается отеком. Иногда отек невидимый, как например, при защемлении нервного корешка спинного мозга в результате грыжи межпозвонкового диска. А иногда видимый. К примеру, при воспалении сустава или травме.
Из-за отека усиливается боль и ограничивается объем движений, будь то рука или нога. Снижается качество жизни.
Причина третья: когда воспаление переходит в хроническую форму, боль, отек и нарушение функции становятся постоянными. А как с этим жить?
Поэтому человечество разработало препараты, которые призваны уменьшать воспаление и улучшать самочувствие.
А раз главные виновники воспаления – простагландины, нужно прекратить или хотя бы снизить их образование в организме.
Поскольку без фермента циклооксигеназы этот процесс не происходит, самое простое решение — заблокировать этот фермент.
Нестероидные противовоспалительные средства – это ингибиторы циклооксигеназы, т.е. препараты, которые блокируют ее работу.

Действительно, при приеме этих препаратов исчезают одни проблемы, но вместе с тем, появляются другие.
В частности, изъязвляется слизистая желудка, начинают барахлить почки, повышается давление.
А все потому, что простагландины бывают разными.
Одни отвечают за воспаление в ткани, которая повреждена или инфицирована, чтобы стимулировать заживление.
Другие необходимы для секреции слизи и бикарбонатов в желудке. Из них состоит защитный барьер, предохраняющий его слизистую от действия желудочного сока.
А если случилось какое-то повреждение, простагландины участвуют в восстановлении слизистой.
А еще они регулируют свертывание крови, почечный кровоток, участвуют в процессе овуляции, влияют на сокращение маточных труб и матки.
И тут мы подошли к вопросу о типах циклооксигеназы. Хотя правильнее говорить об изоформах – это родственные белки, которые отличаются друг от друга последовательностью аминокислот.
Такая разная циклооксигеназа…
Фермент, без которого не образуются медиаторы воспаления простагландины, т.е. циклооксигеназа, бывает трех видов
ЦОГ-1
Циклооксигеназа первого типа, или ЦОГ-1, — это БАЗОВАЯ циклооксигеназа. Она образуется в организме В НОРМЕ и превращает арахидоновую кислоту в такие виды простагландинов, которые нужны для нормальных физиологических реакций.
Они защищают слизистую желудка от повреждений соляной кислотой, препятствуют спазму дыхательных путей, снижают тонус сосудистой стенки, контролируют работу тромбоцитов.

Во-первых, в организме постоянно происходит гибель старых клеток, на смену которым приходят новые.
Во-вторых, часть арахидоновой кислоты поступает с пищей. А часть образуется в организме.
Так что для производства «хороших» простагландинов ее хватает.
ЦОГ-2
Циклооксигеназа второго типа, или ЦОГ-2, срабатывает ТОЛЬКО в ответ на повреждение. Именно с ней связаны признаки воспаления, о которых я уже говорила.
ЦОГ-3
Циклооксигеназа третьего типа, или ЦОГ-3, была открыта сравнительно недавно. Она находится в центральной нервной системе. При участии ЦОГ-3 вырабатываются простагландины, которые повышают чувствительность центра терморегуляции. В результате температура тела тоже повышается.
Но я еще не ответила на вопрос: почему от НПВС страдает желудок?
Виды НПВС
Все нестероидные противовоспалительные средства делятся на две основные группы:
- Неселективные.
- Селективные.
Неселективные (т.е. «неразборчивые») НПВС блокируют оба типа циклооксигеназы: ЦОГ-1 и ЦОГ-2.
Это значит, что НЕ образуются и «плохие» простагландины – виновники воспаления, и «хорошие», необходимые для защиты слизистой ЖКТ, нормального тонуса сосудов и дыхательных путей, свертывания крови, адекватного почечного кровотока.
Отсюда столько побочных реакций: эрозии и язвы ЖКТ, повышение артериального давления, бронхоспазм, кровотечения (желудочное, маточное, из десен), нарушение работы почек.
К неселективным НПВС относятся:
- Ацетилсалициловая кислота (Аспирин),
- Индометацин (Индометацин, Метиндол),
- Кетопрофен (Кетонал, Артрозилен, Кетопрофен, Флексен и др.),
- Декскетопрофен (Дексалгин),
- Пироксикам (Пироксикам),
- Диклофенак (Диклофенак, Ортофен, Вольтарен, Наклофен и др.),
- Ацеклофенак (Аэртал),
- Ибупрофен (Нурофен, Миг 400, Фаспик и др.),
- Напроксен (Налгезин, Мотрин и др.),
- Лорноксикам (Ксефокам).
Селективные («разборчивые») НПВС блокируют, преимущественно, ЦОГ-2, т.е. фермент, отвечающий за образование «плохих» простагландинов, которые запускают воспалительную реакцию.
Селективные НПВС:
- Мелоксикам (Мовалис, Амелотекс, Мовасин и др.),
- Нимесулид (Нимесил, Апонил, Найз, Нимика и др.),
- Целекоксиб (Целебрекс, Дилакса и др.),
- Эторикоксиб (Аркоксиа).

Хороший вопрос. Его действие тоже направлено на блокирование циклооксигеназы, и по идее он должен относиться к НПВС. В некоторых классификациях его можно увидеть в этой группе препаратов.
С другой стороны, он практически не оказывает противовоспалительного действия, и как-то нелогично относить его к противовоспалительным средствам. Поэтому в инструкциях к парацетамолу в разделе «фарм. группа» читаем, что это «анальгезирующее ненаркотическое средство».
То же относится к Метамизолу натрия (Анальгину).

Потому что любое, даже самое селективное противовоспалительное средство в той или иной степени блокирует оба типа фермента.
Увы, идеального НПВС до сих пор не существует.
И, тем не менее, селективные НПВС реже дают побочные реакции со стороны желудка, чем неселективные.

Это коксибы: целекоксиб – препараты Целебрекс, Дилакса, эторикоксиб – Аркоксиа, Костарокс. Значит, они самые безопасные для пищеварительного тракта.

Да, отличаются.
Лечебные эффекты НПВС
НПВС оказывают три основных лечебных эффекта.
Обезболивающий. Он связан с тем, что эти средства уменьшают воспалительный отек, который оказывает давление на болевые рецепторы тканей.
Раз блокируется образование простагландинов, уменьшается их непосредственное воздействие на нервные окончания.
Плюс снижается чувствительность болевых рецепторов к действию механических и химических раздражителей (отека и биологически активных веществ).
Самый сильный обезболивающий эффект, сопоставимый с наркотическими анальгетиками, оказывают Кеторолак, Декскетопрофен, Поэтому если нужно быстро снять сильную боль, врачи назначают Кетанов, Кеторол, Дексалгин.
Хороший обезболивающий эффект дают кетопрофен, диклофенак.
Противовоспалительный эффект объясняется тем, что НПВС подавляют синтез простагландинов, которые запускают воспалительную реакцию в тканях.
Все НПВС, кроме кеторолака и декскетопрофена, проявляют достаточно высокую противовоспалительную активность. Из них самые сильные – «старички» индометацин и диклофенак.
Жаропонижающий эффект обусловлен тем, что НПВС снижают чувствительность центров терморегуляции к действию пирогенов – веществ, вызывающих повышение температуры.
Самый сильный жаропонижающий эффект оказывают ацетилсалициловая кислота и ибупрофен. НПВС действуют только при лихорадке. На нормальную температуру тела не влияют.

Основные показания к применению НПВС
1. Заболевания опорно-двигательного аппарата воспалительного, дегенеративного, аутоиммунного, травматического характера. При всех этих заболеваниях есть повреждение, а значит, образуются «плохие» простагландины, из-за которых возникают боль, отек, повышение температуры – общее или местное (например, при артрите пораженный сустав на ощупь горячий).
Это артрит, артроз, остеохондроз, спондилоартроз, болезнь Бехтерева, миозит (воспаление мышцы), тендинит (воспаление сухожилия), бурсит (воспаление суставной сумки), травмы (ушибы, растяжения) и пр.
2. Некоторые неврологические заболевания, когда защемлен корешок спинного мозга, и/или воспален нерв.
Это невралгия (поражение нерва), ишиас (поражение или раздражение седалищного нерва), радикулит (воспаление корешка спинного мозга чаще всего в результате его защемления), люмбаго (этим термином обозначают острую боль в пояснице) и пр.
3. Различные виды боли: головная, зубная, боли в суставах, спине, шее, боли после операции, боли при онкологических заболеваниях, менструальные боли.
Как вы знаете, при болях в животе обезболивающие препараты не применяются, чтобы не смазать картину заболевания и не пропустить хирургическую патологию.
Но есть исключения: в частности, это менструальные боли. Они возникают при избыточном образовании «хороших» простагландинов, в результате чего повышается тонус матки. НПВС вмешиваются в этот процесс, уменьшают выработку простагландинов, тонус матки нормализуется, и боль уходит.
Чтобы предложить НПВС при менструальной боли, нужно быть уверенным, что здесь, действительно, дисменорея (так называются боли в животе во время менструации).
4. Печеночная и почечная колика. НПВС при этих состояниях назначает врач, когда причина колики не вызывает сомнений. Эти боли возникают, когда либо желчные, либо мочевыводящие пути частично или полностью перекрыты камнем. В результате нарушается отток желчи (печеночная колика) или мочи (почечная колика). Боли очень сильные, и одним спазмолитиком здесь не обойтись.
5. Лихорадка (препараты на основе ибупрофена, ацетилсалициловой кислоты). Аспирин не назначается при вирусной инфекции детям до 15 лет, т.к. вызывает у них тяжелое осложнение, часто со смертельным исходом.
6. Профилактика тромбообразования. С этой целью применяются исключительно препараты ацетилсалициловой кислоты в низкой дозировке. Она сильнее других подавляет циклооксигеназу-1, при участии которой образуются вещества, поддерживающие на должном уровне свертываемость крови. Подавление ЦОГ-1 приводит к тому, что склеивание тромбоцитов и образование тромбов блокируется. Таким способом предупреждаются инфаркты и инсульты.
Но это грозит кровотечениями.

Да, есть.
Общие противопоказания к приему НПВС
Нестероидные противовоспалительные средства противопоказаны при эрозиях и язвах ЖКТ, особенно в стадии обострения, при выраженных нарушениях функции печени, почек, бронхиальной астме или аллергических реакциях на любые НПВС, сердечной недостаточности.
Осторожно – при заболеваниях сердца и сосудов (атеросклероз, ИБС, нарушения мозгового кровообращения), сахарном диабете.

Основные побочные эффекты
1. Эрозии и язвы желудочно-кишечного тракта. Причем, они могут появляться уже через 2 недели от начала приема. И часто они себя никак не проявляют, ведь НПВС оказывают обезболивающий эффект. По этой причине при длительном приеме НПВС нужно регулярно обследоваться на предмет этих осложнений. Самые опасные для желудка аспирин, пироксикам, индометацин.
2. Задержка воды, отеки, повышение артериального давления, поскольку блокируется синтез простагландинов, отвечающих за почечный кровоток.
3. Кровотечения, и прежде всего, желудочно-кишечные, т.к. НПВС тормозят агрегацию (склеивание) тромбоцитов.
4. НПВС токсичны для печени. В ряде случаев возможны желтуха, гепатит.
5. Бронхоспазм, т.к. нарушается образование простагландинов, оказывающих бронхорасширяющее действие. Бронхоспазм чаще бывает у больных бронхиальной астмой.
6. Повышение риска инфарктов и инсультов. Этим грешат селективные НПВС, и в большей степени, препараты из группы коксибов (Целебрекс, Аркоксиа).

Как мы уже разобрали, эти препараты — высокоселективные в отношении фермента ЦОГ-2.
Циклооксигеназа второго типа отвечает не только за выработку простагландинов, виновных в воспалении, но и за образование веществ, которые уменьшают склеивание (агрегацию) тромбоцитов и расширяют сосуды.
Коксибы в большей степени, чем другие НПВС, блокируют ЦОГ-2. В результате повышается агрегация тромбоцитов, сужаются сосуды, что может привести к сердечно-сосудистой катастрофе. Поэтому в побочных эффектах к препаратам Целебрекс, Аркоксиа можно увидеть сердечную недостаточность, ишемический инсульт, инфаркт миокарда.

Совершенно верно.

Можно. Давайте разберем.
Как уменьшить риск желудочно-кишечных осложнений?
1. Прием НПВС начинают с минимальной дозировки, и если лечебный эффект есть, дозировку НЕ повышают.
2. Если лечебный эффект достигается на высоких дозировках, после уменьшения воспаления и боли снижают дозировку до поддерживающей.
3. Препарат оптимально принимать во время или после еды, хотя прямое раздражающее действие на желудок незначительно.
4. Если есть в анамнезе язвенная болезнь, гастрит, или больному назначались глюкокортикоиды, или он курит, или пьет, или уже принимал НПВС в высоких дозировках, или НПВС нужно будет принимать длительно, препарат назначается под прикрытием ингибитора протонной помпы.
Чаще всего с этой целью назначается Омепразол в дозе 20 мг. Он уменьшает секрецию соляной кислоты. Когда человек принимает НПВС, снижается продукция простагландинов, необходимых для образования защитного барьера пищеварительного тракта, и в этом случае соляная кислота будет разъедать слизистую и вызывать образование эрозий и язв. Если принимать НПВС вместе с ингибитором протонной помпы, образуется меньше соляной кислоты, и риск разъедания ею слизистой ЖКТ снижается.

Не назначать коксибы пациентам, у которых есть патология сердца и сосудов.
Посмотрите, какими принципами выбора препарата руководствуется врач:
Принципы выбора НПВС
1. Если нужно снять сильную боль, врач выпишет Кетанов, Кеторол, Дексалгин. Они принимаются не более 3-5 дней.
Если препарат нужен для уменьшения воспаления и связанной с ней боли, он назначит средство, оказывающее, в первую очередь, противовоспалительное действие. Противовоспалительный эффект проявляется примерно через 1-2 недели приема.
И здесь врач должен учитывать желудочно-кишечные и сердечно-сосудистые риски.
Самым безопасным для сердечно-сосудистой системы врачи считают Напроксен.
На одной из врачебных конференций, посвященной принципам выбора НПВС, был предложен такой алгоритм:
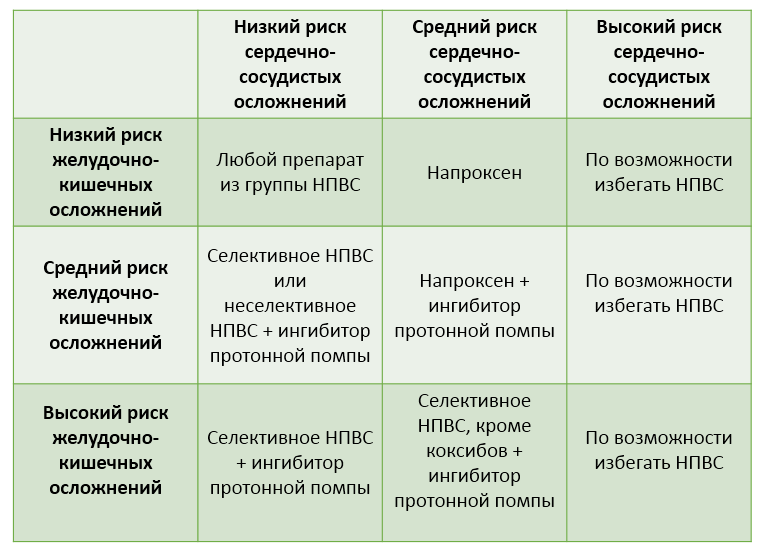
Врач оценивает степень риска в зависимости от сопутствующих заболеваний или тех, которые были раньше, возраста, вредных привычек, принимаемых лекарств, результатов обследований.

Если покупателю назначили неселективный препарат из группы НПВС, выясните:
-Каким курсом вам назначили этот препарат?
Если курсом больше 5-7 дней, то следующий вопрос:
-Что вам рекомендовали для защиты желудка?
Если покупатель говорит, что ничего, объясняем:
Этот препарат может вызвать образование язвы желудка, поэтому обычно врачи назначают его вместе с другим препаратом, который уменьшает риск образование язв.
К сожалению, ингибиторы протонной помпы в дозировке от 20 мг – рецептурные, отпускать их вы не можете. Вы только можете посоветовать покупателю спросить об этом у своего врача. В крайнем случае можно рекомендовать омепразол 10 мг.

Рекомендации покупателю при продаже препарата из группы НПВС
1. Принимайте его во время или после еды (если препарат назначен не для быстрого уменьшения боли, а курсом).
2. Запивайте лекарство стаканом воды.
3. Во время приема этого препарата от употребления алкоголя лучше воздержаться. Это уменьшит риск желудочно-кишечных проблем.
4. Если через 1-2 недели не почувствуете улучшения, обратитесь к врачу. Он либо увеличит дозировку, либо сменит препарат. Но сами дозировку не повышайте!
5. Если на фоне лечения будут тошнота, рвота, боли в животе, повышение давления, учащенное сердцебиение, обязательно обратитесь к врачу.
Друзья, на сегодня все. Как вам понравилась статья?
Напишите в комментариях, какие НПВС чаще всего назначают врачи.
Что вы предлагаете, если покупатель жалуется на боли в суставах или спине?
Какие безрецептурные НПВС для приема внутрь вы можете рекомендовать?
Бывают ли ситуации, когда покупатель хочет вернуть препарат из этой группы, назначенный врачом, т.к. прочитал в инструкции о побочных и противопоказаниях?
Если вы хотите получать от меня письма о выходе новой статьи, подпишитесь на рассылку. Форма подписки в правой колонке и под каждой статьей. После подписки вы сразу получите ссылку на скачивание полезных для работы шпаргалок.
Вы можете поделиться ссылкой на статью со своими коллегами, если нажмете на иконки соц. сетей, которые видите ниже.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова

