Причины воспалений на грудине
Миозит мышц грудной клетки — воспалительный процесс в мышцах груди, при котором возникают болезненные уплотнения (представляют собой очаги воспаления) и боли. Грудная клетка — это анатомическое образование, которое состоит из грудины, ребер, позвоночника, а также связанных с ними мышц. Миозит — воспалительный процесс, который по определению затрагивает мышечную ткань. Хотя, в некоторых случаях он может распространяться и в другие места, например, на плевру — пленку из соединительной ткани, выстилающую грудную клетку изнутри.
Почему возникает миозит грудных мышц?
К воспалительному процессу могут приводить разные заболевания. Основные причины:
- Инфекции, среди которых лидируют грипп и ОРВИ. В данном случае миозит рассматривают как осложнение инфекционного заболевания.
- Паразитозы. Паразиты, которые живут в организме, также могут стать причиной грудного миозита. Но это случается редко.
- Отравления некоторыми веществами. Еще одна достаточно редкая причина.
- Особенности профессии. Некоторые люди вынуждены подолгу находиться в позах, которые способствуют повреждению грудных мышц и развитию в них воспаления. К этой категории относятся скрипачи, пианисты, водители.
- Травмы мышц. Распространенные причины: механические травмы, частые судороги.
- Бактериальная инфекция. Вызывает самую тяжелую форму миозита, когда в мышечной ткани возникает очаг гнойного воспаления. Это проявляется сильными болями, повышением температуры, ухудшением состояния, недомоганием. Инфекция может перекинуться на плевру, легкие, другие органы. Заболевание может развиваться после ранений, несоблюдения правил асептики и антисептики во время медицинских процедур.
Когда беспокоят боли в груди — сложно сразу понять, в чем их причина. Часто в первую очередь подозрение падает не на миозит грудных мышц, а на проблемы с сердцем, позвоночником, межреберную невралгию. Опытный врач сможет разобраться, почему возникли симптомы, и назначит правильное лечение.
Какие бывают формы грудного миозита?
Миозит грудного отдела может протекать в острой или хронической форме. При острой форме заболевания беспокоят довольно сильные боли в груди. Если не лечиться, со временем течение патологии приобретает хронический характер. Боль становится не такой сильной, и человек зачастую вообще перестает её замечать. Обострение происходит во время простуды, долгого пребывания в неудобной позе, смены погоды.
Миозит грудной клетки может возникать слева или справа, или с двух сторон. При левосторонней локализации он может имитировать болезни сердца.
Также существуют две специфические хронические формы заболевания, при которых поражаются разные группы мышц: полимиозит и дерматомиозит.
Лечение миозита грудной клетки
Врач-невролог назначает лечение болезни индивидуально для каждого пациента.
В первую очередь нужно выявить и устранить причину. Если виноваты вирусы — как правило, специфического противовирусного лечения не требуется. Проводят стандартные мероприятия при простуде, через некоторое время происходит выздоровление. С бактериями борются при помощи антибиотиков, с паразитами — при помощи противопаразитарных средств. При хронической травматизации рекомендуют покой, затем — правильную организацию труда и отдыха.
Общие принципы лечения разных форм миозита грудной клетки:
- При острой форме болезни нужно обеспечить покой. Поврежденные мышцы необходимо держать в тепле, обычно грудную клетку оборачивают шерстяной тканью.
- Для облегчения болей применяют обезболивающие препараты из группы нестероидных противовоспалительных средств: такие как диклофенак, ибупрофен.
- При некоторых формах миозита хорошим эффектом обладает финалгон и другие разогревающие мази.
- При повышении температуры применяют жаропонижающие препараты.
- Также применяют физиотерапию, массаж, лечебную физкультуру.
При гнойной форме заболевания нередко приходится прибегать к хирургическому лечению: гнойник вскрывают и очищают.
Мы вам перезвоним
Оставьте свой номер телефона
Основные проявления миозита мышц грудной клетки — боль в пораженных мышцах и болезненные уплотнения, которые соответствуют очагам воспаления. Заболевание может протекать в двух формах:
- При остром миозите симптомы возникают быстро, внезапно, обычно во время инфекции, после длительного напряжения мышц, травмы.
- При хронической форме проявления нарастают постепенно, она может стать итогом нелеченого острого воспаления в мышцах.
Характерные симптомы миозита грудной клетки
Основной признак миозита грудной клетки — боль. Её интенсивность постепенно нарастает. Болевые ощущения усиливаются во время неловких движений, глубокого вдоха, длительного пребывания в напряженной неудобной позе. При ощупывании грудной клетки в области пораженных мышц отмечается болезненность.
Иногда в месте поражения можно обнаружить припухлость, отечность, покраснение кожи. Этот признак наиболее характерен для гнойного миозита. При этом больной чувствует слабость, недомогание, у него повышается температура тела.
Возникает защитное напряжение мышц — оно помогает ограничить движения и уменьшить боль.
Болевые ощущения в мышцах могут пройти на несколько дней, но затем происходит рецидив, чаще всего его провоцируют инфекции, переохлаждения, травмы, напряжение.
Пораженные мышцы становятся слабыми, при хроническом течении со временем уменьшаются в размерах — развивается их атрофия.
Как проводится диагностика миозита грудной клетки?
Обычно в первую очередь пациент попадает на прием к терапевту, так как не знает, почему его стали беспокоить боли в груди и другие симптомы. Заподозрив неврологическую природу заболевания, врач направляет больного на консультацию к неврологу.
Врач-невролог расспросит вас о ваших симптомах, о том, когда и как они возникли, как изменялись со временем, чем вы болели в течение жизни, какими хроническими заболеваниями страдаете на данный момент. Будет проведен неврологический осмотр. Доктор нажмет на определенные точки на вашей груди, чтобы определить болезненность.
Далее для уточнения диагноза и исключения других заболеваний, будет назначено обследование, которое может включать следующие методы диагностики:
- Анализ крови на ферменты, повышение уровня которых свидетельствует о повреждении мышечной ткани.
- Магнитно-резонансная томография, компьютерная томография, рентген — помогают обнаружить очаги патологических изменений в мышцах, костях, органах груди.
- Электромиография — исследование, во время которого оценивают проведение электрических импульсов в мышцах.
- Биопсия мышц — врач забирает фрагмент подозрительной ткани и отправляет на анализ в лабораторию. Это помогает диагностировать отдельные формы миозита, например, дерматомиозит.
С какими болезнями проводят дифференциальную диагностику признаков миозита грудной клетки?
Похожие боли в груди и прочие описанные выше симптомы могут возникать и при других заболеваниях, таких как:
- стенокардия и другие болезни сердца;
- болезни легких и плевры — пленки из соединительной ткани, которая их покрывает;
- межреберная невралгия;
- остеохондроз грудного отдела позвоночника.
Мышечная ткань —, одна из важных составляющих опорно-двигательного аппарата. Как и любой элемент этой системы, она подвержена различным патологическим процессам. Одним из таких поражений является миозит грудных мышц, поэтому далее рассмотрим что это за недуг, почему развивается и как лечится.
Что такое миозит
Миозит грудной клетки —, патология воспалительного характера, поражающая мышечные ткани. Поражению при этом подвергаются межреберные мышцы.
Справка. Недуг можно спутать с сердечной болью.
Воспаление мышц грудной клетки может протекать в 2 формах:
- острая —, характеризуется выраженным болевым синдромом в груди,
- хроническая —, сильной боли не наблюдается, однако спровоцировать появление дискомфорта могут негативные факторы (переохлаждение, стресс, неудобное положение тела).
При отсутствии лечения в острый период, заболевание может приобрести хронический характер.
Если брать во внимание место локализации, то воспаление может быть как левосторонним, так и правосторонним.
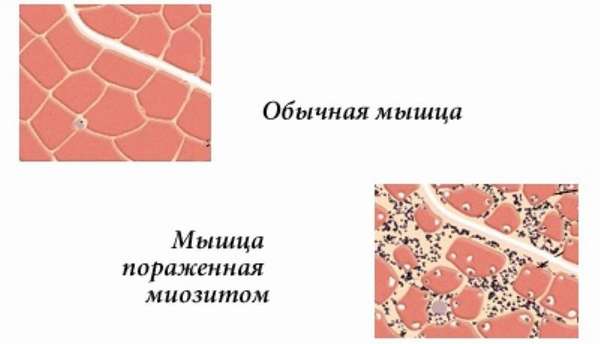
В зависимости от причины возникновения, болезнь классифицируется на следующие формы:
- Острая гнойная —, развивается на фоне заражения организма патогенными организмами (стрептококки, стафилококки).
- Инфекционная —, является следствием перенесенного инфекционного заболевания.
- Аутоиммунная —, при возникновении в организме аутоиммунных нарушений.
- Паразитарная —, результат поражения организма человека паразитами.
- Оссифицирующая —, возникает вследствие травмирования (ушибы, растяжения).
Также в медицине выделяют еще 2 особенные разновидности болезни: полимиозит и дерматомиозит.
Первая разновидность характеризуется поражением сразу нескольких групп мышц, невыраженной болью и постоянной мышечной слабостью.
Вторая —, не имеет точной причины развития. Принято считать, что этот вид патологии связан с генетической предрасположенностью либо инфицированием.
Причины
Развитие миозита мышц грудной клетки могут спровоцировать самые разнообразные факторы:

- переохлаждение,
- местное инфицирование,
- травмирование,
- суставные патологии (артрит, сколиоз, остеохондроз),
- инфекционные заболевания,
- отравление токсическими веществами,
- чрезмерное напряжение грудных мышц (часто наблюдается у профессиональных спортсменов: гимнасты, фехтовальщики и т.д.),
- паразитарные инвазии,
- аутоиммунные недуги.
В группе риска развития патологии находятся люди, чьи профессии связаны с длительным пребыванием тела в неудобном положении: водители, офисные работники, музыканты.
Симптомы
Симптомы миозита мышц грудной клетки нарастают постепенно. Начало недуга характеризуется ноющей несильной болезненностью и усталостью.
По мере развития патологии симптоматика становится все более выраженной, что значительно снижает самочувствие человека и его качество жизни.
Справка. Симптоматика заболевания может нарастать в течение нескольких дней.
К характерным проявлениям миозита можно отнести:
- Боль в груди.
- Затруднение любой двигательной активности.
- Иррадация боли в руку, плечо либо шею.
- Напряженность мышц.
- Усиление боли при надавливании.
- Местное повышение температуры.
- Покраснение, припухлость в месте локализации боли.
- Одышка, кашель.
- Головная боль.
- Чувствительно кожи в пораженной области.
- Трудности при глотании.
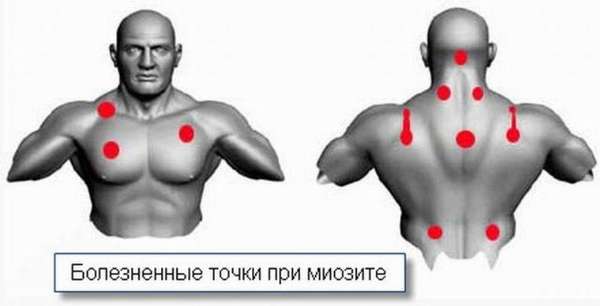
Симптомы заболевания разнообразны. Чтобы не спутать их с проявлениями другой болезни, выделим некоторые характерные особенности развития миозита:
- в холоде боль усиливается,
- после отдыха боль не исчезает, мышцы болят и ночью,
- ощущение боли при поворотах, наклонах туловища.
Также отличительной особенностью заболевания является наличие уплотнений в месте поражения. Это объясняется тем, что одни мышечные волокна спазмированы, а другие —, расслаблены.
Диагностика
Постановка диагноза основана на опросе больного, его осмотре, а также применении инструментальных и лабораторных методик обследования.

Определить миозит мышц грудной клетки помогут такие методы диагностики:
- Общий и биохимический анализ крови —, помогает определить показатель активности ферментов мышечных волокон, который при воспалении значительно повышен.
- Электромиография —, самое точное диагностическое исследование, которое позволяет выявить поражения нервно-мышечной системы. Также она применяется и для оценки действенности назначенного лечения.
- Биопсия —, может применяться для постановки окончательного диагноза. Позволяет уточнить форму миозита.
При необходимости проводятся консультации со специалистами узкого профиля: ревматолог, эндокринолог, инфекционист, венеролог. Какой врач будет задействован зависит от причины, спровоцировавшей развитие патологического состояния.
Лечение
Лечение грудного миозита направлено на устранение первопричины, вызвавшей возникновение и развитие патологического явления.
На начальных стадиях заболевание лечится весьма просто и эффективно, чего нельзя сказать про запущенное состояни.
Справка. Во время терапии не должно быть никакой физической нагрузки, поскольку есть риск возникновения спазмов, что вызовет усиление болевого синдрома.
Лечение должно проводиться под контролем специалиста, поскольку только он сможет подобрать адекватную терапевтическую схему для каждого конкретного случая.
В ходе терапии могут применяться консервативные методики (медикаменты и физиопроцедуры) и хирургические вмешательства.
Медикаментозная терапия
Лекарственные препараты должны подбираться специалистом, поскольку самостоятельные попытки вылечиться могут исказить картину заболевания и усугубить состояние больного.
Справка. Выбор препарата зависит от формы недуга и характера его течения.
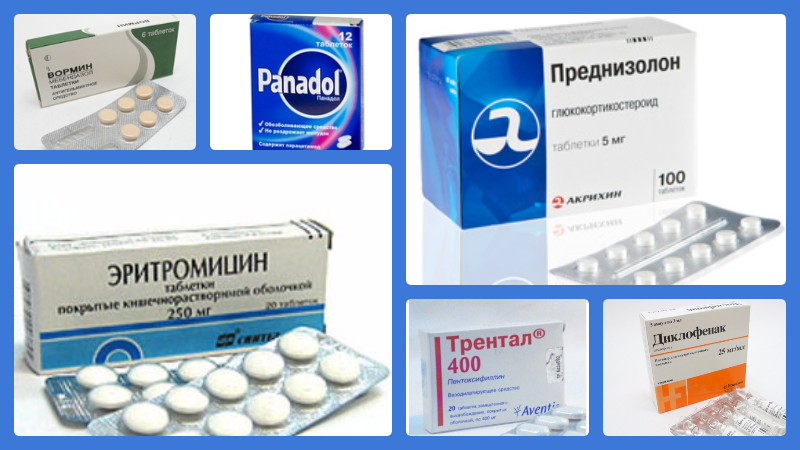
Для лечения грудного миозита применяются следующие группы лекарственных средств:
- НПВП —, для устранения боли и воспаления (Диклофенак, Кетонал).
- Жаропонижающие средства —, в случае повышения температуры тела (Панадол).
- Препараты, устраняющие причины воспаления:
- паразитарная форма —, антигельминтные препараты (Вормин, Саноксал),
- инфекционная —, антибактериальные препараты (Эритромицин, Амоксиклав),
- аутоиммунная —, иммуносупрессоры и гормональные препараты (Преднизолон).
- Средства для улучшения кровообращения —, способствуют нормализации циркуляции крови, однако противопоказаны при гнойной форме (Трентал, Пентоксифиллин).
- Согревающие мази (противопоказаны при гнойных процессах) —, применяются на этапе выздоровления для снятия болезненных ощущений и расслабления мышц.
Обязательным условием терапии при этом является строгое соблюдение постельного режима. Также желательно обеспечить проблемной зоне сухое тепло, то есть просто укутаться в шерстяной платок.
Физиотерапия
Весьма полезны для терапии грудного миозита физиотерапевтические процедуры. Они способны восстановить сократительную способность мышц и улучшить кровообращение.
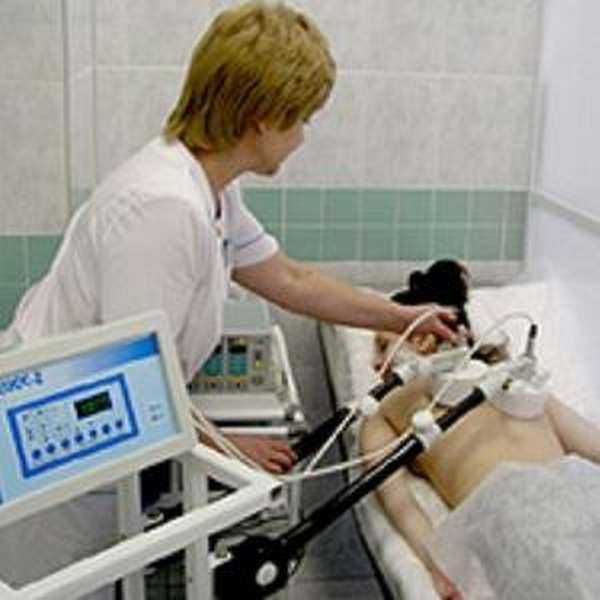
Рекомендуются к применению следующие физиотерапевтические методики:
- магнитотерапия,
- ультрафиолетовое и инфракрасное облучение,
- электрофорез,
- фонофорез гидрокортизона,
- аппликация озокерита,
- миостимуляция.
Физиотерапия не назначается при острой форме, поскольку в подобном случае такое лечение может спровоцировать нарастание отечности и усиление боли.
Хирургическое лечение
Назначаться выполнение оперативного вмешательства может при 2 формах патологии: гнойной и оссифицирующей.
Гнойный миозит требует обязательного хирургического вмешательства, которое заключается во вскрытии гнойника, промывании раны и наложения дренажа.
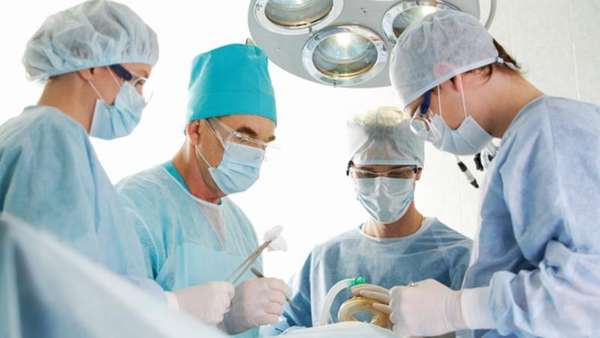
При оссифицирующей форме (в результате травмы образуются костные наросты —, оссификаты) консервативная терапия не дает результатов. Если наросты мешают человеку и причиняют ему боль, нарушая образ его жизни, то проводится операция по их удалению.
Народные средства
Применять народные средства можно в качестве дополнения к основному лечению.
Важно! Следует заранее проконсультироваться врачом для предупреждения непредвиденных реакций со стороны организма.
Существует множество народных рецептов для лечения данного заболевания, среди которых самыми популярными являются:

- Растирка —, 100 гр. сушеных цветков сирени залить 500 мл спирта, плотно закрыть в посуде из темного стекла. Поставить в темное место на неделю для настаивания. Готовым средством растирать пораженную область несколько раз в день.
- Компресс —, лист капусты намылить хозяйственным мылом, посыпать содой и приложить к больному месту. Сверху накрыть пленкой и тканью. Держать такой компресс нужно пару часов. Делать ежедневно до исчезновения боли.
- Настойка —, 1 ч. ложка сухой травы адониса запарить стаканом кипятка и дать настояться в течение 1 часа. Далее средство процедить и принимать по 1 ст. ложке 3 раза в день.
Эти средства способны устранять боль и воспаление, одновременно усиливая действие медикаментозных препаратов.
Заключение
Боль в груди —, опасное явление, поскольку она является симптомом многих заболеваний, в том числе и миозита. Данный недуг требует немедленного лечения. При отсутствии адекватных действий воспалительный процесс может распространиться на другие мышцы, что ухудшит состояние человека, и снизит качество его жизни.
Воспаление молочной железы у женщин (мастит) – заболевание, развивающееся в 80% случаев в период кормления грудью малыша. Реже с маститом сталкиваются некормящие женщины, иногда возникает у новорождённых девочек. Без адекватной и своевременной терапии заболевание приводит к тяжёлым последствиям для здоровья. Разберёмся, каковы основные причины и симптомы развития воспаления в грудных железах и как правильно его лечить, чтобы не допустить осложнений.

Причины
Женский организм хрупок и восприимчив к влиянию различных неблагоприятных факторов. Особенно уязвимо здоровье женщины в послеродовой период. Именно в это время у многих молодых мам возникает опасность развития лактационного мастита, вызванного лактостазом. Он возникает в результате застоя молока в протоках молочной железы из-за анатомических дефектов соска или неправильного прикладывания ребёнка к груди. Если не устранить лактостаз в течение 2-3 дней, развивается мастит.
Воспалительный процесс может начаться и при попадании инфекции через трещины в соске при несоблюдении гигиенических норм.
Провоцирующими факторами возникновения заболевания у женщин вне лактации являются:
- наличие хронической инфекции в организме (пиелонефрит, тонзиллит, гайморит, кариес);
- гормональные нарушения;
- переохлаждение;
- низкий иммунитет;
- травмы груди;
- опухоли молочных желез;
- наличие пирсинга или импланта.
Чаще всего заболевание возникает в результате воздействия сразу нескольких неблагоприятных факторов.
Каковы бы ни были факторы, повлиявшие на развитие мастита, истинная причина воспаления — проникновение в ткани молочной железы инфекции, обычно стафилококковой или стрептококковой. Болезнетворные бактерии могут попасть внутрь через повреждённую кожу груди или через общий кровоток.
Течение и формы воспаления молочной железы
Как и любой другой воспалительный процесс, мастит имеет несколько этапов развития. Выделяют следующие последовательные стадии:
- серозную;
- инфильтративную;
- гнойную;
- флегмонозную;
- гангренозную.
По мере прогрессирования заболевания нарастает симптоматика и повышается вероятность возникновения самого опасного осложнения – сепсиса (заражения крови).
Начало воспалительного процесса в молочной железе трудно пропустить и оставить незамеченным. Поэтому лечение обычно начинается в острой форме заболевания, а хроническая форма воспаления встречается нечасто. Она развивается на фоне продолжительного неэффективного лечения гнойного мастита или при сильном снижении иммунитета.
Каждая стадия и форма заболевания имеет свои признаки и симптоматику.
Симптомы

Первые признаки воспаления молочной железы появляются на ранней стадии заболевания – серозной. Её симптомами являются:
- увеличение и уплотнение молочной железы;
- болезненность и чувство распирания груди, которые не исчезают (а иногда усиливаются) после кормления ребёнка и сцеживания молока;
- повышение температуры тела до 380С.
Отсутствие лечения приводит к тому, что состояние женщины резко ухудшается, симптоматика нарастает:
- температура повышается выше 390С;
- при пальпации в глубине железы ощущается воспалительное уплотнение — инфильтрат;
- кожа над участком воспаления краснеет;
- появляются мигрень, сильная слабость.
При неэффективной терапии инфильтративной формы мастита, заболевание переходит в гнойную форму с образованием абсцесса, симптомы которой принимают угрожающий характер:
- грудь значительно увеличивается в размерах, отекает, наблюдается сильное покраснение и боль;
- температура тела достигает 400С и выше, часто она изменяется скачкообразно: резко понижается с обильным потоотделением, затем опять повышается до высоких цифр;
- нарастают явления интоксикации: тошнота, рвота, сильные головные боли;
- увеличиваются региональные лимфоузлы.
При флегмонозной и гангренозной форме мастита инфицирование распространяется на всю область железы. Симптоматику гнойной формы дополняет:
- стойкое увеличение пульса до 120-130 ударов в минуту;
- вся грудь становится твёрдой, резко болезненной;
- появление багрово-синюшного оттенка кожи груди (при флегмоне), затем возникновение пузырей с кровянистым содержимым (при гангрене) – некрозы тканей.
Здоровью и жизни женщины угрожает серьёзная опасность – спасти её может лишь срочное хирургическое вмешательство.
Клиническая картина хронической формы воспаления молочной железы выражена неярко:
- грудь незначительно увеличена в размере, умеренно болезненная;
- субфебрильная температура (до 37,80С);
- на ощупь обнаруживается плотный инфильтрат на участке железы;
- немного припухают лимфоузлы;
- общее состояние женщины нарушено незначительно.
Мастит обычно развивается в одной молочной железе, реже – в обеих (у 10% женщин).
Воспаление молочной железы у кормящей матери
Лактационный мастит у 96% женщин развивается после первых родов. Чаще всего это случается на 2-6 неделе кормления ребёнка грудью. Первые признаки воспаления в молочной железе напоминают по клинической картине закупорку в протоках – лактостаз: сильное нагрубание железы, сопровождаемое болезненными ощущениями. Понять, что процесс перешёл в патологическую форму и принял воспалительный характер, можно по следующим признакам:
- боль не уменьшается после кормления или сцеживания;
- кожа груди краснеет;
- разница температур в подмышечных впадинах с обеих сторон одинакова (при лактостазе температура со стороны больной груди выше);
- температура тела повышается выше 380С и держится более суток;
- ухудшается общее состояние женщины, пропадает аппетит, нарушается сон.
Лактостаз – не повод для прекращения грудного вскармливания. Активное прикладывание ребёнка к больной груди в сочетании с массажем помогает быстрее устранить застойные явления в молочной железе и облегчить состояние женщины.
При подозрении на мастит кормление грудью следует прекратить — в молоке могут присутствовать бактерии, угрожающие здоровью малыша. Сцеживаться нужно регулярно – это позволит сохранить лактационную функцию. Сцеженное молоко из здоровой груди можно давать малышу, но только после пастеризации.
При осложнениях заболевания может потребоваться подавление лактации с помощью специальных препаратов. Грудное вскармливание возобновляется только после прохождения полного курса лечения и выздоровления.
Воспаление молочной железы у новорождённой девочки
У ребёнка любого пола после рождения в течение первых 10-12 дней может наблюдаться опухание молочных желез. Это совершенно нормально и связано с тем, что в его организм попали гормоны матери непосредственно перед родами или с молоком. Такое состояние называется половым кризом. У девочек отёчность желез встречается несколько чаще, чем у мальчиков.
При недостаточной гигиене или неосторожном обращении, через нежнейшую кожу младенца могут проникнуть болезнетворные микроорганизмы в грудную железу, что приведёт к инфекционному маститу.
Иногда провоцируют воспаление неправильные действия родителей в период полового криза. В попытках устранить физиологическое опухание желез слишком заботливые мамы или бабушки начинают выдавливать жидкость из груди ребёнка, прикладывать различные компрессы, мази. Подобные действия могут вызвать инфицирование кожного покрова и дать толчок воспалительному процессу.
Если ребёнок спокоен, грудные железы мягкие, а кожа над ними не покрасневшая – поводов для беспокойства нет. Основной симптом начавшегося воспаления молочной железы — повышение температуры тела до 38-390С и ухудшение состояния малышки:
- постоянный плач;
- отказ от груди;
- беспокойный сон.
Из сосков может выделяться желтоватая жидкость с неприятным запахом. При первых признаках воспалительного процесса необходимо срочно обратиться за медицинской помощью. Промедление грозит быстрым перерастанием заболевания в гангренозную форму и заражением крови.
После перенесённого в младенчестве мастита у девочек в будущем может возникнуть непроходимость млечных протоков, увеличивается вероятность развития мастопатии, воспаления молочной железы при лактации, онкологии.
Диагностика заболевания
Клиническая картина острого мастита не вызывает затруднений при диагностике. Чтобы подтвердить диагноз и определить стадию заболевания врач может назначить сдать общий анализ крови и пройти УЗИ.
Для определения резистенции возбудителей болезни к антибиотикам проводят исследование молока из поражённой железы. При гнойной стадии проводят пункцию из инфильтрата для бактериологического исследования.
Нелактационный и хронический мастит схож по симптомам с некоторыми другими воспалительными заболеваниями груди:
- туберкулёзом;
- сифилисом;
- актиномикозом.
Диагноз устанавливается на основе данных анамнеза, гистологического исследования пункции и дополнительных анализов крови.
Лечение
Лечить воспаление молочных желез нужно обязательно. Терапия должна быть своевременной и адекватной. На начальных стадиях мастита лечение проводится с помощью медикаментозных средств и физиопроцедур.
Консервативные методы
Обязательным условием успешного лечения мастита является антибиотикотерапия. Обычно врачи назначают антибактериальные препараты, которые хорошо абсорбируются в ткани молочной железы и имеют высокую чувствительность к инфекционным микроорганизмам. Лекарственные средства вводятся внутримышечно или употребляются в виде таблеток. Курс лечения должен составлять не менее 7 дней.
Наряду с антибиотиками при тяжёлом течении болезни назначают:
- нестероидные противовоспалительные средства (Нимесулид, Диклофенак, Ибупрофен, Мелоксикам) для снятия боли и жара;
- инъекции Окситоцина для улучшения опорожнения молочной железы;
- диуретики (Фуросемид, Гидрохлортиазид) для снижения количества жидкости в организме;
- препараты на гормональной основе (Каберголин, Бромокриптин, Парлодел), которые способствуют подавлению лактации.
Хорошо зарекомендовало себя лекарственное средство на растительной основе Траумель Гель. Оно снимает отёк, уменьшает болезненные ощущения, устраняет застой в молочных протоках за счёт активизации кровообращения в тканях грудной железы.
Препараты должны назначаться только специалистом по показаниям. Самолечение и назначение себе лекарственных средств при мастите недопустимо!
Значительную помощь при лечении заболевания могут оказать ультразвук и электрофорез с Димексидом, Троксевазином. Рекомендуется делать самомассаж грудной железы для устранения застоя молока при закупорке протоков и сцеживать молоко каждые 3-4 часа.
Хирургическое лечение
При гнойной стадии мастита консервативное лечение неэффективно. Антибактериальные и противовоспалительные средства применяются в комплексной терапии после хирургического вмешательства. Обычно в условиях стационара гнойные участки в молочной железе вскрываются и тщательно вычищаются для предотвращения дальнейшего распространения патологического процесса.
Гангренозная стадия мастита требует полного удаления молочной железы или её части.
После операции большое значение имеет устранение детоксикации организма и укрепление иммунитета с помощью иммуномодулирующих препаратов.
Народные методы
Народные или бабушкины рецепты могут помочь устранить лактостаз и облегчить состояние женщины, но без антибиотиков даже на начальной стадии мастита не обойтись. Поэтому, если и применять при воспалении молочной железы народные средства, то только в комплексе с традиционными методами лечения.
Любые согревающие компрессы при мастите противопоказаны! Тепловое воздействие на ткани молочной железы может усилить воспаление и ещё быстрее привести к образованию абсцесса или флегмоны.
Для снятия болевых ощущений на начальных стадиях применяются компрессы с тёртой морковью, лекарственными травами, капустными листьями, а также медовые компрессы.
Для подтверждения выздоровления после прохождения курса лечения необходимо повторно сдать анализы крови и молока. Если в молоке не будут обнаружены бактерии, а основные показатели анализа крови приблизятся к норме (снизится уровень лейкоцитов и СОЭ), можно возобновить кормление грудью.
Профилактика
Профилактические меры для предупреждения воспаления молочной железы у кормящих женщин в период лактации должны предприниматься ещё перед родами, после рождения малыша в роддоме и после выписки дома. Профилактика включает несколько несложных правил.
- Соблюдать личную гигиену. Содержание кожи молочных желез в чистоте – главное правило кормящей женщины. Грудь рекомендуется мыть детским мылом перед каждым кормлением и после него, а бюстгальтер ежедневно стирать. Желательно пользоваться специальными впитывающими прокладками.
- Бельё желательно выбирать специально для кормящих женщин из натуральных тканей, идеально подобранное по размеру. Бюстгальтер из синтетических материалов, сдавливающий грудные железы, способствует раздражению кожи и может спровоцировать закупорку молочных протоков.
- Постоянно увлажнять кожу около сосков, стараясь предупредить образование трещин. Рекомендуется использовать мазь Пурелан или другие увлажняющие средства на основе ланолина. При появлении раздражения и трещинок своевременно лечить, нанося на область сосков мази с декспантенолом (Бепантен, Пантенол) или Боро Плюс – мазь на натуральной основе с противовоспалительным и антибактериальным эффектом.
- Соблюдать режим дня, больше бывать на свежем воздухе и полноценно питаться. Недостаток витаминов и минеральных веществ, недосыпание, стрессы, связанные с беспокойством о здоровье малыша, могут значительно подорвать иммунную систему и спровоцировать развитие мастита при прочих неблагоприятных условиях.
- Кормить ребёнка по требованию, остатки молока сцеживать молокоотсосом или вручную. При появлении небольших уплотнений в железе сделать самомассаж груди.
Для профилактики нелактационного мастита необходимо контролировать и лечить хронические заболевания, избегать травм груди и переохлаждения организма.
Эти несложные профилактические меры позволят предотвратить возможные проблемы в процессе кормления ребёнка грудью и сохранят здоровье матери и малыша. Своевременное обращение к врачу при подозрении на неблагополучие в молочной железе и выполнение всех его рекомендаций – это самый надёжный способ профилактики развития мастита у женщин и его осложнений.
