Прослушать воспаление легких

Во Всемирный день борьбы с пневмонией терапевт, кардиолог и диетолог Филипп Кузьменко рассказал «Правмиру», почему мы болеем пневмонией, как ее узнать и что делать, чтобы защитить себя и своих близких от этого заболевания.
Что такое пневмония?
Пневмония — это острое инфекционное воспаление нижних дыхательных путей, которое характеризуется инфильтрацией легких (точнее — нижних дыхательных путей) воспалительной жидкостью и признаками воспаления.
В случае с пневмонией воспаляется именно легочная ткань. Воспаление локализуется в определенных сегментах легких, там формируется воспалительный процесс. И этот участок выключается из газообмена. В кровь поступает меньше кислорода. И человек начинает испытывать симптомы, возникающие при нехватке кислорода — одышка, нехватка воздуха.
Какие возбудители вызывают пневмонию?
Обычно возбудителем болезни являются бактерии (часто пневмококк), но могут быть и вирусы, а в редких случаях — грибок.
По каким симптомам можно узнать болезнь?
Пневмония характеризуется сильнейшей интоксикацией: человеку буквально сложно вставать с кровати, нет сил что-либо делать; температура тела поднимается до 38-39 и выше, возникает ощущение нехватки воздуха, одышка, кашель (но он появляется не сразу, а через несколько дней).
Итак, симптомы пневмонии:
- лихорадка, озноб, повышение температуры тела до 39 градусов,
- чувство нехватки воздуха, одышка,
- болезненность в груди при глубоком дыхании,
- высокий пульс,
- кашель, с отхождением мокроты зеленого цвета.
Важно помнить, что симптомы могут варьироваться.
Кто находится в группе риска?
Пневмония — это заболевание тяжелое, и здоровый организм она поражает редко.

Чтобы ей заболеть, нужны какие-то провоцирующие факторы либо изначально ослабленный организм. Чем именно ослаблен, не важно: это может быть сильный стресс (например, сильное переохлаждение) или другое заболевание.
Факторы риска: младший и пожилой возраст, курение и алкоголизм, обездвиживание и прикованность к постели, нарушение иммунитета, нарушение глотательного или кашлевого рефлексов, наличие хронических заболеваний внутренних органов, в том числе легких, плохие социальные условия жизни, голодание, гиповитаминоз, депрессия.
Что такое больничная пневмония?
Госпитальная пневмония иногда развивается после 48 часов нахождения в стационаре. Она характеризуется наличием так называемой внутрибольничной микрофлоры, которая отличается наличием резистентности к некоторым, а иногда и ко всем антибиотикам. Если сказать проще, такая пневмония будет протекать тяжелее, поскольку антибиотик будет сложнее подобрать.
Как диагностировать пневмонию?
Заподозрить пневмонию может врач. При помощи стетоскопа в легких можно «выслушать» хрипы. Но они не выслушиваются на ранних этапах болезни.
Часто слышу от пациентов такие истории: приходил врач, слушал, сказал, что все нормально, хрипов нет, а потом у меня обнаружили пневмонию. Но на самом деле врач не виноват, потому что «выслушать» пневмонию стетоскопом или проперкутировать ее пальцами рук на ранних стадиях невозможно. Это локальное воспаление, поэтому в определенном сегменте на ранних стадиях может наблюдаться более жесткое дыхание, звук во время перкуссии будет притуплен.
Спустя три-четыре дня болезни проявятся так называемые мелкопузырчатые хрипы, которые напоминают лопающиеся пузырьки. Но в первый день этого не будет.
Для постановки диагноза необходимо сделать рентгенограмму легких, а также сдать анализы крови и (при необходимости) мокроты. Кашель на ранних стадиях проявляется не у всех.
Как лечить пневмонию?
Обычно пневмонию лечат антибиотиками. Их назначает врач. Обычно выбирают из пенициллинов, макролидов или цефалоспоринов. Большинство людей могут принимать их дома, но в тяжелых случаях требуется госпитализация.

Если в течение 24–48 часов у пациента не снижается температура, антибиотик нужно менять. Нельзя применять один и тот же больше 48 часов, если человеку не становится лучше.
Что еще делать пациенту, если он лечится дома? Отдыхать, соблюдать постельный режим, пить как можно больше жидкости. Следить за своим состоянием. Если становится хуже — немедленно вызывать скорую и ехать в стационар.
Кроме того, у пациента дома должна быть своя кровать и посуда. В его комнате нужно ежедневно проводить влажную уборку и проветривать ее не менее одного часа в сутки.
Можно ли перенести эту болезнь «на ногах» и к чему это приведет?
Это небезопасно. Пневмонию нужно лечить антибиотиками. Иначе риск осложнений и даже летального исхода увеличивается. Конечно, возможно скрытое течение заболевания, но в большинстве случаев есть какие-то симптомы, которые должны заставить больного обратиться к врачу за помощью.
Как защититься от пневмонии?
Против пневмококка — одного из самых частых возбудителей пневмонии — есть вакцина. Можно сделать прививку. Как правило, ее рекомендуют людям из группы риска — это люди с ослабленным иммунитетом, маленькие дети, пациенты с хроническими заболеваниями легких.
Также профилактика пневмонии — отказ от курения, физическая активность, полноценный сон, снижение стресса, разнообразное питание.
Пневмония очень опасна. Если ее не лечить, на поздних стадиях даже антибиотики не всегда могут с ней справиться. Если есть подозрения — сделайте рентген.
Фото: rawpixel.com
Для диагностики такого заболевания, как пневмония, очень важна акустическая составляющая. Звук при пневмонии может быть разным, это будет зависеть от стадии заболевания. О разновидностях этих звуков и пойдет речь.
Что такое пневмония?
Пневмония – это заболевание, при котором воспалительный процесс охватывает какую-либо часть легкого. Она может быть разного происхождения – вирусного (подробнее здесь), бактериального (подробнее здесь), грибкового (подробнее здесь) и развиваться как самостоятельно, так и в виде осложнения после других заболеваний. Особенно часто такая патология развивается у малышей первого года жизни. Это связано с особенностями их дыхательной системы.
Подробнее о пневмонии у грудничков можно узнать тут.
К факторам риска, способствующим развитию пневмонии относят:
- слабый иммунитет;
- наличие хронических инфекционных заболеваний в верхних дыхательных путях;
- неполноценный рацион питания;
- курение;
- частые простудные заболевания.
Проявления пневмонии следующие:
- Признаки интоксикации организма (головная боль, повышение температуры тела, недомогание). Причем температура может быть как субфебрильной (37,5°С), так и очень высокой (39-40°С).
- Кашель, сопровождающийся вязкой мокротой. При этом в легких прослушиваются нетипичные звуки.
- Затруднение дыхания, одышка, цианоз (то есть синюшность) носогубного треугольника, что вызвано недостатком кислорода.
Это заболевание очень непредсказуемо и опасно. Особенно молниеносные его формы, когда от начала заболевания до необратимых изменений в легких проходит всего несколько суток. Поэтому при малейшем подозрении на пневмонию больного тут же госпитализируют.

Диагностика
При диагностике этого недуга используют несколько методов:
- рентгенография;
- выслушивание;
- клинические анализы;
- бронхоскопия.
Как услышать пневмонию?
Немаловажную роль в постановке диагноза при таком заболевании имеет характер звуков в легких, которые правильнее называть хрипами. Они бывают следующими:
- Крепитация. Во время воспалительного процесса альвеолы, то есть пузырьки, из которых и состоят легкие, наполняются субфрактантом. Во время вдоха они слипаются и при этом издают звук, похожий на тихий треск. Как правило, такой звук можно услышать в самом начале болезни или, напротив, в период выздоровления. Этот звук врач может услышать с помощью фонендоскопа.
- Влажные хрипы. Различают мелко-, средне-, крупнопузырчатые хрипы. Их характер зависит от того, какие именно бронхи вовлечены в воспалительный процесс. Звук этот похож на лопанье пузырьков, и в отдельных случаях его можно услышать даже без применения фонендоскопа.
- Сухие хрипы. Они возникают, как правило, тогда, когда пневмония возникает на фоне других заболеваний дыхательной системы, к примеру, бронхита. Услышать их можно как на вдохе, так и на выдохе, напоминают они шуршание бумажного листа.
- Шум трения плевры. Этот звук присоединяется, если к воспалению легких добавляется плеврит. Он происходит от того, что листки плевры трутся друг о друга. По звучанию этот звук схож с крепитацией, но возникает обычно только внизу и прослушивается как на вдохе, так и на выдохе.
Все эти хрипы возможно выявить с помощью аускультации. Это способ выслушивания легких, который даст точный ответ на интересующие врача вопросы. Выполняется такая диагностическая процедура при разных позах пациента. Также для более точного результата используются разные режимы дыхания. При этом становится более выраженной картина до и после откашливания, во время дыхания и его задержки, при произнесении определенных звуков.
Эффективное лечение
Лечение пневмонии – процесс серьезный. В первую очередь больному обеспечивают постельный режим и полный покой. Если заболел грудной малыш, то головку обязательно следует приподнимать, чтобы облегчить дыхание.
Очень важно соблюдать питьевой режим и полноценно питаться. Выпивать следует не менее 2 л жидкости в день. Это могут быть соки, вода без газа, морсы, компоты. Питание – разнообразное. Предпочтение следует отдавать легкоусвояемой пище.
Влажная уборка и регулярное проветривание в комнате больного – обязательны. Эти процедуры обеспечивают прохладный и чистый воздух в помещении, что значительно облегчает дыхание больного.
Что до лекарственных средств, то их может назначить только врач. Зачастую лечение не обходится без антибиотиков. При легком течении заболевания это могут быть таблетки, ну а при пневмонии средней тяжести и тяжелом ее течении не обойтись без инъекций или даже капельниц.
Подробный обзор антибиотиков при пневмонии.
Важной составляющей лечения является физиотерапия. Сюда входят и массаж, и ЛФК, и всевозможные аппаратные методики: диатермия, электрофорез, УВЧ.
Пневмония – серьезный недуг, который сопровождается разными по характеру симптомами. Хрипы – один из них.
Установить характер хрипов и назначить правильное лечение – задача врача.
Ведь от этого будет зависеть быстрое и успешное излечение от этой болезни.
Пневмония – тяжелое заболевание, которое может серьезно навредить здоровью даже взрослого человека. Для лечения патологии мало вовремя обратиться к врачу, необходимо пройти полноценную диагностику.
Очень важно получить как можно больше сведений о развитии воспаления легких, знать масштабы поражения легочной ткани, степень прогрессирования заболевания. Часть нужной информации, особенно на начальном этапе, может принести аускультация.
Что это такое?
Аускультацией называется неинвазивный физический метод диагностики, в основе которого лежит принцип выслушивания звуков, которые образуются в процессе работы внутренних органов.
Существует несколько видов аускультации:
- Непрямая – подразумевается использование медработником специальных приспособлений, таких как стетоскоп или фонендоскоп (это могут быть также трубки различных форм и величины, например, которые используются в акушерской практике). Данный вид исследования используется в подавляющем большинстве случаев.
- Прямая – речь идет о выслушивании звуков путем обычного прикладывания уха к участку тела пациента, где позиционируется интересующий врача орган.
В большинстве случаев аускультация применяется именно для оценки работы легких и диагностики легочных заболеваний. К этому методу в обязательном порядке прибегают все педиатры и терапевты во время первичного осмотра пациента даже при рядовом ОРВИ. Также в медицинской практике его используют пульмонологи и многие другие специалисты. Разумеется, для диагностики воспаления легких аускультация применяется не реже.
Признаки болезни для составления аускультативной картины
При подозрении на пневмонию, звук в легких необходимо выслушать особенно тщательно, поочередно уделяя внимание разным частям. Таким образом, врач последовательно выслушивает следующие участки:
- Передняя часть грудной клетки, начинающаяся от подключичной зоны и оканчивающаяся диафрагмальной областью.
- Затем осуществляется выслушивание боковых участков грудной клетки (в области ребер).
- Выслушивание задней части, то есть спины (плечевой пояс, лопаточная зона и ниже).
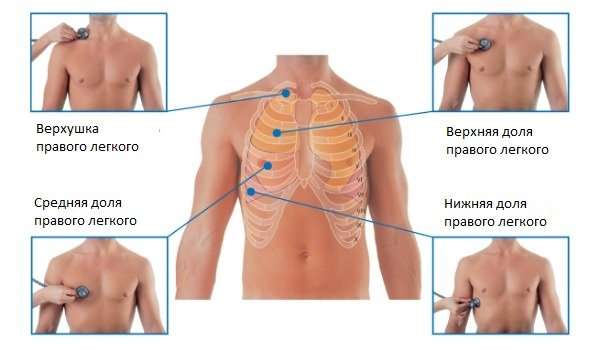
Если проводить аускультацию по всем канонам, прописанным в медицинских справочниках, нужно соблюдать ряд правил. Например, при исследовании боковых частей грудной клетки в передней проекции, пациент должен поднять обе руки над головой.
Когда врач переходит к аускультации спины, больному необходимо наклонить голову вниз и скрестить руки на груди. На протяжении всего процесса выслушивания легких рекомендуется дышать ртом или делать глубокий вдох носом, а выдыхать ртом.
Можно выделить три пункта особенностей проведения диагностики, каждый из которых соответствует отдельному этапу исследования:
- Первый этап подразумевает выслушивание легких при глубоком дыхании. При этом пациент должен стараться не издавать лишних звуков, чтобы не исказить аускультативную картину. Врач проводит сравнительную характеристику звуков в правом и левом легких, поэтому дышать придется довольного долго. Учитывая тот факт, что на первом этапе аускультации пациент должен находиться в вертикальном положении, могут потребоваться перерывы, чтобы избежать гипервентиляции легких.
- Второй этап аускультации легких на предмет развития пневмонии у взрослых подразумевает выслушивание участков, показавшихся подозрительными. Данный этап исследования не занимает много времени, на каждый подозрительный участок требуется всего несколько глубоких вдохов. За это время специалист успевает оценить характер звуков и сделать соответствующие выводы.
- Третий этап отличается от предыдущих тем, что перед его началом больной должен хорошенько прокашляться. Дело в том, что после приступа кашля восстанавливается естественная вентиляция бронхов, что позволяет обнаружить новые патологические шумы или услышать старые более отчетливо. Именно после кашля становится более явным один из характерных для пневмонии тип шумов – крепитация. Однако, если определенные участки бронхов закупорены мокротой, третий этап может не дать важных результатов, за исключением понимания факта закупорки.
Важно! На всех этапах аускультации больной должен занимать вертикальное положение. Но выслушивание звуков в легких важно проводить и в горизонтальном положении, в качестве дополнительного этапа. Дело в том, что, когда пациент лежит, бронхи сужаются и если присутствуют сухие хрипы, они будут слышны более отчетливо.
Постановка диагноза у взрослых по звуку в легких
 Даже при условии проведения аускультации, первое, на что обращает внимание врач – клинические признаки болезни, проявляющиеся у пациента.
Даже при условии проведения аускультации, первое, на что обращает внимание врач – клинические признаки болезни, проявляющиеся у пациента.
Если же говорить непосредственно об аускультации, при выслушивании легких на развитие пневмонии указывают рассмотренные в данной главе шумы и звуки. По их характеру можно строить предположения касательно формы воспаления легких.
- Крупозная пневмония – при выслушивании легких отчетливо слышна крепитация, которую часто сравнивают с хрустом. Кроме того, хрипы классифицируют как влажные, возникающие преимущественно в момент глубокого вдоха. Возникновение крепитаций и влажных хрипов обусловлено прохождением воздуха через скопления слизи на стенках альвеол и пузырчатого экссудата в бронхах.
- Очаговая пневмония – данной форме воспаления легких характерно так называемое грубое дыхание, сопровождающееся сухими хрипами и четко локализованной крепитацией, которая прослушивается непосредственно в области очага воспаления. При этом крепитации возникают в процессе вдоха, что объясняется раскрытием альвеол, слипшихся вследствие накопления слизи. Сухие хрипы, наоборот, возникают на выдохе, и по мере выхода воздуха, превращаются в мелкопузырчатые шумы.
Вне зависимости от формы или вида пневмонии, характерные шумы и хрипы возникают как на вдохе, так и на выдохе. После кашля патологические звуки в легких приобретают более отчетливый характер или вовсе изменяются, как и от смены положения тела. Именно по этой причине врач обязан проводить аускультацию до и после приступов кашля, а также просить пациента принять горизонтальное и вертикальное положение.
Важно! Помимо хрипов и шумов, врач должен обращать внимание на любые отклонения от нормы. Навести на мысль о воспалении легких может даже ослабленное или отягощенное дыхание.
Стереостетофонендоскоп
Человеческий слух несовершенен – мы хорошо слышим преимущественно пространственные колебания. В аускультации многое зависит от стадии развития пневмонии и особенностей слуха врача, который проводит диагностику. По этой причине некоторые детали могут ускользнуть, что грозит постановкой неправильного диагноза или позволит болезни прогрессировать до тех пор, пока врач не сможет услышать определенные шумы.
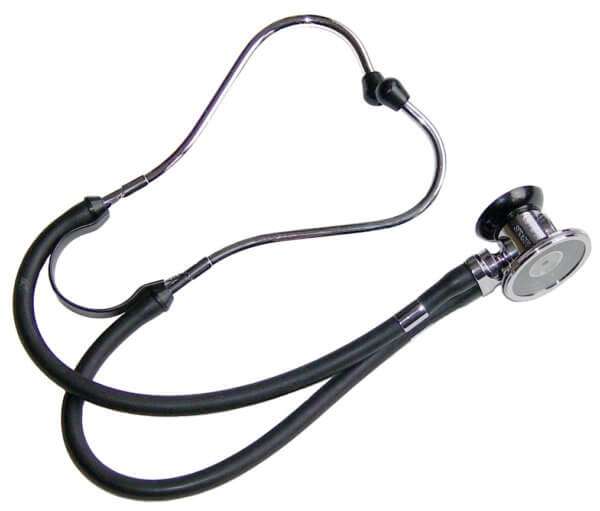
Чтобы подобного не случилось, можно прибегнуть в более точному методу аускультации, в процессе которого используется специальный прибор – стереостетофонендоскоп. Устройство обладает рядом неоспоримых преимуществ:
- Возможность «услышать» пневмонию на самых ранних стадиях патологического процесса, то есть до появления яркой аускультативной картины. Такие звуки человеческое ухо распознать не может.
- Возможность точно установить локализацию очага воспаления.
- Благодаря чувствительности устройства, появляется возможность начать лечение в рекордно ранние сроки.
- Значительно ускоряется процесс диагностики.
Заключение
Аускультация является далеко не самым информативным методом диагностики воспаления легких. Однако, процедуру можно считать золотым стандартом выявления заболеваний органов дыхания, ведь ее проводит каждый врач на первом осмотре. От того, что слышно во время аускультации, зависят дальнейшие действие специалиста (назначение флюорографии, например)
Загрузка…
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Пневмонией называют острое инфекционное заболевание, для которого характерно развитие воспаления легочной ткани, обязательно в процесс вовлекаются альвеолы
Выделяют следующие возможные причины заболевания:
- бактерии;
- вирусы;
- грибки.
Среди бактерий ведущая роль принадлежит Стрептококку pneumonia (пневмококк), редко вызывают пневмонию микоплазма, легионелла, хламидия, клебсиелла.
Привести к развитию пневмонии может вирус гриппа, в том числе вирус типа А (H1N1), аденовирус, риновирус.
Грибковую пневмонию вызывает грибок рода Кандида.
Заражение происходит воздушно-капельным путем (при чихании, кашле) от больного человека, либо инфекция в легочную ткань может попасть из очагов хронической инфекции (хронические синуситы, тонзиллиты, кариес зубов).
Факторами, способствующими развитию заболевания, являются:
- переохлаждение организма;
- хронические заболевания легких (бронхит);
- снижение иммунитета;
- возраст больного старше 65 лет;
- табакокурение;
- злоупотребление алкоголем;
- вдыхание вредных веществ на производствах;
- наличие хронических заболеваний (сердечнососудистой системы, сахарный диабет, болезни почек);
- нахождение больного на аппарате искусственной вентиляции легких.
Пневмония может быть:
- первичной – пневмония является самостоятельным заболеванием;
- вторичной – пневмония развивается на фоне сопутствующего заболевания (застойная);
- аспирационной – развивается при занесении бактерий в бронхи с рвотными массами, инородными телами;
- послеоперационной;
- посттравматической – в результате травмы легкого.
По этиологи
- типичная – вызванная типичными возбудителями (пневмококк, вирус);
- атипичная – вызванная нетипичными возбудителями (хламидии, микоплазмы, легионеллы, клебсиеллы).
По морфологическим признакам:
- очаговая – поражается небольшой участок легкого;
- крупозная – поражаются доли легкого, может быть односторонней и двусторонней.
По происхождению:
- внебольничные – развиваются вне стационара;
- внутрибольничные – развиваются через 2 или более дней после поступления больного в стационар.
Внутрибольничные пневмонии отличаются более тяжелым течением.
Клиническая картина воспаления легких во многом зависит от типа возбудителя, от состояния здоровья человека, наличия сопутствующих заболеваний, иммунодефицита.
В большинстве случаев пневмония имеет очаговую форму и характеризуется следующими симптомами:
- острое начало;
- температура тела повышается до фебрильных цифр (38,5 – 40 градусов);
- общая слабость;
- боль в груди при глубоком вдохе и кашле;
- повышенное потоотделение;
- быстрая утомляемость;
- кашель в начале заболевания сухой, позже становится продуктивным (влажным);
- одышка.
Для пневмонии характерны и местные признаки – при аускультации слышно либо ослабление дыхание, либо мелкопузырчатые, крепитирующие хрипы.
При небольших очаговых пневмониях может не быть изменений при аускультации легких.
Температура при пневмонии держится в течение трех-четырех дней, при условии своевременно начатого лечения.
Признаки крупозной пневмонии
Крупозная пневмония отличается выраженным интоксикационным синдромом, температура резко повышается до 39 – 40 градусов, развивается тахикардия (увеличивается частота сердечных сокращений).
Чаще всего при крупозной пневмонии возникает сильная одышка, учащается частота дыханий, рано появляется влажный кашель.
Важно! Особенностью влажного кашля при крупозной пневмонии является наличие «ржавой мокроты» (в мокроте присутствуют прожилки крови).
Бессимптомная пневмония
Возможно и бессимптомное течение пневмонии, это может быть при небольших очаговых пневмониях, при снижении иммунитета.
У больного нет характерных признаков заболевания – кашля, повышения температуры. Может быть только общая слабость, повышенная утомляемость.
Обнаруживают такую пневмонию случайно при проведении флюорографического обследования.
Особенности вирусной пневмонии
Для вирусной пневмонии характерно то, что у больного в начале присутствуют признаки респираторного заболевания. А через одни или двое суток появляется симптоматика пневмонии — кашель с прожилками крови, повышается температура, возникает одышка.
Диагностика воспаления легких основывается на наличии характерной клинической картины заболевания, данных осмотра и характерных изменениях при обследовании больного.
При осмотре можно выявить:
- при аускультации – ослабление дыхания, наличие мелкопузырчатых влажных хрипов, крепитации.
- может быть отставание грудной клетки при вдохе на стороне поражения;
- при развитии дыхательной недостаточности – учащение дыхательных движений, втяжение межреберных промежутков при вдохе, акроцианоз.
Проводятся лабораторные и инструментальные обследования:
Общий анализ крови. В нем обнаруживается лейкоцитоз, ускоренное СОЭ.
Общий анализ мокроты. Характерно наличие признаков воспаления (лейкоциты), крови, выявление возбудителя.
Бак.посев мокроты – для определения возбудителя и определения его чувствительности к антибиотикам.
Биохимический анализ крови. Наблюдается повышение АЛТ, АСТ, С-реактивного белка.
Рентгеногрфия грудной клетки в двух проекциях (прямой и боковой). При пневмониях видны очаговые затемнения, либо долевые.
При необходимости проводится компьютерная или магнитно-резонансная томография легких.
Для определения степени дыхательной недостаточности проводится пульсоксиметрия (определяют насыщение крови кислородом, это неинвазивный метод).
С чем можно спутать пневмонию
Дифференциальная диагностика пневмонии проводится с:
- опухолевыми образованиями – отсутствует температура, либо она субфебрильная, нет острого начала, отсутствие эффекта от антибиотиков;
- туберкулезом легких – также начало не острое, нет гипертермии, характерная рентгенологическая картина, отсутствие положительного эффекта при терапии.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Важно! Данный раздел написан в соответствии с Федеральным стандартом первичной медико-санитарной помощи при пневмонии
Лечение не тяжелых форм пневмонии может осуществляться амбулаторно, тяжелая пневмония подлежит госпитализации в стационар.
Существуют общие рекомендации:
- соблюдение постельного режима;
- регулярное проветривание помещения;
- обильный питьевой режим (способствует снятию интоксикации);
- увлажнение вдыхаемого воздуха;
- пища должна быть легкоусвояемой.
Основным лечением является применение антибактериальных препаратов.
Какие антибиотики показаны при воспалении легких
Не тяжелые пневмонии начинают лечить с защищенных пенициллинов:
Если у больного имеется непереносимость данной группы или противопоказания, недавнее применение препаратов данной группы, больному назначают макролиды:
Также макролиды назначаются при атипичных пневмониях.
Препаратами третьего ряда являются респираторные фторхинолоны, цефалоспорины.
К респираторным фторхинолонам относятся:
К цефалоспоринам относятся:
При легком течении курс антибактериальной терапии от 7 до 10 дней.
Эффективность антибактериальной терапии оценивается через 48-72 часа от начала терапии, если нет признаков улучшения состояния (снижение интоксикации, температуры тела, снятие одышки), то производят смену антибиотика.
Тяжелые пневмонии начинают лечить в условиях стационара инъекционными формами антибактериальных препаратов, также возможно назначение сразу двух препаратов из разных групп.
При тяжелых формах пневмонии курс антибактериальной терапии составляет не менее 10 дней.
В случае атипичных пневмоний лечение проводится от 14 до 21 дня.
Помимо антибактериальной терапии назначается и жаропонижающая терапия. Жаропонижающие назначаются при повышении температуры от 38,5 градусов:
Для разжижения мокроты применяются муколитики:
Эффективны ингаляции через небулайзер:
- раствора натрия хлорида 0,9%;
- водного раствора Лазолвана;
- при наличии одышки – Беродуала.
Важно! Сиропы от кашля не подходят для использования в небулайзере. Для этого подходят водные растворы для ингаляций на водной основе.
Из физиолечения возможно проведение:
- электрофореза на грудную клетку;
- УФО грудной клетки;
- магнитотерапия;
- вибрационный массаж грудной клетки.
После выздоровления человек подлежит диспансерному наблюдению в течение одного года.
В случае неправильно подобранного или несвоевременного лечения пневмония может давать серьезные осложнения.
- Развитие острой дыхательной недостаточности.
- Плеврит – воспаление оболочки легких.
- Абсцесс легкого – формирование полости заполненной гнойным содержимым.
- Отек легких.
- Сепсис – распространение инфекции по всему организму по кровеносным сосудам.
Существует специфическая профилактика пневмококковых инфекций – пневмококковая вакцина.
Она применяется у детей младшего возраста и больных из группы риска. Формируется иммунитет на пять лет, затем нужно проводить ревакцинацию.
Существуют также и общие рекомендации:
- Избегать переохлаждений.
- Отказ от вредных привычек.
- Лечение хронических заболеваний.
- Ведение здорового образа жизни.
- Закаливание организма и регулярные физические нагрузки.
