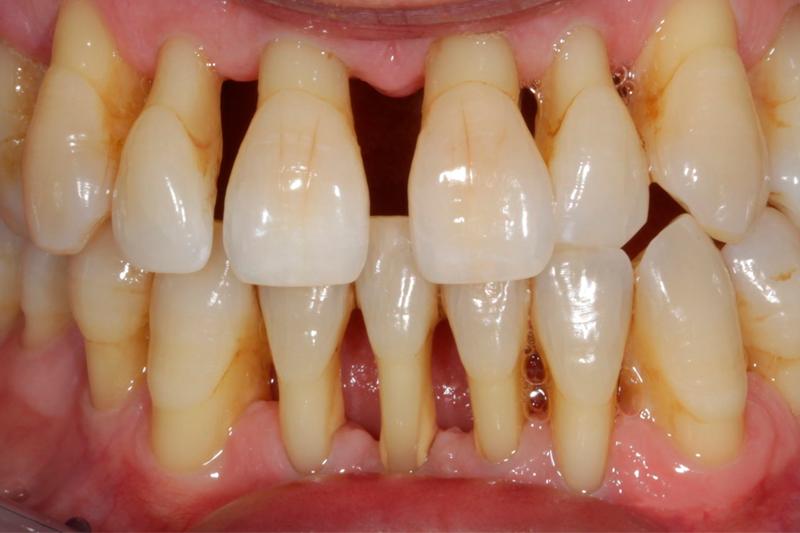
Ранний клинический признак воспаления пародонта
1. Пародонтом называют комплекс тканей, состоящий из:
- 1. десны, альвеолярного гребня, периодонта и цемента корня зуба
- 2. десны, костной ткани альвеолы, периодонта и цемента корня зуба
- 3. десны, костной ткани альвеолы, шарпеевских волокон и цемента корня зуба
- 4. десны, круговой связки зуба, альвеолярного гребня, периодонта и цемента корня зуба
- 5. десны, круговой связки зуба, альвеолярного гребня, периодонта и клеточного цемента корня зуба
2. Функция пародонта, которая проявляется в сохранении целостности его структурных компонентов при внешних воздействиях:
- 1. барьерная
- 2. трофическая
- 3. пластическая
- 4. регулирующая, нейросенсорная
- 5. амортизирующая, опорно-удерживающая
3. Функция пародонта, которая связана с поддержанием и восстановлением микроциркуляции в состояниях функциональной нагрузки и физиологического покоя:
- 1. барьерная
- 2. трофическая
- 3. пластическая
- 4. регулирующая, нейросенсорная
- 5. амортизирующая, опорно-удерживающая
4. Функция пародонта, которая направлена на своевременное восстановление структурных компонентов, утраченных в процессе жизнедеятельности, создание новых функциональных единиц, необходимых для адаптации к возникающим нагрузкам:
- 1. барьерная
- 2. трофическая
- 3. пластическая
- 4. регулирующая, нейросенсорная
- 5. амортизирующая, опорно-удерживающая
5. Функция пародонта, которая состоит в рефлекторной регуляции трофики тканей и жевательного давления при реализации пародонго-мускулятор-ного рефлекса:
- 1. барьерная
- 2. трофическая
- 3. пластическая
- 4. регулирующая, нейросенсорная
- 5. амортизирующая, опорно-удерживающая
6. Функция пародонта, которая направлена на удержание зуба в альвеоле, поддержании зубодесневого соединения, перераспределении жевательного давления на стенки альвеолы:
- 1. барьерная
- 2. трофическая
- 3. пластическая
- 4. регулирующая, нейросенсорная
- 5. амортизирующая, опорно-удерживающая
7. Мягкотканное анатомическое образование в полости рта, состоящее из многослойного плоского ороговевающего эпителия, собственной пластинки с поверхностным сосочковым и более глубоким сетчатым слоем:
- 1. десна
- 2. твердое небо
- 3. переходная складка
- 4. слизистая оболочка альвеолярного отростка
- 5. слизистая оболочка дорзальной поверхности языка
8. Часть десны, которая лежит непосредственно на надкостнице вестибулярного и орального скатов альвеолярной кости:
- 1. край десны
- 2. межзубная десна
- 3. маргинальная десна
- 4. прикрепленная десна
- 5. слизисто-десневая граница
9. Часть десны, непосредственно окружающая зуб и прикрепленная к нему на участке от десневого края до десневого желобка:
- 1. круговая
- 2. свободная
- 3. межзубная
- 4. прикрепленная
- 5. кератинизированная
10. Непрерывное углубление на десне, которое повторяет контур десневого края, лежит апикальнее его и определяется визуально:
- 1. рецессия десны
- 2. десневая борозда
- 3. десневой желобок
- 4. зубо-десневое соединение
- 5. слизисто-десневая граница
11. Производным эмалеобразующего эпителия в пародонте является:
- 1. эмаль
- 2. цемент
- 3. периодонт
- 4. зубо-десневое соединение
- 5. соединительный эпителий
12. Клиническая десневая борозда соответствует погружению градуированного зонда между поверхностью зуба и десной в апикальном направлении на глубину менее (мм):
- 1. 5
- 2. 4
- 3. 3
- 4. 2
- 5. 1
13. Клинически определяемая граница между десной и слизистой оболочкой альвеолярного отростка:
- 1. линия улыбки
- 2. десневой желобок
- 3. переходная складка
- 4. цементо-эмалевое соединение
- 5. слизисто-десневое соединение
14. Соединительно-тканное образование, заключенное между кортикальной пластинкой альвеолы и цементом корня зуба до вершины альвеолы, которое проникает в цемент корня зуба, прободая кортикальную кость альвеолы:
- 1. пародонт
- 2. периодонт
- 3. пародонтальное прикрепление
- 4. соединительно-тканное прикрепление
- 5. надальвеолярный волокнистый аппарат
15. Зубные альвеолы отделены друг от друга перегородками:
- 1. межзубными
- 2. межкорневыми
- 3. кортикальными
- 4. вестибулярными
- 5. аппроксимальными
16. Губчатое вещество стенки зубной альвеолы расположено между:
- 1. корневыми перегородками
- 2. кортикальными пластинами
- 3. альвеолярными перегородками
- 4. наружной и внутренней стенками зубной альвеолы
- 5. вестибулярной и ротовой стенками зубной альвеолы
17. Клиническим признаком пародонтального кармана является погружение измерительного инструмента между поверхностью зуба и тканями паро-донта от края десны в апикальном направлении на глубину (мм):
- 1. 1 и более
- 2. 2 и более
- 3. 3 и более
- 4. 4 и более
- 5. 5 и более
18. Измерение, проведенное от цементо-эмалевой границы до дна пародонтального кармана:
- 1. ложный карман
- 2. клиническая десневая борозда
- 3. глубина пародонтального кармана
- 4. обнажение поверхности корня зуба
- 5. потеря пародонтального прикрепления
19. Индекс ПМА отражает распространенность:
- 1. гингивита
- 2. пародонтита
- 3. пародонтоза
- 4. пародонтомы
- 5. пародонтолиза
20. Причиной воспаления в пародонте является:
- 1. микробная зубная бляшка и травма тканей пародонта
- 2. травма тканей пародонта и нарушение обмена веществ
- 3. уменьшение секреции слюны и эндокринная патология
- 4. чрезмерное потребление мягкой пищи и нарушение обмена веществ
- 5. нависающий край пломбы зуба и чрезмерное потребление мягкой пищи
21. Ранним клиническим признаком воспаления пародонта является:
- 1. клинический карман 3 мм
- 2. симптом кровоточивости десны
- 3. патологическая подвижность зуба
- 4. неудовлетворительная гигиена полости рта
- 5. изменение цвета и формы десневого сосочка
22. Упрощенный индекс гигиены OHI-S по Греену-Вермиллиоиу определяют на:
- 1. вестибулярной поверхности зубов 16, 26, 36, 46 и оральной поверхности зубов 11, 21
- 2. вестибулярной поверхности зубов 36, 46 и оральной поверхности зубов 16, 11, 26, 31
- 3. вестибулярной поверхности зубов 11, 21 и оральной поверхности зубов 16, 26, 36, 46
- 4. вестибулярной поверхности зубов 16, 11, 26, 31 и оральной поверхности зубов 36, 46
- 5. вестибулярной поверхности зубов 16, 11, 46 и оральной поверхности зубов 26, 31, 36
23. Индекс API (индекс налета аппроксимальных поверхностей) по Лангу определяют:
- 1. со стороны преддверия рта в I и II квадрантах, на оральной поверхности в III и IV квадрантах
- 2. со стороны преддверия рта в I и III квадрантах, на оральной поверхности в II и IV квадрантах
- 3. со стороны преддверия рта в I и IV квадрантах, на оральной поверхности в II и III квадрантах
- 4. со стороны преддверия рта в III и IV квадрантах, на оральной поверхности в I и II квадрантах
- 5. со стороны преддверия рта в II и IV квадрантах, на оральной поверхности в I и III квадрантах
24. Модифицированный индекс SBI (индекс кровоточивости десневой борозды) по Мюлеману определяют:
- 1. со стороны преддверия рта в I и II квадрантах, на оральной поверхности в III и IV квадрантах
- 2. со стороны преддверия рта в I и III квадрантах, на оральной поверхности в II и IV квадрантах
- 3. со стороны преддверия рта в I и IV квадрантах, на оральной поверхности в II и III квадрантах
- 4. со стороны преддверия рта в III и IV квадрантах, на оральной поверхности в I и II квадрантах
- 5. со стороны преддверия рта в II и IV квадрантах, на оральной поверхности в I и III квадрантах
25. При регистрации пародонтального индекса (PI) по Расселу используется дополнительный метод исследования:
- 1. полярометрия
- 2. рентгенография
- 3. эхоостеометрия
- 4. реопародонтография
- 5. электроодонтометрия
26. Осмотр и инструментальное исследование пародонта позволяет определить:
- 1. содержимое пародонтальных карманов
- 2. уровень резорбции альвеолярной кости
- 3. регионарную гемодинамику в пародонте
- 4. парциальное давление кислорода в тканях
- 5. интенсивность и распространенность воспалительных изменений
27. Рентгенологический метод исследования позволяет определить:
- 1. содержимое пародонтальных карманов
- 2. уровень резорбции альвеолярной кости
- 3. регионарную гемодинамику в пародонте
- 4. парциальное давление кислорода в тканях
- 5. интенсивность и распространенность воспалительных изменений
28. Полярография тканей пародонта позволяет определить:
- 1. содержимое пародонтальных карманов
- 2. уровень резорбции альвеолярной кости
- 3. регионарную гемодинамику в пародонте
- 4. парциальное давление кислорода в тканях
- 5. интенсивность и распространенность воспалительных изменений
29. Реопародонтография позволяет определить:
- 1. содержимое пародонтальных карманов
- 2. уровень резорбции альвеолярной кости
- 3. регионарную гемодинамику в пародонте
- 4. парциальное давление кислорода в тканях
- 5. интенсивность и распространенность воспалительных изменений
30. Воспалительную резорбцию альвеолярной перегородки определяют в результате:
- 1. зондирования пародонтального кармана
- 2. реографического исследования тканей пародонта
- 3. рентгенологического исследования челюстных костей
- 4. эхоостеометрического исследования альвеолярной кости
- 5. определения индексов кровоточивости десны при зондировании
31. Трехстенный дефект альвеолярной кости формируется при:
- 1. гингивите
- 2. пародонтите
- 3. пародонтозе
- 4. фиброматозе десны
- 5. синдроме Папийона-Лефевра
32. Резорбция кортикальной пластины на вершине межальвеолярной перегородки является симптомом:
- 1. эпулиса
- 2. гингивита
- 3. пародонтита
- 4. пародонтоза
- 5. фиброматоза десны
33. Очаги остеосклероза и остеопороза в теле челюстных костей при пародонтозе сопровождаются:
- 1. резорбцией кортикальной пластинки межальвеолярной перегородки без снижения ее высоты
- 2. резорбцией кортикальной пластинки межальвеолярной перегородки и снижением ее высоты
- 3. сохранением целостности кортикальной пластинки межальвеолярной перегородки без снижения ее высоты у всех зубов
- 4. сохранением целостности кортикальной пластинки межальвеолярной перегородки и равномерным снижением ее высоты у всех зубов
- 5. сохранением целостности кортикальной пластинки межальвеолярной перегородки и равномерным снижением ее высоты у отдельных зубов
34. Пародонтальиый индекс по Расселу определяют в области зубов:
- 1. I и III квадрантов
- 2. 16, 11, 26, 36,31, 46
- 3. 33, 32, 31, 41, 42, 43
- 4. всех имеющихся
- 5. каждого секстанта — по 1 зубу
35. Пуговчатый градуированный зонд для определения индекса SPITN (SPI) имеет деления (мм):
- 1. 0,5-2-2-3
- 2. 3,5-2-3-3
- 3. 0,5-3-3-3
- 4. 3,5-3-3-3
- 5. 0,5-3-2-3
36. Для определения тяжести пародонтита и пародонтоза необходимо определить:
- 1. уровень альвеолярной кости
- 2. размер обнажения корня зуба
- 3. глубину пародонтального кармана
- 4. размер гипертрофированной десны
- 5. патологическую подвижность зуба
Пародонтит — это заболевание воспалительного характера, поражающее ткани, окружающие зуб (пародонт), в результате которого происходит деструкция связок, соединяющих зуб с костной тканью челюсти.
Содержание статьи:
- Причины пародонтита
- Экзогенные причины появления пародонтита
- Эндогенные причины появления пародонтита
- Клинические проявления пародонтита
- Диагностика пародонтита
- Лечение пародонтита
- Профилактика пародонтита

Зачастую болезнь диагностируется у людей среднего возраста (примерно 30-40 лет), но широкая тенденция распространенности заболевания показывает, что все чаще пародонтит появляется в более раннем возрасте.
Пародонтит может быть генерализованным и локализованным, при этом заболевание может иметь хронический или острый характер. Хроническое проявление пародонтита довольно часто сопровождается стадиями ремиссии и обострения. По тяжести пародонтит может быть как легким, так и очень тяжелым, в процессе которого наблюдаются гнойные скопления. В зависимости от того, насколько глубок карман пародонта, какова поглощаемость костной ткани челюсти и наличия патологической подвижности зубов, определяется степень тяжести заболевания.
Пародонтит характеризуется продолжительным кровотечением десен, которые пациент может замечать на протяжении нескольких лет. Десна зуба болезненна во время механического воздействия, особенно в период обострения заболевания или в процессе острого течения пародонтита. Пациент может заметить, что зубы стали более подвижны и не способны на полноценное выполнение своих функций.
Причины пародонтита
Причин возникновения пародонтита множество, а механизм зарождения и развития болезни в основном зависит от характера действия преобладающего фактора окружающей среды. Пародонтит возникает в результате воздействия местных и общих факторов, которые провоцируют воспалительный процесс в деснах, но не вызывают разрушений зубодесневого соединения. Однако если вовремя не лечить этот процесс, то он в скором времени проникнет в подлежащие ткани и приобретет деструктивную форму в виде пародонтита.
На сегодняшний день современная стоматология выделяет ряд экзогенных и эндогенных причин, в результате которых образуется пародонтит. Довольно часто диагностируется пародонтит, который вызван совокупностью эндогенных и экзогенных факторов.
Экзогенные причины появления пародонтита
- Налет на поверхности зуба или — как его еще называют — микробная бляшка. Самая распространенная причина появления пародонтита;
- травмы десны хронического характера, полученные механическим путем. Постоянный травматизм края может быть связан с патологическим строением челюсти, когда смыкание зубов не происходит на должном уровне, в результате чего плохо перерабатывается пища и большие, твердые ее кусочки наносят вред десне. Также травмировать десну можно зубными коронками, пломбами, протезами, если они выполнены
- некачественно, не подходят по размеру, а также имеют острые края. Патологическая стираемость зубов, делающая край зуба острым, также является причиной травматизма десны;
- кариес, в том случае, когда болезнь не была вылечена вовремя, остаточные кусочки пищи в зубах провоцируют появление болезнетворных бактерий и, как следствие, образование гингивита, а вскоре — пародонтита;
- неправильная форма зубов (клиновидный дефект, близкое их расположение и прочие патологии);
- перегрузка тканей пародонта, вызванная частичным отсутствием зубов.
Эндогенные причины появления пародонтита
К общим причинам появления пародонтита можно отнести любое заболевание, в результате которого происходит нарушение работы основных функций организма, например:
- нарушение работы функций желудка;
- нехватка витаминов группы A, C, E;
- эндокринологические заболевания;
- нарушения в работе сердечнососудистой функции;
- вредные привычки в виде табакокурения;
- привычка «скрипеть» зубами.
Иногда возникновение пародонтита обусловлено наследственностью, даже в том случае, когда пациент качественно и своевременно выполняет гигиенические процедуры.
Люди, задействованные на вредном производстве, постоянно контактирующие с парами, кислотами и газами, попадают в группу риска развития гингивита, а далее — пародонтита. Также в группе риска находятся больные сахарным диабетом. Беременность и период лактации является фактором, влияющим на изменение гормонального фона (в особенности, если до беременности пациентки страдали от гингивита).
Локализованный пародонтит, в отличие от генерализованного, диагностируется чаще, при этом если провести своевременное лечение и устранить причины появления заболевания, то зачастую пародонтит подлежит полному излечению.
Клинические проявления пародонтита
Пародонтит — очень распространенное заболевание, которое (в зависимости от формы и степени тяжести) характеризуется различными симптомами и клинической картиной. У каждого пациента наблюдается различная степень выраженности и локализации воспалительного процесса. Наиболее часто встречается генерализованный пародонтит, который постоянно прогрессирует, и в тех случаях, когда отсутствует должное лечение, последствия будут тяжелыми, вплоть до полного растворения кости альвеолярного отростка.
Если диагностирован локализованный пародонтит, то клиническая картина будет менее выраженной, а сам процесс воспаления проходить в определенном пораженном участке и не распространяться.
Пародонтит: симптоматика заболевания разных стадий
Генерализованный пародонтит начальной стадии можно остановить, при этом необходимо обратить внимание на такие симптомы, как:
- появление на зубах мягкого налета;
- более четкое проявление гингивита, для которого характерно десневое кровотечение;
- появление болезненности во время гигиенических процедур полости рта;
- карман пародонта становится более глубоким;
- становится заметна подвижность зубов;
- при рентгене можно заметить места, в которых начался процесс разрушения кости.
Пародонтит легкой степени характеризуется следующими симптомами:
- количество зубного налета значительно увеличивается и становится видно невооруженным глазом;
- цвет десны становится более ярким — это связано с тем, что к десенному краю и сосочкам поступает много крови, иногда с легким оттенком синего цвета;
- повышается кровотечение десен в процессе чистки зубов и при приеме твердой пищи;
- рентген показывает, что разрушение кости челюсти достигает начала корня зуба;
- наблюдается первая степень подвижности зубов, при этом становится на четверть видно корни зуба;
- карман пародонта заполняется гнойными образованиями и увеличивается в размерах.
Пародонтит средней степени имеет очень яркую клиническую картину, для которой характерны следующие симптомы:
- карманы пародонта достигают шести миллиметров, значительно увеличивается объем жидкости, выделяемой из пародонтальных карманов;
- кость челюсти разрушена до половины длины корня;
- подвижность зубов достигает первой или второй степени;
- десна увеличивается в своих размерах и разрастается, при этом может наблюдаться оголение корней зуба на одну треть;
- при отсутствии лечения и прогрессировании заболевания в десне появляются абсцессы;
- можно наблюдать начало формирования патологий зубов и челюсти (отклонения от нормального положения вправо или влево, появление щелей между зубами);
- пациент чувствует общее ухудшение состояния, которому сопутствует быстрая утомляемость, понижение иммунитета и прочее.
При тяжелой степени пародонтита в клинической картине наблюдаются такие симптомы:
- частое обострение общих симптомов, которые сопровождаются пародонтальными абсцессами;
- высокий уровень болезненности и кровотечения десен;
- карман пародонта превышает семь миллиметров:
- подвижность зубов достигает четвертой степени, а корень зуба практически полностью оголяется;
- зубы склонны к выпадению в процессе гигиены и приема пищи.
Диагностика пародонтита
При обнаружении каких-либо симптомов пародонтита важно своевременно обратиться за консультацией стоматолога и пройти тщательный осмотр, в ходе которого специалист сможет поставить правильный диагноз или назначить дополнительные исследования с целью дифференцирования заболевания.
В ходе осмотра стоматолог выполнит зондирование, которое поможет определить глубину зазора между десной и зубом. По результатам обследования можно будет установить степень пародонтита.
В качестве дополнительных исследований назначают:
- пробу Шиллера-Писарева (помогает увидеть воспалительный процесс в десне на ранней стадии за счет окрашивания);
- бензидиновую пробу (помогает определить наличие гноя в кармане пародонта);
- мазок из кармана пародонта (определяет бактерии-возбудители);
- рентгенографию (для визуализации степени деструкции костной ткани);
- панорамную томографию (полный вид пораженной челюсти, в основном назначают при подозрении на генерализованный пародонтит).
В тех случаях, когда пародонтиту сопутствуют общие заболевания, могут быть назначены и другие исследования, помогающие определить диагноз и назначить подходящее лечение.
Лечение пародонтита
Комплексное лечение пародонтита может быть проведено как методом хирургического вмешательства, так и без необходимости выполнения операций на десенных карманах зубов.
В том случае, когда заболевание приобретает острый характер в процессе хронического течения, необходимо без промедлений провести лечение. Если заболевание сопровождается воспалительным процессом с гнойным характером — необходимо выполнить оперативное вмешательство, включающее дренаж гнойной жидкости.
Оперативное вмешательство по дренированию выполняется посредством надреза мягких тканей десны, через который и выходит скопившийся гной. После этого пациенту назначается курс медикаментозного лечения, включающий прием антибиотиков. В процессе лечения также показано ежедневное ополаскивание ротовой полости хлоргексидином. Для обеззараживания, выполненного на десне разреза, ее обрабатывают перекисью водорода. Если гнойные выделения продолжают выступать из раны, то назначают расщепляющие ферменты.
Лечение пародонтита хирургическим методом выполняет двумя способами:
- оперативное вмешательство по удалению карманов пародонта;
- оперативное вмешательство, в результате которого происходит восстановление мягких тканей.
В первом случае хирургическое лечение направлено на удаление зубных отложений: камня, налета и прочего. После удаления зубного камня, чтобы инфекция не распространялась в ротовой полости, накладывают тетрациклиновый препарат мазеобразной консистенции. Если корни зуба были деформированы — выполняется их выравнивание.
Если диагностирован пародонтит тяжелой степени, то первостепенно устраняются патологии зубов и десны. Устранение патологий десны выполняется методом наложения мембран из синтетического материала или собственных тканей. Выбранный материал накладывают на патологический участок и сшивают его с непораженными тканями десны. По завершению данной процедуры назначают ежедневные ополаскивания полости рта.
Если при прогрессировании заболевания и отсутствии своевременного лечения были сильно поражены зубы, то стоматолог назначает следующее оперативное вмешательство (в зависимости от степени поражения):
- частичное удаление зуба — выполняется, если поражен только один из корней зуба, расположенного на нижней челюсти. В процессе операции удаляют зубную коронку и поврежденный корень, а полость заполняется специальным материалом;
- удаление корня зуба — выполняется, если пародонтит задел только зубной корень;
- рассечение зуба — выполняется, если дефект значительного размера и щель между зубами большая. В процессе операции выполняют рассечение зуба на две части, в результате чего получают два зуба. Щель между зубами заполняется специальным материалом.
В случае медикаментозного лечения пациентам назначают специальные препараты, которые провоцируют регенерацию тканей кости.
Профилактика пародонтита
Пародонтит — это заболевание, которого можно избежать, если своевременно выполнять гигиенические процедуры ротовой полости и не пренебрегать регулярными профилактическими осмотрами у стоматолога.
Профилактика пародонтита условно разделяется на три степени.
Первая степень профилактики
Сюда можно отнести мероприятия, связанные с общим укреплением иммунной системы организма. Регулярное повышение защитной функции поможет избежать вирусных сезонных заболеваний и — как следствие — оградиться от болезнетворных бактерий, которые могут спровоцировать возникновение пародонтита. Необходимо следить за работой желудочно-кишечного тракта и нормализовать обмен веществ в организме.
Вторая степень профилактики
Здесь важно не пропустить момент первичного зарождения болезни. При малейших симптомах необходимо обращение к специалисту для точной диагностики и установления причин. Пародонтит на ранних стадиях сравнительно легко поддается лечению.
Третья степень профилактики
Включает предотвращение осложнений уже имеющегося пародонтита. Профилактика этой степени комплексная, может потребоваться помощь специалиста. Очень важно выполнять следующие процедуры, которые помогут не допустить развития заболевания:
- ежедневная гигиена ротовой полости;
- использование дополнительных способов очистки зубов, например, зубной нити после приема пищи;
- качественное и своевременное удаление зубного налета и предотвращение образования зубных камней;
- посещение стоматолога (даже при отсутствии симптомов болезни);
- употребление твердой пищи.
Необходимо следить за гигиеной полости рта у детей, чтобы исключить развитие заболевания еще в детском возрасте. Родителям нужно рассказать ребенку, как правильно и насколько важно чистить зубы.
