Роль фибробластов при воспалении
Фибробласты
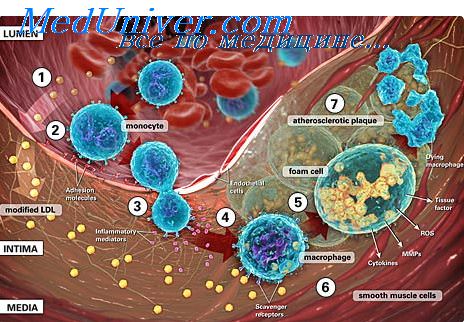
Наиболее известна роль фибробластов в репаративных реакциях при воспалении, благодаря которым разрушенные структуры замещаются соединительной (в том числе рубцовой) тканью. Их пролиферация начинается в первые часы после тканевого повреждения и достигает максимума между 2—10-м днем. Стимулы, регулирующие активность фибробластов, не могут считаться окончательно выясненными; однако известно, что к ним относятся продукты макрофагов (монокины) и, в частности, интерлейкин-1.
Фибробласты — важнейшие клетки соединительной ткани, главный источник коллагена, эластина, гликозаминогликанов и гликопротеинов, т. е. основных биохимических структур, из которых состоит эта ткань. При хроническом воспалении (в том числе иммунообусловленном) фибробласты активно размножаются и вместе с продуцируемыми ими компонентами соединительной ткани (волокна и основное вещество) и новообразуемыми капиллярными петлями образуют грануляционную ткань, которая при некоторых заболеваниях может играть существенную роль в развитии основного патологического процесса и его исходах.
В частности, при ревматоидном артрите грануляционная ткань в полости сустава (паннус) способна активно разрушать хрящ и кость. В этом разрушении, помимо клеток паннуса как такового, участвуют и макрофаги, поступающие по новообразованным сосудам грануляционной ткани. Примечательно, что макрофаги не только способны активировать деление фибробластов и синтез коллагена, но и секретируют коллагеназу, взаимодействующую с коллагеном, продуцируемым фибробластами. С другой стороны, новообразованный коллаген обладает хемотаксическими свойствами по отношению к макрофагам.
В связи с этим макрофаги и фибробласты могут рассматриваться как содружественная клеточная система, функционирующая при повреждении и структурном восстановлении соединительной ткани. При стихании хронического воспаления, в том числе и под влиянием целенаправленного лечения, грануляционная ткань становится менее васкуляризированной, число клеток и количество основного вещества в ней уменьшаются, а количество зрелого коллагена увеличивается. Завершается этот процесс формированием рубцовой ткани.
Фибробласты, по-видимому, могут принимать участие и в генерировании воспалительных реакций. Им присущи слабые фагоцитарные свойства (на поверхности имеются рецепторы для твердых частичек), при стимулировании они способны выделять во внеклеточное пространство лизосомные ферменты и нейтральные протеазы (активатор плазминогена и коллагеназу), но в значительно меньших количествах по сравнению с макрофагами. Установлено также, что фибробласты могут продуцировать интерлейкины1 и 6, Ринтерферон и факторы, стимулирующие дифференцирование стволовой клетки в колонии зрелых нейтрофилов и моноцитов {аналогичные колониестимулирующим факторам, вырабатываемым макрофагами).
Таким образом, фибробласты имеют важное значение на разных этапах воспалительного процесса. Из изложенного также ясно, что адекватное тормозящее влияние на фибробласты может проявиться уменьшением выраженности хронического воспаления и процессов склерозирования.
Общие реакции при воспалении
Своеобразием воспаления является тот факт, что даже сугубо местный воспалительный процесс сопровождается характерной совокупностью общих неспецифических реакций организма. Поэтому воспаление в принципе всегда представляется сочетанием очевидных местных и гораздо менее манифестных системных проявлений, которые клинически могут быть как явными, так и латентными. При этом системные проявления отражают именно местный воспалительный процесс, оказываясь адекватной реакцией на его конкретные медиаторы.
Они вторичны по отношению к воспалению и в этом состоит их принципиальное отличие от биологических реакций, свойственных рассмотренным ранее системам генерации воспаления. Среди подобных неспецифических реакций наиболее очевидна лихорадка, основным медиатором которой считается интерлейкин-1, продуцируемый макрофагами в очагах воспаления и взаимодействующий с центрами терморегуляции в гипоталамусе.
Повышение температуры тела при воспалении обладает явной биологической целесообразностью, поскольку оно повышает фагоцитарную активность и тем самым облегчает процессы уничтожения микроорганизмов и тканевой репарации. Таким образом, местный процесс вызывает общую реакцию, которая в свою очередь целенаправленно воздействует на этот местный процесс. Кроме того, на примере лихорадки легко видеть, что биологически целесообразная реакция может быть индивидуально (клинически) неблагоприятной, поскольку само по себе повышение температуры тела может причинить организму серьезный вред.
Характерными системными проявлениями острой воспалительной реакции служат нейтрофильный лейкоцитоз со сдвигом влево и (что менее известно) тромбоцитоз. Помимо интерлейкина-1, медиаторами этих проявлений могут быть вырабатываемые макрофагами и фибробластами колониестимулирующие факторы. Часто развивающиеся при воспалительных заболеваниях похудание, атрофия мышц и слабость оказываются, наиболее вероятно, результатом влияния фактора некроза опухоли (продукта макрофагов).
Кроме того, интерлейкин-1 также способен вызвать протеолиз скелетных мышц. Системной реакцией при воспалении на ранних его этапах оказывается также открытый Н. Selye в 50-х годах общий синдром адаптации, ведущей чертой которого является повышенная выработка кортизола. Следует учитывать, что эффект этого кортикостероида проявляется, в частности, в умеренном повышении числа лейкоцитов и тромбоцитов.
Характерными лабораторными симптомами воспаления служат определяемые в крови так называемые острофазовые белки, синтезируемые в печени. Некоторые из них имеют «отрицательное» значение, поскольку при воспалительных болезнях их содержание в плазме уменьшается (вследствие повышенного катаболизма или торможения их синтеза в связи с переключением биосинтетической активности клетки на иные пути метаболизма). Сюда относятся альбумин, преальбумин и трансферрин, среди которых только первый имеет в клинических условиях реальное значение.
Гораздо большее внимание уделяется тем острофазовым белкам, концентрация которых при развитии воспаления нарастает. Их повышенная продукция печенью отражает, по-видимому, закрепленную в филогенезе биологическую целесообразность этих веществ, регулирующих выраженность воспалительного процесса в отражении внешних вредоносных воздействий. К ним принадлежат белки разной природы, выполняющие разнообразные функции.
В частности, необходимо отметить нарастание ряда факторов свертывания — фибриногена, протромбина, фактора VIII и плазминогена. Это связано, наиболее вероятно, с тем, что эволюционно воспаление у высших млекопитающих очень часто оказывалось результатом травмы и сопровождалось кровотечением. Кроме того, свертывание в области внедрения повреждающего фактора (в том числе микробов) способствует локализации патологических изменений.
К количественно нарастающим острофазовым белкам относятся также компоненты комплемента и его ингибиторы (как и ингибиторы других протеолитических ферментов—a1-антитрипсин и a2-антихимотрипсин). Повышение уровня гаптоглобина, ферритина и гемопексина, возможно, отражает повышенное использование железа из распадающегося гемоглобина, церулоплазмина — связывание свободных кислородных радикалов, С-реактивного белка — неспецифическую опсонизацию, облегчающую последующее влияние иммунных механизмов (в связи с чем С-реактивный белок называют «примитивным антителом»).
Существуют также острофазовые белки, функция которых неизвестна: орозомукоид (a1-кислый мукопротеин), сывороточный компонент амилоида (SAA), Сдглобулин. Степень нарастания рассмотренных веществ различна. Так, содержание церулоплазмина и 3-го компонента комплемента (С3) чаще увеличивается в 1,2—1,5 раза, фибриногена — в 2—3 раза, С-реактивного белка и SAA — в сотни раз. Несмотря на неспецифичность выработки острофазовых белков (их уровень нарастает при воспалении любого происхождения), в этом отношении имеются единичные исключения. В частности, при СКВ, несмотря на генерализоваиный воспалительный процесс, заметного нарастания уровня С-реактивного белка часто не происходит.
Опубликовал Константин Моканов
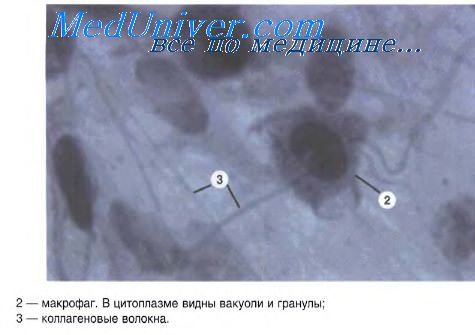
Фибробласты. Функции фибробластов. Межклеточное вещество.Фибробласты — ведущие клетки рыхлой соединительной ткани, продуцирующие компоненты межклеточного вещества. Это отростчатые, веретенообразные или распластанные клетки размером около 20 мкм. В них хорошо развиты органеллы внутренней метаболической среды. Ядро фибробласта овальной формы, содержит равномерно распыленный хроматин и 2-3 ядрышка. Цитоплазма отчетливо подразделяется на интенсивно окрашенную эндоплазму и слабо окрашенную эктоплазму. Цитоплазма фибробластов (особенно молодых) базофильна. В ней выявляется хорошо развитая эндоплазматическая сеть с большим количеством рибосом, прикрепленных к мембранам в виде цепочек по 10-30 гранул. Такая ультраструктура гранулярной эндоплазматической сети характерна для клеток, активно синтезирующих белок «на экспорт». Имеются также многочисленные свободные рибосомы, хорошо развитый комплекс Гольджи. Митохондрии — крупные, количество их невелико. Цитохимическими методами показано наличие в цитоплазме фибробластов ферментов гликолиза и гидролитических ферментов лизосом (особенно — коллагеназы). Менее активны окислительные ферменты митохондрии. Опорно-двигательная система клетки обеспечивает их подвижность, изменение формы, прикрепление к субстрату, механическое натяжение пленки, к которой клетка прикрепляется в культуре. На клеточной поверхности имеется много микроворсинок и пузырчатых выростов. Фибробласты во взвешенном состоянии в жидкой среде имеют шаровидную форму. Распластанным фибробласт становится после прилипания к твердой поверхности, по которой он передвигается за счет псевдоподий. Основная функция фибробластов — синтез и секреция белков и гликозаминогликанов, идущих на формирование компонентов межклеточного вещества соединительной ткани, а также выработка и секреция колониестимулирующих факторов (грану-лоцитов, макрофагов). Фибробласты долгое время сохраняют способность к пролиферации. Фибробласты, закончившие цикл развития, называются фиброцитами. Это долгоживущие клетки. Цитоплазма клеток обедняется органеллами, клетка уплощается, пролиферативный потенциал падает. Однако клетка не теряет способность участвовать в регуляции обменных процессов в ткани.
Межклеточное вещество. Состоит из фибриллярного и основного (аморфного) компонентов. Методами гистоавторадиографии с введением меченых аминокислот (3Н-пролин, 3Н-глицин и др.) установлено, что в полисомах фибробластов происходит синтез молекул белка. Фибробласты одновременно могут синтезировать несколько типов специфических белков и гликозаминогликаны. Для синтеза белка коллагена имеет существенное значение наличие витамина С, при недостатке которого коллагеногенез резко тормозится. Интенсивнее идет синтез межклеточного вещества в условиях пониженной концентрации кислорода. Одновременно с синтезом коллагена фибробласт разрушает примерно 2/3 этого белка с помощью фермента коллагеназы, что препятствует преждевременному склерозированию ткани. Синтезированные молекулы проколлагена выводятся на поверхность фибробластов путем экзоцитоза. При этом осуществляется переход белка из растворимой формы в нерастворимую — тропоколлаген. Объединение молекул тропоколлагена в надмолекулярные структуры — коллагеновые фибриллы — происходит в непосредственной близости от клеточной поверхности благодаря действию особых веществ, выделяемых клеткой. В частности, на поверхности фибробластов обнаружен белок — фибронектин, выполняющий адгезивную и другие функции. Последующие этапы фибриллогенеза происходят путем полимеризации и агрегации тропоколлагена на ранее образованных фибриллах. При этом созревание коллагеновых волокон может протекать и без прямой связи с фибробластами. Фибриллярный компонент межклеточного вещества рыхлой соединительной ткани включает три типа волокон — коллагеновые, эластические и ретикулярные. Они имеют сходный механизм образования, однако отличаются друг от друга по химическому составу, ультраструктуре и физическим свойствам. Белок коллаген идентифицируется по аминокислотному составу и последовательности расположения аминокислот в молекуле коллагена. В зависимости от вариации аминокислот в полипептидной цепи, иммунных свойств, молекулярной массы и др. различают 14 и более разновидностей коллагеновых белков, которые входят в состав соединительной ткани органов. Все они составляют 4 основных типа, или класса, коллагена. Коллаген 1-го типа встречается в соединительной и костной тканях, а также в склере и роговице глаза; II-го типа — в хрящевых тканях; III-го типа — в стенке кровеносных сосудов, в соединительной ткани кожи плода; IV-ro типа — в базальных мембранах. — Также рекомендуем «Коллагеновые волокна. Эластические волокна. Ретикулярные, или ретикулиновые, волокна.» Оглавление темы «Лимфоциты. Соединительные ткани.»: |
Фибробласты и тромбоциты при воспалении в легких.Фибробласты составляют 35-40% клеток легочного интерстиция здорового человека, а при развитии фиброза их содержание возрастает до 50%. Фибробласты являются основным источником белков экстрацеллюлярного матрикса. Примерно 1/3 сухой массы легких составляет коллаген, которого различают 14 типов. В интерстиции легких больше всего коллагена I и III типов в соотношении 3-6:1, а также V и VI типов. Тип IV коллагена в основном представлен в базальной мембране. Другая 1/ 3 сухой массы легочной ткани состоит из эластина, фибронектина, про-теогликанов, ламинина, витронектина и тромбоспондина. Кроме того, фибробласты сами способны продуцировать множество растворимых факторов, обеспечивающих поступление сигналов к соответствующим клеткам воспаления. Перечень основных факторов представлен в таблице. Продукция всех перечисленных факторов значительно повышается в присутствии IL-1 и TNF-a. ТромбоцитыНесмотря на отсутствие ядра, тромбоциты имеют много черт характерных для классических клеток воспаления. Они проявляют способность к хемотаксису и фагоцитозу, содержат и высвобождают различные белки, активируют комплемент, взаимодействуют с паразитами, вирусами и бактериями, повышают проницаемость сосудов, содержат множество вазоактивных веществ.
Мембранные рецепторы и поверхностные маркеры. Поверхность тромбоцитов представлена типичной двухслойной мембраной, состоящей из белков и липидов. Гликопротеины поверхности тромбоцитов играют ведущую роль в адгезии тромбоцитов к белкам субэндотелиального матрикса, во взаимодействии с лигандом (коллагеном и тромбином). Отдельные гликопротеины из семейства интегринов представлены на клеточной мембране. Эти молекулы участвуют в контакте тромбоцитов с фибриногеном, фибронектином и др. На мембране тромбоцита представлены также рецепторы для коллагена, фибронектина, ламинина, витронектина и фактора Виллебранда. Тромбоциты экспрессируют также молекулы адгезии семейства селектинов, белок мембран гранул GMP-140 (CD62), приводящий к дегрануляции. Аминосодержащий конец внеклеточной части этой молекулы содержит лектин, который обеспечивает взаимодействие тромбоцита с лейкоцитом. Утрата этого гликопротеина с поверхности клетки связана с процессом старения тромбоцитов in vivo. Тромбоциты несут гликопротеиновый рецептор для С3b, который похож на аналогичный рецептор на мононуклеарах, и Fc рецепторы для IgG и IgE. Наличие на тромбоцитах рецептора для IgE предполагает участие этих клеток в аллергических ракциях. Тромбоцитарный IgE рецептор представляет собой IgE рецептор типа II (FceRII) низкой аффинности (10-7М). Если у здоровых лиц лишь 20-30% тромбоцитов способны связывать IgE, то у больных аспирин-зависимой БА, аллергических больных и больных гельминтозами такой активностью обладают более 50% тромбоцитов. Медиаторы. Тромбоциты представляют собой богатый источник биологически активных веществ, которые способны индуцировать или усиливать воспалительную реакцию. Некоторые вещества, ранее образованные, могут хранится в а-гранулах, а некоторые образуются вновь в связи со способностью тромбоцитов к ограниченному синтезу белка. Эти вещества могут продуцироваться в ходе активации тромбоцитов. Серотонин (5-НТ), содержащийся в больших количествах в тромбоцитах, участвует в воспалении благодаря своей способности повышать проницаемость сосудов. Он также стимулирует рост фибробластов. Тромбоциты человека содержат гистамин, а также способны к его синтезу. Гистамин, который высвобождается в ходе аггрегации тромбоцитов, оказывает влияние на процесс тромбогенеза и сосудистого воспаления. Было показано, что тромбоциты человека через IgE-зависимые механизмы стимулируют выброс гистамина тучными клетками и базофилами. Тромбин, PAF и коллаген могут индуцировать выброс из тромбоцитов гистамин-релизинг фактора. Тромбоциты содержат катионные белки, которые повышают проницаемость сосудов, расщепляют С5, в результате чего образуется С5а -один из основных хемоаттрактантов для лейкоцитов. Фактор тромбоцитов 4 (PF4) обладает многими свойствами, определяющими его ведущую роль в аллергии и в воспалении. Он повышает экспрессию FcyR и FceR рецепторов, стимулирует выброс гистамина базофилами, является хемотаксическим фактором не только для нейтрофилов, моноцитов и фибробластов, но также для эозинофилов. Способность PF4 активировать эозинофилы очень интересна, поскольку это подтверждает его роль в повреждении ткани легкого при гиперреактивности бронхов. Помимо этого, тромбоциты также продуцируют RANTES — один из важнейших хемоаттрактантов для моноцитов и эозинофилов. В процессе стимуляции и активации тромбоциты синтезируют и продуцируют продукты метаболизма арахидоновой кислоты: вазоконстрикторы ТхА2 и PGF2a, вазодилятатор PGE2, вызывающий боль и температуру. Нейтрофилы могут утилизировать арахидоновую кислоту из стимулированных тромбоцитов для синтеза 5-НЕТЕ и LTB4 — медиатора с широким провоспалительным профилем. PAF также может стимулировать синтез LTB4. Наоборот, тромбоциты могут продуцировать LTC4 из LTA4, синтезируемого лейкоцитами. PAF может продуцироваться самостоятельно как нейтрофилами, так и тромбоцитами в небольших количествах в ответ на активирующее воздействие. Однако в присутствии небольшого количества тромбоцитов нейтрофилы продуцируют значительное количество этого медиатора, существенно превышающее ответ изолированных клеток. Было показано, что нейтрофилы продуцируют специальный фактор, способный активировать тромбоциты — нейтрофиллин. Активация тромбоцитов также потенцируется нейтрофилами через продукцию Н202 и кислородных радикалов. — Также рекомендуем «Активация и функция при воспалении в легких.» Оглавление темы «Воспаление легких.»: |