Рожистое воспаление челюстно лицевой области


РОЖИСТОЕ ВОСПАЛЕНИЕ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ

Рожа — острое инфекционное (стрептококковое) заболевание, характеризующееся глубоким серозно-экссудативным поражением кожи, реже слизистых оболочек, с образованием резко ограниченного воспалительного очага, а также лихорадкой, симптомами общей интоксикации и частыми рецидивами. Возбудителем заболевания является гемолитический стрептококк группы А, ничем не отличающийся от возбудителей других стрептококковых заболеваний (ангина, тонзиллит, ринит и др. ), который проникает через небольшие повреждения кожи (местное внедрение), или гематогенным путем.

Рожистое воспаление лица, по последним данным, составляет от 45 % до 55% от общего числа первичных заболеваний рожей. Инфекционный агент, проникая через поврежденную кожу, поражает лимфатические сосуды кожи лица, приводит к острому воспалению. Хроническая травматизация кожи лица, наличие расчесов, трещин может сопровождаться рецидивами рожистого воспаления, а также персистенции инфекции в лимфатических узлах.

В клинической практике различают следующие формы рожистого восполения, челюстно-лицевой области: Обычную(эритематозную) буллезно-геморрагическую (на фоне эритемы и отека образуются пузыри с серозно-геморрагическим содержимым) флегмонозную (нагноение подкожной жировой клетчатки) гангренозная форма.

Так же рожистое воспаление различается по степени выраженности интоксикации организма: Легкая форма воспаления Средняя форма воспаления Тяжелая форма воспаления Рецидивирующая форма восполения
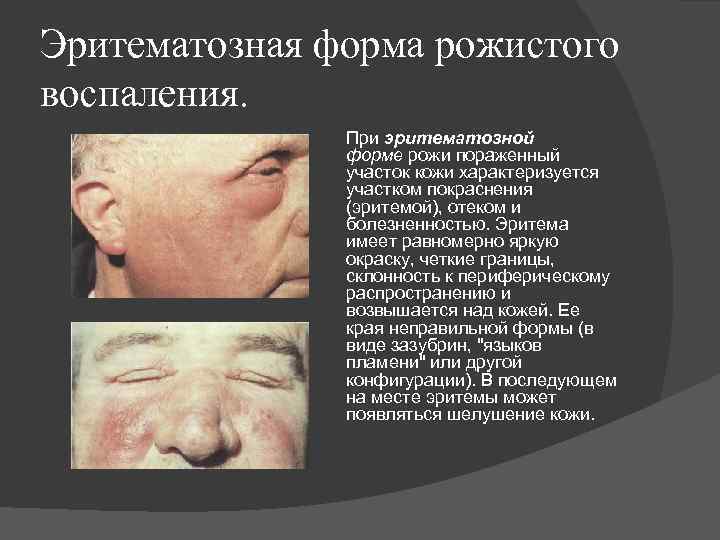
Эритематозная форма рожистого воспаления. При эритематозной форме рожи пораженный участок кожи характеризуется участком покраснения (эритемой), отеком и болезненностью. Эритема имеет равномерно яркую окраску, четкие границы, склонность к периферическому распространению и возвышается над кожей. Ее края неправильной формы (в виде зазубрин, «языков пламени» или другой конфигурации). В последующем на месте эритемы может появляться шелушение кожи.

Буллезно-геморрагическая форма рожистого воспаления. Буллезно-геморрагическая рожа имеет практически те же проявления, что и эритематозная форма заболевания. Отличия состоят только в том, что образующиеся в процессе заболевания на месте эритемы пузыри заполнены не прозрачным, а геморрагическим (кровянистым) содержимым.
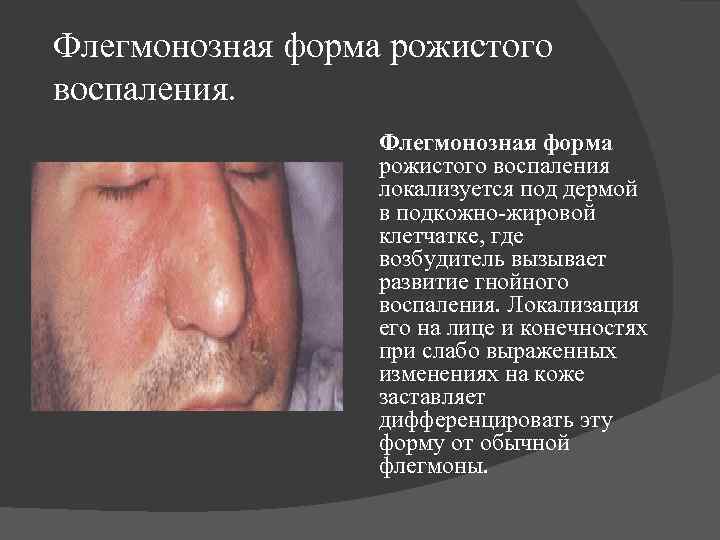
Флегмонозная форма рожистого воспаления локализуется под дермой в подкожно-жировой клетчатке, где возбудитель вызывает развитие гнойного воспаления. Локализация его на лице и конечностях при слабо выраженных изменениях на коже заставляет дифференцировать эту форму от обычной флегмоны.
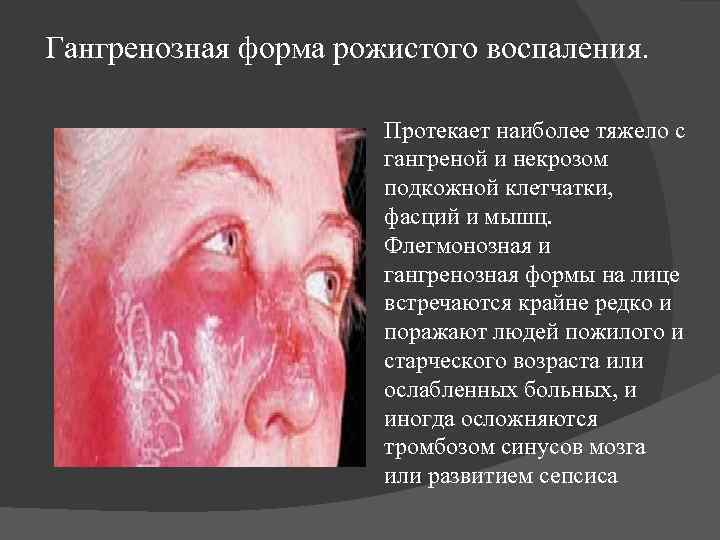
Гангренозная форма рожистого воспаления. Протекает наиболее тяжело с гангреной и некрозом подкожной клетчатки, фасций и мышц. Флегмонозная и гангренозная формы на лице встречаются крайне редко и поражают людей пожилого и старческого возраста или ослабленных больных, и иногда осложняются тромбозом синусов мозга или развитием сепсиса

Легкая форма рожи характеризуется кратковременной (в течение 1 -3 сут), сравнительно невысокой (до 39, 0 о. С) температурой тела, умеренно выраженной интоксикацией (слабость, вялость) и эритематозным поражением кожи одной области. Средняя форма рожи протекает с относительно продолжительной (4 -5 сут) и высокой (до 40, 0 о. С) температурой тела, выраженной интоксикацией (резкая общая слабость, сильная головная боль, анорексия, тошнота, рвота и др. ) с обширным эритематозным, эритематозно-буллезным, эритематозногеморрагическим поражением больших участков кожи. Тяжелая форма рожи сопровождается продолжительной (более 5 сут), очень высокой (40, 0 о. С и выше) температурой тела, резкой интоксикацией с нарушением психического статуса больных (спутанность сознания, делириозное состояние — галлюцинации), эритематозно-буллезным, буллезно-геморрагическим поражением обширных участков кожи, часто осложняющимся распространенными инфекционными поражениями (сепсисом, пневмонией, инфекционно-токсическим шоком и др. ). Рецидивирующей считается рожа, возникшая на протяжении 2 лет после первичного заболевания на прежнем участке поражения. Повторная рожа развивается более чем через 2 года после предыдущего заболевания. Рецидивирующая рожа формируется после перенесенной первичной рожи вследствие неполноценного лечения, наличия неблагоприятных сопутствующих заболеваний (варикозная болезнь вен, микозы, сахарный диабет, хронические тонзиллиты, синуситы и др. ), развития иммуной недостаточности.

Осложнения рожистого воспаления. Осложнением или последствием рожистого воспаления может быть развитие стойкого лимфостаза (слоновость), формирование абсцессов, флегмон, флебитов, гангрен, а также других стрептококковых заболеваний (гломерулонефрит, миокардит, ревматизм, дерматомиозит и др. ).

Диагноз рожистого воспаления устанавливают на основании типичной клинической картины заболевания, наличия воспалительных изменений в гемограмме (лейкоцитоз со сдвигом формулы влево, токсическая зернистость лейкоцитов, ускоренное СОЭ), а также резкого повышения в крови уровня антистрептолизина — О и антистрептокиназы.

Лечение Принципы лечения (ультрафиолетовое облучение) рожистого воспаления сводятся к воздействию на причину заболевания (т. е. антимикробное лечение), устранению предрасполагающих факторов (патогенетическая терапия — коррекция углеводного обмена, устранение гиповитаминоза, санация очагов инфекции, иммуномодулирующая терапия), а также к устранению экзогенных предрасполагающих факторов (микро-, макротравматизация кожи: укусы, расчесы; мацерация кожи изза повышенной потливости или воздействия влаги; загрязнение бытовое или промышленное внешней среды; резкие перепады внешней температуры и др. ) и соблюдению режима поведения. При лечении больных рожей лица необходим постельный режим, а также условия максимальной изоляции от остальных пациентов (отдельная палата) из-за высокой контагиозности заболевания. Кроме этого, назначают антибактериальное, противовоспалительное, десенсибилизирующее, иммуномодулирующее, общеукрепляющее и физиотерапевтическое лечение.

Средствами выбора для этиотропной терапии рожи могут быть: сульфаниламидные препараты (сульфадиметоксин — 2 г в первые сутки, по 1 г в течение 5— 8 дней) полусинтетические пенициллины (ампиокс по 100— 500 мг) для внутримышечного введения или в капсулах. Среднесуточная доза для взрослых составляет 2— 4 г при 4 -кратном внутримышечном введении или орально. Курс до 10— 14 дней амоксициллин в сочетании с клавулоновой кислотой (амоксиклав) 2 — 3 раза в день в течение 7— 8 сут. по 0, 375— 0, 625 г цефалоспорины (цефатоксим, клофаран) — 2 раза в день по 1 г внутримышечно; на курс до 10— 15 г цефтазидиум (фортум) — 2 раза в день по 1 г внутривенно или внутримышечно; на курс 10— 14 г фторхинолоны (цифран) (ципрофлоксацин 2 раза в день по 0, 25 г в течение 5— 7 сут. ). В тяжелых случаях дозы могут увеличиваться.

При терапии гнойных форм рожистого воспаления показано хирургическое лечение (опорожнение и дренирование абсцесса или флегмоны), назначение макролидов (азитромицин, кларитромицин). Специфической профилактики рожистого воспаления нет. При частых рецидивах или выраженной сезонности заболевания рекомендуется бициллинопрофилактика, которую назначают за месяц до начала сезона и продолжают в течение 3— 4 мес. , вводя каждые 4 нед. бициллин-5 по 1 500 000 ЕД (Казанцев А. П. [и др. ], 1982).

10.2. РОЖИСТОЕ
ВОСПАЛЕНИЕ
Рожа
(erysipelas)
— инфекционная болезнь, характеризующаяся
очаговым серозным или серозно-геморрагическим
воспалением кожи (слизистой оболочки),
лихорадкой и интоксикацией.
З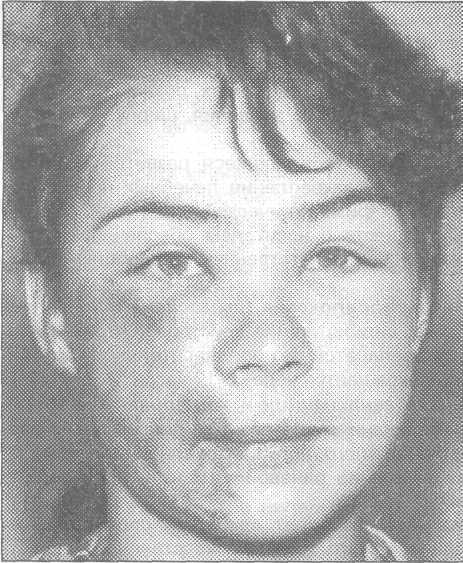
 аболевание
аболевание
не имеет тенденции к снижению и составляет,
по нашим данным, около 5% от всех больных,
госпитализированных по скорой помощи
в челюстно- лицевой стационар. Процент
рецидивирующих форм колеблется от 24 до
43% (Н.А. Ноева, 1987).
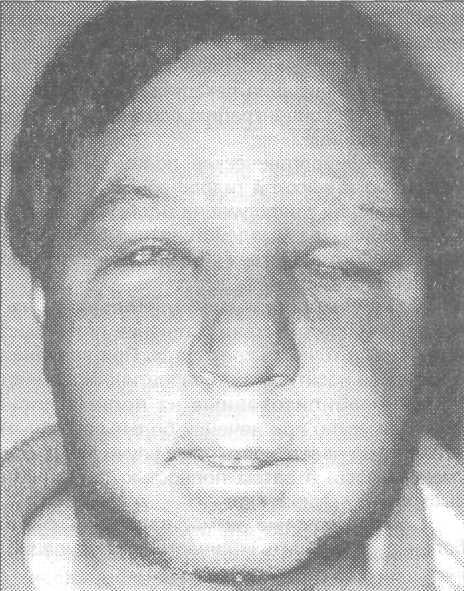
Рис.
10.2.1. Внешний
вид больной молодого Рис.
10.2.2. Внешний
вид больного средних
возраста
с рожистым воспалением лица.
лет с рожистым воспалением лица.

Рис.
10.2.3 (а, б). Рожистое
воспаление лица у женщин пожилого
возраста.
Этиология.
Возбудителем
рожи является гемолитический стрептококк
группы А. В первые
первые
он был выделен при рожистом воспалении
В. В. Лукомским (1874-1876) иТ.
Бильротом (1874).
Рис.
10.2.4. Рожистое воспаление лица у боль-ного
старческого возраста.
Редкое
выделение стрептококка у больных
рожей связано с высокой чувствительностью
микроба к антибактериальным препаратам.
В связи с этим была выдвинута гипотеза
о полиэтиологичности рожи с ведущей
ролью стафилококка, что привело к
широкому и, как правило, безуспешному
назначению антистафилококковых
иммунопрепаратов для профилактики
данного заболевания. Однако по мнению
Н.А. Ноевой (1987) маловероятно, чтобы
стафилококк, как этиологический агент
играл роль в возникновении рожи.
Этиологическую роль стрептококков
группы А в развитии рожистого
воспаления подтверждает наблюдающееся
при заболевании повышение титров антител
к полисахариду стрептококка, частое
обнаружение антигенов стрептококка в
моче и крови, а также другие факторы.
Патогенез.
Для
того, чтобы развилось рожистое воспаление
бывает недостаточно одного внедрения
стафилококка в кожу или слизистые
оболочки. Поэтому следует упомянуть о
факторах, которые способствуют
развитию заболевания.
Среди этих факторов,
необходимо, в первую очередь, отметить
очаги хронической стрептококковой
инфекции на фоне сенсибилизации
организма, особенно при снижении общих
и местных факторов иммунитета. Среди
парааллергических факторов хочется
отметить переутомление, перегревание,
переохлаждение, стрессы и др.
Большое значение
имеет резистентность кожи и ее
бактерицидная активность. Входными
воротами является кожа, особенно при
ее повреждениях (расчесах), эрозиях,
экземах, воспалительных заболеваниях.
Нельзя исключить
и индивидуальной предрасположенности
организма к возбудителю рожи, как
генетически обусловленной (врожденного
характера), так и вторичной, которая
проявляется в результате повторной
сенсибилизации организма к гемолитическому
стрептококку.
Микробноаллергические
факторы при рожистом воспалении действуют
на различные звенья
гипоталамо-гипофизарно-надпочечниковой
системы, что является причиной
глюкокортикоидной недостаточности. А
это, в свою очередь, усугубляет состояние
аллергии к гемолитическому стрептококку.
Иммунитета после
перенесенного заболевания, как и в
большинстве случаев при стрептококковых
инфекциях, не возникает. Это является
причиной повторных (рецидивирующих)
форм.
Клиника.
Заболеваемость
рожей среди мужчин и женщин различна.
Наиболее часто рожей болеют женщины
в возрасте 40-60 лет, но заболевание может
встречаться и у лиц другого пола и
возраста (рис. 10.2.1-10.2.4).
По
степени выраженности местных проявлений
(классификация,
предложенная В.Л Черкасовым в 1977)
выделяют: эритематозную,
эритематозно-буллезную,
эритематозно-геморрагическую, буллезно-
геморрагическую формы.
По
тяжести течения инфекционного процесса:
легкую,
средней тяжести и тяжелую формы. Степень
тяжести определяется выраженностью
интоксикации и характером местных
проявлений. К легкой
форме относятся
случаи с нерезко выраженной интоксикацией,
подъемом температуры не выше 39°С,
длительностью лихорадки не более 1-2
суток и локализованным местным
процессом, захватывающим одну анатомическую
область. При роже средней
тяжести имеется
выраженная интоксикация, температура
39-40°С, могут быть нарушения сознания,
лихорадка длится до 3-4 суток и
распространенный местный процесс (более
2-х анатомических областей). К тяжелой
форме относят
рожу с резко выраженными симптомами
интоксикации, повторными ознобами,
спутанным сознанием, часто бредом,
резкой головной болью, рвотой, адинамией
температуры до 40°С и выше, длительностью
лихорадки более 4-5 дней и распространенным
местным процессом (Э.А. Гальперин, P.P.
Рыскинд, 1976).
По
характеру распространенности местных
проявлений: локализованную
(в
одной анатомической области), блуждающую
(захватывает
несколько анатомических областей, но
связанных с основным очагом), метастатическую
(процесс
возникает на нескольких участках,
отдаленных друг от друга).
В
зависимости от кратности заболевания
выделяют:
первичную,
повторную (случаи
заболевания через несколько лет после
предыдущего заболевания), рецидивирующую
(случаи
повторного заболевания через 3-4 месяца;
рецидив заболевания возникает, как
правило на одном и том же месте).
В
течении
заболевания выделяют
3 основных периода: инкубационный,
период клинических проявлений,
выздоровление. Инкубационный
период — от нескольких часов до 3-5-7 дней.
Заболевание, как правило, начинается
остро. В первые сутки превалируют
симптомы интоксикации: головная
боль, потрясающий озноб, слабость,
температура тела повышается до 39-40°С,
реже отмечается тошнота и рвота. При
выраженной интоксикации больные вялы,
заторможены, сознание может затемняться,
появляется бред.
Эритематозная
форма характеризуется
гиперемией (эритемой) пораженного
участка кожи, которая четко отграничена
от окружающих тканей, имеется отек и
инфильтрация тканей. При пальпации кожа
в очаге воспаления горячая на ощупь,
резко болезненная, напряжена. Границы
патологического очага четкие, имеют
вид зубцов или языков пламени. Краснота
чаще появляется в области носа и
сопровождается зудом, отеком, жжением
и болями. При надавливании краснота
полностью не исчезает. Края эритемы
валикообразно приподняты и имеют
фестончатые очертания. Воспалительный
процесс может захватить все лицо и
распространиться на волосистую часть
головы шею и затылок. Микроскопически
обнаруживается
серозное воспаление дермы,
преимущественно ее ретикулярного
(сетчатого) слоя и подлежащей клетчатки.
На
фоне эритемы через несколько часов (или
несколько суток) появляются пузыри
(буллы),
которые
содержат серозную жидкость. Возникает
эритематозно-буллезная
форма рожистого
воспаления. Микроскопически серозный
экссудат содержит нейтрофилы и лимфоциты.
Имеется гиперемия, кровоизлияние,
лимфостаз, тромбоз вен, отек тканей,
стенки сосудов инфильтрированы
нейтрофилами. В эпидермисе над этим
участком имеется десквамация и нерезкий
паракератоз.
При
эритематозно-геморрагической
форме
на фоне эритемы появляются геморрагии.
В дальнейшем наблюдается
фибринозно-геморрагический выпот и
образуются пузыри. Наличие пузырей
характерно для буллезно-
геморрагической формы рожи.
Микроскопически
на
этой стадии экссудат булл мутнеет
вследствие накопления в жидкости
нейтрофилов, а пузыри превращаются в
пустулы. Экссудат имеет геморрагический
характер, иногда с примесью фибрина.
На
слизистых оболочках полости рта, зева,
глаз и других локализаций рожа возникает
как первично (чаще), так и вторично, т.е.
при переходе воспалительного процесса
с соседних областей. На слизистой
оболочке щек появляется эритема, четко
отграниченная, отечная и болезненная.
Поверхность эритемы покрывается мелкими
пузырьками, которые быстро лопаются и
появляются поверхностные дефекты. Чаще
поражается слизистая оболочка зева,
где определяется интенсивная краснота
и резко выраженные явления ангины
(эритематозная ангина), иногда могут
образоваться пузыри или сопровождаться
некрозом, редко осложняться заглоточным
абсцессом. Рожистый ринит сопровождается
болями, высокой температурой и припуханием
регионарных лимфатических узлов (шейный
лимфаденит). Слизистая оболочка гортани
чаще всего поражается вторично, т.е.
переходит с корня языка. Опасность этого
осложнения заключается в возможности
развития быстро нарастающего отека
гортани и асфиксии.
Осложнениянаблюдаются
в 3-5% случаев. Рожистое воспаление может
осложниться развитием язв, некрозов,
абсцессов, флегмон, тромбофлебитом и
даже сепсисом.
В
результате закупорки и облитерации
лимфатических сосудов возникает
нарушение лимфооттока и, как следствие,
лимфостаз.
Разрастание
соединительной ткани приводит к развитию
лимфедемы лица (губы, щеки, подглазничной
области и др.). Данное заболевание другими
специалистами называется слоновостью.
Термин
«слоновость»
впервые
встречается у А. Цельса. В последние
годы появились попытки заменить этот
термин (в стоматологии) таким термином,
как «лимфедема»,
а
в других областях медицины — «лимфостаз».
Хотя
в литературе указывают, что использование
последних терминов нельзя признать
обоснованным, т.к. обозначаемые ими
процессы являются лишь начальными
звеньями этого заболевания. Считаю, что
для челюстно- лицевой хирургии в большей
степени применим термин «лимфедема».
Различают
3 формы лимфедемы: транзиторная
(начальная,
длится до 6 месяцев), лабильная
(длится
от 6 месяцев до 1 года), стабильная
(постоянное
увеличение).
По
клинической
симптоматике лимфедему
подразделяют на 3 стадии, которые
представляют последующие степени
патологического процесса в зависимости
от его продолжительности. Это мягкая,
смешанная и
твердая.
В
начальной стадии заболевания (мягкая
форма) отмечается
лимфостаз и разрастание соединительной
ткани между жировыми дольками и внутри
долек подкожного жирового слоя. Пораженные
ткани приобретают тестоватую консистенцию.
Отек тканей имеет преходящий характер.
Кожа в цвете не изменена, подвижная,
берется в складку. После надавливания
на коже остаются углубления. В дальнейшем
мягкие ткани приобретают плотность,
т.е. характерно чередование мягких и
твердых участков (смешанная
форма). При
развитии твердой
формы кожа
обычного цвета (может быть несколько
бледной), утолщена, в складку собирается
с трудом (малоподвижна), при надавливании
на ней ямок не остается. Эта стадия
характеризуется замещением подкожной
жировой клетчатки фиброзной тканью
(фибредема), утолщением и склерозированием.
Дифференциальная
диагностикапроводится
на основании данных анамнеза и результатов
объективного исследования. Специфические
лабораторные методы диагностики не
разработаны.
Полиморфная
экссудативная эритема сопровождается
несколькими видами высыпаний первичных
элементов: эритематозными пятнами,
папулами и пузырями. Эритематозные
пятна из-за периферического роста
увеличиваются в диаметре, центральная
часть их западает и приобретает темно-
красный цвет с синюшным оттенком, а
возвышающий периферический валик
отличается более ярким розово- красным.
Поэтому элементы сыпи приобретают
двухконтурную окраску, а иногда и
кольцевидную форму. В центре эритематозных
пятен (напоминающих волдырь) могут
образоваться пузыри, которые имеют
полушаровидную форму, что зависит от
небольшого количества экссудата. Сыпь
имеет наклонность к симметричному
расположению.
Опоясывающий
лишай (herpes
zoster)
нередко сопровождается высокой
лихорадкой, резко выраженным болевым
синдромом, головной болью, болями по
ходу нервных стволов. На эритематозном
фоне (по ходу нервов) высыпают группами
пузырьки с серозным содержимым Эритема
и пузырьки напоминают рожу. Через 5-7
дней эритема бледнеет, на месте пузырьков
образуются эрозии, которые покрываются
корочкой. Последние отпадают через 2-4
недели, оставляя после себя гипер- или
депигментированные пятна.
Простой
пузырьковый лишай (herpes
simplex)
характеризуется высыпанием одного или
группы пузырьков на эритематозном
(гиперемированном) основании. Высыпанию
предшествует покалывание, зуд, жжение.
Содержимое пузырьков быстро мутнеет.
Пузырьки ссыхаются в корочку, под которой
медленно происходит эпителизация.
Эволюция длится 5-7 дней, заболевание
склонно к рецидивам, часто с одной и той
же локализацией.
Красная
волчанка, или
эритематоз
(lupus
erythematodes).
Выделяют несколько форм заболевания,
которые необходимо дифференцировать
с рожей. Это дискоидная, диссеменированная
и симметричная формы. При первых двух
формах заболевания появляются округлые
эритематозные пятна, увеличивающиеся
по периферии, сливающиеся между собой.
Пятна обычно располагаются асимметрично.
На поверхности пятен образуются сухие
белые или серые чешуйки. Скопление
их обычно находится в центральной части,
а периферия представлена бледно-
красной полоской, свободной от чешуек.
По мере эксцентрического роста бляшки
центральная ее часть западает и
развивается депигментированная рубцовая
атрофия серого цвета, а по периферии —
зона гиперкератоза различной ширины,
окруженная бледно- красным валиком
папулезного инфильтрата. Валик покрыт
чешуйками и окаймлен узким эритематозным
венчиком.
При симметричной
красной волчанке (стойкой центробежной
эритеме) возможно расположение
эритемы только на щеках или только на
спинке носа («бабочка без крыльев»).
Пятна безболезненные, границы четкие,
поверхность покрыта чешуйками. В центре
пятен имеется атрофия, периферия
эритемы не изменяется и на ней встречаются
телеангиэктазии.
Кожная
форма сибирской
язвы напоминает
рожу. Заболевание начинается с появления
красной, слегка возвышающейся папулки,
которая спустя несколько часов
превращается в зудящий пузырек
диаметром около 3 мм, который содержит
прозрачную жидкость. При срывании
пузырька обнажается темное дно, вытекает
жидкость, образуется зона некроза, а
далее струп. Кожа вокруг струпа отечная,
появляются вторичные пузырьки, которые
напоминают жемчужины. Часто пузырьки
образуют венчик вокруг струпа, который
становится черным, быстро чернеет,
принимая цвет угля. Вокруг струпа большой
отек тканей. Диагноз сибирской язвы
подтверждается бактериологическим
исследованием.
Сифилис
во
вторичном периоде характеризуется
эритематозной ангиной. В отличие от
рожи ангина при сифилисе не сопровождается
токсикозом, субъективных симптомов
нет, умеренное увеличение миндалин,
одновременное высыпание розеол и папул
на коже, положительные серологические
реакции.
Микробная
экзема характеризуется
вторичной экзематизацией кожи,
обусловленной стрептококковой и
стафилококковой инфекцией. Сформировавшийся
очаг микробной экземы представляет
собой воспалительное эритематозно-сквамозное
поражение кожи с выраженной экссудацией.
Дерматиты,
которые
возникают при укусах насекомых,
воздействия токсических (химических)
веществ и других факторов. На коже
возникает эритема, на месте которой
появляются зудящие волдыри, отечные
папулы, а иногда пузырьки. При присоединении
инфекции -пустулы.
Лечениезависит
от формы заболевания, степени интоксикации
и характера локальных проявлений.
В комплексе лечебных
мероприятий ведущее место занимает
антибиотикотерапия, а также
гипосенсибилизирующее, общеукрепляющее
дезинтоксикационное (по показаниям) и
местное лечение (см. главу 11 данного
руководства). Больных рожистым воспалением
следует госпитализировать в стационар.
Прогнозпри
роже благоприятный. У больных пожилого
и старческого возраста возможно развитие
осложнений (см. ранее), которые могут
представить угрозу для жизни. Летальность
составляет 0,2-0,5% (Э.А. Гальперин, P.P.
Рыскинд, 1976).
Профилактикавключает
мероприятия, направленные на предупреждение
передачи инфекции от больного
окружающим лицам. Заключается в ликвидации
входных ворот инфекции -ссадин, эрозий
и др., а также повышения резистентности
кожи (при помощи физиотерапевтических
методов, общеукрепляющей терапии и
др.). При рецидивах эффективна
бициллинопрофилактика. Рекомендуется
диспансерное наблюдение за больными,
которые перенесли рожистое воспаление
и страдающими ее рецидивами.
