Секреторное воспаление среднего уха у ребенка

 К распространенным заболеваниям ушей в возрасте 2-8 лет относят секреторный отит. Холодный период года — популярное время для развития патологии: вирусные инфекции, сниженная температура и низкий иммунитет дают толчок для возникновения болезни. Поскольку без адекватной терапии секреторный отит ведет к необратимой утрате слуха, своевременная диагностика и лечение позволяют избежать осложнений и присоединения вторичной инфекции.
К распространенным заболеваниям ушей в возрасте 2-8 лет относят секреторный отит. Холодный период года — популярное время для развития патологии: вирусные инфекции, сниженная температура и низкий иммунитет дают толчок для возникновения болезни. Поскольку без адекватной терапии секреторный отит ведет к необратимой утрате слуха, своевременная диагностика и лечение позволяют избежать осложнений и присоединения вторичной инфекции.
Что такое секреторный отит
По месту локализации отиты делят на 3 формы: внутренний, средний и наружный. К средней относят секреторный отит — патологию, связанную с избыточным образованием и застоем экссудата в среднем ухе. При нормальном функционировании органа слуха жидкость продуцируется эпителиальным покровом и выводится посредствам евстахиевой трубы наружу через нос. Но если проходимость слуховой трубы снижается по причине аденоидных вегетаций, полипозных разрастаний или раковых образований, экссудат не выходит наружу, а застаивается в полости среднего уха, вызывая воспаление и чрезмерную секрецию. Так развивается секреторный отит у ребенка.
При подключении к воспалению евстахиевой трубы патология распространяется на барабанную перепонку, что ведет к снижению слуха. Отит секреторный относят к негнойным заболеваниям, но ведущим к необратимой утрате слуха в случае несвоевременного лечения.
Выделения в начале заболевания — жидкие, загустевающие по мере развития патологии. Вентиляция в слуховой трубе нарушается, в барабанной области образовывается отрицательное давление: перепонка и слуховые косточки постепенно утрачивают функционал. Через полгода больной ощущает снижение слуха, прогрессирующее со временем. Если в указанный период не обратится к отоларингологу, воспаление уменьшается, но необратимые изменения в органе слуха провоцируют тугоухость, не подлежащую консервативной терапии.
Секреторный отит у ребенка на первых порах сложно поддается диагностике. Родители не замечают проявлений болезни, поскольку она действительно проходит бессимптомно, а повышенная температура и жалобы на ушную боль у малыша редки. По этой причине 80% случаев выявления патологии происходит в запущенной стадии. По сравнению с клинической картиной у взрослых, секреторный отит у детей в 8 случаях из 10-и развивается незаметно. Потому на первое место выходят диагностические мероприятия, способные установить секреторный отит у детей до того, как потребуется хирургическое вмешательство для излечения.
Рассмотрим подробно причины появления патологии.
 Что такое секреторный отит.
Что такое секреторный отит.
Почему развивается заболевание
Чаще всего патологии подвержены дети 2-8 лет по причине не до конца сформировавшихся компонентам слухового аппарата:
- евстахиева труба у малышей не длинная и узкая, что затрудняет перемещение экссудата;
- иммунитет ребенка слабее взрослого, вследствие чего инфицирование происходит быстрей;
- до 14 лет миндалины детей подвержены частым воспалениям (аденоидит), что приводит к сужению просвета евстахиевой трубы;
Кроме указанных выше предпосылок, секреторный отит у взрослых и малышей вызывают такие особенности:
- аллергические проявления, продуцирующие гиперемию эпителия среднего уха и ускоряющие выработку экссудата;
- воспаления носо — и ротоглотки (синусит, фарингит, ринит, тонзиллит);
- образования на эпителиальной ткани носовых проходов (полипы, рубцы, опухоли);
- хронические заболевания слуховой трубы, приведшие к снижению ее проходимости;
- врожденные деформации евстахиевой трубы;
- искривления носовой перегородки (по причине травм или перенесенных операций);
- патология “волчья пасть”;
- вынужденное пребывание, в положении лежа, приводящее к легкому инфицированию среднего уха;
- частый контакт с водой, способствующее попаданию воды в ушные проходы, и ведущее к развитию двухстороннего секреторного отита;
- пониженная резистентность и неблагоприятные условия окружающей среды (слабая экология).
Отоларингологи не пришли к единому мнению, провоцирует ли секреторный средний отит инфекционный агент. С одной стороны, бактериологический посев ушных выделений не выявил инфекционных провокаторов и не гнойная форма заболевания указывает на их отсутствие. С другой — доказано, что активность адено- и риновирусов, а также стрептококков способна породить патологию.
 Синусит — одна из причин болезни.
Синусит — одна из причин болезни.
Как распознать заболевание
Проявления болезни аналогичны для взрослых и детей и проявляются такими симптомами:
- часто проявляющаяся заложенность ушей, возникающая при изменении угла наклона головы; давление и чувство “биения” в ушах;
- ухудшение слуха при повороте головы или в положении лежа;
- чувство перемещения жидкости внутри уха при поворотах головы;
- шум в ушах, возникающий спонтанно;
- слышимость собственного голоса “внутри” уха (аутофония).
Указанная симптоматика кажется безобидной, особенно в условиях отсутствия температуры, болевого синдрома, внешних проявлений в виде обильного гноетечения. При этом в зоне поражения оказывается как одно ухо (односторонний секреторный отит), так и оба сразу (двухсторонний процесс).
Симптомы секреторного отита у ребенка теряются на фоне прогрессирующей вирусного или бактериального заболевания — тонзиллита, фарингита, ОРВИ, парагриппа. Клинические признаки указанных болезней проходят по мере выздоровления, создавая обманчивую картину полного исцеления. Но существует несколько характерных проявлений детской патологии, служащие поводом обратится к отоларингологу:
- малыш не отвечает на обращение, в разговоре слова произносятся неверно;
- ребенок регулярно просит повторить сказанное;
- учащаются просьбы к увеличению звука при прослушивании аудио, игре на развивающих компьютерах;
- не слышит просьб, если малыш и родители пребывают в разных комнатах;
- в школьных и дошкольных учреждениях учащаются жалобы на ответы “невпопад”.
Конечно, указанные выше симптомы не всегда указывают на патологию и в ряде случаев характеризуют индивидуальные особенности поведения ребенка. Потому родителям важно удостоверится, что признаки не подтверждают снижение слухового взаимодействия с окружением. Для этого необходима врачебная диагностика, поскольку часть симптомов сложно установить самостоятельно (к примеру, даже явную аутофонию малыш вряд ли пояснит родителям).
 Шум в ушах.
Шум в ушах.
Стадии болезни
В развитии заболевания отоларингологи описывают 4 стадии:
- катаральная (до 30 дней): проявляется гиперемией эпителиальной ткани евстахиевой трубы, анатомические особенности которой у ребенка способствуют сужению проходимости устья и застаиванию отделяемого внутри; воспалительный процесс затрагивает барабанную перепонку; больные ощущают некоторое ухудшение слуха и внутренние щелчки при глотании;
- секреторная (10-12 месяцев): отекшая слизистая продуцирует жидкий экссудат, покрывающий слуховые косточки и мешающий проводить звуковолны; под давлением жидкости барабанная перепонка выпячивается и растягивается, вызывая шум и ощущение давления в ушах; у малышей 2 стадия при двухстороннем отите вызывает повышение температуры до уровня фебрильной, раздражительность и нервозность, у взрослых — заметное ухудшение слуха;
- мукозная (1-2 года): анатомия слуховой (евстахиевой) трубы не позволяет вывести большое количество экссудата, от чего он прорывается сквозь барабанную перепонку; больной в 3-ей стадии ощущает облегчение — проходит головная боль, пропадает шум в ушах, исчезает излишнее давление, появляется ошибочное суждение, что болезнь отступает; но внезапно возникает сильная боль в ушах, слуховое восприятие ухудшается;
- фиброзная (больше 2х лет): завершающая стадия, характерная истечением отделяемого из среднего уха, образованием стяжек между слуховыми косточками, рубцеванием места разрыва барабанной перепонки; у заболевшего отмечают 2-3 стадию потери слуха.
При обращении к отоларингологу он устанавливает дополнительные признаки болезни у ребенка, не доступные для самодиагностики:
- барабанная перепонка истончена и растянута так, что практически незаметна (2-3 стадия);
- спайки и рубцы на перепонке, указывающие на предшествующий разрыв (4 стадия);
- отделяемое негнойного происхождения;
Убедившись, что симптоматика указывает на секреторный отит у малыша, отоларинголог назначает лечение, опираясь на результаты диагностики и оценку анамнеза ребенка.
Лечение секреторного отита у детей
Терапия заболевания подразумевает применение:
- медикаментозного лечения;
- физпроцедуры;
- хирургическое вмешательство;
- народные средства.
Медикаментозное лечение
Производится под контролем отоларинголога после установления диагноза. Главные цели лечения:
- выявить причину, спровоцировавшую секреторный отит, и устранить ее в кратчайшие сроки;
- восстановить слуховые функции путем уменьшения выделения секрета и снижения внутриушного давления;
- извлечение отделяемого из ушных полостей;
Медикаментозные предписания результативны в случае ранней диагностики заболевания у детей, когда оно не перешло в хроническую форму. В этом случае эффективно применяют:
- назальные деконгестанты (средства, способствующие сужению сосудов и снятию гиперемии покровов слуховой трубы) — 0,05% раствор ксилометазолина, Фенилэфрин, Ксимелин, Длянос, Нафтизин, Галагозин;
- ушные капли, снимающие болевой синдром и выступающие в качестве антисептиков — Отинум, Софрадекс, Отипакс, Анауран;
- муколитики, разжижающие экссудат — Ацетилцистеин, Ацетал, Асиброкс;
- антибактериальная терапия при возникновении гнойного отделяемого — Амоксициллин, Фенспирид, Бисептол, Отофа;
- иммуномодуляторы — Деринат, Анаферон, Дибазол.
- противовирусные препараты — Инфлювак, Имудон.
Терапевтический протокол подлежит строгому исполнению даже при положительной динамике: отменять назначения, заменять лекарства или применять самостоятельно — запрещено.
 Медикаментозное лечение.
Медикаментозное лечение.
Физиотерапия
Демонстрирует хорошие результаты при условии комбинирования с медикаментозными предписаниями. Среди применяемых способов результативные при секреторном отите у детей следующие:
- электро- и фонофорез;
- терапия лазером на поврежденное ухо;
- инфракрасное излучение;
- электромассаж устья слуховой трубы;
- продувание евстахиевой трубы по методу Политцера;
- промывание ушных проходов теплым раствором перекиси водорода;
Хирургическое вмешательство. Рекомендуют при отсутствии положительной динамики от консервативного лечения или при установлении секреторного отита 4-ой стадии (разрастание фиброзной ткани). Для этого через тонкий зонд в полость трубы вводят физраствор под давлением, что способствует вымыванию слизистого экссудата. При необходимости в барабанную полость вводят лечебные препараты по схожей методике (Диоксидин, Трипсин, Лидаза). В крайнем случае, отоларинголог искусственно прокалывает барабанную перепонку, устанавливая временный дренаж, позволяющий свободному истечению выделений. Освобожденную полость обрабатывают антисептиками и антибиотиками.
Если идентифицировано заболевание в запущенной форме со стойким снижением слуха, производят оперативное вмешательство по удалению спаек на барабанной перепонке. При нарушении функционирования слуховых косточек, их иссекают и заменяют искусственными. Удаление атипичных разрастаний лимфоидной ткани и инородных образований слизистой способствуют улучшению состояния ребенка.
Народные средства. Характеризуются поддерживающими и профилактическими функциями и не выступают как самостоятельные методики лечения. К популярным манипуляциям относят:
- промывание ушных проходов перекисью водорода: процедуру проводят как стационарно, так и дома, принцип действия основан на свойствах перекиси растворять ушные выделения; для получения эффекта в каждое ухо вводят 2 мл перекиси, дожидаясь полного прохождения реакции (раствор в ухе перестает шипеть и пениться);
- при отсутствии гнойного экссудата применяют примочки с теплой водкой: действие температуры разжижает секрет и способствует его отходу;
- аналогичным эффектом обладают аппликации отваров лекарственных трав: марлю, смоченную теплым отваром, прикладывают к больному уху до остывания;
- закапывание ушей соком алоэ, каланхоэ, водно-медовым раствором, прополисом (последние средства допустимы при отсутствии аллергии на продукты пчеловодства);
Перед использованием народных методик необходима консультация с отоларингологом: температурное воздействие недопустимо при подозрении на гнойную форму отита. Кроме того, повышение температуры локально при секреторном отите способствует повышению продуцирования слизи и усилению гиперемии слизистых покровов.
Опираясь на вышесказанное, в зависимости от стадии болезни ЛОР-специалист разрабатывает индивидуальный протокол лечения. При отсутствии позитивной динамики выполняют повторную диагностику для выявления этиологии патогена.
 Терапия лазером на поврежденное ухо.
Терапия лазером на поврежденное ухо.
Прогноз
При своевременном обнаружении патологии и адекватной терапии улучшение состояния наблюдают через 5-8 дней. Полное выздоровление ожидается через 2-4 недели: восстанавливается слух, прекращается отход экссудата.
Осложнения
Распространенные осложнения секреторного отита вызваны неправильным лечением или его отсутствием. К ним относят:
- переход болезни в хроническую форму с длительными периодами ремиссии;
- при присоединении бактериальной инфекции развитие отита гнойной формы;
- разрыв барабанной перепонки;
- мастоидит и менингит;
- абсцесс мозга;
- разрушение слуховых косточек и необратимая потеря слуха;
 Мастоидит.
Мастоидит.
Профилактические мероприятия
К основным правилам недопущения патологии относят:
- профилактика заболеваний верхних дыхательных путей;
- соблюдение гигиены ушных проходов;
- повышение резистенции детского организма путем принятия витаминно-минеральных комплексов, развития навыков закалки, ведения активного образа жизни;
- вследствие сложности идентификации секреторного отита у детей рекомендованы регулярные профилактические осмотры у отоларинголога, особенно при частых жалобах ребенка на заложенность ушей.
Помните: заболевание излечимо на любой стадии, но чем раньше начата терапия, тем результативней будет лечение. А предупредить патологию профилактическими методиками намного проще, чем излечить.
Что такое секреторный отит? Ответ на этот вопрос можно найти в видео.
Загрузка…
Секреторный отит считается детским заболеванием. У взрослых болезнь встречается редко, но протекает тяжело. Отит — основная причина развития тугоухости. Причем заметные последствия возникают не сразу. Лечение этого заболевания должно проводиться под руководством врача.
Что такое секреторный отит
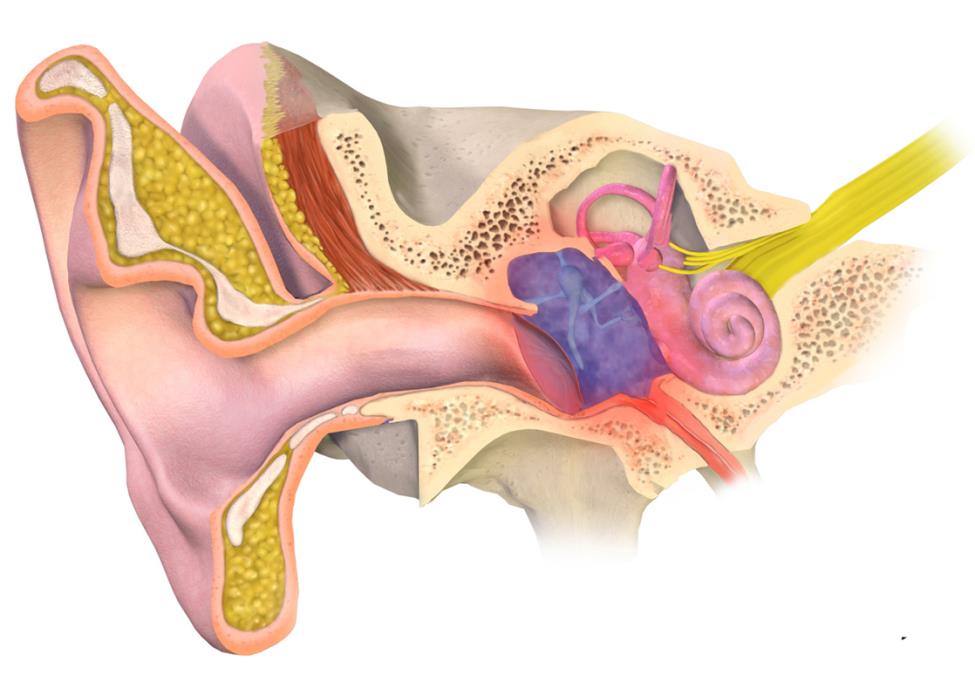
В ухе человека находится евстахиева труба, которая выполняет функцию обмена воздуха между окружающим миром и средним ухом. При развитии в ней инфекции и появлении застоя ухудшается слух.
Секреторный отит — заболевание среднего уха с выделением негнойного секрета. Для этого заболевания характерно незаметное снижение слуха и отсутствие ярко выраженных болевых ощущений. Такая форма заболевания не деформирует барабанную перепонку.

Выделения вначале болезни довольно жидкие и не всегда заметные, по мере прогрессирования заболевания они становятся вязкими. Если отит сразу не заметить, то через шесть месяцев снижение слуха становится ощутимым. При отсутствии лечения через два года происходят необратимые последствия и слух восстановить невозможно.
Симптомы
Секреторный средний отит проходит три стадии развития:
- острый длится до трех недель;
- подострый — до двух месяцев;
- хронический — более двух месяцев.
У детей отит развивается чаще всего на фоне инфекций носоглотки. При лечении основного заболевания он чаще всего исчезает, но это происходит не всегда.
Заболевание может быть односторонним или двухсторонним. Признаки развития отита у детей и взрослых одинаковые:
- постоянная заложенность или давление в ушах;
- снижение слуха, которое зависит от положения головы;
- шум в ушах при движении;
- при разговоре больной слышит собственный голос.
Эти симптомы сложно увидеть у маленького ребенка, который не умеет разговаривать или не может объяснить, что происходит с ним. Задача родителей — обратить внимание на любые выделения из ушей, которых ранее не было. Даже если через пару дней все прошло, то показать ребенка отоларингологу не будет лишним. Прекращение выделений может говорить о развитии хронического процесса. При появлении острого секреторного отита нет типичных проявлений воспаления, таких как боль и повышение температуры тела.

Причины заболевания
Секреторный отит у ребенка развивается чаще всего до шести лет. Факторы, располагающие к возникновению отита:
- Евстахиева труба у детей узкая и короткая, в ней легче развиваться инфекции.
- Иммунитет детей несовершенен.
- Появление аденоидов в носоглотке создает механическое воздействие и снижает просвет евстахиевой трубы.
Причины, которые влияют на появление секреторного отита:
- физические деформации мягкого неба или другие болезни полости рта;
- операции на носоглотке;
- врожденные или приобретенные искривления носовой перегородки;
- опухоль и киста в носоглотке;
- нарушения в развитии строения уха;
- хроническое воспаление уха, носа или глотки;
- ослабление иммунитета;
- плохие экологические факторы;
- острая бактериальная или вирусная инфекция, развивающаяся в носоглотке;
- аллергические реакции.
Риск развития отита увеличивает перепад давления при взлете и посадке самолета или при погружении под воду.

Особенности заболевания
Секреторный отит у детей является заболеванием, на которое дети не жалуются. По этой причине родители обращаются к врачу, когда выявляют нарушение слуха. Если отит развивается с одной стороны, то снижение слуха почти незаметно. Критерии, на которые следует обращать внимание, чтобы не пропустить секреторный отит:
- ребенок не разговаривает в возрасте трех лет;
- в речи много неправильных слов;
- часто переспрашивает;
- не реагирует на негромкую речь;
- просит увеличить громкость;
- не отзывается из другой комнаты;
- невнимателен на занятиях.
Все симптомы развития отита неспецифичны, но родителям стоит обратить на них внимание, если ранее их не было. Консультация специалиста поможет выяснить причину.

Отит у взрослых
Секреторный отит у взрослых встречается довольно редко. Это коварное заболевание опасно тем, что люди теряют бдительность и не проверяются у отоларинголога даже при наличии симптомов. Шум в ушах списывают на давление, выделения из ушей игнорируют.
Боль, повышение температуры и дискомфорт также отсутствуют. Основной причиной появления болезни у взрослого человека считается снижение защитных сил организма. Поэтому лица пожилого возраста подвержены ей чаще, чем все остальные.
При прогрессировании болезни снижается слух, что списывают на возрастные изменения. При запущенных случаях или двустороннем отите человек почти ничего не слышит. Для предотвращения болезни у взрослых рекомендуется проходить регулярные медицинские осмотры. При появлении звуков, которых ранее не было, следует обратиться к врачу.
Диагностика
Выявить секреторный отит у ребенка может врач-отоларинголог. Вначале проводится опрос пациента или его родителей с целью выявления жалоб и срока заболевания. На этом этапе врач уже может предположить развитие отита. Для постановки диагноза проводятся следующие манипуляции:
- осмотр ушей на определение состояния барабанной перепонки, количества жидкости и состояния среднего уха;
- осмотр носоглотки;
- определение уровня слуха;
- импедансометрия;
- отоакустическая эмиссия.
Появилась тенденция к учащению случаев двухстороннего секреторного отита у детей. Это связано с несовершенством иммунной системы и бесконтрольным приемом антибиотиков.
Лечение медикаментами
Метод лечения секреторного отита выбирается исходя из стадии заболевания, выраженности симптомов, причин и общего состояния пациента. Современная медицина приветствует консервативное или оперативное вмешательство.
Терапия отита заключается в восстановлении слуха у пациента. При постоянных рецидивах секреторного отита возможно оперативное лечение для искусственного выведения скопившегося секрета.
Использование медикаментов — основной способ лечения. Если отит спровоцирован бактериальной инфекцией, то показана антибиотикотерапия. Основная форма лекарств — капли в уши. Дополнительно врач назначает препараты для ускорения выздоровления:
- антигистаминные препараты, которые снимают отек;
- препараты для восстановления секреторной работоспособности уха;
- при заложенности носа — сосудосуживающие капли, чтобы нормализовать давление носа и ушей;
- при стойком снижении иммунитета у взрослых возможен прием иммуностимуляторов.
При необходимости назначают продувание слуховой трубы. При ярко выраженном отеке, для восстановления слуха и предотвращения дополнительного инфицирования используют следующие процедуры:
- физиопроцедуры с глюконатом кальция;
- ультразвуковые процедуры;
- лечение инфракрасным излучением;
- лазерное воздействие.
Хирургическое лечение отита
Если консервативные методы не приносят результата, то прибегают к хирургическому вмешательству. Как правило, сложности при лечении отита возникают при наличии аденоидов, полипов или искривлении перегородки. В остальных случаях медикаментозное лечение производит положительный эффект.
Операции проводятся в условиях стационара под наркозом. Во время операции удаляется густое содержимое и восстанавливается секреторная функция.
Основные методики хирургического лечения:
- Тимпанотомия используется для вскрытия барабанной перепонки. Сочетается с шунтированием среднего уха. Метод применяют при большом накоплении отделяемого и невозможности удалить другим способом. Позволяет очистить среднее ухо и снизить вероятность рецидивов.
- Миринготомия требуется для восстановления давления в барабанной перепонке. Способ удаляет жидкость из среднего уха. При лечении секреторного отита у ребенка применяется только в случае сильного отека или осложнений. Благодаря этой процедуре можно избежать разрыва барабанной перепонки.
- Тимпанопункция — прокол барабанной перепонки для диагностики возбудителя или с лечебной целью. Такой метод не вызывает нарушения со стороны среднего уха. При секреторном отите используется редко и с диагностической целью.
Народные средства
В борьбе с секреторным отитом можно использовать народные средства, которые обеспечивают лучший эффект в совокупности с медикаментами. При этом у пациента не должно быть аллергии на препарат. Запрещается прогревать больное ухо, чтобы не спровоцировать активное развитие бактерий. Перед применением народных средств следует получить консультацию врача.
Наилучший результат в лечении отита приносят следующие рецепты:
- Выжать сок алоэ из охлажденного листа и делать примочки ежедневно.
- Измельчить листок каланхоэ, завернуть в марлю и подержать в ушной раковине в течение 30 минут.
- Смешать две части воды и одну часть меда. Закапывать в больную ушную раковину один раз в день.
- Настойкой прополиса смочить ватный тампон и засунуть в больное ухо. Лечь следует на здоровую сторону. Держать тампон не менее пяти минут.
- Измельченные листья свежей мяты заливают половиной стакана водки и настаивают неделю. После процеживания можно использовать для компрессов на пораженное ухо.
- Сок свеклы закапывать в ухо по две капли три раза в день.
- Измельченные листья зверобоя заливаются 100 мл воды. Делается ежедневно компресс. Не рекомендуется применять детям.
- Кусочек чеснока, вложенный в ухо, помогает при большом скоплении отделимого.
- Отвар чистотела обладает антимикробными свойствами и используется при любых видах отита.
- Настойка календулы применяется для компрессов два раза в день.
Осложнения
Коварность данного заболевания заключается в том, что его сложно определить на начальной стадии. Лечение двустороннего секреторного отита у ребенка начинается в тот момент, когда малыш уже плохо слышит, то есть наступает мукозная или фиброзная стадия отита. Скопившаяся жидкость становится густой и отток совсем прекращается. При этом шум в ушах может снизиться.
Осложнения в результате отита проявляются в потере слуха. Чем меньше малыш, тем сложнее диагностировать заболевание и тем выше риск развития тугоухости. При запущенном отите и отсутствии лечения начинаются необратимые процессы, а слух пропадает навсегда.
Профилактика
Для профилактики секреторного отита следует соблюдать такие правила:
- регулярно проходить медицинские осмотры в детских садах и школах, взрослым тоже проходить профосмотры и диспансеризацию;
- вести активный образ жизни, заниматься спортом;
- правильно питаться, при необходимости принимать витаминные комплексы;
- при наличии нарушений евстахиевой трубы избегать перепадов давления;
- не переохлаждаться;
- носить головной убор, беречь горло;
- в период эпидемии избегать мест массового скопления людей;
- при купании в водоемах использовать средства защиты для ушей;
- санировать носовую и ротовую полость;
- своевременно проводить лечение ринита, гайморита, ангины и других инфекционных заболеваний;
- после купания в открытых водоемах закапать в уши антисептик;
- для чистки ушей не использовать ватные палочки и острые предметы.
Профилактика отита не дает гарантии, что человек не заболеет, но снижает риск развития недуга.
