Симптомы при воспалении височной кости
Воспаление височной кости на томограммах
а) Острый отомастоидит. Острый средний отит и мастоидит — это клинические диагнозы. Вначале процесс характеризуется неспецифичным диффузным и гомогенным затенением барабанной полости и клеток сосцевидного отростка. При отсутствии срочного лечения инфекционного воспаления, начинается некроз стенок клеточной системы, ведущей к образованию слияний очагов и абсцедированию.
Нагноение может разрушать кортикальный слой сосцевидного отростка и приводить к субпериостальным абсцессам различной локализации. Если имеется дегесценция или деструкция костной стенки под сигмовидным синусом, могут развиваться внутричерепные осложнения, такие как эпидуральный или интрамедулярный абсцессы, тромбоз сигмовидного синуса, перисинуозный абсцесс.
В случае подозрения на внутричерепные осложнения должны выполняться КТ и МРТ с контрастированием вовлеченных внутричерепных структур и мест распространения процесса из уха.
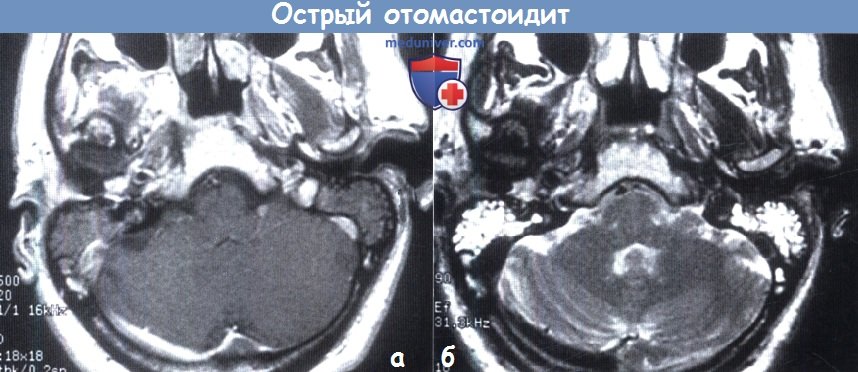
Острый отомастоидит: MPT.
А. Т1; Б. Т2. В режиме Т1 клетки сосцевидного отростка заполнены содержимым (гноем),
соответствующим сигналу более высокой интенсивности, чем просто жидкость, который становится светлее в режиме Т2.
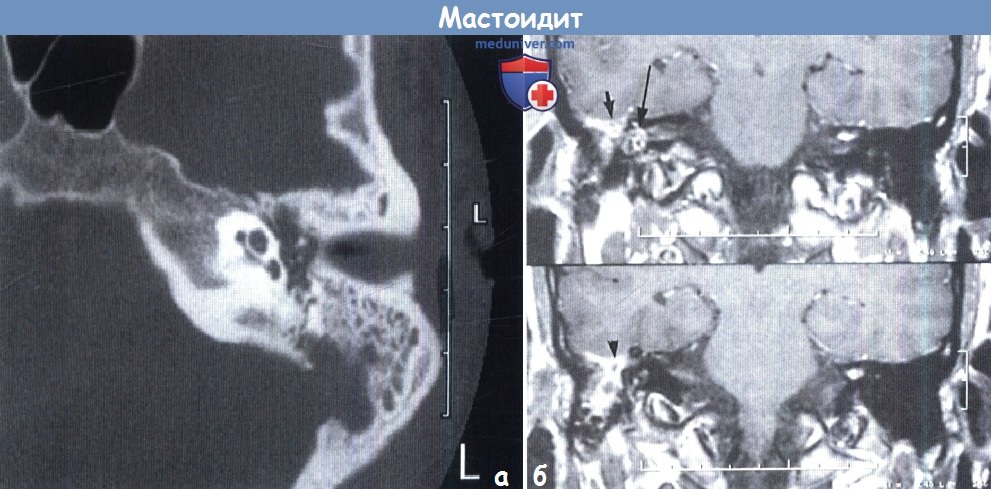
а — Острый мастоидит с перисинуозным абсцессом и тромбозом сигмовидного синуса.
Аксиальня КТ позволяет увидеть сливную полость в левом сосцевидном отростке с эрозией стенки синуса.
Отмечается затенение барабанной полости и отечность кожи наружного слухового прохода. L, левое ухо.
б — Подострый осложненный мастоидит: коронарная МРТ в режиме Т1 после контрастирования.
Усиление грануляционной тканью и абсцесс, заполняющий правый сосцевидный отросток.
Крыша частично разрушена с формированием эпидурального абсцесса (маркер).
Отмечается утолщение и усиление прилежащих мозговых оболочек (короткая стрелка) и усиление структур внутреннего уха, обусловленное острым лабиринтитом (длинная стрелка).
б) Хронический отомастоидит. Могут быть выделены два типа подострых состояний: обусловленные хронической инфекцией и имеющие туботимпанальную природу. Персистирующие инфекционные компоненты обусловлены невысокой вирулентностью микроорганизмов или развиваются при отсутствии разрешения острого воспалительного процесса.
Типичные томографические находки представлены утолщением трабекул сосцевидного отростка, негомогенным затенением воздухоносных клеток, а при отсутствии перфорации — негомогенным затенением барабанной полости. Вовлеченные воздухоносные клетки уменьшаются в размерах, а затем облитерируются. Резидуальные клетки, антрум и барабанная полость обычно заполняются грануляциями и жидкостью. Может формироваться эрозия длинного отростка наковальни.
Туботимпанальная этиология является следствием недостаточной аэрации среднего уха через слуховую трубу или обструкцией последней при воспалении слизистой оболочки. При КТ выявляют затенение барабанной полости и клеток сосцевидного отростка, уменьшение их свободного просвета, обусловленное ретракцией барабанной перепонки и сближением ее с промонториумом.
Типично склеротические бляшки не являются редкой находкой и бывают достаточно крупными, проявляясь в виде линейных отложений в барабанной перепонке и слизистой оболочке над промонториумом, или как частично обызвествление массы в аттике, часто округлые и фиксирующие цепь слуховых косточек.
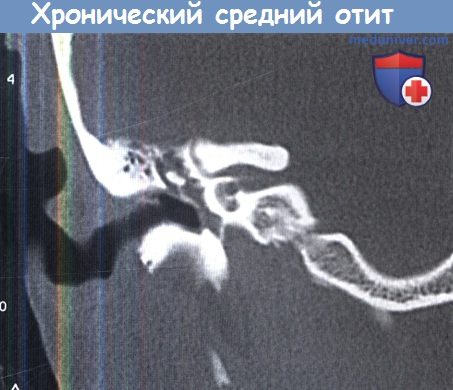
Хронический средний отит: коронарная КТ.
Барабанная полость затенена, барабанная перепонка утолщена и втянута.
в) Злокачественный некротический наружный отит. Злокачественный наружный отит представляет собой острый остеомилит височной кости, встречается у больных диабетом и иммуносупрессией, и вызывается бактерией Pseudomonas. Инфекционное воспаление начинается в наружном слуховом проходе, но распространяется с вовлечением костных стенок канала.
Патологический процесс часто затрагивает барабанную полость и сосцевидный отросток. Обычно инфекция разрушает нижнюю стенку слухового прохода на границе костной и хрящевой частей и поражает лицевой нерв в шилососцевидном отверстии. Дальнейшее прогрессирование заболевания вовлекает яремную ямку и IX, X, XI, XII ЧМН. Распространение кпереди вызывает нарушение функционирования височно-нижнечелюстного сустава.
КТ — идеальный метод диагностики вовлеченности наружного слухового прохода, среднего уха и пирамиды. МРТ предпочтительнее при поражении лицевого нерва или структур, окружающих височную кость.
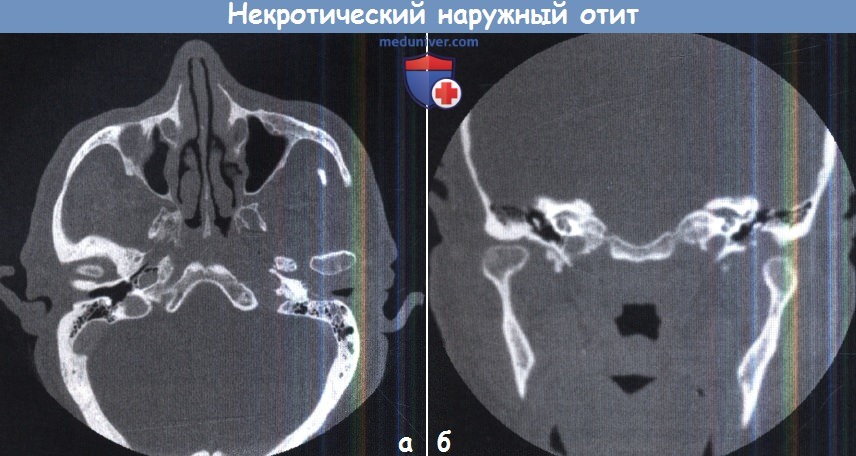
Некротический наружный отит: А. Аксиальная; Б. Коронарная проекции.
Дно и передняя стенка наружного слухового прохода разрушены инфекцией, распространяющейся в височную кость и височно-нижнечелюстной сустав.
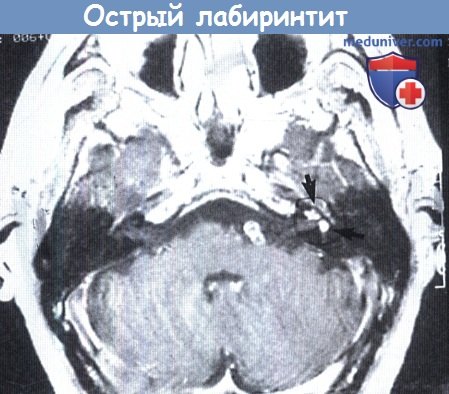
г) Острый лабиринтит. Усиление изображения внутри просвета лабиринта часто выявляется при МРТ после инфузии контраста пациентам с острым бактериальным или вирусным лабиринтитом и внезапной острой глухотой. Усиление структур внутреннего уха предположительно обусловлено повреждениями эндотелия капилляров, что ведет к нарушению гематолабиринтного барьера.
д) Хронический лабиринтит. Хронический лабиринтит может быть локализованным, вызванным фистулой костного лабиринта, и диффузным. Просвет внутреннего уха полностью или частично заполняется грануляциями или фиброзными тканями. Остит лабиринта ведет к полной или частичной костной облитерации просвета. Различные виды костной облитерации внутреннего уха могут быть выявлены при КТ, но фиброзная облитерация определяется только при МРТ. При последовательности Т2 отсутствует высокий сигнал, характерный для нормальной структуры.

Острый лабиринтит: аксиальная МРТ в режиме Т1 после контрастирования.
Отмечается значительное усиление левой улитки и преддверия (стрелка).
е) Лицевой неврит. Двустороннее усиление изображения лицевого нерва, особенно в области переднего коленца, часто определяется при МРТ выполненной с контрастированием.
Асимметричное усиление лицевого нерва, более выраженное со стороны поражения, характерно для паралича Белла и синдрома Ханта. Интенсивность усиления зависит от стадии процесса. Обычно интенсивность более высока на ранней стадии и меняется в зависимости от течения заболевания, угасая при разрешении паралича. При параличе Белла вовлеченность сегментарна и обычно ограничена передними коленами, лабиринтом и барабанными сегментами.
Мастоидальная порция вовлекается редко. При синдроме Ханта, развивающемся при опоясывающем лишае, изображение более диффузно, и часто распространяется во внутреннем слуховом проходе.
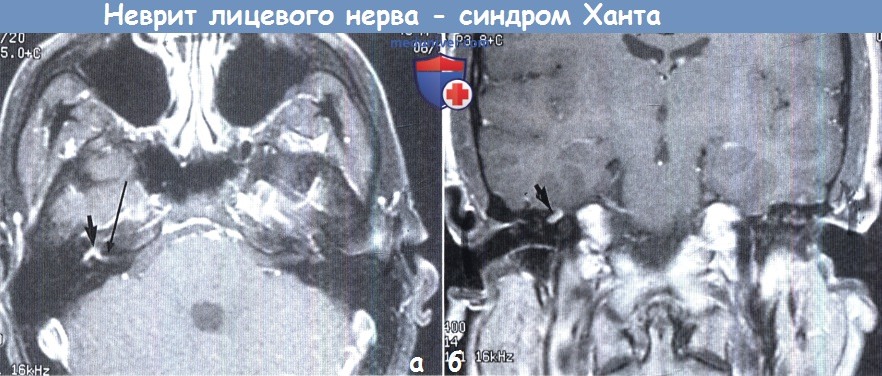
Неврит лицевого нерва (синдром Ханта): А. Аксиальная; Б. Коронарная МРТ в режиме Т1 после контрастирования.
Переднее колено, лабиринтный и проксимальный тимпанальный сегменты правого лицевого нерва усилены (короткие стрелки).
Усиление распространяется по лицевому нерву во внутренний слуховой проход (длинная стрелка).
— Также рекомендуем «Холестеатома височной кости на томограммах»
Оглавление темы «Болезни височной кости на томограммах.»:
- Воспаление височной кости на томограммах
- Холестеатома височной кости на томограммах
- Классификация опухолей височной кости
- Хемодектома височной кости на томограмме
- Шваннома височной кости на томограмме
- Менингиома височной кости на томограмме
- Гемангиома височной кости на томограмме
- Липома и киста височной кости на томограмме
- Аневризма височной кости на томограмме
- Опухоль эндолимфатического мешка височной кости на томограмме
Мастоидит – это воспаление слизистой оболочки, периоста и костной ткани сосцевидного отростка. Сосцевидный отросток является частью височной кости, внутри которого содержатся заполненные воздухом ячейки. Отросток граничит с барабанной перепонкой, именно оттуда чаще всего и распространяется инфекция. Заболевание может развиться в любом возрасте, но чаще болеют дети до 7 лет и молодые люди в возрасте 20–29 лет.
 Мастоидит — воспаление сосцевидного отростка височной кости
Мастоидит — воспаление сосцевидного отростка височной кости
Причины мастоидита
Основной причиной развития болезни является попадание микроорганизмов в сосцевидный отросток. Микрофлора при мастоидите разнообразная: гемолитический и зеленящий стрептококк, золотистый стафилококк, пневмококк, кишечная палочка, синегнойная палочка. Проникновение инфекции может произойти несколькими путями:
- отогенный – инфекция распространяется из среднего уха (при среднем отите);
- гематогенный – занесение бактерий происходит с током крови из другого очага воспаления (при сепсисе);
- травматический – проникновение инфекции через костные трещины (при ударах, ушибах и переломах височной кости, огнестрельных ранениях).
К предрасполагающим факторам, которые способствуют развитию воспаления сосцевидного отростка относятся любые иммуносупрессивные состояния: частые инфекции, переохлаждения, недостаток белков и витаминов в рационе, хронические истощающие заболевания.
Формы заболевания
По причине возникновения различают первичную и вторичную формы болезни. Вторичный мастоидит встречается чаще и развивается как осложнение среднего отита. При первичной форме воспалительный процесс развивается без предшествующего отита, например, после травмы.
По характеру течения выделяют острую и хроническую форму заболевания. Острый мастоидит встречается гораздо чаще и может осложняться переходом в хроническую форму. Хронический мастоидит может развиваться и без предшествующего острого воспаления, например, при хроническом среднем отите, однако это встречается редко.
Отдельно выделяют атипичные формы болезни, возникновение которых связано с особенностями структуры сосцевидного отростка – мастоидит Бецольда, Орлеанского, Муре, Чителли, петрозит, острый зигоматицит и др.
Стадии заболевания
Выделяют в развитии воспаления при остром мастоидите две стадии – экссудативную и пролиферативную.
Экссудативная стадия
Экссудативная (начальная) стадия характеризуется поверхностными изменениями и продолжается 7–10 дней болезни. Воспаление в экссудативной стадии затрагивает только слизистую оболочку и надкостницу, кость в воспалительный процесс не вовлекается. Слизистая оболочка отекает, отверстия ячеек закрываются и их полости заполняются экссудатом. Нарушается сообщение ячеек с сосцевидной пещерой и барабанной перепонкой, что приводит к прекращению их вентиляции.
Пролиферативная стадия
Пролиферативная стадия обычно начинается на 7-10 день заболевания, но у детей может развиваться раньше, ее продолжительность составляет 2-3 недели. На второй стадии происходит образование грануляций и разрушение костной ткани. Костные перегородки расплавляются, ячейки сливаются и образуют одну большую полость, наполненную гноем.
Процесс некротизации костной ткани может затрагивать не только перегородки между ячейками, но и стенки сосцевидного отростка. Именно с этим связано развитие осложнений мастоидита – распространение инфекции на близлежащие структуры.
Симптомы мастоидита
Симптомы мастоидита чаще всего возникают через 2-3 недели после развития острого среднего отита. Начало заболевания обычно острое, первыми возникают интоксикационные симптомы:
- повышение температуры тела;
- ухудшение общего состояния;
- головная боль;
- слабость, вялость, утомляемость.
Затем появляются местные симптомы, основным из которых является боль в области сосцевидного отростка. Характеристика болевого синдрома при мастоидите:
- боль локализуется позади ушной раковины;
- иррадиирует в висок, челюсть, глазницу, может захватывать всю половину лица;
- постоянная, не усиливается при жевании;
- имеет пульсирующий характер.
При мастоидите определяется покраснение и отечность кожи в заушной области, оттопыренность ушной раковины. При образовании субпериостального абсцесса определяется флюктуация и резкая болезненность в области сосцевидного отростка.
Кроме того, для мастоидита характерно снижение слуха, шум в ушах. В некоторых случаях возникает гноетечение из наружного слухового прохода.
Особенности протекания болезни у детей
Сосцевидный отросток окончательно развивается только к 5-6 годам жизни ребенка. У детей раннего возраста в структуре отростка выражена только пещера (антрум), поэтому заболевание имеет название антрит (воспаление пещеры).
У детей заболевание развивается достаточно часто и нередко имеет тяжелое течение. Это связано с особенностями анатомического строения этой области:
- короткие и широкие слуховые трубы;
- высокое расположение антрума;
- миксоидная ткань в среднем ухе;
- частые нарушения дыхания через нос в детском возрасте.
Все эти особенности создают предпосылки к плохой вентиляции, затруднению оттока жидкости и быстрому присоединению бактериальной флоры.
 Мастоидит у детей — не редкость
Мастоидит у детей — не редкость
Читайте также:
10 комнатных растений, очищающих воздух в помещении
Головная боль: причины возникновения и способы борьбы
Адаптируем малыша к детскому саду
Методы диагностики
Диагностика заболевания базируется на клинической картине и данных дополнительных методов исследования. При осмотре врач может выявить покраснение и отечность кожи в области сосцевидного отростка, но при вялотекущем процессе эти изменения зачастую отсутствуют. После осмотра показано проведение отоскопии, патогномоничным для мастоидита признаком является нависание задне-верхней стенки слухового прохода. Также при отоскопии выявляется гиперемия барабанной перепонки, возможно гноетечение.
Дополнительное обследование пациента при подозрении на мастоидит включает в себя общеклинические анализы, бактериологический посев отделяемого из уха, исследование слуха и рентгенологические методы.
Лечение мастоидита
Лечение мастоидита направлено на борьбу с инфекцией в сосцевидном отростке и профилактику распространения воспаления на близрасположенные структуры. Заболевание обязательно должно лечиться в условиях стационара. Лечение может проводиться с помощью консервативных и оперативных методов.
Консервативное лечение
Медикаментозное лечение заключается в приеме антибактериальных средств. В начале лечения антибиотики назначаются эмпирически, после получения результатов бактериологического посева терапию могут корректировать.
Назначаются антибиотики широкого спектра действия, препаратами первого выбора являются:
- Защищенные пенициллины: Амоксициллин/клавуланат, Тикарциллин/клавуланат.
- Цефалоспорины: Цефуроксим, Цефотаксим, Цефтриаксон и Цефоперазон.
Предпочтения отдается парентеральным формам антибиотиков.
Препаратами второго ряда являются макролиды (Кларитромицин), они назначаются в случае аллергии на бета-лактамные антибиотики или при их неэффективности. Возможно применение сразу нескольких антибиотиков, например, комбинация макролидов и цефалоспоринов.
Помимо назначения антибиотиков проводится дезинтоксикационная терапия, при тяжелом течении могут назначаться глюкокортикоиды. При развитии тромбоза синусов показано применение антикоагулянтов: Гепарин, Фраксипарин, Эноксапарин и др.
 Амоксициллин — препарат первого ряда при лечении мастоидита
Амоксициллин — препарат первого ряда при лечении мастоидита
Оперативное лечение
Если медикаментозная терапия оказывается неэффективной, показано проведение операции. Антибиотики в этом случае не отменяют. Оперативное лечение позволяет произвести отток гнойного содержимого из барабанной полости. Наименее инвазивными являются следующие методы:
- миринготомия – небольшой надрез барабанной перепонки, восстанавливающий отток гноя;
- введение тимпаностомической трубки.
При неэффективности малоинвазивных техник проводится антротомия. Также показанием к проведению антротомии является развитие осложнений. Операция заключается в удалении части кости и дренировании барабанной полости.
Осложнения и последствия
Большинство осложнений мастоидита связано с распространением инфекции на рядом расположенные анатомические структуры – среднее ухо, лабиринт внутреннего уха, лицевой нерв, грудино-ключично-сосцевидную мышцу, оболочки головного мозга, синусы твердой мозговой оболочки. В зависимости от того, куда распространилась инфекция, выделяют следующие осложнения болезни:
Кроме того, к осложнениям болезни можно отнести хронизацию процесса. Антибактериальные средства с трудом проникают в костные структуры, поэтому даже после полного курса лечения не исключены рецидивы.
Прогноз
При своевременном и адекватном лечении мастоидита прогноз благоприятный – наступает полное выздоровление. С наступлением пролиферативной стадии полное излечение уже невозможно, именно поэтому так важно обращаться за медицинской помощью при ранних признаках болезни.
Как предупредить развитие мастоидита
Профилактика вторичного мастоидита заключается в ранней диагностике и своевременном лечении отитов. Предупредить развитие мастоидита помогает также адекватное лечение ЛОР-заболеваний и восстановление носового дыхания у детей.
Имеет значение укрепление иммунной системы организма, с этой целью рекомендуется избегать переохлаждений, вести здоровый образ жизни, употреблять достаточное количество белков и витаминов.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!

Дата публикации: 05.08.2018
Дата проверки статьи: 02.12.2019
Воспаление височно-нижнечелюстного сустава охватывает сустав, который соединяет нижнюю челюсть и височную кость. Воспалительный процесс может быть инфекционным и неинфекционным. Первую разновидность провоцируют ангина, скарлатина, сальмонеллёз и другие инфекции, а вторую — перенесённые травмы челюсти, неправильный прикус. При подозрении на воспаление височно-нижнечелюстного сустава обратитесь к ревматологу и пройдите назначенный курс лечения.
Причины воспаления височно-нижнечелюстного сустава
Инфекционные воспаления могут быть обусловлены следующими причинами:
- при гематогенном заносе инфекции — корью, скарлатиной, тифом, гонореей, бруцеллёзом, сифилисом;
- при контактном инфицировании — остеомиелитом височной кости или нижней челюсти, гнойным паротитом, мастодоитом, флегмой или абсцессом околоушно-жевательной области;
- при прямом попадании инфекции — попаданием возбудителей в ткани сустава при пункции, переломе нижней челюсти и других травмах.
При реактивном воспалении возбудители в поражённом суставе отсутствуют, но болезнь связана с перенесённой инфекцией, например, вирусным гепатитом, краснухой, энтеритом. Ревматическое воспаление охватывает сразу несколько суставов по всему телу, а травматическое связано с механическим повреждением сустава.
Симптомы воспаления височно-нижнечелюстного сустава
- Пациента беспокоит изматывающая острая боль, которая усиливается при попытке открыть рот и отдает в висок, затылок или язык;
- приоткрыть рот удается только на 10-15 мм, при этом нижняя челюсть смещается в поражённую сторону;
- мягкие ткани лица отекают, становятся болезенными и гиперемированными;
- при гнойном воспалении в воспалённой области образуется плотный инфильтрат, повышается общая температура тела;
- при хроническом воспалительном процессе симптомы менее выражены и ограничиваются тугоподвижностью, чувством скованности, шумом в ухе.
Как диагностировать
Чтобы подтвердить воспалительный процесс, ревматолог ЦМРТ осматривает пациента, записывает жалобы и проводит на обследования и анализы:
К какому врачу обратиться
Для диагностики и лечения воспалительных процессов в височно-нижнечелюстном суставе обращайтесь к ревматологу. При необходимости врач привлечёт к лечению стоматолога-ортопеда.
Как лечить воспаление височно-нижнечелюстного сустава
Воспаление поддаётся лечению комплексно — при помощи иммобилизации, нестероидных противовоспалительных, антибиотиков, физиотерапии:
Острые инфекционные и травматические воспаления, как правило, хорошо поддаются лечению при раннем обращении к врачу. Хроническая форма болезни чревата костным анкилозом, который можно устранить только в ходе сложной операции.
Избегайте травм челюсти, своевременно лечите очаги инфекций.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Сергей Шнуров
Российский рок-музыкант, киноактёр, телеведущий и художник.
Ц. М. Р. Т. «Петроградский» спасибо!
Спасибо огромное за такое хорошее, професиональное обслуживание в вашей клинике. Приятно, комфортно! Прекрасные люди, прекрасные условия.
Открыть скан отзыва
Русанова
Хочу поблагодарить сотрудников за внимательное и доброжелательное отношение. Хорошо, что такая клиника есть хотя бы у Вас.
Открыть скан отзыва
Все очень грамотно, очень вежливое обслуживание. Буду рекомендовать эту клинику друзьям. Успехов!!!
Открыть скан отзыва
Кузнецов В.А.
Очень отзывчивый администратор. Вежливая, культурная, добрая.
Открыть скан отзыва
Храброва В.Е.
Выражаю большую признательность администратору Кристине и Ринату Чубарову за внимательное и доброжелательное отношение при проведении обследования желаю, чтобы было больше такого персонала, что в наши дни редкость.
Открыть скан отзыва
Выражаю огромную благодарность Екатерине Корневой за терпение, профессионализм, доброту и фантастическое отношение к пациентам.
Большое спасибо за консультацию и обследование… Очень вежливо, доступно и подробно объяснила ход и результат.
