Сколько людей умерло от воспаления легких
Еженедельник «Аргументы и Факты» № 8. Врач на удалёнке? 19/02/2020
Люди перестали бояться пневмонии (воспаления лёгких). Многие считают эту болезнь неопасной. И совершенно зря, смертность от неё выше, чем от коронавируса.
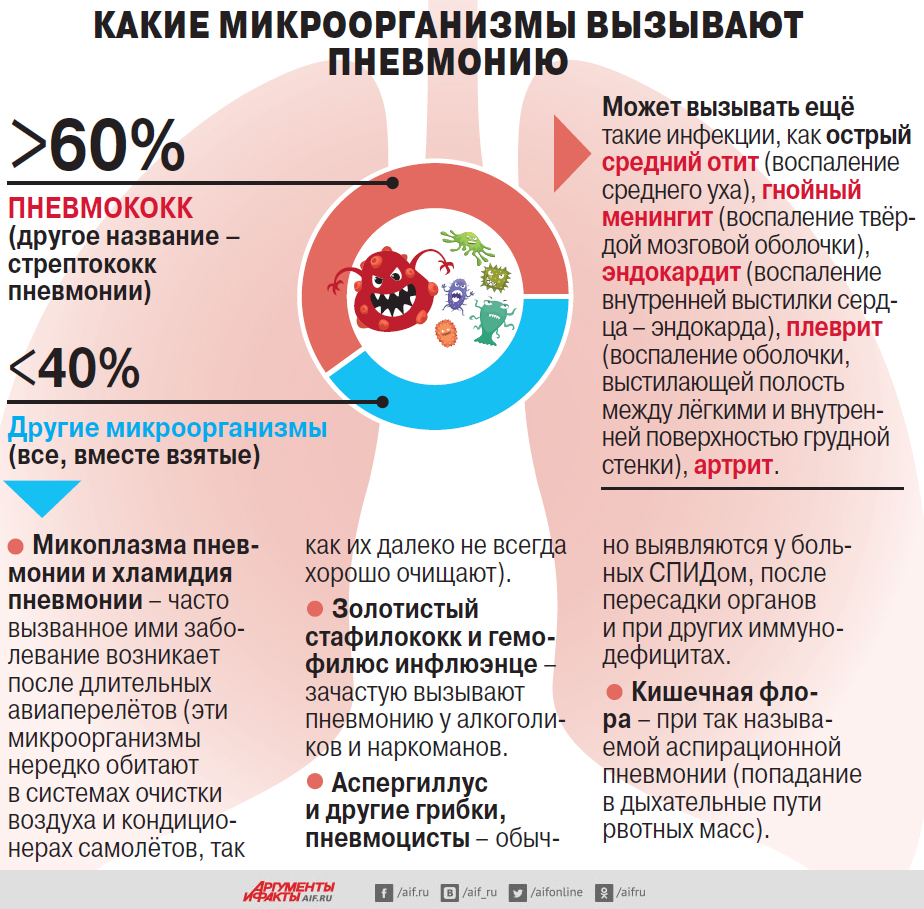
– Основной причиной воспаления лёгких является бактерия пневмококк, более 60% случаев пневмонии вызывает именно она, – объясняет главный пульмонолог Министерства здравоохранения РФ по ЦФО, генеральный секретарь Российского научного медицинского общества терапевтов и заместитель начальника управления науки МГМСУ им. А. И. Евдокимова Андрей Малявин. – И смертность при этом заболевании достаточно высокая. Среди людей старше 65 лет от пневмококкового воспаления лёгких погибают 32% больных, в среднем возрасте 40–65 лет смертность составляет 11%, а среди молодых людей – почти 2%. Такая ситуация сохраняется уже много лет, и это при том, что мы можем сократить летальность при данном заболевании. Для этого у нас есть эффективные способы профилактики и лечения.
Вакцина для бабушек
– Отличный эффект дают прививки против пневмококковой инфекции, – продолжает Андрей Георгиевич. – На Западе они очень широко используются: например, в США вакцина от пневмококков входит в десятку самых популярных препаратов, занимая 7-е место. Там ею прививается практически всё население. В России есть приказ Минздрава, регламентирующий проведение таких прививок, и зарегистрированы две вакцины. На федеральном уровне бесплатно прививают детей от 2 до 5 лет и призывников. Деньги выделяются, и такая вакцинация проводится хорошо, но в той части, которую должны финансировать регионы, катастрофа. По планам нужно прививать 10% взрослого населения, а реально прививки против пневмококка делают только 1–1,5%. Единственный регион, где она выполняется в полном объёме, – Сахалин. И это сильно влияет на смертность, ведь из региональных бюджетов должны финансироваться прививки тем категориям пациентов, у которых пневмония протекает особенно тяжело и чаще заканчивается летально. Это пожилые люди старше 65 лет, а также пациенты с хроническими заболеваниями – хронической обструктивной болезнью лёгких (ХОБЛ), бронхиальной астмой, сердечной недостаточностью, ишемической болезнью сердца (ИБС), сахарным диабетом, алкоголизмом и наркоманией. К сожалению, в некоторых регионах из-за низкого охвата вакцинацией даже отмечается рост смертности от пневмонии.
И это при том, что вакцины против пневмококка не из дорогих. Людям старше 65 лет вводят их один раз в пять лет. Делать это можно круглый год, но лучше летом или в начале осени, чтобы был месяц до начала холодного сезона, во время которого заболеваемость пневмонией увеличивается. Этот срок нужен для выработки иммунитета.

Правила лечения
– К сожалению, есть проблемы и с правильным лечением, говорит Андрей Малявин. – Особенно важно в плане прогноза начало болезни. И прежде всего, назначение эффективных антибиотиков. У нас часто упорно продолжают назначать неэффективные препараты, к которым пневмококки устойчивы. Из-за этого болезнь приобретает более тяжёлое течение и прогноз существенно ухудшается. Также необходимо с самого начала понять, где пациенту нужно лечиться: дома, в больнице или даже сразу в условиях отделения интенсивной терапии. Для этого есть чёткие рекомендации, но и они не всегда выполняются, в том числе из-за нежелания пациентов или их близких. Для лечения нетяжёлых случаев на дому достаточно антибиотиков и других лекарств в виде таблеток, инъекции не нужны. В стационаре лечат более серьёзные случаи, и кроме уколов там часто требуется кислородная терапия. Не интубация трахеи и искусственная вентиляция лёгких, как при интенсивной терапии, а просто подача кислорода через маску или носовые канюли. И вот именно таких аппаратов в наших больницах не хватает. Данную проблему надо решать, тем более что эта техника часто необходима и для больных коронавирусной инфекцией.

Оставить
комментарий (0)
Почему больных пневмонией проверяют на коронавирус
В Москве всех заболевших проверяют на коронавирус.
По словам заведующего кафедрой инфекционных болезней Российского национального исследовательского медицинского университета им. Н.И. Пирогова Владимира Никифорова, хотя коронавирус вызывает осложнение в виде пневмонии, «у подавляющего большинства он протекает на уровне чихания и кашля». «Коронавирусная пневмония почти не отличима от гриппозной, у них абсолютно одинаковы клиника и патогенез — механизм развития болезни. Проверить, о какой именно пневмонии идет речь, возможно только с помощью лабораторной диагностики. Вероятно, сейчас именно для этих целей и проводятся обследования», — пояснил Никифоров.
Общее число подтвержденных случаев заражения коронавирусом в России достигло 34. В стране за последние сутки нашли шесть новых заразившихся: четырех в Москве, одного в Калининграде и одного в Краснодарском крае.
Причины роста заболеваемости
Роста уровня заболеваемости пневмонией в России в 2020 году нет, и он сопоставим с прошлогодним показателем, считает главный эпидемиолог Минздрава академик РАН Николай Брико. Он отметил, что релевантно сравнивать показатели с разницей минимум в пять лет.
Академик подчеркнул, что необходимо решить вопрос с вакцинацией населения от пневмонии. «Есть проблемы со своевременностью начала вакцинации у детей по пневмококковой инфекции: она в значительном числе случаев происходит позже, не так, как прописано в Национальном календаре профилактических прививок. Со взрослыми ситуация хуже: за пять лет вакцинации против пневмококковой инфекции ее прошли порядка 1,9 млн человек, то есть 1,5% от общего количества», — сообщил он.
Брико также отметил, что, несмотря на тенденцию к снижению, смертность от пневмонии остается высокой, в группу риска попадают дети, пожилые люди и страдающие хроническими заболеваниями.
Главный внештатный пульмонолог Московской области Станислав Терпигорев пояснил РБК, что данные о росте заболеваемости могут говорить как об улучшении качества диагностики, так и об увеличении числа контактов с вирусоносителями во время роста заболеваемости гриппом.
«Катастрофического увеличения нет. Кроме того, увеличение может говорить о качестве диагностики: если пациентам чаще делают компьютерную томографию, даже небольшие изменения легочной ткани могут быть диагностированы как пневмония, хотя клинически это может не иметь отношения к острому инфекционному процессу. Количество пневмоний колеблется из года в год, что может быть связано с целым рядом факторов: уровнем иммунитета, вирусов, количеством солнечных дней в году», — считает он.
Пневмония — форма острой респираторной инфекции, для которой характерно поражение альвеол и соединительной ткани легких. Одним из наиболее распространенных возбудителей является пневмококк — бактерия из рода стрептококков. Чаще всего инфекции подвержены дети младше пяти лет и люди старше 65. Пневмония может передаваться воздушно-капельным путем и через кровь. Является одним из наиболее частых осложнений после гриппа.
Одновременно с борьбой с COVID-19 разворачивается другая баталия – информационная, целью которой станет, во-первых, всеобщее признание первенства в противодействии инфекции, а во-вторых – оправдание неудач. И Россия, как всегда, окажется на этой войне опять одна – против всех. Хуже всего, однако, то, что в пользу «условного противника» невольно играют наши же, отечественные чиновники.
Первую волну фейков о занижении смертности в России из-за коронавируса, запущенную неделю назад в крупных мировых СМИ, кажется, нам удалось отбить: даже официальный представитель Всемирной организации здравоохранения в РФ Мелита Вуйнович вынуждена была признать это.
Но – с оговоркой: мол, данные по летальным исходам в нашей стране, возможно, ещё придётся пересчитать.
И, соответственно, тем самым была запущена вторая волна – поскольку появилась возможность трактовать это высказывание так, как угодно.
Сначала сказал. Потом подумал – и начал объяснять
А повод долго ждать себя и не заставил. Буквально вчера глава Минздрава Дагестана Джамалудин Гаджиибрагимов, решив «подраскрыть» для общества ситуацию с распространением COVID-19, привёл данные статистики по региону.
И сообщил, во-первых, что в Дагестане скончались более сорока врачей – и от коронавируса, и от внебольничной пневмонии, а во-вторых, что с начала эпидемии, если учитывать, опять же, вместе и COVID-19, и пневмонию, число зарегистрированных случаев заболевания достигло почти 13 тысяч человек.
Всё бы ничего, да вот официальная статистика по коронавирусной инфекции на утро понедельника, 18 мая, даёт «только» без малого 3,3 тысячи заражённых.
Министр, впрочем, уточнил, что непосредственно от коронавируса умерли 27 человек, а от пневмонии – 657, пояснив при этом зачем-то, что «внебольничную пневмонию» выявляет только Роспотребнадзор.
Почему мы говорим отдельно о летальных исходах по ковидной инфекции и от внебольничной пневмонии? Потому что статистика ведётся по лабораторным исследованиям, по подтверждённым случаям. Лабораторными исследованиями по подтверждённым случаям в республике изначально занимались подразделения Роспотребнадзора. Потом подключились подведомственные Минздраву лаборатории. Но с пневмониями работали только подразделения Роспотребнадзора,
– рассказал Гаджиибрагимов.
Да, уточнение – важное, даже принципиальное, но кого, скажите, интересуют «детали»?
Новость начала тиражироваться, причём в ней уже просто перестали делать явное различие в статистике по «уханьской заразе» и по пневмонии.
На следующий день (то есть сегодня, 18 мая) ситуация по заболеваемости в Дагестане обсуждалась уже на уровне президента: Владимир Путин провёл специальное совещание с участием глав федеральных Минздрава и Роспотребнадзора и республиканских властей, было принято быстрое решение о строительстве там отдельного медцентра для борьбы с инфекциями (поручение получило Минобороны).
Однако – суть не в этом.
Тема с «заниженными» цифрами по регистрации заболеваемости и смертности от коронавируса и «подменой» их на данные по пневмонии (не будем забывать, что сначала Москва, а потом и все регионы получили команду госпитализировать всех, кому ставится такой диагноз) получила моментальное развитие.
…И Беглов подкинул «дровишек» в топку
И сейчас официальная статистика, которая, собственно, никуда не девалась, выглядит, откровенно говоря, блекло.
Лодку-то уже начали раскачивать.
Некоторые псевдоэксперты, которых в период пандемии развелось невероятное множество (сплошь по «короне»! и откуда взялись-то сейчас – до этого спали, что ли?), обратили внимание ещё и на питерского губернатора Беглова, озвучившего на днях, в ходе выступления перед депутатами Закса, что в Северной столице за два последних месяца внебольничную пневмонию диагностировали у 11,2 тысячи петербуржцев, из которых скончались почти семьсот человек.
 Рекомендации ВОЗ от 20 апреля 2020 года. Фото: скрин с официального сайта.
Рекомендации ВОЗ от 20 апреля 2020 года. Фото: скрин с официального сайта.
И – пожалуйста, чем не повод для провокаций с эдаким, мягко говоря, своеобразным толкованием уровня заболеваемости?
Тем более, если учесть, что прежде, до начала всей этой истории с коронавирусом, пациентов с такой пневмонией (не стационарной) в Санкт-Петербурге было в разы меньше.
Моментально вспомнилась информационная атака (иначе-то не назовёшь) в Financial Times и New York Times – по поводу занижения данных по смертности в России, а теперь, получается, сами региональные чиновники подкинули ей «объяснение».
Вопрос только – зачем?
Зачем это нужно ВОЗу?
Фишка, между тем, заключается в том, что, во-первых, уровень заболеваемости по воспалению лёгких (внебольничному, «стандартному») в целом по стране не только соответствует уровню прошлого года, показатель, может быть, даже чуть меньше, а во-вторых, коронавирус и эта самая пневмония – вообще совершенно разные вещи.
Никакого роста внебольничной пневмонии, то есть пневмонии, которая не связана с вирусной инфекцией, сегодня не наблюдается. А то, что мы видим в статистических данных, – рост числа пациентов с вирусной инфекцией,
– пояснил главный пульмонолог Минздрава России Сергей Авдеев.
Собственно, объясняет известный медицинский эксперт, врач-патологоанатом Александр Эдигер, та информация, которая ежедневно публикуется федеральным оперативным штабом, и есть официальная статистика по смертности конкретно от коронавируса.
«Это означает, что если умирает больной с терминальной стадией рака, будучи при этом заражённым коронавирусом (в лёгкой или средней форме), он всё-таки уходит из жизни от онкологии», –приводит пример Эдигер.
Однако распространённому «двоечтению» с интерпретацией смертности есть вполне конкретное объяснение: рекомендации упоминавшейся уже ВОЗ, выпущенные месяц назад.
Там говорится, дословно, следующее:
«Смерть от коронавирусной инфекции COVID-19 для целей эпиднадзора определяется как смерть, наступившая в результате клинически установленного заболевания, подтверждённого или определённого как вероятное, если нет чётко установленной альтернативной причины смерти, которая не может быть связана с заболеванием COVID-19 (например, травма)».
Кроме того, уточняется в рекомендациях, не должно быть периода полного выздоровления от COVID-19 между болезнью и смертью.
«Причиной смерти от COVID-19 не может быть определено другое заболевание (например, рак), и она должна учитываться независимо от ранее имевшихся заболеваний, которые предположительно могут спровоцировать тяжёлое течение COVID-19», – настаивают во Всемирной организации здравоохранения.
«Скрыть, от чего именно умер пациент, не получится. И смысла нет»
«На самом деле, так нельзя считать! – спорит Александр Эдигер. – Не все, у кого зафиксирован COVID, умирают от ковида! Смысл содержания патологоанатомического исследования заключается в том, чтобы выявить патогенез, то есть последовательность событий в ходе заболевания, и танатогенез – событий, которые привели к смерти, а также их последовательность и взаимосвязь. Поэтому если мы видим сверхтяжёлого больного с неким фоновым заболеванием, то в этой ситуации ковид, которым он заразился, вовсе не обязательно должен привести к его смерти».
В этой связи, продолжает эксперт, учитываются все факторы – в процессе клинико-анатомического исследования каждого случая.
В России существует, возможно, лучшая в мире система дифференциальной диагностики внебольничной пневмонии и ковид-поражения лёгких. Она базируется не только на клинической информации и данных вирусологического исследования, но ещё и на патологоанатомических вскрытиях. И аутопсия (посмертное исследование) позволяет абсолютно точно установить, какой характер имело поражение лёгких, которое привело к летальному исходу,
– рассказывает доктор.
И есть ещё один важный момент, на который обращает внимание Эдигер: в нашей стране патологоанатомы занимались верификацией (или уточнёнными диагнозами) с самого старта эпидемии – чего не происходило, например, в Германии.
Но, к сожалению, игры со статистикой и вольной диагностикой, по всей видимости, продолжатся – как минимум до завершения пандемии.
И тому будут способствовать вполне очевидные факторы.
Это и непременная гонка за право называться лидером в борьбе с коронавирусной инфекцией, и стремление набрать на этом деле политические очки (в тех же Штатах скоро выборы, друзья, не стоит об этом забывать, и драка начинается нешуточная), и, разумеется, попытки оправдать собственные провалы в системе здравоохранения (не будем здесь, к слову, обелять и отечественную медицину), которые привели к печальным результатам.
Так что этот увлекательный сериал ещё только начинается – устраивайтесь в креслах поудобнее и наблюдайте.
Вирус постоянно заражает новые клетки, и они сами становятся источником нового вируса. Поэтому здесь работают несколько другие механизмы иммунитета — как раз Т-клетки, макрофаги, антитела.
Верно ли, что при тяжелой пневмонии легкие перестают насыщать кровь кислородом и человек умирает от удушья?
В случае с бактериальной пневмонией разрушаются структуры, альвеолы заполняются инфильтратом, содержащим остатки клеток, бактерии, клетки иммунной системы. По сути, легкое превращается в заполненную жидкостью губку. Чем большую часть легкого занимает инфильтрат, тем хуже человек дышит. В какой-то момент у него просто формируется критическая дыхательная недостаточность.
Этому может сопутствовать нарушение сердечной деятельности, может сформироваться отек мозга. Но неизбежно и снижение концентрации кислорода в крови, и она может упасть до уровня, не совместимого с жизнью.
Схема, демонстрирующая проникновение инфильтрата в альвеолу при пневмонии
И этот процесс можно остановить антибиотиками?
Да, препаратами, уничтожающими все бактерии. Иммунной системе останется просто макрофагами вычищать эти мертвые поля, а пациенту — ждать, пока легкие очистятся.
Но и антибиотики не дают стопроцентной гарантии от ОРДС. Я сам много раз видел подобные ситуации: при интенсивном лечении антибиотиками может разрушиться большое количество бактерий, что приводит к выбросу в кровь большого количества токсинов.
А как это работает в случае с вирусами, когда нет чужеродных клеток?
Есть клетки, зараженные вирусом. Каждый вирус выставляет свои антигены на поверхность клетки, и она становится мишенью для нашей иммунной системы. Иммунная система начинает с этой клеткой бороться, уничтожать ее.
Бывает так, что вирус в легких заразил много клеток, но иммунитет сначала сработал слабо. Тогда в ответ на массивное заражение организм может отреагировать чрезмерно и уничтожить слишком много клеток. От такой «атомной войны» на уровне иммунной системы тоже может развиться ОРДС.
Не совсем понятно, почему при одних вирусах ОРДС возникает чаще, чем при других, но «старые» вирус SARS и вирус птичьего гриппа, и даже в большей степени новый коронавирус способны вызывать такую реакцию.
Вы упоминали, что у вирусной пневмонии другая картина, что это интерстициальная пневмония. А в чем разница?
Легкие состоят из воздушных «мешочков» — альвеол, а между группами этих мешочков находится интерстиций. Это можно сравнить с гроздьями винограда, которые упакованы каждая в отдельном пакете. Если разрезать мандарин, то между дольками мы найдем крупные перегородки, — вот так же и между альвеолами есть это промежуточное интерстициальное пространство.
При бактериальной пневмонии инфильтрат может заполнять альвеолы, а при вирусной он попадает в интерстициальное пространство, и это способно вызвать серьезную дыхательную недостаточность. При этом на рентгене может быть ничего не видно, а на КТ будут какие-то легкие изменения. При коронавирусной пневмонии так и происходит: тяжелая одышка, признаки дыхательной недостаточности — и легкие изменения на компьютерной томографии.
Есть ли какой-то способ остановить сползание в пневмонию на ранних стадиях? В случае с бактериальной инфекцией можно пить антибиотики, а в случае с вирусом?
Это другой случай. Доказанных способов профилактики пневмонии, препаратов для специфической антивирусной терапии в России нет, и ничего порекомендовать мы пока не можем.
Китайцы описали использование хлорохина, антималярийного препарата, который, по их заявлениям, обладает противовирусным эффектом. Но эти данные надо исследовать. Антибиотики профилактически, я думаю, стоит назначать, потому что вторичную бактериальную инфекцию никто не отменял. Но, судя по всему, она не играет большой роли.
Гормоны, похоже, не работают. Противовирусные препараты, скорее всего, тоже не работают, хотя были испробованы разные варианты — и противогриппозные препараты, и препараты от ВИЧ-инфекции. (Подробнее о попытках китайских врачей применять эти и другие препараты читайте в нашем материале «На дне аптечки». — Примечание N + 1.)
Что происходит в крайней ситуации, когда легкие перестают работать? Можно включить аппарат ИВЛ, но при этом необходимо, чтобы сами легкие поглощали кислород. А если они заполнены жидкостью?
Для борьбы с гипоксемией у пациентов есть много разных методов: можно вручную раздуть легкие, можно расправить даже слипшиеся альвеолы. Все это до поры до времени работает. Но, наверное, один из самых лучших на сегодня — ЭКМО, экстракорпоральная мембранная оксигенация.
Мы создаем специальную мембрану, через которую проходит кровь. Мембрана позволяет насыщать кровь кислородом подобно тому, как она насыщается, когда проходит через легкие. То есть мы как бы создаем искусственные легкие, такие жабры.
Это может спасти человека, хотя и не всегда. Буквально в прошлом году закончилось одно из рандомизированных исследований по ЭКМО, и оно не показало снижения риска смерти у пациентов с ОРДС, хотя прежние исследования его показывали. И все же часть пациентов очень быстро выздоравливают после ОРДС, оно не дает стопроцентной летальности.
Вообще надо понимать: когда у пациента настолько критическое состояние, что требуется ЭКМО, то, как правило, ситуация не ограничивается одними легкими. У него развивается полиорганная недостаточность. Мы спасаем легкие, а у него почки отказывают. Спасаем почки — начинается потеря мозга.
А могут ли легкие восстановится, может ли человек вернуться после ЭКМО?
У нас есть стволовые клетки, способные в той или иной степени восстановить легкие. Есть, конечно, определенные «но». Новые легкие вырасти не могут, но эпителий поменяться может, мембрана восстановиться может.
Есть несколько сценариев ОРДС. При благоприятном клетки начинают регенерироваться. Но при неблагоприятном сценарии погибает базальная мембрана и вместо регенерации начинается фиброз, когда вместо клеток начинает расти соединительная ткань. Это не смертельно, но при фиброзе нарушается функция легких за счет того, что теряется архитектура альвеолы, легочной доли.
Но на стадии, когда приходится применять ИВЛ, восстановление здоровья еще возможно?
Возможно, конечно. Согласно статистике, минимум 50 процентов пациентов выживают. В некоторых центрах, я думаю, при суперэкспертизе, суперпроработаных протоколах, смертность составляет не более 20-25 процентов случаев.
Сколько времени человек может прожить на искусственной вентиляции легких?
Этот срок не ограничен — если нет повреждения легких, человек может всю жизнь прожить на аппарате ИВЛ. Но обычно где-то за месяц происходит регенерация.
То есть в отсутствие противовирусных средств в борьбе с вирусной пневмонией мы можем рассчитывать только на собственную иммунную систему? Надеяться, что она вовремя задавит инфекцию и в процессе не убьет своего хозяина?
Да. Но сценарий большинства случаев новой коронавирусной инфекции таков: 80 процентов заболевших переносит ее в легкой форме, 15 процентов — в средне-тяжелой. И в той, и в другой ситуации, как правило, ИВЛ не требуется. И только за счет самых тяжелых случаев — это 5 процентов заболевших — в основном и растет летальность.
Это люди, у которых неправильно — не вовремя или слишком сильно — работает иммунная система?
Судя по всему, дело в возрасте. Дискутируется роль рецепторов к ангиотензину, потому что у гипертоников плотность этих рецепторов в легких больше, а они являются мишенью для вируса — при большом количестве этих рецепторов влияние вируса усиливается. Но это лишь теория, и дискуссия о том, почему гипертоники находятся в группе риска, продолжается. Может быть, это из-за коморбидности, сопутствующих заболеваний, а может быть, действительно, из-за этих рецепторов.
С точки зрения врача, насколько важно знать, инфицирован пациент коронавирусом или нет? Это что-то меняет в практике лечения?
Думаю, что в целом нет. Понятно, что придется принимать всякие эпидемиологические меры. Правильная сортировка и изоляция пациентов очень важны. Но тактику лечения это меняет незначительно.
Получив отрицательный тест на бактериальную инфекцию, мы можем не назначать антибиотики, чтобы снизить нагрузку на организм. Мы можем готовить для пациента аппарат ИВЛ. Ранняя интубация, подключение к аппарату ИВЛ — это один из методов профилактики тяжелого течения ОРДС. Считается, что в этом случае ОРДС течет легче, чем если дать ему несколько дней самостоятельного дыхания.
Что бы вы посоветовали людям, начинающим чувствовать, что у них что-то не то? Когда у них нет высокой температуры, но они покашливают. То ли им сидеть дома, то ли бежать на флюорографию, то ли что-то еще. Как правильно себя вести в этой ситуации?
Если у человека нет факторов риска, связанных с коронавирусной инфекцией, — это возраст 60–65 лет и старше, гипертония, сердечно-сосудистые заболевания, сахарный диабет, ряд других сопутствующих заболеваний, — если это, в общем, здоровый молодой человек и он чувствует себя относительно хорошо, то у него, скорее всего, симпотмы будут как при обыкновенной простуде.
Можно поставить в известность поликлинику. Позвонить, сказать: у меня простуда, посоветоваться. Если они скажут приходить — прийти. Но я бы не стал.
Потому что сейчас сидеть дома — это дополнительная мера профилактики распространения инфекции. То есть если человек чувствует себя больным, он должен максимально самоизолироваться. Это самое главное. Я не могу настаивать на том, чтобы все звонили в поликлинику и требовали прихода врача. Потому что ресурсы врачей очень ограниченны, особенно в период эпидемии.
Но правильно будет поставить в известность поликлинику и узнать про красные флаги. Это нарастающая одышка, постоянно высокая температура, слабость, которая не дает передвигаться, мокрота с кровью. Вот эти нехорошие симптомы — повод вызвать «скорую помощь», чтобы ехать в больницу.
Но у 8 из 10, даже у 9 из 10 человек болезнь будет протекать в легкой форме. И надо просто самоизолироваться, стараться никого не заразить, помнить, что большинство заболевших — по китайским данным — это кластеры в семье. Когда в семье заболевает один человек, заболевает вся семья. Изолировать семью сложно, потому что человек заразен еще до появления симптомов. Но, например, если планируются гости, свадьбы, другие семейные мероприятия, лучше отложить их на послеэпидемический порог.
Мыть руки, умывать лицо, минимизировать встречи с людьми, по возможности работать удаленно, не ездить в общественном транспорте, ходить пешком, либо сейчас на велосипеде можно, либо на машине или такси. Не пожимать руки. Просто все рукопожатия вообще прекратить. Ну, и стараться не пользоваться общими вещами, типа общей кружки где-нибудь в офисе. Все должно быть индивидуальное.
Ну и при первых признаках ОРВИ остаться дома и не ходить никуда ни в коем случае, пока не будет получен отрицательный результат на коронавирусную инфекцию.
Текст подготовил Андрей Украинский
Оригинал
Читайте также:
Антитело к старому коронавирусу нейтрализовало новый коронавирус
У клеток человека нашли вторую «дверь» для коронавируса
Гидрогель помог очистить картины Джексона Поллока
