Слезная железа есть в верхнем веке воспаление

Под столь труднопроизносимым диагнозом окулисты подразумевают достаточно типичное заболевание органов зрения – воспаление слезной железы, имеющее инфекционную природу. Ее провокаторами могут быть те же самые бактерии и вирусы, которые вызывают пневмонию, свинку, брюшной тиф, ангину и прочие патологии, схожие по своей природе.
Сама болезнь редко протекает в одиночку, усложняясь воспалительным процессом в подчелюстных и околоушных железах. Хроническая версия дакриоаденита может развиваться на фоне ненормальной работы кровеносной системы или иных гемолитических проблем, тогда как сама природа патологии нередко бывает туберкулезной и даже сифилитической.
Как уже говорилось выше, воспаление слезной железы становится итогом эндогенного инфицирования, проще говоря, оно развивается на фоне:
- острого легочного воспаления инфекционной этиологии;
- сложной формы гриппа;
- тифа;
- скарлатины;
- ревматизма;
- ангины;
- гонореи;
- свинки;
- туберкулеза;
- сифилиса;
- гемолитических патологий и т.д.
Воспаление слезной железы в острой версии встречается довольно-таки редко. Как правило, его симптомы диагностируются у малышей и людей с резко ослабившимся иммунитетом. Сам по себе острый дакриоаденит не существует, он является продолжением инфекции вирусной либо бактериальной природы, коснувшейся ЖКТ, верхних путей дыхания и т.д.
Симптомы воспалившегося канала, как говорится, на лицо:
- Верхнее веко у больного человека быстро напухает, отекает, краснеет и даже становится горячим на ощупь;
- Если смотреть на лицо в профиль, веко имеет S-образную форму;
- При моргании орган зрения приносит ощутимый дискомфорт в виде режущих, колющих и болезненных ощущений в целом;
- Локальное воспаление усложняют симптомы глобальной интоксикации тела, как то: жар, боли в голове, общая слабость, постоянное ухудшение самочувствия, непрерывный рост отека века;
- Своевременно не начатое лечение сильно ухудшает указанные выше симптомы. Глаз перестает открываться, размеры воспалившейся железы приводят к неприродному смещению глазного яблока, человек утрачивает способность четко видеть и не может даже притронуться к глазам;
- Лимфоузлы за ушами тоже существенно увеличиваются в размерах, отек перемещается в зону виска;
- Воспаление слезного канала, развившееся на фоне острого дефицита иммунитета, нередко усложняется гнойным абсцессом железы и загноением подкожной клетчатки пораженного органа зрения. В медицине это явление называют флегмоной, ее игнорирование чревато воспалением мозговой оболочки и прочими серьезными проблемами.
Хроническое воспаление слезной железы имеет немного иную клиническую картину, а именно:
- Оно развивается на фоне таких неизлечимых или трудно поддающихся терапии заболеваний как сифилис, лимфолейкоз или туберкулез;
- В месте нахождения слезной железы образуется плотная опухоль, не меняющая природный окрас или структуру кожного покрова в месте своего появления;
- Окулист, производящий осмотр, выворачивает верхнее веко, тем самым обнаруживая выступающую часть железы, тогда как все остальные симптомы острого воспаления отсутствуют;
- Если дакриоаденит появился на фоне туберкулеза, он провоцирует обызвестившиеся участки слезного канала, которые видны на рентгеновском снимке.
Лечение воспалившейся слезной железы всегда комплексное и направленное на достижение следующих целей:
- Избавление от главной патологии, спровоцировавшей отек канала;
- Нейтрализация самого воспалительного процесса за счет употребление антибиотиков широкого спектра влияния;
- Снятие болевого синдрома путем приема анальгетиков;
- Удаление признаков сильного отека слезной протоки благодаря антигистаминным лекарствам по типу «Тавегила»;
- Промывание органов зрения антисептиками и закладывание под веко антибиотиков в форме мазей;
- Общее улучшение состояния человека благодаря физиотерапевтическим приемам.
Эти общие приемы лечения могут меняться в зависимости от того, в какой форме протекает воспаление, диагностировано оно у детей или у взрослых. Так, острый дакриоаденит слезной протоки у взрослых и маленьких пациентов врачуется только в условиях стационара. Медики должны постоянно наблюдать за течением патологии, назначая один конкретный антибиотик или меняя его в зависимости от реакции организма.
К примеру, лечение может по очереди проводиться с привлечением цефалоспоринов, пенициллинов или аминогликозидов, а сильные боли сниматься за счет нестероидных противовоспалительных продуктов либо анальгетиков.
Выраженный отек унимается антигистаминными средствами, соответствующими возрасту пациента и особенностям протекания заболевания, тогда как общее состояние улучшают за счет сухого прогревания, УВЧ и облучения ультрафиолетом.
Как правило, лечение, начатое в срок, занимает всего 10 дней, на протяжении которых человеку предписывают:
- «Мирамистин», «Сульфацил натрия», «Витабакт» и прочие антимикробные продукты для промывания/закапывания;
- «Дексаметазон»;
- «Наклоф», «Диклоф» или «Диклофенак»;
- Колбиоциновую, тетрациклиновую или эритромициновую мазь под веко.
Если имеет место обширный воспалительный процесс, то лечение дополняется внутривенным введением антибиотиков, глюкозы и витамина С. Абсцесс слезной потоки обязательно вскрывается с последующим установлением дренажа. Образовавшееся отверстие на протяжении недели регулярно промывают антисептиками, а после полного очищения ранки от гноя ее начинают обрабатывать ранозаживляющими средствами. Попутно прописывается магнитотерапия и физиотерапевтические приемы.
С хронической формой дакриоаденита слезного канала все обстоит совершенно иначе. Лечение железы базируется на локальном прогревании и УВЧ, устранении инфекции, затронувшей саму протоку. Для этого используются внутримышечные уколы антибиотиков пенициллинового ряда и сульфаниламиды. Если после пяти дней указанное лечение канала не дало никаких результатов, назначается облучение.
Хронический специфический дакриоаденит, вызванный сифилисом или туберкулезом, к примеру, лечится только узкими специалистами.
Как бы прискорбно это ни звучало, хронический дакриоаденит будет сопровождать человека на протяжении всей истории его заболевания сифилисом, туберкулезом, гонореей и т.д.
С острым все намного оптимистичней, и после полного излечения есть шанс больше никогда не встречаться с подобным диагнозом, особенно если вовремя:
- обращаться к офтальмологу при наличии минимального дискомфорта в органах зрения;
- выполнять все назначения окулистов и узких специалистов;
- лечить грипп, ангину и прочие патологии, провоцирующие дакриоаденит;
- блюсти гигиену глаз, находясь на стадии терапии какого-либо инфекционного заболевания или пребывания в инфекционном отделении по причине лечения ребенка/родственника.
Дакриоаденит – достаточно сложное заболевание, требующее комплексного, грамотного и своевременного подхода. Умело организованная терапия приводит к выздоровлению уже через 10 дней, тогда как халатное отношение к патологии заканчивается абсцессом и даже воспалением оболочки мозга. Что выберете вы?
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Закупорка мейбомиевых желез приводит к развитию блефарита — неприятного и трудно поддающегося лечению заболевания. Жировой секрет, вырабатываемый железами, нужен для увлажнения глаз и уменьшения трения век, а в результате нарушения его оттока образовываются болезненные пузырьки. Каковы же симптомы и методы лечения такой болезни?
Мейбомиевый блефарит: симптомы, лечение
Мейбомиевый блефарит, при котором поражаются веки, обычно протекает в хронической форме и значительно ухудшает качество жизни людей, так как требует постоянного лечения. Во время лечения болезни необходимо делать теплые компрессы и массаж век, очищать их от омертвевших клеток. По каким признакам определяют мейбомиевый блефарит?
Симптомы блефарита:
- полупрозрачные, болезненные пузырьки по краю век;
- жжение, зуд и небольшой отек в местах поражения;
- пенистые выделения;
- появление после сна сухих корочек на ресницах;
- усталость глаз даже при минимальной зрительной нагрузке;
- светобоязнь, затуманивание зрения;
- неправильный рост и деформация ресниц (гнутся, ломаются, выпадают).
Так как жировой секрет входит в состав слезной жидкости, то из-за закупорки желез она меняет свои качества, а слизистая оболочка глаз не получает необходимого увлажнения. Вот почему при мейбомиевом блефарите зачастую отмечается симптоматика, характерная для синдрома «сухого глаза».
Причины мейбомиевого блефарита
Воспаление мейбомиевых желез — распространенное заболевание, к которому больше предрасположены девушки. Это связано с тем, что они регулярно пользуются косметикой, которая является одной из главных причин закупорки сальных желез, находящихся в толще хряща век.
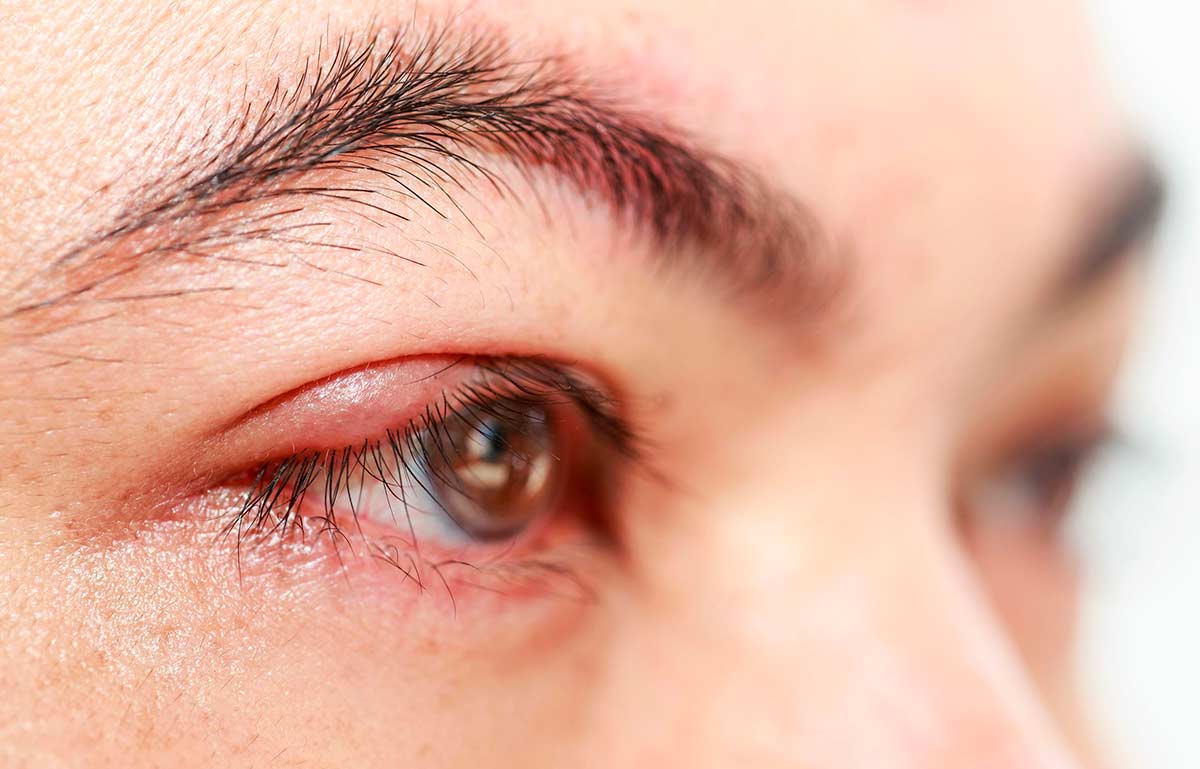
Даже однажды несмытый на ночь макияж может стать причиной появления пузырьков с затвердевшим жировым секретом. Косметика (тушь, подводка, тени) — не единственная причина, из-за которой развивается мейбомиевый блефарит.
Почему появляется мейбомиевый блефарит:
- инфекционные заболевания носоглотки (инфекция провоцирует закупорку сальных желез);
- использование некачественной декоративной косметики, крема для кожи век и т.д.;
- воспалиться железы могут и на фоне нарушения обмена веществ, снижения защитных функций организма из-за хронических заболеваний.;
- гормональные сбои, сахарный диабет, туберкулез, гастрит (изменяется состав секрета сальных желез).
В детском возрасте болезнь возникает из-за несоблюдения правил гигиены рук, неправильного ухода за поверхностью век. У взрослых такое заболевание чаще проявляется после 40 лет, связано оно обычно с инфекциями в организме и с нарушением обмена веществ.
Диагностика заболевания
Квалифицированный специалист по имеющимся симптомам сможет определить тип болезни. В зависимости от того, развивается блефарит мейбомиевый или заболевание другого вида, будет назначено лечение. Если симптоматика неясная, присутствуют осложнения в виде конъюнктивита с обильными гнойными выделениями, может быть назначено исследование соскоба с конъюнктивы. Такой анализ исключит или подтвердит бактериальную инфекцию. Возможно, что понадобится консультация и других специалистов: аллерголога, дерматолога. Это необходимо, чтобы исключить другую природу происхождения заболевания.
Мейбомиевый блефарит: лечение
Болезненные пузырьки при мейбомиевом воспалении доставляют немалый дискомфорт, но не стоит пытаться их выдавливать, так как это чревато появлением рубцов, что приведет к неправильному росту ресниц. В пузырьках находится прозрачный жирный секрет, и чтобы дать возможность ему выйти, необходимо делать теплые компрессы, прикладывая к векам примочки. Терапия при мейбомиевом блефарите включает комплекс полезных мероприятий.
Лечение блефарита:
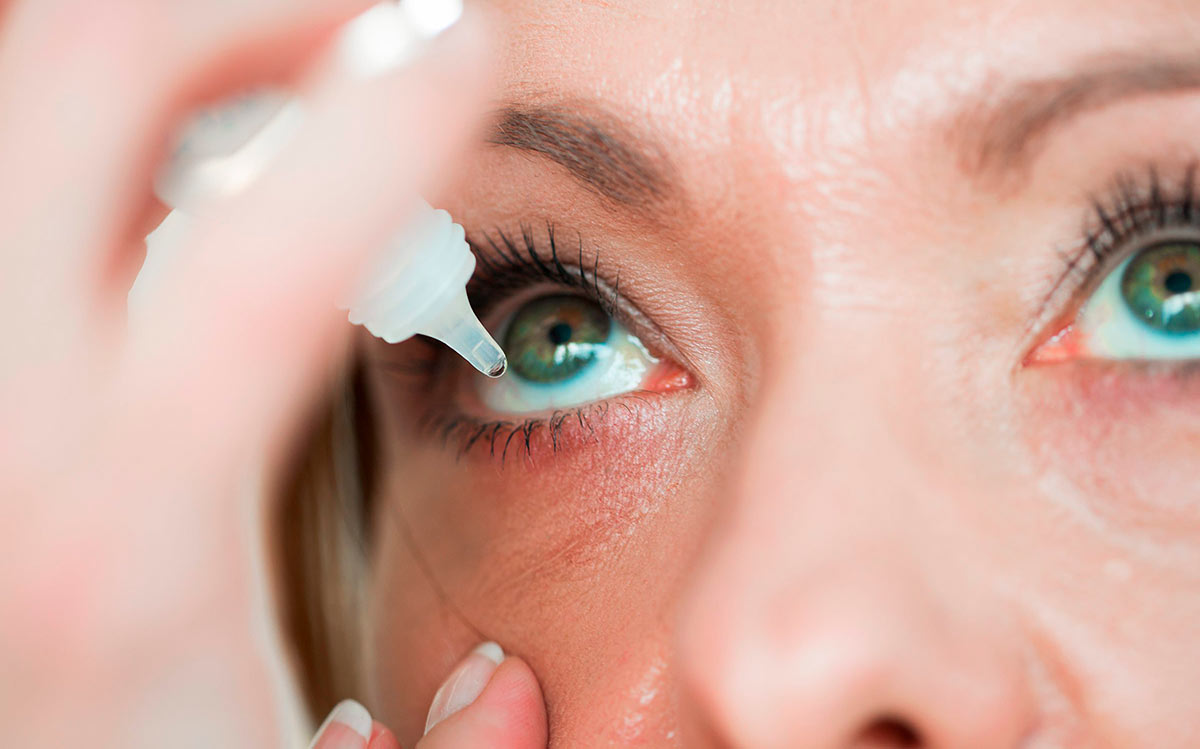
- устранение очагов инфекции, лечение заболеваний, ставших причиной блефарита — антимикробные препараты назначаются врачом;
- тщательное очищение век от корочек, засохшего секрета — для этого можно использовать теплый раствор антисептика, например, фурацилина, а также отвары трав;
- ежедневные массажи с лечебными мазями — массаж удобно делать специальной палочкой, которая помогает вывести застоявшийся секрет;
- применение увлажняющих глазных капель;
- компрессы, аппаратная терапия.
Эффективность лечения зависит от того, удалось ли врачу найти причину болезни. Без ее устранения справиться с болезнью будет трудно, так как секрет периодически будет затвердевать, образовывая серо-желтые пузырьки.
Осложнения после мейбомиевого блефарита
Закупорка сальных желез приводит к нарушению состава слезы, создаются благоприятные условия для распространения бактерий. Это происходит из-за того, что слизистая глаз при мейбомиевом блефарите недостаточно увлажнена, из-за чего усиливается ощущение сухости и жжения. Такая сухость может стать причиной появления конъюнктивита, если на слизистой оболочке глаз начнут распространяться вирусы и микробы. О появлении бактериальной инфекции сигнализирует наличие гнойного отделяемого. Если есть такие симптомы, лечение должно включать противомикробные препараты.
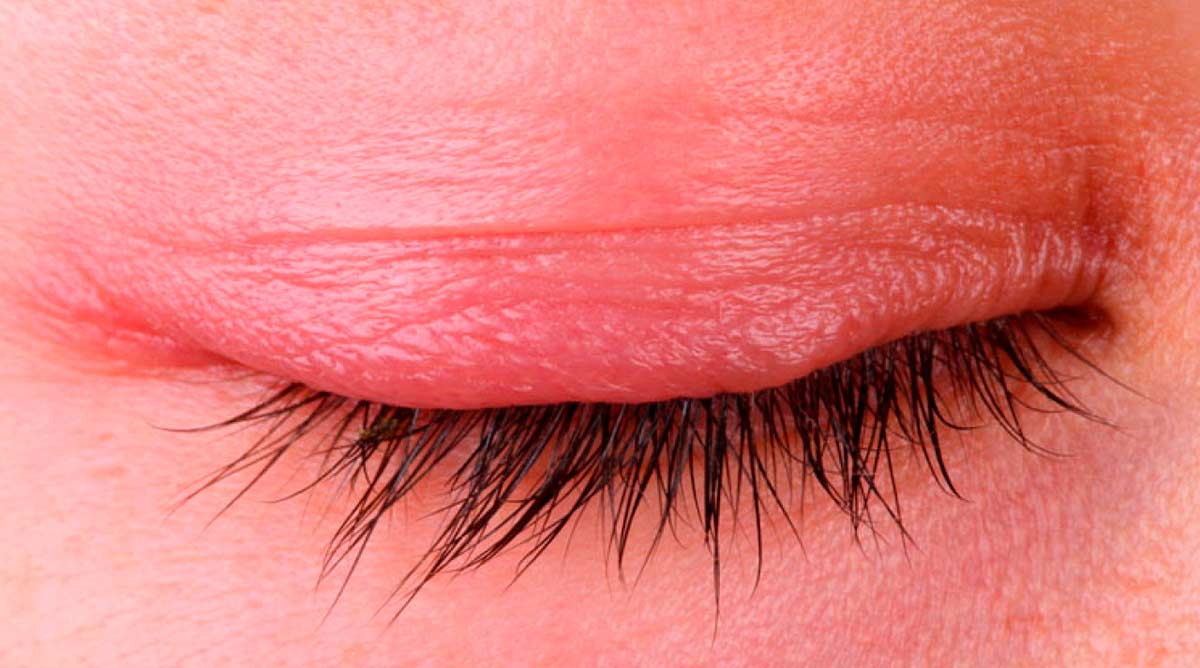
Бактериальный конъюнктивит — одно из серьезных осложнений блефарита. Для его лечения потребуется применение антибиотиков широкого спектра в виде мази и глазных капель. Какие еще могут быть осложнения? При длительном недостаточном лечении блефарита возможно появление халязиона, ячменя, вовлечение в воспалительный процесс роговицы и т.д.
Польза физиотерапевтических процедур при мейбомиевом блефарите
При блефарите высокую эффективность показывает лечение на аппаратах. Длительность курса определяется врачом с учетом особенностей заболевания. Какие процедуры эффективны в лечении блефарита:
- УВЧ — противовоспалительное действие, снятие отека, смягчение затвердевшего секрета;
- магнитотерапия — усиление кровотока, улучшение обменных процессов;
- электрофорез — такое лечение выполняется с использованием лекарственного препарата, который вводится постоянным током в верхний слой эпидермиса;
- ультрафиолетовое излучение — тонизирующее, бактерицидное, противовоспалительное действие.
Чтобы эффективность аппаратной терапии была высокой, необходима регулярность. Старайтесь не пропускать лечебные сеансы и пройти весь курс, назначенный специалистом.
Как мейбомиевый блефарит меняет уклад жизни
При блефарите, вызванном закупоркой сальных желез, веки выглядят отекшими, масляными, отмечается сухость глаз из-за изменившегося состава слезы (недостаток жирного секрета). По этой причине ношение контактных линз будет проблематичным. Кроме болей из-за блефарита, могут появиться и болезненные ощущения на фоне повышенной чувствительности глаз. Не стоит рисковать своим здоровьем и продолжать носить линзы, даже если Вы к ним привыкли и не хотите вновь возвращаться к очкам.

Чем меньше нагрузки в период лечения будет на органы зрения, тем скорее наступит выздоровление (при условии выполнения полного комплекса терапевтических мероприятий). Ежедневно выполняя все необходимые манипуляции по очистке, смягчению век, а также делая массажи для размягчения и выведения секрета, Вы сможете избавиться от симптомов блефарита.
Профилактика мейбомиевого блефарита
Для предупреждения рецидивов болезни необходима комплексная профилактика, включающая витаминизацию, сбалансированное питание, соблюдение гигиены век, а также действия, направленные на улучшение обмена веществ, укрепление иммунитета. В первое время после выздоровления лучше отказаться от использования декоративной косметики, дав возможность организму восстановиться. Впоследствии пользуйтесь только гипоаллергенной косметикой высокого качества, соблюдая сроки ее хранения.
В ежедневный рацион человека, склонного к появлению блефарита, необходимо включить овощи и фрукты, грибы, орехи, бобовые, продукты, богатые лютеином, витаминами А, С, Е. Полезным будет использование льняного масла, которое обладает противоотечным и противовоспалительным действием. Его можно добавлять в холодные блюда и соусы, заправлять салаты, каши. Старайтесь избегать перегрева и переохлаждения, физического и нервного перенапряжения — все это может спровоцировать появление мейбомиевого блефарита.
Здоровье глаз крайне важно практически для любого человека. Они необходимы для познания, созерцания мира, для работы наконец. Глаза работают постоянно, даже когда человек находится на отдыхе. Неудивительно, что даже небольшие изменения зрения вызывают огромные трудности и проблемы в жизни человека. Воспаление слёзной железы, или дакриоцистит, — заболевание, которое может коснуться любого человека, вне зависимости от возраста, пола и других характеристик. Почему оно возникает, и какова вероятность развития осложнений после него?
Механизм слезотечения
Сама по себе слёзная жидкость почти полностью (на 98%) состоит из воды. На остальные 2% приходится соли, липиды, белок, органические соединения. Чем-то состав напоминает плазму крови, однако в слёзной жидкости намного больше хлора, калия и солей, а потому она имеет солоноватый привкус. Всё это создаёт ту уникальную защитную плёнку, которая является барьером от внешних вредных факторов.
Синтез слёзной жидкости происходит в одноимённом канале. Затем она попадает в конъюнктивальный мешок, где остаётся ещё какое-то время. При моргании жидкость распространяется по всей поверхности глазного яблока, смачивая и увлажняя слизистую.
Отведение жидкости происходит следующим образом. Слеза стекает в слёзное озеро, которое расположено во внутреннем уголке глаза. Далее жидкость попадает через слёзный мешок в носовые ходы.
Причины воспаления слёзной железы
Воспаление слёзной железы нередко является вторичным заболеванием и развивается на фоне воспалительного процесса соседних тканей. Всё легко объясняется тем, что слёзная железа находится в толще тканей глаза. К причинам заболевания относят:
- Инфекционные процессы в соседних тканях. Диагнозы в этих случаях могут быть абсолютно разные, начиная от конъюнктивита и заканчивая гриппом, ангиной. Сюда же можно отнести и такие инфекционные заболевания, как паротит, герпес, инфекционный мононуклеоз, ячмень, кишечные инфекции.
- Травма глаза. Повреждение тканей глаза нередко приводит к воспалению, поскольку открытые участки ткани становятся восприимчивыми к патогенам из окружающей среды (воздуха).
Заболевание может осложняться провоцирующими факторами:
- снижение иммунного статуса;
- недостаток витаминов группы В, поступающих в организм с пищей;
- неграмотное использование контактных линз (ношение линз с истёкшим сроком, неправильная гигиена средств оптической коррекции и т. д.);
- повышенный синтез кожного сала.
Симптомы
Заболевание может носить как острый, так и хронический характер. В зависимости от этого симптоматика также может быть ярко выраженной или почти не проявлять себя. Обычно пациенты жалуются на:
- отёчность века, покраснение;
- невозможность движения глазным яблоком в разных направлениях;
- боль при пальпации воспалённого участка;
- синдром сухого глаза (из-за снижения выработки слёзной жидкости);
- местная гиперемия;
- птоз века.
Последний симптом проявляется на последней стадии. При этом больное веко приобретает форму буквы S. В ряде случаев клиническая картина заболевания может усилиться, вплоть до воспаления лимфатических узлов и появления головных болей.
При хронической стадии вне обострения можно отметить постоянное прищуривание глаза из-за сужения щели между веками.
Диагностика
Сначала специалист проводит визуальный осмотр. Для того чтобы осмотреть внутреннюю сторону века пациента, офтальмолог аккуратно оттягивает его и внимательно рассматривает воспалённый участок. Если видна отёкшая слёзная железа и увеличенная в размере конъюнктива, то с большой долей вероятности у пациента – дакриоцистит. Также нелишним будет провести дополнительные инструментальные исследования:
- забор слезы;
- посев слизи из глаза;
- гистология;
- канальная и носовая проба;
- проба Ширмера.
Сбор слёзной жидкости поможет определить, какой именно возбудитель стал причиной развития воспалительного процесса. Это необходимо для того, чтобы назначить пациенту правильное лекарство, которое окажет эффект в конкретном случае. Гистологию обычно проводят при подозрении на протекание онкологических процессов в тканях глаза, которые провоцируют хроническое течение дакриоцистита. МРТ, КТ, УЗИ или рентген данной области проводится крайне редко, при определённых показаниях (травмы).
Наконец, последним исследованием для поставки точки в уточнении диагноза является анализ объема выделяемого секрета. Так можно определить качество проходимости полостей.
Лечение
Терапия обычно представляет собой следующую схему:
- Применение антисептических растворов для промывания глаз. Промывание глаза – важная процедура в терапевтической схеме. Оно необходимо для того, чтобы удалять очаги патогенов, а также устранять продукты их жизнедеятельности. Промывание необходимо делать несколько раз в сутки назначенным специалистом средством. Процедура абсолютно безопасна, практически не вызывает побочных эффектов, за исключением возможного появления аллергической реакции на какой-либо компонент раствора.
- Соблюдение гигиены органа зрения. В период лечения необходимо отказаться от работы за экраном монитора, чтения книг и просмотра телевизора. Пациенту дают больничный лист, что говорит о всей серьёзности положения и о необходимости отдыха для органа зрения. Без соблюдения этого пункта излечение будет протекать не столь быстрыми темпами.
- Использование средств с антибактериальными компонентами. Обычно применяют местные средства – капли, мази, гели. В первые дни количество закапываний должно быть больше (до 5, в зависимости от назначенного препарата). В последующем, когда острая стадия будет пройдена, количество процедур можно уменьшить до 2.Лечение острого дакриоцистита, когда у пациента имеются симптомы общего снижения иммунитета (воспалённые лимфатические узлы), обычно включает в себя использование пероральных антибактериальных средств (таблетки, растворы). Они позволят устранить воспалительный процесс через кровоток.
- Физиопроцедуры. Они обычно назначаются уже после прохождения острой стадии, поскольку в активной стадии такие процедуры могут активизировать воспалительный процесс. Помогут УФ- и УВЧ-терапия, а также сухое тепло (прикладывание к глазу тёплой ткани).
Выраженную отёчность помогут снять и антигистаминные препараты. Желательно также уделить внимание всему организму. Для его укрепления пациенту назначают поливитаминные комплексы и иммуномодулирующие средства. Всё это – вклад в долгосрочную перспективу здоровья своих глаз.
Прогноз
Прогноз во многом зависит от того, какой именно причиной вызвано заболевание. Так, внешние инфекционные процессы наиболее часто и успешно поддаются полному излечению без последствий. Полное выздоровление обычно наступает примерно спустя пару недель после начала заболевания.
Если же дакриоцистит имеет хроническую форму и сопряжён с патологиями кроветворения, венерическими инфекциями, туберкулёзом, то полного излечения удаётся добиться крайне редко, поскольку терапия первичного заболевания также достаточно сложна. Пациенты с туберкулёзом (закрытой формой) могут периодически страдать от дакриоцистита и других проблем разных органов и частей тела.
Также шансы на успешное излечение без последствий снижаются при несвоевременном посещении специалиста. В этих случаях инфекционный процесс может привести к абсцессу или флегмоне и даже стать причиной развития менингита, поскольку глазные орбиты находятся в непосредственной близости от тканей головного мозга.
Дакриоцистит – офтальмологическое заболевание, которое не появляется из ниоткуда. Его довольно легко предупредить, если своевременно лечить все инфекции в организме, в особенности те, очаг которых находится в непосредственной близости от слёзных желез. Регулярное обследование у офтальмолога позволит увеличить шансы человека на длительное сохранение хорошего зрения.
