Тест на воспаление седалищного нерва

none:
- Видео дня
- Вещи, которые вам понадобятся
- Советы
- Предупреждения
Если бы вы сказали группе доброжелательных друзей, что у вас была боль на одной стороне вашего ягодицы и заднюю часть бедра, можно предположить, что у вас есть «ишиас». Но не так ли? Откуда вы знаете, что это не просто напряженная мышца, бурсит или какое-то другое менее гнусное состояние? Хотя найти ответ может потребовать поездки в кабинет врача, есть несколько способов, которыми вы можете «проверить» седалищный нерв дома.
Видео дня
Шаг 1
Сидя, сделайте глубокий вдох, держите его и приносите вниз. Это называется маневром Вальсальвы. Это действие может усугубить поврежденный спинной диск. Согласно публикации журнала Американской медицинской ассоциации за июль 2009 года, наиболее распространенной причиной ишиаса является разрыв в нижней части спины. Маневр Вальсальвы, который вызывает увеличение радиационной боли, согласуется с сценарием разрыва диска. Отсутствие увеличения радиационной боли предполагает, что источником боли может быть не седалищный нерв.
Шаг 2
Ложитесь на спину, полностью вытянув ноги. Попросите помощника медленно поднять прямую ногу на болезненную сторону. Поднимая ногу, натяжение на седалищном нерве. Если нерв сжимается или воспаляется, он становится более болезненным под напряжением. В то время как повышенная боль с этим тестом на повышение ноги не является специфической для ишиаса, если прямая нога может быть поднята до 90 градусов без увеличения боли, маловероятно, что боль исходит из седалищного нерва. Этот простой тест, согласно исследованию 2007 года, опубликованному в «Архивах физической медицины и реабилитации», правильно идентифицировал пациентов с истинным ишиасом в две трети времени.
Шаг 3
Прогуляйтесь по пальцам ног, а затем ходите по пятам с пальцами ног. Является ли сила ноги на болезненной стороне равной силе незащищенной стороны? Затем, сядьте, положив ноги на пол и поднимите большие пальцы ног с пола. Попросите вашего помощника надавить на пальцы ног, пока вы сопротивляетесь. Есть ли равные силы в пальцах ног? Слабость любого из этих усилий на болезненной стороне подразумевает седалищный нерв.
Шаг 4
Закройте глаза, так как ваш помощник тщательно проверяет вашу способность распознавать острый конец от тусклого конца защитного штыря. Это должно быть сделано в нескольких точках на ногах и ногах. Сниженная чувствительность к части болезненной ноги ожидалась бы со значительной проблемой седалищного нерва.
Шаг 5
Измерьте расстояние вокруг телят в самой широкой точке. Аналогично, измерьте обхват каждого бедра в точке на 4 дюйма выше коленных чашечек. Эти измерения должны быть равны. Если болезненная сторона измеряет более чем на 1/2 дюйма меньше в любой точке измерения, это может указывать на значительную проблему седалищного нерва.
Вещи, которые вам понадобятся
- Рулетка
- Предохранительный штифт
Советы
- Определение того, что симптомы, вероятно, исходят из седалищного нерва, направляет конкретную причину. Если вы подозреваете, что у вас есть проблема седалищного нерва, обратитесь к поставщику медицинских услуг для получения окончательного диагноза.
Предупреждения
- Значительная слабость и атрофия мышц — это красные флаги. Эти условия требуют оперативного внимания вашего поставщика медицинских услуг, поскольку они могут стать необратимыми или прогрессивными.
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
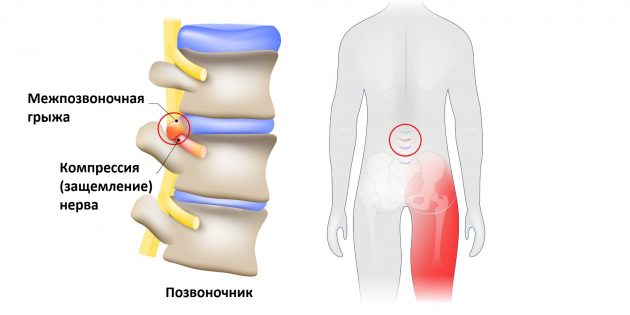 Фото: Designua / Shutterstock
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
- Делать холодные компрессы. Их можно использовать в первые день‑два после того, как случилось защемление седалищного нерва. Прикладывайте грелку с холодной водой или завёрнутый в тонкую ткань пакет со льдом (замороженными овощами) к болезненной области на 20 минут несколько раз в день.
- Делать тёплые компрессы. Их разрешено применять через 2–3 дня после первого приступа. Приложите к пострадавшему месту грелку с горячей (но не обжигающей) водой на 10–15 минут. Повторяйте несколько раз в течение дня по мере необходимости. Чтобы снизить боль, можно попробовать чередовать холодные и тёплые компрессы.
- Принять безрецептурное обезболивающее. Например, на основе ибупрофена.
- Больше двигаться. Первое желание, которое возникает при ишиасе, — присесть или полежать, но это плохой вариант. Неподвижность усиливает раздражение нерва. А вот движение, напротив, помогает избавиться от защемления.
- Регулярно делать упражнения на растяжку нижней части спины и бёдер. Это самый простой способ. Упражнений существуют десятки, выберите те, от которых становится легче именно вам.
- Попробуйте прогибаться в пояснице, выдвигая грудную клетку вперёд, а плечи отводя назад.
- Делайте растяжку «бабочка»: сядьте на пол, согнув колени так, чтобы ступни плотно прижимались друг к другу; максимально прижмите бёдра к полу и медленно наклоняйтесь вперёд, стараясь лечь на ноги грудью.
- Выполняйте скручивания позвоночника: ноги на ширине плеч, таз неподвижен, корпус разворачивается влево и вправо так далеко, как возможно. Вы должны ощутить, как тянется спина в районе поясницы — именно такие движения помогут облегчить боль.
- Повисите на турнике при максимально расслабленных мышцах ног и туловища.

В наше время люди нередко испытывают боли в поясничном отделе, которые могут распространяться на любые области нижних конечностей. Врачи диагностируют ишиас – комплекс симптомов, связанных с воспалением седалищного нерва. Причиной воспаления могут служить различные заболевания позвоночника, хронические и инфекционные болезни, а также причины, связанные с привычками или профессиональной деятельностью человека.
Седалищный нерв – самый большой и разветвленный. Он начинается в пояснично-крестцовом отделе и дальше делится на большеберцовые и малоберцовые нервы. Воспалительный процесс в этой системе сразу дает о себе знать – болями в пояснице, ногах. Это заболевание встречается у людей разного возраста, однако основную группу риска составляют люди средних лет и пожилые, вследствие возрастных изменений позвоночных структур. Итак, почему происходит воспаление седалищного нерва? Как быстро и точно поставить диагноз и приступить к лечению?
Причины
Воспаление седалищного нерва возникает как следствие возникновения патологий в любом органе или системе организма человека. Часто причина кроется в проблемах с позвоночником. Спровоцировать ишиас могут следующие причины:
- Травмы;
- Грыжи позвоночника;
- Различные деформации позвоночника (остеохондроз, спондилолистез, сколиоз)
- Наросты на позвоночнике (остеофиты);
- Гинекологические заболевания;
- Хронические заболевания (сахарный диабет, подагра);
- Артрит;
- Инфекционные заболевания (грипп, туберкулез, сифилис);
- Опухоли;
- Внутренние кровотечения;
- Переохлаждение.
Ишиас также может быть спровоцирован причинами, связанными с привычками и образом жизни человека:
- Гиподинамия (недостаточная физическая активность);
- Избыточный вес;
- Интоксикации организма (алкоголь, тяжелые металлы);
- Частые подъемы тяжестей;
- Длительное нахождение в фиксированной позе.
Это влечет за собой сбои в основных системах человека: иммунной, нервной, эндокринной, сердечно-сосудистой. Также нарушается обмен веществ, что приводит к запорам – частой причиной, провоцирующей воспаление седалищного нерва.
Диагностика
Боли в спине, ягодицах, ногах могут иметь как острый, так и ноющий характер. Но вне зависимости от этого, при их возникновении необходимо незамедлительно обратиться к врачу. Только невролог сможет точно поставить диагноз и назначить курс эффективного лечения.
Осмотр
 Первый прием у врача-невролога начинается с разговора с пациентом, во время которого доктор собирает полный анамнез заболевания. Он также проводит пальпацию тех мест, где возникают болевые ощущения, обращая внимание на реакцию мышц, состояние сухожилий. Осуществляется оценка общего состояния пациента – измеряется температура и давление. Далее врач назначает сдачу анализов, среди которых анализы крови – на наличие инфекций и иных патологических процессов в организме. Возможно проведение ряда неврологических тестов, которые помогут доктору в постановке диагноза. К таким ним относятся тесты на симптомы Леррея, Бехтерева, Бонне, на перекрестный синдром и другие.
Первый прием у врача-невролога начинается с разговора с пациентом, во время которого доктор собирает полный анамнез заболевания. Он также проводит пальпацию тех мест, где возникают болевые ощущения, обращая внимание на реакцию мышц, состояние сухожилий. Осуществляется оценка общего состояния пациента – измеряется температура и давление. Далее врач назначает сдачу анализов, среди которых анализы крови – на наличие инфекций и иных патологических процессов в организме. Возможно проведение ряда неврологических тестов, которые помогут доктору в постановке диагноза. К таким ним относятся тесты на симптомы Леррея, Бехтерева, Бонне, на перекрестный синдром и другие.
При необходимости уточнения диагноза врач назначает УЗИ и другие виды аппаратных исследований.
УЗИ седалищного нерва
Ультразвуковое излучение позволяет обследовать самый крупный седалищный нерв на всех уровнях, начиная с ягодичной зоны. При данном виде диагностики главное – выбрать нужную частоту датчика аппарата. Это напрямую будет зависеть от массы тела, в частности от веса мышечной ткани человека. Диапазон частот – от 2 МГц до 9-ти. УЗИ позволяет качественно обследовать нервный ствол, выявить патологические изменения сухожилий, мышечных тканей, фасций, обнаружить костные наросты и выступы, поэтому данный метод активно используется при диагностике воспаления седалищного нерва. УЗИ имеет ряд преимуществ – эта процедура безболезненна, безопасна и проста в исполнении. Этот метод обследования может назначаться пациентам с металлическими имплантами, кардиостимуляторами.
Ультразвуковая визуализация
При воспалении седалищного нерва утолщается нервный ствол, а его плотность уменьшается. Это позволяет на уровне ультразвуковой визуализации определить очаги воспаления даже на небольших по размеру нервных стволов, к примеру, на ветвях лучевого и малоберцового нервов, межпальцевых нервных окончаниях и др.
Невозможно визуализировать лишь те нервы, который проходят под костями или глубоко в мышечных тканях.
Важно: визуализации плохо поддаются нервные стволы у пациентов с большой массой тела, особенно в области голени и ягодиц.
МРТ
 Магнитно-резонансная томография (МРТ) седалищного нерва предполагает наличие высокоточного оборудования, работа которого основана на взаимодействии магнитного поля и реакции на него атомов водорода. Оно позволяет выявить все патологии нервного ствола и позвоночника пациента. В частности, обнаружить самые маленькие трещины в позвонках или зажимы нервных волокон. Это аппаратное обследование дает точные результаты и позволяет врачу поставить правильный диагноз, что необходимо в эффективном и грамотном лечении.
Магнитно-резонансная томография (МРТ) седалищного нерва предполагает наличие высокоточного оборудования, работа которого основана на взаимодействии магнитного поля и реакции на него атомов водорода. Оно позволяет выявить все патологии нервного ствола и позвоночника пациента. В частности, обнаружить самые маленькие трещины в позвонках или зажимы нервных волокон. Это аппаратное обследование дает точные результаты и позволяет врачу поставить правильный диагноз, что необходимо в эффективном и грамотном лечении.
КТ
Компьютерная томография является своеобразным сканированием внутренних тканей и органов, в частности седалищного нерва. Этот метод также подразумевает наличие дорогостоящего высокоточного оборудования и профессионализма врача, квалификация которого позволит увидеть на изображении все патологические изменения нервного ствола и тканей вокруг него.
Рентгенография
Рентген также эффективен при исследовании седалищного нерва. Врачу необходимо получить оптимальную картину нервного ствола со всех сторон, для этого проводят рентген пациента стоя и лежа. Именно эти два положения дают возможность увидеть все патологии и проблемные участки седалищного нерва при рентгенографии. Единственный минус – излучение, однако доза радиации, которую можно получить за две процедуры незначительна.
Электронейромиография
Этот диагностический метод исследования нижних конечностей позволяет определить скорость прохождения нервного импульса через мышечную ткань. Электронейромиографическое исследование может быть поверхностным и игольчатым. Поверхностное подразумевает графическое построение реакции мышц на подачу через электроды короткого электрического разряда. Игольчатый метод является инвазивным и основан на введении тонких игл в мышцы конечностей. Здесь также электромиограф строит график активности мышечной и нервной тканей. Врач расшифровывает график и выявляет все патологии седалищного нерва, что позволяет назначить правильный курс терапии.
Важно: качественная диагностика – это 90% успеха дальнейшего лечения. Сегодня существует огромный спектр инновационных современных методов диагностики, которые помогут доктору поставить точный диагноз в сжатые сроки.
Полезное видео
Ниже вы можете больше ознакомиться с диагностикой воспаления седалищного нерва
Заключение
Если вы чувствуете боль в спине, пояснице, ногах, слабость в конечностях, то терпеть этот дискомфорт не стоит. Любую болезнь проще вылечить на начальной стадии развития, пока она не перешла в хроническую форму. Поэтому даже при небольших ноющих болях в пояснице следует обратиться к врачу-терапевту, который при показаниях даст направление к неврологу. У него вы пройдете полный диагностический курс, после чего будет назначено индивидуальное лечение. Если у вас уже болит спина, и вы тянете с посещением доктора, поделитесь с нами своей проблемой – вместе проще найти выход из любой ситуации.
Некоторые болезни определить легко. А вот признаки, например, ишиаса могут ввести в заблуждение. Боль в ноге может возникнуть от усталости, но надо иметь в виду, что это может быть и симптом ишиаса.
Если вас беспокоит боль в ноге, задумайтесь. Возможно, это небольшая судорога, но кроме этого вы чувствуете некоторое онемение и мурашки, а когда вы кашляете или чихаете, боль усиливается.
Похоже на ишиас. Или нет?
Первое, что вы должны знать, это то, что ишиас – не болезнь, а проблема со здоровьем, которую непросто диагностировать.
Но как же узнать, есть ли у вас ишиас?
Признаки ишиаса
1. Слабые колени
Обычно речь идет об одном колене, боль в котором отдается во всю ногу. Когда это происходит в обеих ногах, необходима срочная медицинская помощь, в таком случае может потребоваться операция. Но обычно боль ощущается в одной ноге. Это происходит, когда седалищный нерв защемляется.
Этот нерв начинается на уровне поясницы и идет вниз по ноге; когда он сдавливается, возникает ишиас. Ухудшается функционирование нерва, появляются боль, слабость, мурашки.
Боль при этом расстройстве здоровья является делом привычным. А вот когда к боли добавляется слабость, это уже сигнал тревоги для медиков и для вас.
Читайте также: 5 советов и упражнений, чтобы укрепить колени
2. Вы не можете бегать
Врачи часто не могут понять, что означает боль в ноге у спортсмена: ишиас это или нет. Дело в том, что признаки ишиаса и синдрома грушевидной мышцы почти одинаковы. Но второй бывает чаще, чем первый.
В обоих случаях в ноге чувствуются мурашки, боль, онемение. Но эти симптомы могут говорить и о других болезнях, поэтому нужно обратиться к врачу. Если игнорировать “сигналы”, которые подает тело, ситуация может ухудшиться.
Считается, что спортсмены более здоровые люди, но и они не должны не обращать внимания на боль или неприятные ощущения. Однако лучше поднять ложную тревогу, чем надолго выбыть из строя.
3. Вы чувствуете боль
Боль – очень важный симптом ишиаса. Но, обращаясь к врачу, нужно описывать свою боль ясно и конкретно. Просто сказать, что у вас болит нога, недостаточно.
Боль может свидетельствовать о разных вещах, ишиас – всего лишь одна из версий.
Доктор Джейкоб Тейтельбаум (Jacob Teitelbaum), автор книги “Real Cause, Real Cure: The 9 root causes of the most common health problems and how to solve them” (Реальная причина, реальное лечение: 9 самых распространенных проблем со здоровьем и как с ними справляться) рассказывает, как определить, есть ли у вас ишиас:
- Большим пальцем нажимайте на мышцы нижней части спины.
- Старайтесь найти точки, нажатие на которые вызывает боль.
- Если боль ощущается как небольшой импульс, который идет в ноги, очень вероятно, что это ишиас.
4. “Тест” на ишиас
Нужно лечь и вытянуть ноги. С помощью другого человека поднимите ногу (она должна быть вытянутой и быть под углом по отношению к полу от тридцати до семидесяти градусов). Если в результате этого вы почувствуете боль во всей ноге, особенно позади колена и в пальцах ног, у вас ишиас.
Желательно, чтобы помощником при проведении этой пробы был физиотерапевт или врач. Имейте в виду, что резкие или неправильные движения могут ухудшить ситуацию и усилить боль.
5. Другие признаки ишиаса
Ишиас может не только вызывать боль в спине и ноге (колене). Могут возникнуть проблемы с кишечником и мочевым пузырем (становится затруднительно контролировать их активность). Медики отмечают, что в таком случае может потребоваться срочная хирургическая операция.
Представитель Американской академии ортопедической хирургии Алан Хилибранд утверждает, что такие ситуации бывают довольно редко. Однако если вы чувствуете, что возникли проблемы с контролем над активностью мочевого пузыря и кишечника, незамедлительно проконсультируйтесь с врачом, потому что эти проблемы могут стать хроническими.
Почитайте эту статью: Как заботиться о здоровье кишечника: советы для женщин
Хорошая новость: ишиас может исчезнуть
Хорошая новость заключается в том, что в 80 % случаев ишиас исчезает сам по себе. Хотя пока непонятно, почему это происходит – то ли диск позвоночника становится на свое место, то ли нерв уже не чувствует давления.
В период обострения ишиаса принимают противовоспалительные лекарства и занимаются физиотерапией под руководством специалиста.
Время, в течение которого приходится бороться с симптомами ишиаса, обычно длится больше трех месяцев. Очень важно регулярно консультироваться с врачом и выполнять все его рекомендации.
Это нужно делать и тогда, когда боль временно отступила.
