Тики при воспалении тройничного нерва


Невралгия тройничного нерва (болевой тик Труссо, болезнь Фозергиля, тригеминальная невралгия) – это довольно распространенное заболевание периферической нервной системы, основным признаком которого является приступообразная, очень интенсивная боль в зоне иннервации (соединения с центральной нервной системой) одной из ветвей тройничного нерва. Тройничный нерв является смешанным нервом, он осуществляет чувствительную иннервацию лица и двигательную иннервацию жевательных мышц.
Большое разнообразие факторов, лежащих в основе болезни, мучительные боли, социальная и трудовая дезадаптация, длительное медикаментозное лечение при несвоевременном обращении, – далеко не весь спектр причин, удерживающих эту проблему на верхушке рейтинга неврологических заболеваний. Симптомы невралгии тройничного нерва достаточно легко узнаваемы даже непрофессионалами, но назначить лечение под силу только специалисту. Расскажем об этом недуге в данной статье.
Причины невралгии тройничного нерва
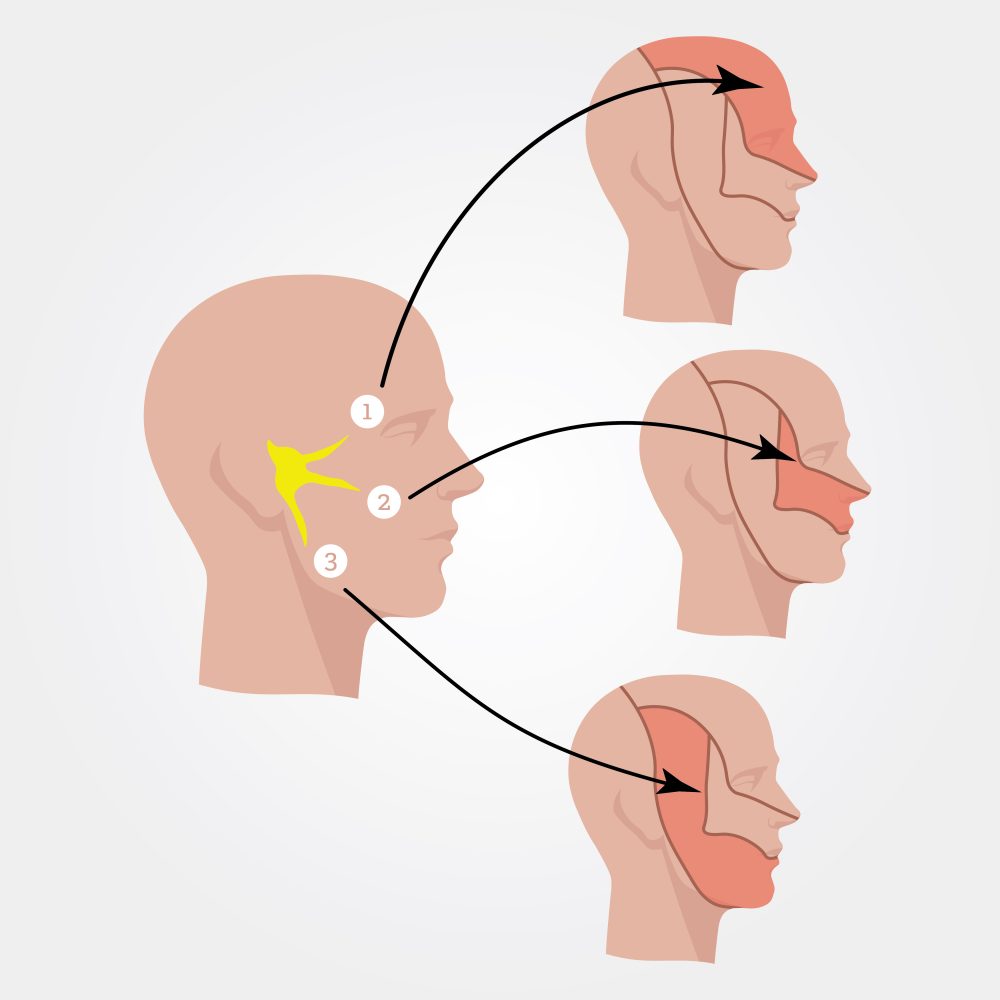 Зоны иннервации тройничного нерва.
Зоны иннервации тройничного нерва.
Тройничный нерв является 5-й парой черепно-мозговых нервов. У человека имеется два тройничных нерва: слева и справа; в основе заболевания лежит поражение его ветвей. Всего тройничный нерв имеет 3 основные ветви: глазной нерв, верхнечелюстной нерв, нижнечелюстной нерв, каждая из которых распадается на более мелкие веточки. Все они на своем пути следования к иннервируемым структурам проходят через определенные отверстия и каналы в костях черепа, где могут подвергаться сдавлению или раздражению. Основные причины этого можно систематизировать следующим образом:
- врожденное сужение отверстий и каналов по ходу ветвей;
- патологические изменения сосудов, расположенных рядом с нервом (аневризмы, или выпячивания стенок артерий, любые аномалии развития сосудов, атеросклероз) или их аномальное расположение (чаще верхней мозжечковой артерии);
- кистозно-слипчивые процессы в области разветвлений тройничного нерва как результат глазных, оториноларингологических, стоматологических заболеваний (воспаление пазух – фронтит, гайморит, этмоидит; одонтогенный периостит, пульпит, кариес, иридоциклит и др.);
- нарушение обмена веществ (сахарный диабет, подагра);
- хронические инфекционные заболевания (туберкулез, бруцеллез, сифилис, герпес);
- опухоли (любые, локализующиеся по ходу нерва);
- переохлаждения лица (сквозняк);
- травмы лица и черепа;
- рассеянный склероз;
- редко — стволовой инсульт.
Патологический процесс может затрагивать как весь нерв, так и отдельные его ветви. Чаще, конечно, встречается поражение одной ветви, но в большинстве случаев несвоевременное обращение приводит к прогрессированию болезни и вовлечению в патологический процесс всего нерва. В течении заболевания выделяют несколько стадий. На позднем этапе (третья стадия болезни) изменяется клиническая картина и значительно ухудшается прогноз относительно выздоровления. Установление причины заболевания в каждом конкретном случае позволяет наиболее эффективно подобрать лечение и соответственно ускорить исцеление.
Симптомы
Заболевание более характерно для людей среднего возраста, чаще диагностируется в 40-50 лет. Женский пол страдает чаще мужского. Чаще наблюдается поражение правого тройничного нерва (70% от всех случаев заболевания). Очень редко тригеминальная невралгия может быть двусторонней. Болезнь носит циклический характер, то есть периоды обострения сменяются периодами ремиссии. Обострения более характерны для осенне-весеннего периода. Все проявления недуга можно разделить на несколько групп: болевой синдром, двигательные и рефлекторные расстройства, вегетативно-трофические симптомы.
Болевой синдром
 Больных с невралгией тройничного нерва беспокоят приступы интенсивной боли в зоне иннервации пораженной ветви этого нерва.
Больных с невралгией тройничного нерва беспокоят приступы интенсивной боли в зоне иннервации пораженной ветви этого нерва.
Характер боли: боль приступообразная и очень интенсивная, мучительная, резкая, жгучая. Больные в момент приступа часто замирают и даже не шевелятся, сравнивают боль с прохождением электрического тока, прострелом. Длительность пароксизма от нескольких секунд до нескольких минут, однако в течение суток приступы могут повторяться до 300 (!) раз.
Локализация боли: боль может захватывать как зону иннервации одной из ветвей, так и весь нерв на одной стороне (правой или левой). Одной из особенностей заболевания является иррадиация (распространение) боли с одной ветви на другую с вовлечением всей половины лица. Чем длительнее существует заболевание, тем вероятнее распространение на другие ветви. Зоны локализации:
- глазной нерв: лоб, передняя волосистая часть головы, переносица, верхнее веко, глазное яблоко, внутренний угол глаза, слизистая оболочка верхней части носовой полости, лобная и решетчатая пазухи;
- верхнечелюстной нерв: верхняя часть щеки, нижнее веко, наружный угол глаза, верхняя челюсть и ее зубы, крыло носа, верхняя губа, гайморова (верхнечелюстная) пазуха, слизистая оболочка носовой полости;
- нижнечелюстной нерв: нижняя часть щеки, подбородок, нижняя челюсть и ее зубы, нижняя поверхность языка, нижняя губа, слизистые оболочки щек. Боль может отдавать в висок, затылок, шею. Иногда боль четко локализуется в области одного зуба, что побуждает больных идти на прием к стоматологу. Однако лечение этого зуба не устраняет боль.
Провокация боли: развитие болевого пароксизма можно вызвать прикосновением или легким надавливанием на так называемые курковые (триггерные) зоны. Эти зоны достаточно вариабельны у каждого конкретного больного. Чаще это внутренний угол глаза, спинка носа, бровь, носогубная складка, крыло носа, подбородок, угол рта, слизистая оболочка щеки или десны.Также провокация приступа возможна при надавливании на точки выхода ветвей на лицо: надглазничное, подглазничное, подбородочное отверстие. Боль также может вызываться разговором, жеванием, смехом, умыванием, бритьем, чисткой зубов, нанесением макияжа, даже дуновением ветра.
Поведение в момент приступа: больные не плачут, не кричат, а замирают, стараясь не двигаться, потирают зону боли.
Двигательные и рефлекторные расстройства:
- спазмы мышц лица (откуда и пошло название болезни «болевой тик»): во время болевого приступа развивается непроизвольное мышечное сокращение в круговой мышце глаза (блефароспазм), в жевательных мышцах (тризм), в других мышцах лица. Часто мышечные сокращения распространяются на всю половину лица;
- изменения рефлексов – надбровного, корнеального, нижнечелюстного, — что определяется при неврологическом осмотре.
Вегетативно-трофические симптомы: наблюдаются в момент приступа, на начальных стадиях выражены незначительно, при прогрессировании заболевания обязательно сопровождают болевой пароксизм:
- цвет кожи: локальная бледность или покраснение;
- изменения секреции желез: слезотечение, слюнотечение, насморк;
- поздние признаки: развиваются при длительном существовании заболевания. Могут быть отеки лица, сальность кожи или ее сухость, выпадение ресниц.
В позднюю стадию заболевания происходит формирование очага патологической болевой активности в зрительном бугре (таламусе) в головном мозге. Это приводит к изменению характера и локализации боли. Устранение причины заболевания в этом случае уже не приводит к выздоровлению. Отличительные особенности этого этапа заболевания следующие:
- боль распространяется на всю половину лица с начала пароксизма;
- к появлению боли приводит прикосновение к любому участку лица;
- к болевому пароксизму может приводить даже воспоминание о нем;
- боль может возникать в ответ на действие таких раздражителей, как яркий свет, громкий звук;
- боли постепенно утрачивают свой приступообразный характер и становятся постоянными;
- усиливаются вегетативно-трофические расстройства.
Диагностика

Основная роль в установлении диагноза принадлежит тщательно собранным жалобам и анамнезу заболевания. При неврологическом осмотре возможно выявление участков снижения или повышения чувствительности на лице, а также изменения следующих рефлексов:
- надбровного — то есть смыкания глаз при поколачивании по внутреннему краю надбровной дуги;
- корнеального — то есть эффекта смыкания глаз в ответ на внешние раздражители;
- нижнечелюстного — то есть сокращения жевательной и височной мышц при постукивании по нижней челюсти).
В период ремиссии неврологический осмотр может не выявить патологии. Для поиска причины невралгии больному может быть показана магнитно-резонансная томография (МРТ), однако она не всегда выявляет истину.
Лечение
К основным методам лечения невралгии тройничного нерва относят:
- медикаментозное;
- физиотерапевтическое;
- оперативное лечение.
Главным препаратом при медикаментозном лечении остается карбамазепин (тегретол). Он применяется в лечении данного заболевания с 1962г. Применяется по особой схеме: начальная доза составляет 200-400мг/сутки,  постепенно доза увеличивается и доводится до 1000-1200мг/сутки в несколько приемов. По достижении клинического эффекта (прекращение болевых атак) препарат в поддерживающей дозе применяется длительно для предотвращения возникновения приступов, затем доза также ступенчато снижается. Иногда больному приходится принимать препарат 6 месяцев и более. В настоящее время также применяют окскарбазепин (трилептал), который имеет тот же механизм действия, что и карбамазепин, но лучше переносится.
постепенно доза увеличивается и доводится до 1000-1200мг/сутки в несколько приемов. По достижении клинического эффекта (прекращение болевых атак) препарат в поддерживающей дозе применяется длительно для предотвращения возникновения приступов, затем доза также ступенчато снижается. Иногда больному приходится принимать препарат 6 месяцев и более. В настоящее время также применяют окскарбазепин (трилептал), который имеет тот же механизм действия, что и карбамазепин, но лучше переносится.
Кроме карбамазепина, с целью купирования болевого синдрома используются баклофен по 5-10мг 3р/д (препарат тоже следует отменять постепенно), амитриптилин 25-100мг/сутки. Из новых препаратов, синтезированных в последние десятилетия, применяется габапентин (габагамма, тебантин). При лечении габапентином также необходимо титрование дозы до достижения клинически эффективной (начальная доза обычно составляет 300 мг 3 р/д, а эффективная составляет 900-3600 мг/сутки), с последующим ступенчатым снижением вплоть до отмены препарата. С целью купирования тяжелого обострения могут применяться натрия оксибутират или диазепам внутривенно. В комплексной терапии используются никотиновая кислота, трентал, кавинтон, фенибут, пантогам, глицин, витамины группы В (мильгамма, нейрорубин).
Физиотерапевтическое лечение довольно разнообразно. Могут использоваться диадинамические токи, электрофорез с новокаином, ультрафонофорез с гидрокортизоном, иглорефлексотерапия, лазеротерапия. Физиотерапевтические методики применяются только в комплексе с медикаментозным лечением для достижения более быстрого и качественного эффекта.
При отсутствии эффекта от консервативного лечения, а также в случаях, когда тригеминальная невралгия вызвана сдавлением корешка анатомическим образованием, применяются хирургические методы лечения:
- если причиной сдавления является патологически измененный сосуд, то производится микроваскулярная декомпрессия. Суть операции заключается в разделении сосуда и нерва с применением микрохирургической техники. Эта операция имеет высокую эффективность, но весьма травматична;
- чрескожная стереотаксическая ризотомия: производится разрушение корешка нерва с применением электрического тока, подводимого к нерву с помощью иглы в виде электрода;
- чрескожная баллонная компрессия: прекращение болевой импульсации по нерву путем сдавления его волокон с помощью баллончика, подводимого к нерву с помощью катетера;
- глицериновые уколы: разрушение нерва с помощью инъекций глицерина в места разветвления нерва;
- разрушения нерва с использованием ионизирующего излучения: неинвазивная методика с применением облучения;
- радиочастотная абляция: разрушение нервных волокон с помощью высокой температуры;
- если причиной стал опухолевый процесс, то, конечно, на первый план выходит удаление опухоли.
Характерной особенностью всех хирургических методов является более выраженный эффект при раннем их проведении. Т.е. чем раньше проведена та или иная операция, тем выше вероятность излечения. Также следует иметь ввиду, что исчезновение болевых приступов происходит не сразу после хирургического лечения, а несколько отдаленно (сроки зависят от длительности заболевания, обширности процесса и вида оперативного вмешательства). Поэтому всем пациентам с невралгией тройничного нерва необходимо своевременное обращение к врачу. Ранее использовалась методика инъекций этилового спирта в места разветвления нерва. Такое лечение зачастую давало временный эффект, имело высокую частоту осложнений. С регенерацией нерва боли возобновлялись, поэтому на сегодняшний день такой метод лечения практически не применяется.
Профилактика
Конечно, повлиять на все вероятные причины возникновения заболевания не представляется возможным (например, врожденная узость каналов не может быть изменена). Однако можно предотвратить многие факторы развития этого заболевания:
- избегать переохлаждений лица;
- своевременно лечить заболевания, которые могут стать причиной тригеминальной невралгии (сахарный диабет, атеросклероз, кариес, гайморит, фронтит, герпетическая инфекция, туберкулез и т.д.);
- профилактика травм головы.
Также следует учитывать, что к методам вторичной профилактики (т.е. когда однажды заболевание уже проявило себя) относят качественное, полноценное и вовремя проведенное лечение.
Видео версия статьи:
Телеканал ТВЦ, передача «Врачи» на тему «Невралгия тройничного нерва»
Статья содержит информацию относительно клинической картины и современных методов лечения невралгии тройничного нерва.
Тройничный нерв − самый крупный из всех черепно-мозговых нервов.
Он является смешанным: имеет тонкий двигательный и толстый чувствительный корешки.
ГАСЕР (тройничный) ганглий расположен в тройничной ямке височной кости.
Он содержит сенсорные волокна, которые воспринимают болевые, температурные и механические раздражители на лице.
Периферические отростки нейронов образуют три ветви тройничного нерва (очную, верхне- и нижнечелюстную).
Узнайте в статье на estet-portal.com по каким симптомам врач-косметолог сможет распознать поражения тройничного нерва, и какими изменениями на лице проявляется данная патология.
Характеристика боли при невралгии тройничного нерва
Пациенты могут точно локализовать свою боль.
Она обычно проходит по линии разделения на нижне- и верхнечелюстную ветви нерва или верхнечелюстную и очную.
60% пациентов жалуются на стреляющую боль в направлении от угла рта к углу нижней челюсти; у 30% − от верхней губы к глазу и брови, без привлечения орбиты.
Меньше чем в 5% случаев боль возникает по ходу глазной ветви лицевого нерва.
Читайте нас в Instagram!
Боль обычно интенсивная, приступообразная, колющая.
Она начинается с ощущения поражения электрическим током в определенной области, затем быстро нарастает менее чем за 20 с до ощущения дискомфорта «глубоко в лице», нередко искажая выражение лица пациента.
Затем постепенно угасает в течение нескольких секунд, после этого появляется жгучая боль, которая может продолжаться от секунды до нескольких минут.
Во время приступов пациенты могут выполнять различные движения головой или «гримасы» для уменьшения выраженности боли, таким образом возникает состояние, похожее на болевой тик.
Страшный яд или бесценное лекарство: ботулинотерапия в лечении мигрени
Триггерные факторы приступов невралгии тройничного нерва
Триггерные участки или участки повышенной чувствительности у большинства пациентов часто размещаются возле носа / рта.
Жевание, разговор, улыбка или употребление холодной / горячей жидкости могут инициировать появление болевого приступа.
Прикосновения, бритье, чистка зубов или поток холодного воздуха из открытого окна авто также могут вызвать боль.
Физикальное обследование обычно помогает провести дифференциальную диагностику с другими заболеваниями.
Однако помните, что боль возникает после стимуляции триггерной точки; таким образом, некоторые пациенты могут ограничить обзор в связи со страхом раздражения этих участков.
Диагноз идиопатической невралгии тройничного нерва является вероятным только в том случае, если отсутствуют объективные данные о нарушении функции пятой пары черепно-мозговых нервов.
Непереносимость глютена: современные заморочки или серьезное заболевание
Нарушение чувствительности наблюдается сразу после приступа боли; наличие постоянного онемения в любом участке исключает диагноз.
Потеря роговичного рефлекса также исключает диагноз идиопатической НТН, если предварительно не была проведена ризотомия ветвей тройничного нерва.
Слабость мышц в области нижней челюсти или иного участка лица, трудности при глотании указывают на другую этиологию заболевания.
У пациентов с рассеянным склерозом или органическим поражением и НТН при осмотре выявляется потеря чувствительности.
Хотя гипестезия или дизестезия на лице могут наблюдаться транзиторно при классической НТН, их следует считать частью симптоматических форм.
Однако отсутствие этих признаков не исключает наличия основной причины, то есть не исключает симптоматической формы НТН.
Подходы к лечению невралгии тройничного нерва
Лечение НТН включает:
- фармакологическую терапию;
- чрескожные вмешательства (например, чрескожная ризотомия);
- хирургические вмешательства (например, микрососудистая декомпрессия);
- лучевую терапию (стереотаксическая радиохирургия с использованием гамма-ножа).
Особенности фармакологической терапии: в начале лечения рекомендуется назначать фармакологическую терапию перед назначением инвазивных методов лечения, поскольку она является эффективной в 75% случаев.
Одноразовая терапия может помочь снизить интенсивность болевого синдрома сразу после возникновения приступа.
Карбамазепин является наиболее изученным препаратом для лечения при невралгии тройничного нерва и единственным препаратом, который утвержден FDA.
Поскольку существует вероятность спонтанного прекращения приступов через 6-12 месяцев, пациенты могут завершить прием лекарств в первый год после установления диагноза.
Невралгия тройничного нерва способна прогрессировать, поэтому пациентам в будущем понадобится прием дополнительных препаратов для контроля болевого синдрома, вплоть до хирургического лечения.
Некоторые риски инъецирования филлеров в область под глазами
Ламотриджин и баклофен являются препаратами второго ряда.
Достаточные доказательства для комбинированной терапии имеются лишь для двух препаратов − ламотриджина и карбамазепина, в случае неэффективности последнего рекомендуется назначить габапентин, который продемонстрировал эффективность при невралгии тройничного нерва, особенно у больных с рассеянным склерозом.
estet-portal.com
Воспаленный тройничный нерв лечат соответствующее, комплекс включает прием противосудорожных, противовоспалительных или обезболивающих препаратов, проведение блокад, хирургические операции.
Анатомия и функции
Что такое и где находится тройничный нерв у человека? Речь идет о самой крупной, пятой из 12 пар черепных нервов. Каждый из них, правый и левый, отходит от ствола у основания мозга (в зоне варолиева моста) и иннервирует соответствующую половину лица. На верхушке пирамиды височной кости имеется утолщение – тройничный или Гассеров узел, где происходит разделение на три ветви:
- глазничную – проходит в области лба, спинки носа и верхнего века;
- верхнечелюстную – локализуется в зоне крыльев носа, верхней челюсти, щеки и нижнего века, иннервирует также верхнюю губу;
- нижнечелюстную – отвечает за иннервацию тканей нижней челюсти.
Тройничный или лицевой нерв является смешанным, то есть обеспечивает чувствительность лица, глазных яблок и ротовой полости, а также двигательную активность жевательных мышц.
Причины и виды невралгии
Бывает центральная и периферическая тригеминальная невралгия. В первом случае поражается Гассеров ганглий с его нервными волокнами, почему болит одна из сторон лица. Заболевание диагностируется преимущественно у лиц в возрасте от 40 до 60 лет. Патология данного типа является следствием различных нарушений кровообращения, перенесенных воспалений и травм ЦНС, инфекций, интоксикаций. Причиной может стать также климакс, ревматизм.
Периферической называется невралгия, при которой повреждаются уже ветви нерва. Среди провоцирующих факторов выделяют преимущественно стоматологические заболевания воспалительного характера (пульпит, периодонтит), некачественно выполненное протезирование и лечение зубов. Часто боли возникают из-за опухолей, развивающихся в костях лицевого черепа или мышцах, слизистой, вируса герпеса, хронических инфекционно-воспалительных процессов в придаточных пазухах (гайморовых верхнечелюстного отдела), ротоглотке, носовой или ротовой полостях.
Существует также подразделение патологии на идиопатическую и симптоматическую. Идиопатическая или первичная тригеминальная невралгия – результат сдавливания корешка кровеносным сосудом в месте выхода из ствола мозга. Компрессия является причиной болезни в большинстве случаев, но достоверно ее выявить можно только в ходе нейрохирургической операции. Поэтому диагноз ставится по умолчанию, если не обнаружено признаков вторичного или симптоматического нарушения.
Невралгия также классифицируется согласно локализации поражения относительно ветвей тройничного нерва. Выделяют достаточно редкие назолициарную и супраорбитальную невралгии, а также более распространенные инфраорбитальную, щечную, язычную и другие. Чаще всего поражаются 2-я и 3-я ветви, патология первой встречается гораздо реже. Отдельно диагностируется постгерпетический тип заболевания, развивающийся вследствие поражения нервных волокон герпесвирусом Herpes zoster.
Симптомы
Вне зависимости от типа лицевой невралгии, имеются общие, характерные для всех разновидностей симптомы поражения тройничного нерва. К ним относятся:
- неизменная локализация боли на протяжении многих лет;
- продолжительность приступов не более 2 минут, в среднем – 10-15 секунд;
- наличие промежутков между ними (рефрактерный период);
- жесткий, стреляющий характер боли, напоминающей электрический разряд;
- поведение во время приступа – неподвижность, отсутствие криков или плача с одновременным подергиванием мимических или жевательных мускулов;
- наличие зон, называемых триггерными, раздражение которых провоцирует боль (определенные участки ротовой полости или лица);
- триггерные факторы, вызывающие приступ, – разговор, жевание или умывание.
Заболевание центрального генеза несколько отличается по клиническим проявлениям от периферического. Характер болевого пароксизма аналогичен, однако в первом случае почти всегда имеются триггерные зоны, являющиеся точками выхода тройничного нерва из черепа. Приступ сопровождается вегетативными проявлениями: повышением слюноотделения, насморком, покраснением лица. Нередко перечисленные симптомы предшествуют пароксизму, в этом случае они называются вегетативной аурой. Часть пациентов жалуется на предварительное покалывание или другие парестезии.
При периферическом поражении тройничного нерва основная симптоматика аналогична, но триггерные зоны встречаются менее чем в половине случаев. Вегетативной ауры не наблюдается, а гиперемия лица или гиперсаливация менее выражены. Для постановки точного диагноза врачу требуется провести комплексное исследование.
Диагностика
С жалобами на приступообразные боли в лице нужно обращаться к неврологу. Именно этот специалист занимается диагностированием и лечением воспаления тройничного лицевого нерва. При первом обращении врач собирает максимально полный анамнез, изучает клинические проявления заболевания. С целью дифференциации разных видов невралгии проводятся специальные диагностические блокады анестетиками. Делая уколы или аппликации, можно точно установить локализацию поражения.
Назначаются также лабораторные анализы крови, чтобы подтвердить или исключить воспаление, инструментальные исследования. К последним относятся ультразвуковое или рентгенологическое обследование, компьютерная томография.
При необходимости привлекаются специалисты соответствующих профилей – стоматолог, хирург, инфекционист.
Лечение
Тригеминальная невралгия лечится в большинстве случаев медикаментозно в комплексе с физиотерапией. Назначаются противосудорожные препараты для снятия пароксизмов, блокады с анестетиками, болеутоляющие обезболивающие. Когда заболевание имеет вторичный характер и спровоцировано хроническими воспалительными процессами, показаны противовоспалительные, антибиотики.
Если причина стоматологического происхождения, осуществляется соответствующая терапия профильным специалистом. Также заменяются некачественные пломбы или протезы. Операция проводится по таким показаниям, как компрессия корешка (при неэффективности консервативных методов) или наличие опухоли. В некоторых случаях результат дает лечение народными средствами в комплексе с традиционным подходом.
Медикаменты
Основа медикаментозной терапии невралгии лицевого нерва центрального генеза – противосудорожные препараты. Прежде всего назначается Карбамазепин в индивидуальной дозировке. Его действующее вещество за счет уменьшения амплитуды потенциалов чувствительных ядер препятствует воздействию внешних раздражителей. Стойкий обезболивающий эффект проявляется в первые двое суток регулярного приема. Начальная доза остается неизменной на протяжении месяца, затем постепенно снижается.
Медикаментозное лечение причин воспаления тройничного нерва Карбамазепином может длиться месяцами и годами. Признаком его эффективности и основанием для прекращения является полное отсутствие болезненных проявлений на протяжении полугода.
Если положительной динамики не наблюдается, назначают другие препараты группы – Фенитоин, Этосуксемид. Как и Карбамазепин, они имеют ряд противопоказаний, побочных эффектов, которые необходимо учитывать. Дополнительно применяются никотиновая кислота внутривенно, гипотензивные, антигистаминные средства, которые усиливают действие противосудорожных.
Если тригеминальная невралгия имеет вирусное происхождение (при поражении нейротропным герпесвирусом), показаны противовирусные препараты. При наличии хронических воспалительных заболеваний бактериального генеза используются соответствующие антибиотики. Блокады с анестетиками, применяемые для диагностики, часто оказывают и продолжительное лечебное воздействие.
Физиотерапия
Физиотерапевтические процедуры относятся к консервативным методам и широко используются на стадии ремиссии невралгии лицевого нерва. Хорошо зарекомендовали себя следующие виды:
- фонофорез с противовоспалительными кортикостероидами;
- элктрофорез с анальгетиками и анестетиками;
- воздействие магнитного поля;
- облучение ультрафиолетом, лазером;
- иглорефлексотерапия.
По согласованию с неврологом можно для лечения тройничного нерва в домашних условиях проводить сеансы самомассажа. Показаны растирания и постукивания пальцами в области шеи, затылка, лба, носогубных складок. Массаж делается несколько раз в день, средняя продолжительность сеанса – 5-7 минут. Если улучшений не наблюдается или после процедуры возникает болевой приступ, самомассаж следует отменить.
Хирургическое вмешательство
Когда консервативные методики неэффективны, для лечения центральной и периферической невралгии лицевого нерва применяется операция. Существует несколько тактик вмешательства, наиболее эффективной и часто используемой из которых считается декомпрессия.
В ходе такой операции нерв высвобождается из костного канала или устраняется сдавливание кровеносными сосудами. Используется также нейроктомия – удаление участка пораженного нерва.
В последние годы популярность приобрели малотравматичные методы чрескожного разрушения нейронов путем радиочастотной деструкции или воздействия гамма-излучением.
Народные средства
Нетрадиционная медицина имеет в своем арсенале несколько безвредных и достаточно эффективных способов лечения невралгии лицевого нерва. Если не противопоказано тепло, можно лечиться прогреванием (теплые компрессы на лицо).
Результат дает также применение травяных отваров и настоев:
- Успокаивающим действием обладает ромашка, заваренная кипятком (чайная ложка на стакан). Полученной жидкостью после фильтрования и остывания можно полоскать рот или пить ее вместо чая.
- Из свежих цветов акации (4 ст. ложки) и 200 мл водки можно приготовить настойку для растирания. Смесь настаивается месяц, затем пораженные участки в течение месяца осторожно растираются ею по утрам и вечерам.
- Полезен настой лепестков розы. На столовую ложку сырья потребуется стакан кипятка, после получасового настаивания жидкость процеживается и выпивается. Делать так рекомендуется трижды в сутки.
Любой рецепт народной медицины должен быть одобрен лечащим врачом. Некоторые могут быть небезопасны или иметь определенные противопоказания. Кроме того, в качестве монотерапии их использовать не следует, так как положительный эффект дает только комплексный подход.
Профилактика и прогнозы
Успех лечения невралгии лицевого нерва напрямую связан с ее причинами и возрастом пациента. Чем моложе человек, тем оптимистичнее прогноз, особенно в случае оперативного лечения. Добиться полного излечения у пожилых людей гораздо сложнее в силу возрастных особенностей и наличия различных хронических заболеваний. Тем не менее медикаментозная терапия позволяет рассчитывать на продолжительные ремиссии.
Предотвратить последствия или снизить риск развития невралгии тройничного нерва поможет лечение зубов, респираторных инфекций, вирусных заболеваний своевременно. Важно также избегать переохлаждений, укреплять иммунитет путем отказа от вредных привычек и ведя здоровый образ жизни.
