У ребенка возле ануса воспаление
Малыш плохо спит, постоянно плачет, может отказываться от кормления – такие симптомы говорят о том, что младенец заболел. И одной из причин состояния может оказаться воспаление заднего прохода у ребенка.
Такая патология встречается в равной степени у мальчиков и у девочек. Более того, болезнь может развиться не только в младенческом возрасте, но и когда ребенок взрослеет. Воспаление отмечается и у взрослых пациентов. Только у младенцев выявить патологию труднее, потому что малыш даже не может сказать, где у него болит и что его беспокоит.
Причины возникновения воспаления
Причины воспаления могут быть как внутренними, так и внешними. В первом случае воспаляется слизистая оболочка прямой кишки, и внешних признаков нет, определить заболевание труднее. Во втором случае воспаление распространяется на область вокруг заднего прохода у ребенка.
Существует несколько факторов, влияющих на развитие патологии. Большая часть из них относятся к жизнедеятельности взрослых людей, но есть обстоятельства, которые могут вызвать воспаление у детей:
- недобросовестное отношение к гигиене, когда родители вовремя не меняют подгузники, не тщательно промывают область вокруг ануса у младенца;
- аллергическая реакция на средства гигиены: раздражение кожи около заднего прохода может появиться из-за использования косметического масла для смягчения дермы младенца, если компоненты этого средства малышу не подходят;
- реакция на моющие средства – к воспалению может привести аллергия на мыло или на порошок, которым простирывали белье ребенка;
У детей старшего возраста, от года и больше, причинами развития патологии может стать использование слишком грубой туалетной бумаги или расчесывание зоны вокруг ануса. Внутренние факторы, которые способны вызвать раздражение слизистой оболочки прямой кишки у ребенка, это:
- пищевая аллергия;
- несбалансированное питание;
- отравление, вызванное случайным употреблением некачественного продукта;
- дисбактериоз;
- воспаление кишечника, возникающее по разным причинам, но распространяющееся на ткани прямой кишки;
- длительное лечение ребенка антибиотиками;
- у детей, более старшего возраста – злоупотребление острой и соленой пищей;
- склонность к запорам или поносам.
Также воспаление может стать следствием таких серьезных болезней, таких как геморрой, сахарный диабет, доброкачественные и злокачественные новообразования прямой кишки. Развивается патология при наличии свищей и трещин заднего прохода. При первых же подозрениях о возможной причине детского неспокойного состояния и частого плача, обязательно следует обратиться к врачам.
Симптомы развития заболевания
У младенцев грудного возраста, когда частой причиной воспаления становятся трещины заднего прохода или аллергические реакции, первым признаком заболевания будет являться плач и беспокойное поведение в процессе опорожнения. Также при аллергии у ребенка отмечается покраснение в области ануса и появление сыпи.
При воспалении слизистой оболочки прямой кишки, вызванном внутренними причинами, каких-либо внешних проявлений на коже может и не быть, зато в кале могут обнаружиться кровяные пятна и неприятные сгустки слизи. Также о болезни скажет изменение стула – понос или, наоборот, запор.
Дети, более старшего возраста, могут начать капризничать или даже становится агрессивными, когда у них начинаются позывы сходить в туалет. Ребенок будет сознательно стараться задерживать выход кала, чтобы избежать неминуемых болевых ощущений.
Если ребенок уже разговаривает, он может жаловаться на боль в заднем проходе, или говорить о неприятном жжении в той области. И конечно, в любом возрасте, симптомом воспаления становится повышение температуры тела до 37,5 или 38 градусов.
Диагностика воспаления
При малейшем подозрении о наличии воспаления в области заднего прохода у ребенка, необходимо сразу обратиться к специалистам, хотя бы просто прийти на прием к педиатру в поликлинику. Подтвердить наличие патологии, возникшей из-за действия внешних причин, специалист сможет даже при обычном осмотре. Также достаточно сбора анамнеза со слов матери, которая сможет озвучить симптомы ребенка.
Ручной осмотр – пальпация также позволит выяснить характер воспаления. Для детей грудничкового возраста и второго года жизни применяются анестетики, чтобы осмотр не вызывал болезненных ощущений.
Пальцевое ректальное исследование может дать понимание о наличии внутренней патологии прямой кишки, для этого специалист быстро вводит палец в задний проход, стараясь доставлять ребенку как можно меньше неприятных ощущений. В результате такого ручного осмотра можно выявить:
- наличие язв или деформаций в зоне заднего прохода;
- появление трещин;
- имеющиеся выделения, и насколько они соответствуют характеру болезни.
Если внутренние причины развития заболевания не полностью ясны после осмотра, врачи могут назначить анализ кала, и провести колоноскопию или ректоскопию. При таких исследованиях в задний проход вводится специальный зонд или трубка, снабженная камерой и подсветкой. Такие приборы позволяют изучить прямую кишку и выявить причины воспаления. Детям их проводят редко, только в самых трудных случаях. По результатам исследований назначается терапия.
Лечение воспаления заднего прохода
Лечение такой патологии назначается комплексное. В него входит диета, медикаментозная терапия и физиотерапия, иногда не исключается использование и народных средств. Из питания могут быть исключены продукты, вызывающие или стимулирующие аллергические реакции. Иногда даже исключается материнское молоко, так как за последние годы выявлено множество случаев аллергической реакции у детей на лактозу.
Для ребенка, старше двух лет, назначается диета без употребления острых и жирных блюд, продуктов, с состав которых входит грубая клетчатка, а также исключается использование специй для приготовления пищи. Вся еда должна быть обязательно теплой и измельченной. Питаться нужно несколько раз в течение дня небольшими порциями.
Из медикаментов обязательно выписываются:
- препараты, снимающие болевой синдром;
- лекарства с антибактериальным действием;
- свечи или таблетки, действие которых направлено на восстановление поврежденных тканей;
- в некоторых случаях возможно применение гормональных препаратов.
Для каждого ребенка лекарства выписываются и дозируются в соответствии с индивидуальными особенностями организма и остротой воспалительного процесса, а так же и с учетом возраста маленького пациента. Специалист может назначить физиотерапию, несколько сеансов прогревания токами или парафиновые грелки. По окончанию лечения врачи составляют список профилактических мер, как избежать неприятных болезней для ребенка в будущем.
Различные изменения в состоянии кожи у деток точно не стоит оставлять без внимания. Ведь они могут быть первым симптомом каких-то нарушений, в том числе и достаточно серьезных проблем со здоровьем.
Красный анус
Покраснение вокруг ануса у ребенка является довольно-таки распространенной проблемой, которая в подавляющем большинстве случаев объясняется нарушениями элементарной гигиены и неправильным уходом за нежной детской кожей. Однако подобная неприятность может сигнализировать и о развитии определенных патологических процессов и реакций, в частности:
- Аллергических реакций различного типа.
- Глистных инвазий.
- Нарушений в деятельности ЖКТ, в том числе дисбактериоза, диареи, синдрома раздраженного кишечника (СРК) и пр.
- Грибковых недугов.
Состояния, вызывающие красноту около ануса у детей, требуют своевременного обнаружения и коррекции. В противном случае нарушение может прогрессировать и приносить ребенку сильнейший дискомфорт и боль.
В разном возрасте
Врачи утверждают, что причины раздражения и покраснений в разном возрасте у деток чаще всего отличаются:
- У грудничка выраженная краснота обычно является следствием недостаточно правильного ухода. Несколько реже неприятная симптоматика возникает по причине приема медикаментов, нарушений правильного питания и аллергии. Иногда виновником красноты становится грибковое поражение – кандидоз.
- У детей от года до трех красная попа чаще всего вызывается недостаточной гигиеной, ведь малыши в таком возрасте еще только учатся правильно пользоваться горшком и их нижнее белье может загрязняться, раздражая нежную кожу ануса и ягодиц. На втором месте среди возможных причин находится дисбактериоз, нарушения в работе ЖКТ и аллергические реакции. Возможно развитие паразитарных заболеваний – глистных инвазий.
- У детей 3–5 лет, которые активно посещают детский сад, попа может краснеть по причине недостаточной гигиены, ведь малыши пока не умеют хорошо вытирать ее. Также очень часто виновниками покраснения становятся глисты, которые легко передаются от ребенка к ребенку в детских коллективах. Если ребенок часто болеет и регулярно принимает антибиотики, покраснение, с большой долей вероятности, является следствием дисбактериоза.
Иногда родителям удается своевременно выяснить причину покраснения попы у детей и устранить ее. Но если неприятная симптоматика, несмотря на все усилия, остается и тем более прогрессирует, лучше обратиться за помощью к педиатру.
Особенности гигиены
Нарушения гигиены – это наиболее распространенная причина покраснения попы у детей разного возраста. Поэтому родителям важно знать основные правила ухода за малышами разного возраста:
- Младенцев, которые находятся в памперсе, нужно подмывать обычной водой без использования мыла каждый раз после смены подгузника. Моющие средства необходимо применять только соответствующие возрасту и не чаще раза в день (чтобы не пересушивать нежную кожу). Допускается использование разных подсушивающих средств для грудничков – присыпки, кремов и мазей под подгузник, но слишком жирные составы могут усугубить проблему покраснения. Также очень важно организовывать малышу регулярные воздушные ванны и не кутать его чрезмерно.
- Деткам раннего возраста (до трех лет) желательно мыть попу обычной чистой водой после похода в туалет. Если такой возможности нет, нужно использовать влажные салфетки. Ребенок должен привыкнуть к ежедневной ванне либо душу и пользоваться своим индивидуальным полотенцем.
- Дети детсадовского возраста уже должны учиться самостоятельно вытирать попу, используя те же влажные салфетки. Но взрослым нужно обязательно контролировать этот процесс, ведь даже небольшие частички кала могут вызвать выраженное воспаление и покраснение. Ежедневные водные процедуры остаются привычными.
Недостаточное соблюдение гигиены вызывает сильное покраснение около ануса. Нежная кожа может чесаться, болеть и даже облазить. Улучшить состояние крохи поможет обычный Бепантен и, конечно же, организация правильного ухода за ягодичной областью.
Перегрев
Многие родители боятся застудить маленьких детей и одевают их теплее, чем это необходимо на самом деле. В результате этого на нежной коже малыша могут появляться высыпания – потница. Иногда подобная проблема локализуется в области ягодиц. Ее основные проявления:
- Кожа вокруг ануса становится покрасневшей.
- На попе возникает много мелких пупырышек красноватой либо розоватой окраски, они локализуются в складках и местах соприкосновения с подгузником либо прочими предметами одежды. Если они повреждаются, кожа начинает шелушиться.
- При прогрессировании проблемы элементы высыпаний становятся красными, выглядят похожими на узелки.
- Сыпь вызывает ощутимый дискомфорт, чешется, ребенок может капризничать, плохо спать и есть. Дети стараются почесать зудящие участки.
- При отсутствии своевременной и адекватной коррекции могут развиться сильные опрелости, есть риск присоединения бактериальной или грибковой инфекции.
При своевременном выявлении и организации правильной гигиены в сочетании с адекватным температурным режимом, потница у детей проходит сама по себе. Направленное лечение необходимо, если высыпания стали ярко-красными и начали приносить ребенку выраженный дискомфорт.
Аллергия
Аллергические реакции возникают у деток разного возраста и многие из них могут стать причиной покраснения вокруг ануса. Неприятная симптоматика может быть спровоцирована:
- Контактной аллергией, которая возникает после применения не подходящих малышу памперсов, крема, влажных салфеток, моющего средства и пр. В таком случае покраснение ограничивается зоной действия аллергена. На пораженном участке могут образовываться белые прыщики, кожа становится болезненной, отекшей, может зудеть. Для избавления от проблемы нужно предупредить дальнейшие контакты с аллергеном и использовать антигистаминные средства в соответствии с рекомендациями врача.
- Аллергией на смесь, мамино молоко, другие продукты питания, лекарства и прочие факторы. В таком случае у ребенка возникают системные проявления индивидуальной непереносимости, но нежная кожа ануса и промежности может реагировать на них в первую очередь. Кроме покраснения родители также могут обратить внимания на разные высыпания, шелушащиеся участки и беспокойство ребенка. Проявления аллергии чаще всего локализуются на щечках и предплечьях.
В точности диагностировать аллергию и подобрать оптимальные методы ее лечения под силу лечащему врачу. Заподозрив такое состояние, нужно в первую очередь предупредить контакты ребенка с возможным аллергеном и организовать ему гипоаллергенную диету.
Глистные инвазии
Паразиты – это очень распространенная проблема у деток раннего возраста. Как правило, у деток от одного года до семи лет фиксируются острицы. Их классические симптомы:
- Покраснение вокруг ануса.
- Зуд в области заднего прохода.
- Плохой ночной сон (именно ночью паразиты проявляют активность).
- Повышенное внимание ребенка к анальному отверстию (малыш может постоянно почесывать его).
- Появление на коже проявлений аллергии, в частности, шелушащихся, красноватых участков.
Иногда родители могут рассмотреть паразитов в кале ребенка. Они выглядят, как небольшие белые ниточки, длиной всего в два – четыре миллиметра. Справиться с острицами не так уж и сложно, но, скорее всего, придется пролечиться всей семье.
Болезни ЖКТ
Многие нарушения в деятельности пищеварительного тракта могут спровоцировать покраснение около ануса у ребенка:
- Дисбактериоз. Чаще всего возникает у детей после приема антибиотиков и заключается в нарушении нормального соотношения микрофлоры в пищеварительном тракте. Заподозрить недуг можно по нарушениям стула (в частности, жидкому стулу), метеоризму, отсутствию аппетита, слышимому урчанию в животике у ребенка и пр. Нежная кожа ануса при этом раздражается каловыми массами, становится покрасневшей, болит и может облазить.
- Диарея различного происхождения. Вне зависимости от происхождения жидкого стула, он оказывает агрессивное влияние на кожу заднего прохода.
- СРК. При синдроме раздраженного кишечника наблюдаются нарушения в функционировании данного органа. Ребенка при этом беспокоит частый понос либо систематические запоры (именно эти факторы приводят к раздражению ануса), возможно вздутие и отрыжка. Существует много факторов, которые могут вызвать данный недуг, в том числе стрессы и всевозможные психологические расстройства.
При нарушениях в работе пищеварительного тракта лучше не заниматься самодиагностикой и самолечением. Опытный врач проведет необходимые исследования, поставит точный диагноз и подберет оптимальное лечение.
Кандидоз у детей
Кандидоз – это распространенное грибковое заболевание, которое у часто встречается у малышей раннего возраста (грудничков) и поражает ротовую полость, приводя к формированию на слизистых специфического творожного налета и участков воспаления. Возбудители заболевания – грибки Кандида – легко передаются ребенку от матери (у многих женщин они присутствуют в организме, но являются частью условно-патогенной микрофлоры). Иногда они проникают в кишечник и начинают активно размножаться в области анального отверстия, что проявляется:
- Покраснением ануса, зудом, отечностью и жжением.
- Появлением на коже мелких пузырьков, для которых характерна тонкая дряблая покрышка. Эти элементы сыпи чешутся и вызывают общий дискомфорт. Со временем они вскрываются, формируя эрозии.
- Эрозивные участки могут стремительно увеличиваться в размерах и сливаться, приобретая насыщенную малиновую окраску. Их поверхность является влажной.
- В межягодичных и пахово-бедренных складках эрозии могут перемежаться зонами утолщенного мацерированного эпидермиса белой окраски.
Диагностировать кандидоз у ребенка под силу опытному педиатру. Лечение обычно включает применение местных противогрибковых лекарств, антисептиков и средств народной медицины.
Загрузка…
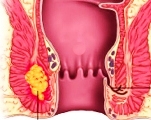
Парапроктит у детей — это острое или хроническое воспаление клетчатки вокруг прямой кишки, возникающее в ответ на проникновение болезнетворных микроорганизмов. Заболевание проявляется интоксикационным синдромом, болью в тазу, прямой кишке, усиливающейся при дефекации. У младенцев преобладают неспецифические симптомы: вялость, отказ от кормления, постоянный монотонный крик. При осмотре выявляют покраснение и отечность зоны вокруг ануса. Диагностика включает физикальное обследование, сонографию перианальной области, лабораторные анализы. Для лечения парапроктита проводят хирургическое вскрытие и дренирование гнойника.
Общие сведения
Парапроктит встречается, по разным данным, у 1-7% детей, находящихся в хирургическом стационаре по поводу гнойных инфекций. Заболевание в 60% случаев поражает младенцев в возрасте до года, мальчики болеют чаще девочек. Актуальность проблемы обусловлена быстрым распространением воспаления из-за незрелости иммунных реакций в детском возрасте, что создает предпосылки для хронизации процесса и развития осложнений. Хотя детские хирурги часто сталкиваются с парапроктитом, его этиопатогенетические особенности недостаточно изучены.
Парапроктит у детей
Причины
Основной этиологический фактор парапроктита у детей — кишечная палочка, которая составляет до 49% случаев инфицирования. Частые возбудители воспаления — клебсиелла, протей, стафилококки и стрептококки. Иногда высеивается смешанная микрофлора. Для развития воспалительного процесса необходимо наличие предрасполагающих факторов, к которым относят:
- Дисбиоз кишечника. Преобладание патогенной микрофлоры (стафилококков, некоторых штаммов кишечной палочки) наблюдается у младенцев до 1 года, у которых пока не сформировалась нормальная микробиота. В толстой и прямой кишке усиленно размножаются болезнетворные бактерии, вызывающие тяжелое гнойное воспаление.
- Недостаточность иммунитета. У детей клеточные и гуморальные звенья иммунной системы работают не так активно, а местные защитные факторы кишечника еще не до конца сформированы. Это повышает риск распространения процесса из просвета и стенки кишечника в параректальную зону.
- Сопутствующие болезни. Наличие инфекционных или соматических патологий снижает защитные силы организма ребенка и делает его более уязвимым по отношению к бактериям. В такой ситуации вероятность развития парапроктита в 2,2 раза выше, если присутствуют другие факторы риска.
Патогенез
У детей инфицирование параректальной клетчатки в основном происходит через аномально глубокие крипты и синусы, в которых скапливаются бактерии. Реже микроорганизмы попадают в окружающие ткани через поврежденную слизистую прямой кишки или кожу вокруг анального отверстия. Иногда болезнь становится результатом генерализованного септического процесса, что больше характерно для новорожденных.
Острый парапроктит начинается с поражения анальных крипт и желез с дальнейшим распространением по жировой клетчатке. При взаимодействии бактерий с иммунными клетками развиваются альтерация и экссудация, в тканях накапливается гной, формируется абсцесс. В дополнение к местным изменениям возникает эндогенная интоксикация организма, которая усугубляет состояние ребенка.
Классификация
По течению выделяют острый парапроктит и его хроническую форму (свищи прямой кишки). В зависимости от расположения гнойного очага бывает подкожный и подслизистый вид заболевания — самые частые варианты у детей, реже встречается ишиоректальный и пельвиоректальный варианты. Большое практическое значение в детской хирургии имеет классификация парапроктита по этиопатогенезу, согласно которой выделяют 3 разновидности воспаления:
- Банальный (простой) парапроктит. Воспаление спровоцировано неспецифическими микроорганизмами, живущими в просвете толстого кишечника. Основной вариант патологии у детей.
- Специфический парапроктит. Он вызван клостридиями, актиномицетами или туберкулезной палочкой. В педиатрической практике встречается редко, составляет не более 1% от всех случаев болезни.
- Посттравматический парапроктит. Развивается при механическом повреждении перианальной зоны либо как осложнение инвазивных медицинских манипуляций и хирургических операций. Чаще диагностируется у детей старшего возраста.

Возможно, здесь скрыты откровенные изображения половых органов
Парапроктит у грудного ребенка
Симптомы
У новорожденных и детей раннего возраста вследствие отсутствия жалоб ориентируются на объективные признаки болезни. Родители замечают припухлость и сильное покраснение вокруг заднепроходного отверстия, кожа горячая на ощупь. При крупном очаге парапроктита отмечается деформация ануса, удается прощупать участки размягчения тканей. При этом ребенок становится вялым и сонливым, отказывается от груди или приема пищи, у него повышается температура.
В старшем возрасте характерны те же объективные симптомы, но они дополняются жалобами. Ребенок сообщает о боли внизу живота, в пояснице или области заднего прохода. Неприятные ощущения усиливаются при опорожнении кишечника, из-за чего дети могут подавлять позывы к дефекации. Возможны проявления интоксикационного синдрома: ломота в теле, головные боли, чувство жара или озноба. Температура повышается до фебрильных цифр.
Осложнения
Наиболее распространенное последствие вовремя не вылеченного парапроктита — хронизация процесса с образованием прямокишечных свищей, которые протекают с периодами обострения гнойного воспаления. Осложнение встречается в 8-20% случаев и выявляется у детей любого возраста. Реже наблюдается деформация прямой кишки и ануса, что затрудняет дефекацию, способствует хроническим запорам.
Гнойники при парапроктите расположены вблизи тазовой брюшины, поэтому при распространении инфекции развивается перитонит. Если гной прорывается в забрюшинное пространство, начинается флегмона. Самое опасное осложнение болезни — сепсис, обусловленный попаданием патогенных микроорганизмов в сосудистое русло. Генерализация воспаления возникает преимущественно у ослабленных детей.
Диагностика
При обследовании ребенка с предполагаемым парапроктитом не применяются типичные методы проктологии (пальцевое ректальное исследование и аноскопия) ввиду их болезненности. Врач проводит визуальный осмотр перианальной области, выполняет физикальную диагностику. Для выявления парапроктита зачастую достаточно клинических симптомов. Дополнительно назначается комплекс лабораторно-инструментальных исследований:
- УЗИ перианальной зоны. При сонографии более точно устанавливаются локализация гнойного воспаления и размеры пораженной области. На УЗИ очаг парапроктита визуализируется как округлое образование неоднородной структуры с пониженной эхогенностью, кровоток в нем не определяется.
- Гемограмма. В клиническом анализе крови обращает на себя внимание высокий лейкоцитоз со сдвигом влево и повышение СОЭ. Прогностически неблагоприятным признаком считается появление метамиелоцитов и других ранних форм лейкоцитов, что указывает на прогрессирование эндогенной интоксикации.
- Бактериологическое исследование. Необязательный компонент диагностического поиска, который необходим для уточнения причины парапроктита. Рекомендован посев кала на дисбактериоз, а для целенаправленного подбора антибиотикотерапии исследуют образец гноя, полученного из абсцесса.
Лечение
Хирургическое лечение
Парапроктит требует оперативного вмешательства, проводимого в кратчайшие сроки, чтобы не допустить осложненного течения. У детей применяется метод Габриэля, при котором не только дренируют гнойник в параректальной клетчатке, но и предупреждают развитие хронического парапроктита благодаря иссечению причинной анальной крипты. В течение 2-4 дней после вмешательства производится тампонада раны и накладываются лечебные повязки.
Перед хирургическим вмешательством и в послеоперационном периоде показана массивная антибиотикотерапия для профилактики генерализации инфекции. Важную роль в ведении ребенка после операции играет ликвидация дисбактериоза путем назначения пробиотиков и пребиотиков. Медикаментозные мероприятия нужны для предотвращения рецидива парапроктита.
Прогноз и профилактика
Острый воспалительный процесс хорошо поддается хирургическому лечению. При правильном выполнении операции рецидивы не возникают. Внушают опасения распространенные формы гнойного процесса, сопровождающиеся массивной интоксикацией и сепсисом. Профилактика парапроктита включает неспецифические мероприятия: повышение местного и общего иммунитета, санацию хронических очагов инфекции, устранение кишечного дисбиоза.
Литература 1. Парапроктит у детей старше 3 лет с позиции хирурга и гастроэнтеролога. С.В. Александров // Детская хирургия. – 2020 2. Анализ результатов и оптимизация лечения детей с парапроктитами. А.И. Кузьмин // Современные проблемы науки и образования. – 2016 3. Клинические рекомендации. Колопроктология / Шелыгин Ю.А. – 2015 4. Острый парапроктит у детей. А.А. Аржанников, Л.Ю. Черненко // Вестник УГМУ. – 2015 | Код МКБ-10 K61 |
