Укол при воспалении пальца
«Ñ îíêîëîãàìè ëó÷øå äðóæèòü, íåæåëè ëå÷èòñÿ ó íèõ»
Ñåãîäíÿ ðàññêàæó î ìàëåíüêîì íî î÷åíü âàæíîì ýïèçîäå â ìîåé æèçíè. ß î÷åíü íàäåþñü ÷òî ýòà ïèñàíèíà êîìó òî ïîìîæåò, ïî êðàéíåé ìåðå îíà ïîìîæåò ìíå, êàê ìèíèìóì ïîäâåñòè èòîã 3 ñëîæíûõ ìåñÿöåâ ìîåé æèçíè. Íå ñëåäóåò ðàñöåíèâàòü ýòîò êóñîê òåêñòà êàê íûòüå, ñïîñîá íàéòè ñî÷óâñòâóþùèõ è ò. ï. ÿ âñåãî ëèøü õî÷ó ïîäåëèòñÿ îïûòîì, äàòü ñîâåò è îáðàòèòü âíèìàíèå íà íåêîòîðûå ìîìåíòû èç ïîâñåäíåâíîé æèçíè.
Èòàê, ïðåäûñòîðèÿ: íà÷àëîñü âñå â ÿíâàðå 2019 ãîäà, òàê ñîøëîñü ÷òî îñåííÿÿ õàíäðà, êîòîðàÿ îáû÷íî áûâàåò ó ëþäåé îñåíüþ, ó ìåíÿ îáû÷íî ñëó÷àåòñÿ ïîñëå íîâîãî ãîäà. Íî à â ýòîì ãîäó îíà áûëà îñîáåííî çàòÿæíîé, åé ïîìîãàë ñòðåññ íà ðàáîòå, íåêîòîðûå íåáîëüøèå ïðîáëåìû ñî çäîðîâüåì(îñåíüþ ÿ îáíàðóæèë ÷òî ÿ íîñèòåëü ñèíäðîìà Æèëüáåðà).  èòîãå ÿ äîñòàòî÷íî ñèëüíî ñáðîñèë â ìàññå, ïîðÿäêà 10êã, è ñëó÷àéíî ñèäÿ íà ðàáîòå íàùóïàë øèøêó íà øåå, äîñòàòî÷íî áîëüøóþ è ïëîòíóþ. Ëèìôîóçåë? Íåà, òàì èõ íåò, òàì áûëà òîëüêî ùèòîâèäíàÿ æåëåçà. Ïîøåë íà ÓÇÈ, îíî ïîêàçàëî óçåë. Ïîøåë ê ýíäîêðèíîëîãó, àíàëèçû íà ãîðìîíû è íàïðàâëåíèå íà ïóíêöèþ óçëà â îíêîäèñïàíñåð. Âîò îòñþäà è íà÷èíàåòñÿ ìîé óâëåêàòåëüíûé òðèï
×àñòü 1: Íå ñòîèò âîëíîâàòüñÿ
Îïóùó ðàçíûå áþðîêðàòè÷åñêèå çàòûêè è ïåðåéäó ê äåëó, ïîïàë ÿ íà ïóíêöèþ. Ãäå äîáðîæåëàòåëüíûé è êðàéíå ïðèÿòíûé â îáùåíèè âðà÷ ñêàçàë ÷òî âîëíîâàòüñÿ íå ñòîèò, òàê êàê 90% óçëîâ â ùèòîâèäíîé æåëåçå äîáðîêà÷åñòâåííûå, âçÿë ïóíêöèþ è ñêàçàë ïðèåõàòü çà ðåçóëüòàòîì ÷åðåç 10 äíåé. 90% ýòî âûñîêàÿ âåðîÿòíîñòü, íî âñå æå ÿ âîëíîâàëñÿ ïî ïîíÿòíûì ïðè÷èíàì.
Ïðèåõàë ÿ ÷åðåç 10 äíåé, áîëüøàÿ ÷àñòü âîëíåíèÿ ïðîøëà, ó ìåíÿ áûëè ïëàíû íà ýòîò äåíü, è âîîáùå âñÿ ýòà ñèòóàöèÿ ñî ñòðåññîì ñòàëà óòèõàòü è ÿ íà÷àë âõîäèòü â îáû÷íûé ðèòì æèçíè. Çàõîæó â êàáèíåò â ïîëíîé óâåðåííîñòè ÷òî âñå íîðìàëüíî è íåò, áèîïñèÿ ïëîõàÿ, òî÷íåå íå áèîïñèÿ à ðåçóëüòàò. Íåïåðåäàâàåìûå îùóùåíèÿ! íèêîìó áû íå èñïûòûâàòü ýòó ðàäóãó îùóùåíèé: âîò åñëè áû âî âðåìÿ êîíòðàñòíîãî äóøà âàì äàëè ïîä äûõ, è òóò æå ïàëåíîì â òåìå÷êî, íó è äëÿ ïîëíîòû îùóùåíèé åùå ïíóëè â ïðîìåæíîñòü ïðèìåðíî òàê, íî è òî ýòî íå îïèøåò è ïîëîâèíû òîé ãàììû. Ìàñëà â îãîíü äîáàâëÿëî îñîçíàíèå òîãî ÷òî ìíå òîëüêî èñïîëíèëîñü 29 ëåò, 29 ëåò ÊÀÐË!! äàæå ññàíóþ òðèäöàòêó íå ïðåîäîëåë, ê òîìó æå äî÷åðè íåäàâíî èñïîëíèëñÿ ãîä, è âîîáùå ÿ òàêîé âåñü ÇÎÆíèê: íå ïèë, íå êóðèë, ñïîðòîì çàíèìàëñÿ, ñòàðàëñÿ ïðàâèëüíî ïèòàòüñÿ. È âîò òóò óæå ìîæíî ñôîðìèðîâàòü ñîâåò íîìåð ðàç.
Ñîâåò ¹1: «Åñëè âàì ïîñòàâèëè äèàãíîç ðàê íå íàäî ïðÿòàòüñÿ, ðàññêàæèòå ðîäíûì è áëèçêèì, âàì ïîìîãóò, à ïîìîùü âàì òî÷íî íóæíà»
Ìíîãèå îíêîáîëüíûå áîÿòñÿ ñâîåãî äèàãíîçà òàê, ÷òî äàæå íå ãîâîðÿò ñâîèì ñàìûì áëèçêèì ëþäÿì, ýòî îøèáêà. Âî ïåðâûõ îíêîëîãèÿ íå ðàçáèðàåò ìîëîäûõ è ñòàðûõ, õîðîøèõ è ïëîõèõ, áåäíûõ è áîãàòûõ îíà ìîæåò áûòü ó êàæäîãî, ýòîé ãàäîñòè âñå âîçðàñòû è âñå ëþäè ïîäâëàñòíû. Ïîýòîìó íå íóæíî ñòåñíÿòñÿ ýòîãî, äàæå îò òîãî ôàêòà ÷òî âû ñ êåì òî ïîäåëèòåñü ñâîåé áåäîé âàì ñòàíåò ëåã÷å, ïîâåðüòå ýòî ðàáîòàåò. È çäåñü óæå ìîæíî ïåðåéòè ê ñîâåòó íîìåð äâà.
Ñîâåò ¹2: «Íàéäèòå ïñèõîëîãà»
Ñðàçó ïîñòàâèì òî÷êè, ïñèõîëîã ýòî íå âðà÷, ïñèõîëîã è ïñèõóøêà ñâÿçàíû òàê æå êàê âåðòîëåò è âåëîñèïåä. Ýòîò ñïåöèàëèñò ïîìîæåò âàì áûñòðî(åñëè ñïåöèàëèñò íîðìàëüíûé) âûéòè èç ñòàäèè «âñå ïëîõî, ìåíÿ çàâòðà çàêîïàþò» äî ñòàäèè «âñå ëå÷èòñÿ, íè÷åãî ôàòàëüíîãî íåò».  ìîåì ñëó÷àå ìíå ïîâåçëî, òàêîé ñïåöèàëèñò áûë. Íàì ïîíàäîáèëîñü âñåãî 3 äíÿ, ÷òîáû âûéòè èç ïîëíîãî ôàòàëèçìà. Ñïåöèàëèñò èç Èðêóòñêà, åñëè êîìó íàäî îáðàùàéòåñü â ëè÷êó ÿ äàì êîíòàêò.  îáùåì ñëó÷àå ýòîò ñïåöèàëèñò âàì íóæåí äàæå åñëè ó âàñ íåò ñòîëü òÿæåëîãî äèàãíîçà, ïðîñòî ïîòîìó ÷òî ìíîãèå ïðîáëåìû ðàñòóò èç äåòñòâà, è åñëè èõ íå ðàçðåøàòü òî ìåøàòü îíè âàì ìîãóò â òå÷åíèå âñåé âàøåé æèçíè.
È ñðàçó æå ñîâåò íîìåð 3.
Ñîâåò ¹3: «Íå íàäî ëå÷èòñÿ ñîäîé, îáðàùàéòåñü â ñïåöèàëèçèðîâàííóþ êëèíèêó»
Ýòî îòíîñèòñÿ íå òîëüêî ê ñîäå, à òàêæå ÷åñíîêó, ìóõîìîðàì, ãðèáàì, ìîëèòâàì, ñâÿòîé âîäå, ÁÀÄàì, öåëèòåëÿì, çíàõàðÿì, áàáêàì è ò. ï. âñå ÷òî òèïà äîëæíî ëå÷èòü ðàê. Ðàê ëå÷àò âðà÷è, èñïîëüçóÿ ìåòîäû ïðîâåðåííûå ãîäàìè, äà íåêîòîðûå èç íèõ î÷åíü âðåäíûå è íå ïîëåçíûå(òèïà õèìèîòåðàïèÿ), íî ýòî ðàáîòàåò. Âñå îñòàëüíîå íå ðàáîòàåò, ïîòîìó ÷òî åñëè áû ðàáîòàëî òî òðàäèöèîííàÿ ìåäèöèíà èñïîëüçîâàëà áû ýòî íà âñå 100%.
Äà âû òî÷íî çíàåòå ÷òî òåòå Ëþñå èç 5 ïîäúåçäà ÷åñíîê ïîìîã â áîðüáå ñ ðàêîì, íî âû òî íå òåòÿ Ëþñÿ. Ñàìîå ãëàâíûé ðåñóðñ ÷òî ó âàñ åñòü ýòî âðåìÿ, ïîýòîìó åãî ëó÷øå íå òåðÿòü â ïóñòóþ, íå õîäèòü ïî öåëèòåëÿì ìàãàì è ïðî÷èì øàðëàòàíàì, ïîòîìó ÷òî ïîêà âû õîäèòå âàø ïðåêðàñíî ïîääàþùèéñÿ ëå÷åíèþ ðàê 1 ñòàäèè, ìîæåò çàïðîñòî ñòàòü íåîïåðàáåëüíûì ðàêîì 4 ñòàäèè.
Äàëåå ÿ îïÿòü æå îïóùó êó÷ó áþðîêðàòè÷åñêèõ ïðîöåäóð òèïà ïîëó÷åíèÿ ñïðàâîê â ìåñòíîé áîëüíèöå. Íóæíî áûëî ïîäãîòîâèòü êó÷ó àíàëèçîâ è èññëåäîâàíèé, ÷åì ÿ ñîáñòâåííî è çàíÿëñÿ. Äåëàë ÿ ýòî âñå çà äåíüãè, ïîòîìó ÷òî ýòî áûñòðî è êà÷åñòâåííî, à âðåìÿ ñàìûé öåííûé ðåñóðñ.  èòîãå íàñòàë ÷àñ ÕÝ — ñòîþ â áîëüíèöå ãîòîâûé ëå÷ü â ñòàöèîíàð.
×àñòü 2: Îíêîäèñïàíñåð
Ïîïàë ÿ â ýòî ìåñòî19 ìàðòà ó ìåíÿ çàáðàëè äîêóìåíòû è îïðåäåëèëè ïàëàòó. Îòäåëåíèå î÷åíü äàæå â îòëè÷íîì ñîñòîÿíèè, ÿ áûë â îòäåëåíèè ãîëîâà-øåÿ (ÎÍÊÎ-3). Íàñ áûëî 3: ìîëîäîé ïàðåíü ñòàðøå ìåíÿ íà 3 ãîäà ñ ïîäîáíûì äèàãíîçîì, ìóæ÷èíà â âîçðàñòå ñ ëèïîìîé íà øåå.  ýòîò æå äåíü ÿ ïîçíàêîìèëñÿ ñ àíåñòåçèîëîãîì, îíà ïðîâåëà îïðîñ è ñêàçàëà ÷òî îïåðàöèÿ ó ìåíÿ çàâòðà… î÷åíü áûñòðî.
Ñ ëå÷àùèì âðà÷åì ÿ âñòðåòèëñÿ âî 2 ïîëîâèíå äíÿ, îí ïðîâåë îïðîñ ïîñìîòðåë ãîëîñîâûå ñâÿçêè, ðàññêàçàë ïðî îáúåì îïåðàöèè — ìåíÿ æäàëà òèðåîèäýêòîìèÿ. ß áûë ãîòîâ! ÿ ìîæíî ñêàçàòü æàæäàë êîãäà ýòîò êóñîê äåðìîâîé ïëîòè âûðåæóò èç ìåíÿ. Äà! îòðåæòå åãî, ýòî íå ìîå! ÿ áóäó óëûáàòüñÿ è áóäó äîâîëåí êàê äèòÿ ñîëíöà, êîãäà åãî âî ìíå íå ñòàíåò!
20 ÷èñëà ñ óòðà ÿ ñäàë àíàëèçû, ìíå äàëè õàëàò è ÿ ñòàë æäàòü. Âîëíîâàëñÿ êîíå÷íî èáî ÿ íè ðàçó íå áûë ïîä îáùåé àíåñòåçèåé. Îòâåëè â îïåðàöèîííóþ, ïîäêëþ÷èëè äàò÷èêè, ïðèøëà àíåñòåçèîëîã, ÷òî òî ñäåëàëà è ìíå ñòàëî ïëîõî… òîøíîòî, ðâîòà è ãàëàçà çàêðûâàþòñÿ.
Øëåï è ÿ ïðîñûïàþñü, ïðîñíóëñÿ íî ãëàçà çàêðûòû âî ðòó ÷òî òî ìåøàåò — òðóáêà äëÿ èíòóáèðîâàíèÿ(ìåíÿ î íåé ïðåäóïðåäèëè).. óñíóë — ïîòîì ïðîñíóëñÿ îò òîãî ÷òî åå âûòàùèëè, ïîòîì óñíóë, ïîòîì êòî òî ñïðàøèâàåò êàê çîâóò — îòâåòèë. Äàëåå êóäà òî âåçóò — àãà â ïàëàòó. Ñêàçàëè ÷òîá ÿ ïåðåëåç íà êðîâàòü — ÿ ñäåëàë, ïîñòàâèëè êàïåëüíèöó. Ïðîñíóëñÿ óæå â ñîçíàíèè ÿ ãäå òî ê ÷àñàì 6 âå÷åðà. ß äóìàë áóäåò áîëåòü øåÿ, íî íåò áîëåëà ñïèíà — àäîâî áîëåëà! òåðïåë ñêîëüêî ìîã, ïîïðîñèë ïîçâàòü ìåäïåðñîíàë — ïðèøëà æåíùèíà ñêàçàëà ïîñòàâèò îáåçáîëèâàþùåå, ïîñòàâèëà è ÿ óñíóë. Ïðîñíóëñÿ áëèæå ê íî÷è, îïÿòü ñïèíà íûëà. Âñå ýòî âðåìÿ íåëüçÿ áûëî ïèòü, âñòàâàòü. Ïðîñíóâøèñü íà ñëåäóþùèé äåíü ÿ îòíîñèòåëüíî íåïëîõî ñåáÿ ÷óâñòâîâàë, ñïèíà íå áîëåëà, øåÿ òîæå. Áûëà íåáîëüøàÿ ñëàáîñòü, íî àïïåòèò ïðèñóòñòâîâàë. Ïîñëå îñìîòðà âðà÷è, îí ñêàçàë ÷òî âñå ïðîøëî óñïåøíî, ìåíÿ ïåðåâÿçàëè îáðàáîòàëè øîâ è ÿ ñòàë æäàòü.
×àñòü 3:  îæèäàíèè
Äàëåå íåîáõîäèìî áûëî îæèäàòü ãèñòîëîãèè. Ýòî ïðîöåäóðà êëþ÷åâàÿ âî âñåé ýòîé èñòîðèè, êîãäà áåðóò áèîïñèþ òî êîëè÷åñòâî êëåòîê òàì î÷åíü ìàëî è ñïåöèàëèñòó ïîðîé òðóäíî ïîñòàâèòü òî÷íûé äèàãíîç. À âîò êîãäà òêàíü óæå óäàëèëè òî çäåñü ìîæíî ðàçâåðíóòüñÿ ïî ïîëíîé: óäàëåííóþ ÷àñòü îáåçâîæèâàþò, çàòåì «ìóìèôèöèðóþò» ñïåöèàëüíûìè âåùåñòâàìè òèïà ïàðàôèíîâ, à çàòåì î÷åíü òîíêî íàðåçàþò, è ñïåöèàëèñò îáñëåäóåò ýòî ïðè ïîìîùè ìèêðîñêîïà(ÿ íå âðà÷, ïîýòîìó ïðèâåäåííàÿ ïðîöåäóðà îïèñàíà òàê, êàê ÿ åå ïîíÿë íà ñâîåì îáûâàòåëüñêîì óðîâíå). Êñòàòè ïîäîáíûå èññëåäîâàíèÿ äåëàåò âðà÷ ïàòîëîãîàíàòîì)) äà-äà îíè íå òîëüêî àóòîïñèåé çàíèìàþòñÿ, áîëüøàÿ ÷àñòü äèàãíîçîâ ñòàâèòñÿ êàê ðàç òàêè ýòèìè ñïåöèàëèñòàìè åùå ïðè æèçíè ïàöèåíòà. Òàê ÷òî ïàòîëîãîàíàòîìû áîëüøèå ìîëîäöû, îãðîìíîå èì ñïàñèáî çà ðàáîòó. Ïî ðåçóëüòàòàì ãèñòîëîãèè ñòðîÿòñÿ âñå äàëüíåéøèå ïðîãíîçû è ñõåìû ëå÷åíèÿ.
Æäàòü ïðèøëîñü ïîðÿäêà 10 äíåé, âñå ýòî âðåìÿ ñìûñëà îïèñûâàòü íåò, âñå äíè êàê îäèí: çàâòðàê, îñìîòð, îáðàáîòêà øâà, èçìåðåíèÿ òåìïåðàòóðû, îáåä, óæèí è ò.ï. Åäèíñòâåííîå ÷òî ÿ ïîñòîÿííî õîäèë, íà ñëåäóþùèé äåíü ïîñëå îïåðàöèè ÿ èçìåðèë äëèíó êîðèäîðà, îíà áûëà ïðèìåðíî 50 ìåòðîâ, è ÿ õîäèë.  ïåðâûé äåíü ïðîøåë âñåãî 200ìåòðîâ, ñ îòäûõàìè. Íà 10 äåíü ÿ õîäèë óæå ïî 2-2.5êì çà äåíü. Òåìïåðàòóðà íå ïîäíèìàëàñü, âîñïàëåíèÿ íå áûëî, øâû ñíÿëè íà 7 äåíü. È åùå ïîñòîÿííî õîòåëîñü êóøàòü)) Áîëüíè÷íûå ïàéêè î÷åíü ñêóäíûå, ïîýòîìó äîìàøíèå ïîäêàðìëèâàëè ìåíÿ ôðóêòàìè è ñëàäêèì.
Êîãäà ïðèøëè ðåçóëüòàòû ãèñòîëîãè÷åñêîãî èññëåäîâàíèÿ îíè ïîêàçàëè ÷òî ó ìåíÿ ìèêðîôîëëèêóëÿðíàÿ àäåíîìà, ÿ âûäîõíóë… ÿ áûë ãîòîâ ê ðàçíûì èñõîäàì, íî òàêîãî íå îæèäàë. Âåäü åùå íà ýòàïå ïîäãîòîâêè ÿ ñïðàøèâàë ó âðà÷åé ìîæåò ëè ýòî áûòü àäåíîìà, íà ÷òî ïîëó÷àë îòâåò «ìîæåò, íî â âàøåì ñëó÷àå ìàëîâåðîÿòíî, ïîòîìó ÷òî óçåë áîëüøîé è î÷åíü ïëîòíûé». Ñ îäíîé ñòîðîíû ïîâåçëî! Äàëåå ïðåäñòîÿëî åùå ìíîãî òðóäíîñòåé, íî íà òîò ìîìåíò ÿ áûë ñ÷àñòëèâ, ìîæíî ñêàçàòü êàê 2 ðàç ðîäèëñÿ.
Ïðèêëàäûâàþ 2 êóñêà ñïðàâêè, èçíà÷àëüíîãî è îêîí÷àòåëüíîãî äèàãíîçîâ.
Íà ýòîì ïåðâóþ ÷àñòü äóìàþ ìîæíî çàêîí÷èòü, èòàê äëèííîïîñò ïîëó÷èëñÿ. Åñëè áóäåò æåëàíèå òî âîçìîæíî íàïèøó 2 ÷àñòü, ïîòîìó ÷òî äàëüøå áûëî òîæå èíòåðåñíî, âåäü î÷åíü ñëîæíî îòîéòè îò ìûñëåé ÷òî «ïðîíåñëî» è íà÷àòü æèòü ïðåæíåé æèçíüþ(ìíå ïîíàäîáèëñÿ ãîä).
Общие сведения
Панариций (лат. Panaricium; народное — волосень/волос), представляет собой острое гнойное воспаление тканей пальца кисти или стопы. В современном понимании термин «панариций» обозначает не какую-либо отдельную нозологическую форму, а целую группу острых/хронических воспалительных заболеваний, развивающихся в различных анатомических структурах пальца. Панариций на пальце руки относится к одной из наиболее часто встречаемых в практике лечения гнойных патологий кисти, а удельный вес панарициев в структуре всех гнойно-воспалительных заболеваний кисти составляет около 40%. Код панариция по МКБ-10: L03.0. Флегмона пальцев кисти и стопы.
Особенности и развитие течения панариция в отличие от гнойных заболеваний кисти других локализаций, в значительной мере обусловлены особенностями анатомии пальца. Наличие большого количество важных анатомических образований, расположенных на относительно небольшом протяжении: суставы межфаланговые, фиброзные влагалища, синовиальные оболочки, сухожилия, ячеистость подкожной клетчатки, пронизанной фиброзными перемычками, обилие кровеносно-лимфатических сосудов, а также нервных окончаний, способствуют чрезвычайно быстрому распространению гнойно-воспалительного местного процесса.
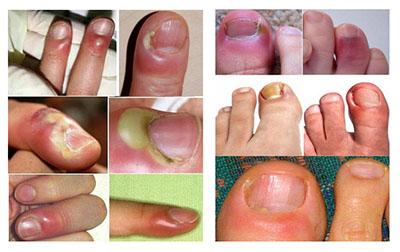
В большинстве случаев воспалительно-гнойный процесс локализуется на указательном/среднем пальце правой руки, а на ноге — поражается большой палец ноги. Ниже приведено фото панариция пальца на руке и на ноге.
 Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Развитие панариция на пальце руки или пальце ноги является одной из частых причин нетрудоспособности пациента, а позднее обращение к врачу/неадекватное лечение панариция сопровождаются риском генерализации воспалительного процесса.
Патогенез
Этапы развития острого панариция соответствуют стадиям классического гнойного воспаления. После проникновения патогенного агента и его последующего размножения отмечается реакция прилегающих тканей на него, проявляющаяся нарушением микроциркуляции, отеком и миграцией клеток иммунной системы к очагу воспаления с выработкой различных медиаторов воспаления. Скопление массы погибших микробных и иммунных клеток и экссудата на фоне сохраняющейся активности патогенных микроорганизмов способствует быстрому переходу катарального воспалительного процесса в гнойное. Фаза серозного пропитывания тканей обычно короткая и сразу сменяется фазой гнойно-некротического воспалительного процесса, поскольку скопление экссудата в замкнутых пространствах фасций в короткие сроки приводит к нарушению кровообращения тканей, некрозу и гнойному их расплавлению.
Анатомические особенности строения подкожной клетчатки пальцев способствуют распространению патологического процесса преимущественно вглубь, что и обуславливает выраженность болевого синдрома при локальном гнойно-воспалительном процессе.
Последующее гнойно-некротическое расплавление соединительнотканных тяжей способствует переходу патологического процесса на сухожилия, их влагалища, суставы и кость, что сопровождается быстро протекающим горизонтальным распространением гнойного воспаления. При отсутствии своевременного лечения существует высокий риск перехода панариция во флегмону кисти, а при наличии отягощающих факторов (низкая иммунная реактивность организма, отказ от лечения/позднее обращение к врачу) — развития общего септического состояния.
Классификация
В основе классификационного признака лежит анатомическая локализация и вовлеченность различных структур пальца в патологический процесс, в соответствии с чем выделяют. Поверхностные формы:
- Кожный панариций, при котором воспалительный очаг локализуется в коже (между эпидермисом и сосочковым слоем кожи);
- Ногтевой (подногтевой) панариций. Локализация патологического очага под пластиной ногтя.
- Околоногтевой панариций (паронихия пальца). Локализация патологического очага в валиках ногтевой пластины, окружающего основание ногтя.
- Подкожный панариций. Локализация в подкожной жировой клетчатке пальца (его ладонной поверхности).
Глубокие формы:
- Сухожильный панариций. В процесс вовлекаются сухожилия и сухожильные влагалища пальца.
- Суставной панариций. Локализация очага в суставной щели с вовлечением в патологический процесс хрящевого/связочного аппарата пальца.
- Костный панариций. Локализация в костной ткани пальца.
- Пандактилит. Гнойно-некротическое воспаление всех тканей пальца.
Причины
В качестве этиологического фактора панариция чаще всего выступает стафилококк (St. Aureus), как в качестве моно-агента, так и в ассоциации с другими патогенными микроорганизмами. Реже воспаление вызывается стрептококком, кишечной палочкой, протеем, грибковой инфекцией. Инфицирование происходит в результате повреждения кожного покрова пальца (микротравм) и попадания инфекции вглубь тканей пальца при отсутствии должной их санитарной обработки (мелких ссадин, порезов, «заноз», «заусениц»). Реже панариций развивается без предшествующих травм на фоне условий, способствующие его развитию:
- вросший ноготь (врастание в кожный валик ногтевой пластины);
- при склонности сосать пальцы/грызть ногти (преимущественно у детей);
- грибковые поражения ногтей;
- нарушения кровообращения в нижних конечностях (тромбофлебит), сахарный диабет.
Симптомы
Симптоматика проявления панариция варьирует в зависимости от формы и стадии заболевания, однако существуют и ряд общих проявлений для всех форм. На начальных стадиях отмечается незначительный отек, покраснение и слабый/умеренный болевой синдром, реже — жжение. По мере развития патологического процесса отек нарастает, усиливаются боли, которые становятся интенсивными, дергающими/распирающими. Формируется гнойный очаг, который при поверхностных формах панариция хорошо определяется визуально. Формирование гнойного очага часто сопровождаться утомляемостью, слабостью, повышением температуры тела до субфебрильных цифр, головной болью. При тяжелых, глубоких формах панариция интоксикация более выражена.
Кожный панариций
Кожа в области ногтевой фаланги краснеет, затем в зоне покраснения наблюдается отслоение ограниченного участка эпидермиса и образование пузыря с мутным, кровянистым содержимым, просвечивающимся через кожу. Болевой синдром вначале нерезко выражен, затем постепенно усиливается, приобретая пульсирующий характер. Зачастую сопровождается стволовым лимфангитом с образованием видимых красных полос, расположенных по ходу воспаленных лимфатических узлов на кисти/предплечье. При неосложненном течении общее состояние, как правило, не страдает, однако при развитии лимфангита возможны слабость, разбитость, повышение температуры.
Околоногтевой панариций (паронихия, народ. волосень)
Паронихия (воспаление ногтевого валика) развивается часто после нарушений правил асептики/антисептики при выполнении маникюра, а также паронихий пальца зачастую образуется при инфицировании трещин околоногтевого валика или заусенцев у людей физического труда. Паронихия околоногтевых валиков начинается с локального отека и покраснения ногтевого ложа, а затем патологический процесс быстро распространяется, вовлекая в него весь ногтевой валик. Характерно быстрое формирование просвечивающегося через кожу гнойника. В области воспаления практически сразу появляются сильные боли, нарушающие сон.
Общее состояние практически не страдает. При этой форме панариция лимфангит наблюдается крайне редко. В случаях самопроизвольного вскрытия гнойника при его неполном опорожнении процесс из острой формы панариция может перейти в хроническую. При отсутствии лечения и прогрессировании процесса существует риск прорыва гноя под основание ногтя и в подкожную клетчатку ладонной области, а также с переходом процесса на дистальный межфаланговый сустав кисти.
Подногтевой панариций
Чаще подногтевой панариций является осложнением паронихии, реже развивается первично – в результате колотой ранки/занозы в области свободного края ногтя, а также в случаях нагноения подногтевой гематомы. Характерны чрезвычайно интенсивные боли, что обусловлено сдавливанием формирующегося гнойника плотной ногтевой пластиной. Ногтевая фаланга резко отечна, под ногтем хорошо просвечивает гной. Страдает общее состояние: общее недомогание и повышение температуры до 38 С.
Подкожный панариций
Наиболее распространенный вид панарициев. Подкожный панариций развивается обычно при инфицировании глубоких колотых ранок (при уколе рыбьей костью, шипом растения, иглой и т. д.). Проявляется вначале незначительным покраснением и локальной невыраженной болью, которая через нескольких часов усиливается, приобретая пульсирующий характер. Палец отекает. Проявления со стороны общего состояние пациента варьируют от удовлетворительного состояния до его существенного ухудшения. При гнойниках, которые находятся под большим давлением, могут быть ознобы с резким повышением температуры до 38 градусов. При отсутствии (недостаточном/позднем лечении), существует риск распространения гнойного процесса на более глубокие анатомические образования (сухожилия, суставы, кости) пальца.
Костный панариций
Костный панариций развивается чаще при инфицировании открытого перелома или является следствием распространении инфекции с мягких тканей (подкожный панариций) на кость. Для него характерным является преобладание процессов расплавления кости над ее восстановлением (остеомиелит) с полным/частичным разрушением фаланги. Симптомы ранней стадии аналогичны симптоматике подкожного панариция, но гораздо более ярко выражены. Присутствуют пульсирующие, чрезвычайно интенсивные боли разлитого характера. Пораженная фаланга постепенно увеличивается в объеме, палец слегка согнут, имеет колбообразный вид, движения из-за боли ограничены. Кожа в месте поражения блестящая, гладкая, красная с цианотичным оттенком. Страдает общее состояние: озноб и лихорадка.
Суставной панариций
Развивается преимущественно в результате непосредственного инфицирования сустава (при открытых внутрисуставных переломах/проникающих ранах) или при распространения гнойного процесса при других видах панариция. Характерным является появление вначале незначительного отека и болезненности в суставе при движениях, которая затем усиливается, а любые движения пальцем становятся невозможными. Также нарастает и отек, который особенно выражен на тыльной поверхности пальца. В последующем в этой области образуется свищ. При пальпации — напряжение капсулы сустава.
Сухожильный панариций (гнойный тендовагинит)
Может развиться как при распространении патологического процесса из других отделов пальца или при ее прямом проникновении. Палец слегка согнут и равномерно отечен, характерны интенсивные боли, усиливающиеся резко при попытке осуществления пассивных движений, покраснение не выражено. При надавливании на сухожилия отмечается резкая болезненность.
Страдает общее состояние: слабость, плохой аппетит, повышение температуры до значительных цифр, реже — спутанность сознания. Этот вид панариция является чрезвычайно опасным, что обусловлено быстрым распространением гноя по сухожильным влагалищам с переходом на мышцы, кости пальца, а также мягкие ткани ладони, реже — предплечья. При отсутствии адекватного своевременного лечения сухожилие расплавляется полностью, а палец теряет функцию.
Анализы и диагностика
Диагноз ставится на основании клинических симптомов и жалоб пациента. Для уточнения локализации гнойника и установления формы панариция проводится пальпация специальным пуговчатым зондом. При необходимости (для исключения суставного/костного панариция проводят сравнительную рентгенографию пораженного и одноименного здорового пальца на другой руке).
Лечение панариция
Тактика лечения панариция пальца на руке, также как и лечение панариция на пальце ноги зависит от стадии заболевания. На ранних стадиях развития процесса (в серозно-инфильтративной стадии) может назначаться консервативное лечение антибактериальными препаратами. Для лечения острого процесса рекомендуется назначать антибиотики: Амоксициллин/Клавуланат или Эритромицин с Метронидазолом. При псевдомонадной инфекции (синегнойная палочка) — Цефоперазон, Ципрофлоксацин, Цефтазидим, Цефтриаксон. При панарициях кандидозной этиологии: внутрь — Флуконазол; местно Клотримазол, Натамицин, Нистатин.
Наиболее часто консервативно лечится воспаление ногтевого валика на руках и на пальце ноги, а также другие поверхностные панариции. В начальных стадиях лечение паронихии пальца допустимы компрессы/ванночки с спиртовым раствором Димексида, после чего на околоногтевой валик на пальце руки или на ноге наносится мазь/крем Левомеколь. Следует подчеркнуть, что если воспаление ногтевого валика не удается купировать в течение 2-3 суток необходимо обращаться к врачу, поскольку околоногтевой панариций может перейти в подногтевой панариций или прорыв гноя в дистальный межфаланговый сустав. При формировании гнойной полости — срочное хирургическое лечение.
Лечение панариция в домашних условиях
Лечение панариция на руке в домашних условиях можно проводить исключительно на ранней стадии заболевания. Наиболее часто народными средствами лечится паронихия на пальцах руки и поверхностный панариций на ноге. Для этой цели могут использоваться печеный лук, который прикладывается к месту поражения и меняется каждые 4-5 часов; теплые ванночки с солью и содой с добавлением нескольких капель йода или ванночки с марганцовкой; кашица подсоленного черного хлеба.
Вылечить паронихию пальца на ноге или на пальце руки поможет и лист алоэ; сок чистотела, ихтиоловая мазь, а также мазь Вишневского при прорыве гнойного содержимого. Однако следует не забывать, что лечение панариция пальца в домашних условиях является основной причиной позднего обращения в медицинское учреждение и причиной серьёзных осложнений. Нельзя пытаться самостоятельно прокалывать стенку гнойника на пальце, поскольку это не приведет к его ликвидации, а наоборот, утяжелит его течение. Также следует знать, что при глубоком панариции недопустимы согревающие компрессы и лечение мазями.
Доктора
Лекарства
- Димексид.
- Левомеколь (мазь).
- Амоксициллин/клавуланат.
- Цефоперазон.
- Цефтазидим.
- Ципрофлоксацин.
- Цефтриаксон.
- Эритромицин.
Процедуры и операции
В начальной стадии могут назначаться методы местной гипотермии, сеансы ультразвука, электрофореза, УВЧ-терапии, ванночки с солью/содой, повязки на палец на основе спирта и лекарственных препаратов. При глубоком/запущенном поверхностном панариции проводится вскрытие с применением местной анестезии. В пораженной области делаются соответствующие разрезы тканей, удаляется гной и омертвевшие участки ткани, вводит местного антибиотик. Разрезы дезинфицируют, жизнеспособные ткани дренируют и перевязывают. Для профилактики нагноения назначают лекарственные препараты местной и общей антибактериальной терапии.
Панариций у детей
Панариций у ребенка достаточно частое явление, что обусловлено частыми травмами пальца на руке, получаемых преимущественно при порезах, уколах, ущемлении дистальных фаланг ящиками/дверями, уколах, а также несовершенством иммунной системы у ребенка. Встречается у детей всех возрастов в том числе и у новорожденного. Клинические проявления аналогичны симптоматике панариция у взрослых, однако при этом значительно страдает общее состояние ребенка, что проявляется лихорадкой и высокой температурой. Принципы диагностики/лечения аналогичные.
Диета
Отсутствует.
Профилактика
Профилактика развития панариция сводится к:
- Предупреждению травматизации пальцев как в быту, так и на производстве.
- Тщательной обработке раневой поверхности пальцев с наложением стерильной повязки.
- Поддержанию чистоты рук.
Последствия и осложнения
В запущенных случаях панариций может осложниться остеомиелитом, флегмоной кисти/предплечья, общим заражением крови и стойкой деформацией пальца.
Прогноз
При адекватном/своевременном лечении первичные суставные панариции заканчиваются полным выздоровлением с сохранением функций поражённого пальца. При неадекватном/несвоевременном лечении прогноз менее благополучный, особенно при вторичных панарициях (при распространении нагноения с соседних тканей) в виде формирования деформаций фаланг/пальцев, анкилозов с нарушением их функций, а в ряде случаев ампутация фаланг и пальцев.
Список источников
- Петров C.B. Гнойные заболевания пальцев и кисти / C.B. Петров, H.A. Бубнова // Общая хирургия / C.B. Петров. М, 2007. — С. 592-708.
- Любский А.С., Алексеев М.С., Любский А.А., Бровкин А.Е. и др. Ошибки и осложнения при оказании медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти на амбулаторном и стационарном этапах // Лечащий врач. — 2000. — № 3.
- Чадаев А.П. Гнойные заболевания пальцев и кисти / А.П. Чадаев, А.Ц. Буткевич, Г.Г. Савзян. — М.: Геликон, 1996. — 148 с.
- Мелешевич А.В. Панариций и флегмона кисти: учебное пособие в 3 частях. – Гродно: ГрГУ. – 2002. – 185 с.
- Комплексное лечение панарициев в условиях хирургического стационара: Методические рекомендации / А.В. Щербатых, С. М. Кузнецов, П.Е. Крайнюков, В.И. Калашников и др. / Иркутск, гос. мед. ун-т. — Иркутск: «ASPrint», 2004. — 28 с.
