Узловатая эритема или рожистого воспаления
Дата публикации 1 июля 2020Обновлено 1 июля 2020
Определение болезни. Причины заболевания
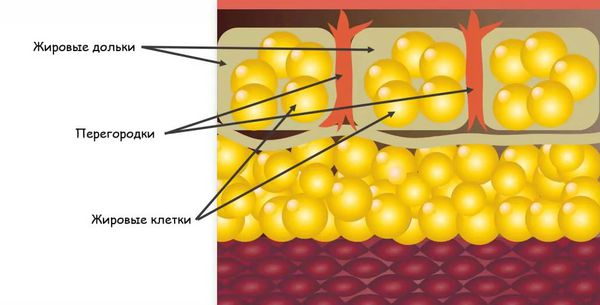
Узловатая эритема — это воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
Это заболевание обусловлено повышенной иммунной реакцией организма на возбудителя [1][3]. Несмотря на многочисленные исследования данной патологии, причины возникновения узловатой эритемы и механизм её развития изучены недостаточно. Однако существует теория о том, что основной причиной узловатой эритемы могут быть различные инфекционные заболевания.
Таблица 1. Причины узловатой эритемы.
| Основные причины | Заболевания, на фоне которых может появиться узловатая эритема | Другие |
|---|---|---|
| — Β-гемолитический стрептококк группы А — Туберкулёзная палочка — Хламидии — Гепатит В и С — Семейство герпесвирусов — Различные грибы — Простейшие — Лимфогранулёма венерическая — Орнитоз — Корь — Болезнь кошачьих царапин — ВИЧ и др. | — Саркоидоз — Неспецифический язвенный колит — Регионарный илеит — Болезнь Ходжкина (лимфома Ходжкина) — Лимфосаркома — Лейкоз — Ревматойдный артрит — Болезнь Бехчета — Злокачественные новообразования — Хронические гепатиты — Анкилозирующий спондилит — Гранулематозный мастит — Артериит Такаясу — Болезнь Фогта — Коянаги — Гранулематоз Вегенера — АФС синдром — Системная красная волчанка и др. | — Приём лекарственных средств: сульфаниламиды, бромиды, кломифен, кодеин, ко-тримоксазол, D-пеницилламин, дапсон, диклофенак, диклоксациллин, эстрогены, ибупрофен, индометацин, интерлейкин-2 и др. — Беременность |
К факторам риска появления узловатой эритемы относятся грибковые заболевания, воспалительные заболевания желудочно-кишечного тракта, нарушения гормонального фона, туберкулёз, приём различных лекарственных средств [2]
Важную роль играют провоцирующие факторы, такие как смена климата, переходное время года, стрессы, перепады температуры (переохлаждение), варикоз нижних конечностей и др. Заболевание имеет сезонность, обычно появляется ранней весной и поздней осенью, что обусловлено частыми простудными заболеваниями, ангинами, снижением иммунитета.
Заболеваемость узловатой эритемой в разных странах может варьировать от 1 до 5 случаев на 100 000 населения в год [12]. Это зависит от распространённости болезней, которые могут вызвать узловатую эритему, в конкретной местности. В основном узловатая эритема выявляется у людей 20-30 лет [2][12]. Именно в этом возрасте человек впервые встречается со многими инфекциями.
Женщины, которые имеют ген HLA В8, более подвержены возникновению узловатой эритемы, что может подтверждать факт наследственной предрасположенности к данному заболеванию [4]. HLA (Human Leukocyte Antigen — человеческий антиген лейкоцитов) отвечает за распознавание чужеродных клеток и активацию иммунного ответа на них. При запуске этого механизма мы видим клиническую картину воспаления, причиной которого является реакция иммунной системы.
Известно, что HLA В8 располагает к нескольким группам заболеваний, в том числе к узловатой эритеме. И так запрограммировано, что чаще он встречается у женщин [11]. Именно поэтому женщины болеют гораздо чаще, чем мужчины (примерно в 3-6 раз) [12]. Если не брать в расчёт изменение генома, то узловатая эритема встречается пропорционально одинаково у мужчин и женщин, так как стрептококковой инфекции и другим заболеваниям они подвержены одинаково.
Узловатая эритема чаще выявляется у населения Европы, в частности в Скандинавии, при этом у азиатов её диагностируют редко, так как ген HLA B8 у них почти не встречается [11][13].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы узловатой эритемы
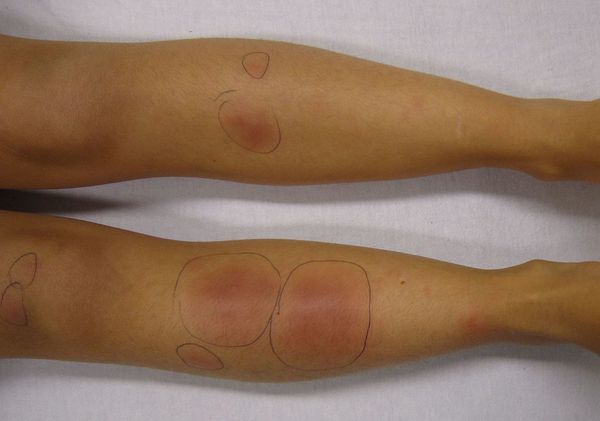
Начало заболевания, как правило, острое. Появляются предвестники болезни: температура тела 38-39 °C, усталость, недомогание, боль в суставах, головная боль, тошнота, кашель, диарея. Затем внезапно возникают красные узелки на коже передней поверхности голеней (это их самая частая локализация), а также в области коленных и голеностопных суставов. Как правило, они располагаются симметрично. Диаметр узлов 1-5 см.
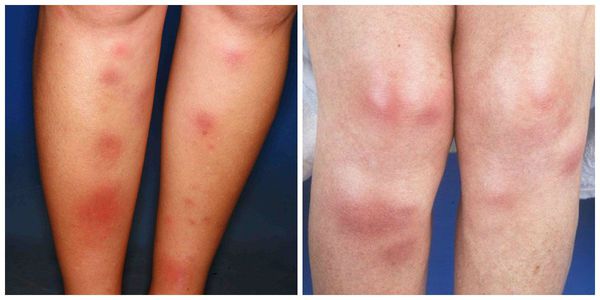
Узелки могут сливаться между собой, образуя красные уплотнения. В редких случаях они распространяются на кожу бёдер, задней поверхности рук, шеи и даже лица [6]. Узлы прощупываются нечётко, так как вокруг них имеется отёк [7]. По центру узлы имеют возвышение. Как правило, на 3-10 день узлы становятся плотными и болезненными, поэтому их часто принимают за абсцессы. Но уже на 10-14 день они постепенно размягчаются и спадают.
На 10-14 день узлы из красных превращаются в синие или сине-багровые, что визуально напоминает обычный синяк. Вся клиническая картина держится примерно 14-20 дней, после этого кожа на месте узлов и вокруг них начинает шелушиться [9]. Такой симптом довольно характерен для узловатой эритемы, что позволяет диагностировать её и на поздних стадиях. Язв не возникает, что также является диагностически важным признаком при постановке диагноза. Параллельно могут беспокоить боли в суставах и мышцах.
На месте узлов, как правило, ничего не остаётся, они исчезают бесследно. Повторное возникновение узловатой эритемы наблюдается нечасто [6].
Для детей характерно более лёгкое течение болезни, узлов обычно немного. Боли в суставах бывают редко [7].
Патогенез узловатой эритемы
Кожа — это показатель здоровья всего организма, поэтому любые изменения должны направлять врача и пациента на поиск их причины.
Узловатая эритема начинается с того, что бактерии, вирусы или другие агенты попадают в организм. Они могут проникнуть извне или из очага инфекции, который находится в организме, например в кишечнике, миндалинах и т. д. В ответ на их внедрение срабатывает иммунная система, начинают вырабатываться антитела — белки, которые связываются с антигенами (возбудителями), маркируют их или нейтрализуют самостоятельно. Комплексы, состоящие из антител и антигенов, называются циркулирующими иммунными комплексами (ЦИК). С током крови ЦИК разносятся по организму и задерживаются в различных органах и тканях. В том числе иммунные комплексы оседают в подкожно-жировой клетчатке, стенках сосудов и вокруг венул, находящихся в соединительнотканных перегородках подкожной клетчатки.

В результате возникает избыточная иммунная реакция местного характера, которая характеризуется воспалением и повреждением тканей. Это приводит к образованию узлов на коже.
Сочетание воспалительного процесса с расширением сосудов обусловливает красное окрашивание узлов в первые дни заболевания, а изменения в подкожно-жировой клетчатке приводит к образованию узлов, которые прощупываются под кожей [4]. По некоторым источникам инфекционные агенты параллельно могут вызывать развитие васкулита (воспаления стенок сосудов), что усугубляет течение узловатой эритемы [5].
Можно сделать вывод, что большую роль в процессе развития узловатой эритемы играет чрезмерный иммунный ответ организма на внедрение инфекции, вируса или другого возбудителя. Как это происходит, до сих пор до конца не изучено. И почему организм реагирует так бурно, тоже точно неизвестно.
Классификация и стадии развития узловатой эритемы
По возникновению узловатая эритема бывает двух видов::
- Первичная (идиопатическая) — узловатая эритема протекает самостоятельно, без наличия других заболеваний.
- Вторичная — есть основное заболевание, на фоне которого возникла узловатая эритема.
Таблица 2. Узловатая эритема по течению и клиническим проявлениям.
| По течению заболевания | Клиническая картина |
|---|---|
| Острое течение | Начало острое. Узлы развиваются быстро, имеют ярко-красный цвет, склонны к слиянию, при дотрагивании вызывают боль. Вокруг узлов кожа припухшая. Обычно узлы располагаются на голенях и бёдрах. Параллельно или чуть раньше температура тела повышается до 38-39 °C, появляется головная боль, апатия, боли в суставах, ломота в мышцах. Обычно возникает сразу после ангин, обострений тонзиллитов, фарингитов, а также вирусных и других инфекций. Узлы обычно исчезают полностью через 3-4 недели. |
| Подострое (мигрирующее) | Клиническая картина менее выражена по сравнению с острым течением. Характерно более продолжительное течение (до нескольких месяцев). На коже могут образовываться единичные мелкие узелки. |
| Хроническое | Узлы периодически появляются и исчезают. Характерно упорное течение заболевания (может длиться месяцами). Организм активно реагирует на провоцирующие факторы. Обычно у таких пациентов снижен иммунитет и любые изменения могут вызывать обострение заболевания. Обычно имеется основное заболевание, например опухоли, туберкулёз и др. Узлы менее болезненны, чем при остром течении. |
Заболевание проходит три стадии:
- Стадия созревания — это первые проявления узлов. Они возникают в первые 3-7 дней, выглядят как неоформленные припухшие образования розового цвета, умеренно болезненные.
- Зрелая стадия — 8-12 день заболевания. Узлы приобретают чёткие границы, цвет становится ярко-красным или красно-багровым, вокруг сохраняется отёк. При дотрагивании также болезненные.
- Стадия разрешения — 10-14 день. Узел становится меньше, отёк спадает, цвет меняется на сине-желтый (цвет синяка) и процесс разрешается [7].
Осложнения узловатой эритемы
Осложнения узловатой эритемы напрямую связаны с основным заболеванием. Нужно отметить, что и сама узловатая эритема является следствием запущенного процесса в организме.
Опасность острой узловатой эритемы заключается в её переходе в хроническую форму, так как при рецидивирующем характере заболевания возможно тяжёлое течение.
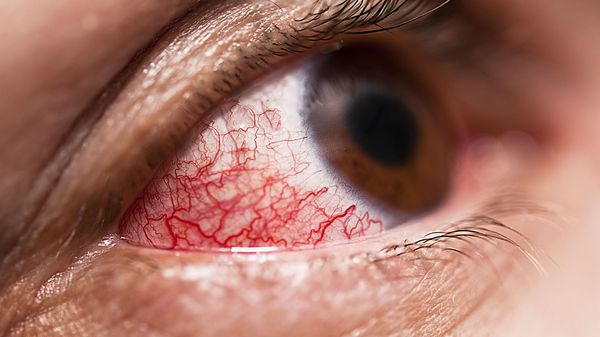
В единичных случаях осложнением патологии у детей может быть поражения глаз. В основном речь идёт о патологии переднего отрезка глаза: эписклерит (воспаление соединительного слоя между склерой и конъюнктивой), пигментная эпителиопатия (снижение остроты зрения вследствие появления множественных очагов сероватого или беловатого цвета) [9].
Диагностика узловатой эритемы
Диагностика узловатой эритемы начинается со сбора анамнеза. При этом необходимо учитывать:
- чем болел пациент в последнее время, не было ли заболевания, которое могло спровоцировать узловатую эритему.
- приём лекарственных препаратов;
- наследственность;
- заболевания печени, поджелудочной железы;
- поездки в другие страны, смена климата и т. д.
Минимальный перечень лабораторных исследований:
- Общий анализ крови. Как правило, показывает повышение скорости оседания эритроцитов (СОЭ), что отображает картину воспаления. Лейкоциты чаще остаются в пределах нормы.
- Биохимический анализ крови: печёночные ферменты (АЛТ, АСТ), амилаза, липаза, трипсин, ферритин. Печень является индикатором очищения организма, изменения показателей печени показывают нарушение процессов в организме.
- Иммунологическое обследование:
- С-реактивный белок (СРБ) — белок острой фазы воспаления, повышается при развитии узловатой эритемы и при некоторых других заболеваниях. Одним из первых повышается в крови, говорит об общем процессе воспаления, не является специфичным, а лишь направляет врача в диагностике заболевания.
- Антистрептолизин О (АСЛ-О). Повышение этого показателя говорит о наличии стрептококковой инфекции в организме, в частности гемолитического стрептококка, который вызывает ангины, тонзиллит, фарингит и другие инфекции, которые могут спровоцировать развитие узловатой эритемы. Увеличение АСЛ-О в крови можно увидеть через неделю от начала заболевания (например ангины). Для достоверности анализ сдают двукратно, с интервалом 2-4 недели. Если уровень значительно повышен, это подтверждает причину возникновения узловатой эритемы
Для исключения воспалительного процесса в организме выполняют следующие исследования:
- Внутрикожный туберкулиновый тест. Реакция манту выполняется всем для исключения туберкулёза [7].
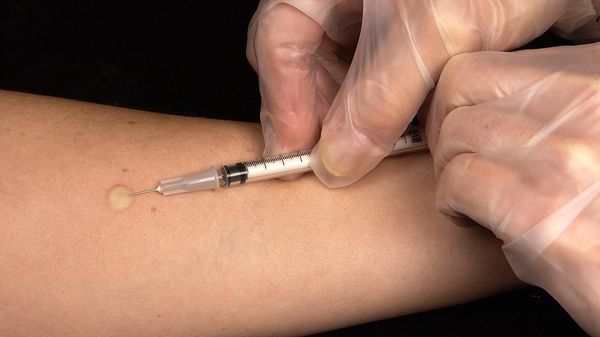
- Рентгенограмма или компьютерная томография органов грудной клетки. Данное обследование зависит от жалоб, от клиники, оснащения больницы др. В некоторых случаях могут провести рентгенограмму, а затем при необходимости компьютерную томографию. В других случаях сразу выполняют КТ внутренних органов для исключения иили выявления саркоидоза [8].
- Биопсия узла (редко). Гистологический анализ показывает наличие или отсутствие характерных клеток для узловатой эритемы в материале [7].
Дифференциальная диагностика проводится со следующими заболеваниями:
- кольцевидная эритема;
- клещевая мигрирующая эритема;
- эритема Базена;
- гранулематозный саркоидоз;
- ревматологические заболевания;
- рожа;
- узелковый полиартериит;
- спонтанный панникулит;
- синдром Свита [7].
Лечение узловатой эритемы
Как будет проходить лечение, амбулаторно или стационарно, зависит от жалоб пациента, клинической картины и тяжести заболевания.
Показания к госпитализации:
- Неэффективное амбулаторное лечение.
- Ухудшение клинической картины, распространённость кожного процесса, его усиление.
- Наличие основного заболевания, которое обострилось и ухудшает самочувствие пациента [7].
В остальных случаях лечение и необходимое дообследование проводят в амбулаторных условиях.
Лечение включает в себя:
- Постельный режим. Он необходим, так как долгое хождение или сидение вызывает у пациента выраженную отёчность ног, которая усиливается, при этом нарастает боль в ногах. В связи с этим рекомендуется по возможности держать ноги в приподнятом положении, а при значительном дискомфорте бинтовать их обычными или эластическими бинтами или носить эластические чулки [8].
- Лекарственная терапия. Обычно проводится симптоматическое лечение, либо лечение, зависящее от основного заболевания, при его выявлении. Может включать:
- Для обезболивания — НПВС (нестероидные противовоспалительные средства).
- Одновременно назначаются сосудистые препараты (пентоксифиллин) для улучшения микроциркуляции, что способствует более быстрому разрешению процесса.
- В случаях с выраженным отёчным синдромом к лечению добавляют мочегонные препараты.
- При необходимости назначают антибактериальные, противовирусные препараты [7].
- В условиях стационара включают инфузионную терапию.
- Назначаются витамины, препараты кальция для поддержания иммунитета и снижения реактивности организма.
- Местно на узлы применяют:
- раствор диметилсульфоксида 33 % (аппликации);
- НПВС мази и гели;
- клобетазола дипропионат 0,05 % (мазь);
- ангиопротекторы для улучшения микроциркуляции («Троксевазин»).
- Физиотерапевтические методы: электрофорез, фонофорез с гидрокортизоном 1 % (мазь) на узлы [7].
При хроническом течении терапия направлена большей частью на лечение основного заболевания. Оно проводится по клиническим общепринятым рекомендациям. Следует разобраться в причине возникновения узловатой эритемы, выявить возбудителя, тогда врач сможет назначить лечение, которое будет направлено на профилактику рецидивов. В следующие 2-3 месяца после окончания терапии пациентам нужно беречь своё здоровье, так как процесс снова может активироваться.
Учитывая инфекционную природу заболевания, важным направлением в исследованиях, посвящённых узловатой эритеме, является разработка различных схем и методов антиинфекционной терапии в комплексном лечении рассматриваемой патологии [10].
Прогноз. Профилактика
Прогноз для жизни при узловатой эритеме в большинстве случаев благоприятный. Как правило, при остром течении заболевание резко возникает и так же резко исчезает без последствий для организма. Рецидивы заболевания возникают редко. Иногда они наблюдаются при узловатой эритеме, связанной со стрептококковыми или нестрептококковыми инфекциями верхнего респираторного тракта. В некоторых случаях хроническое течение возможно у пациентов с заболеваниями сердечно-сосудистой системы [8]. В этом случае прогноз полностью зависит от особенностей заболевания, сил организма и эффективности лечения.
С целью профилактики узловатой эритемы при возникновении ангин, гайморитов и герпетических инфекций нужно обязательно обращаться к врачу, делать анализы для выявления возбудителя, проходить терапию, специфичную для данного возбудителя. Так можно обезопасить себя от возникновения узловатой эритемы и многих других процессов.
Профилактика рецидивов в первую очередь направлена на полноценное лечение основного заболевания, также важно избегать провоцирующих факторов. После основного лечения следует наблюдаться у дерматолога и необходимых специалистов, продолжать лечение с профилактической целью и проходить полное клиническое обследование до нормализации показателей анализов.
Рекомендуется защищаться от простудных заболеваний, повышать иммунитет, для этого сбалансированно питаться, заниматься физической активностью, особенно в течение года после болезни. При плохом самочувствии или ОРВИ обращаться к своему лечащему врачу для предотвращения рецидива. Врачам следует аккуратно назначать вакцинации и новые лекарственные средства [3].
У этого термина существуют и другие значения, см. Рожа.
Ро́жа, ро́жистое воспаление (от польск. róża, лат. erysipelas, греч. ἐρυσίπελας означает «красная кожа») — острое, нередко рецидивирующее инфекционное заболевание, вызываемое бета-гемолитическим стрептококком группы A. Проявляется покраснением участка кожи, обычно на голени или на лице, и сопровождается общей интоксикацией с повышением температуры. В большинстве случаев поддаётся излечению.
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место — после острых респираторных заболеваний, кишечных инфекций и вирусных гепатитов; особенно часто она регистрируется в старших возрастных группах. Примерно треть пациентов составляют больные рецидивирующей рожей, в основном женщины.
Внешние признаки[править | править код]
Инкубационный период длится от 3 до 5 дней. Начало болезни острое, внезапное. В первые сутки более выражены симптомы общей интоксикации (сильная головная боль, озноб, слабость, возможны тошнота, рвота, повышение температуры до 39—40 °C).
Эритематозная форма. Через 6—12 часов от начала заболевания появляется чувство жжения, боль распирающего характера, на коже — покраснение (эритема) и отёк в месте воспаления. Поражённый рожей участок чётко отделяется от здорового возвышенным резко болезненным валиком. Кожа в области очага горячая на ощупь, напряжена. Если есть мелкоточечные кровоизлияния, то говорят об эритематозно-геморрагической форме рожи.
При буллёзной роже на фоне эритемы в различные сроки после её появления образуются буллёзные элементы — пузыри, содержащие светлую прозрачную жидкость. Позднее они спадают, образуя плотные бурые корки, отторгающиеся через 2—3 недели. На месте пузырей могут образоваться эрозии и трофические язвы.
Все формы рожи сопровождаются поражением лимфатической системы — лимфаденитом, лимфангитом.
Первичная рожа чаще локализуется на лице, рецидивирующая — на нижних конечностях. Различают ранние (до 6 месяцев) и поздние (свыше 6 месяцев) рецидивы. Развитию их способствуют сопутствующие заболевания. Наибольшее значение имеют хронические воспалительные очаги, заболевания лимфатических и кровеносных сосудов нижних конечностей (флебит, тромбофлебит, варикозное расширение вен), заболевания с выраженным аллергическим компонентом (бронхиальная астма, аллергический ринит), заболевания кожи (микозы, периферические язвы). Рецидивы возникают и в результате действия неблагоприятных профессиональных факторов.
Длительность заболевания: местные проявления эритематозной рожи проходят к 5-му — 8-му дню болезни, при других формах могут держаться более 10—14 дней. Остаточные проявления рожи — пигментация, шелушение, пастозность кожи, наличие сухих плотных корок на месте буллёзных элементов. Возможно развитие лимфостаза, приводящее к слоновости конечностей.
Возбудители[править | править код]
Рожа — широко распространённая стрептококковая инфекция мягких тканей. Рожистое воспаление может вызвать любой серовар бета-гемолитического стрептококка группы A. Стрептококки относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период, входными воротами инфекции служат мелкие травмы, ссадины, потёртости.
Источником инфекции является больной любой формой стрептококковой инфекции или стрептококконоситель. Отмечается особая избирательная восприимчивость или предрасположенность к роже. Некоторые люди болеют многократно, так как формирующийся иммунитет нестойкий. Проникают стрептококки в организм через небольшие повреждения кожи и слизистых. Возможно экзогенное инфицирование (загрязненные инструменты, перевязочный материал), а также из хронических стрептококковых очагов инфекции (например, у больных с хроническим тонзиллитом). При этом решающее значение имеет состояние реактивности организма, обусловливающее широкие колебания восприимчивости к инфекционным возбудителям, в частности к стрептококкам.
Стрептококки и их токсины, всасываясь, в месте внедрения вызывают развитие воспалительного процесса, который проявляется отёком, эритемой, клеточной инфильтрацией кожи и подкожной клетчатки. При этом часто отмечается ломкость сосудов, приводящая к точечным кровоизлияниям.
В возникновении рецидивов рожи на одном и том же месте имеют значение аллергическая перестройка и сенсибилизация кожи к гемолитическому стрептококку. Снижение общей резистентности организма способствует присоединению сопутствующей микробной флоры, прогрессированию процесса и осложнению рожи. Однако в последние годы выяснено, что важную роль в патогенезе рожи у перенесших первичную и особенно повторную и рецидивирующую рожу имеет стафилококковая флора, что необходимо учитывать при назначении лечения.
Воспалительный процесс может быть на любом участке тела, но чаще локализуется на коже лица и голенях. На слизистых оболочках рожистое воспаление бывает редко.
Классификация[править | править код]
Современная клиническая классификация рожи предусматривает выделение следующих форм болезни.
- По характеру местных поражений:
- эритематозная;
- эритематозно-буллёзная;
- эритематозно-геморрагическая;
- буллёзно-геморрагическая.
- По степени интоксикации (тяжести течения):
- лёгкая;
- средней тяжести;
- тяжёлая.
- По кратности течения:
- первичная;
- повторная;
- рецидивирующая (часто и редко, рано и поздно).
- По распространённости местных проявлений:
- локализованная;
- распространённая;
- блуждающая (ползучая, мигрирующая);
- метастатическая.
Дифференциальная диагностика[править | править код]
Рожу дифференцируют от многих инфекционных, хирургических, кожных и внутренних заболеваний: эризипелоида, сибирской язвы, абсцесса, флегмоны, панариция, флебитов и тромбофлебитов, облитерирующего эндартериита с трофическими нарушениями, экземы, дерматита, токсикодермии и других кожных заболеваний, системной красной волчанки, склеродермии, болезни Лайма (боррелиоз) и др.
При постановке клинического диагноза рожи принимают во внимание острое начало заболевания с лихорадкой и другими проявлениями интоксикации, чаще опережающими возникновение типичных местных явлений (в ряде случаев возникающими одновременно с ними), характерную локализацию местных воспалительных реакций (нижние конечности, лицо, реже — другие области кожных покровов), развитие регионарного лимфаденита, отсутствие выраженных болей в покое.
Клиническая картина[править | править код]
Инкубационный период может быть установлен лишь при посттравматической роже, в этих случаях он продолжается от нескольких часов до 3—5 дней. Более чем в 90 % случаев рожа начинается остро, больные указывают не только день, но и час её возникновения.
Общетоксический синдром предшествует локальным изменениям. Быстрый подъём температуры сопровождается ознобом, нередко сотрясающим. Выявляются выраженные признаки интоксикации — головные боли, головокружение, слабость, тошнота, возможна рвота. В тяжёлых случаях могут быть судороги и бред. Через 10—20 часов от начала болезни появляются местные симптомы.
Сначала больные испытывают на ограниченных участках зуд, чувство потения, стягивание кожи. Затем в этих местах появляются припухлость, боль, соответствующие развитию регионарного лимфаденита, иногда с лимфостазом (на внутренней стороне бедра). Боли больше всего выражены при роже волосистой части головы. Довольно часто возникают боли в области регионарных лимфатических узлов, усиливающиеся при движении. Затем появляется покраснение кожи (эритема) с отёком.
На поражённом участке формируется пятно яркой гиперемии с чёткими неровными границами в виде «языков пламени» или «географической карты», отёком, уплотнением кожи. Очаг горячий и слегка болезненный на ощупь. При расстройствах лимфообращения гиперемия имеет цианотичный оттенок, при трофических нарушениях дермы с лимфовенозной недостаточностью — буроватый. После надавливания пальцами на область эритемы краснота под ними исчезает на 1—2 с. Из-за растяжения эпидермиса эритема лоснится, по её краям кожа несколько приподнята в виде периферического инфильтрационного валика. Одновременно в большинстве случаев, особенно при первичной или повторной роже, наблюдают явления регионарного лимфаденита: уплотнение лимфатических узлов, их болезненность при пальпации, ограничение подвижности. У многих больных проявляется сопутствующий лимфангит в виде узкой бледно-розовой полоски на коже, соединяющей эритему с регионарной группой лимфатических узлов.
Со стороны внутренних органов можно наблюдать приглушённость сердечных тонов, тахикардию, артериальную гипотензию. В редких случаях появляются менингеальные симптомы.
После начала лечения, лихорадка, различная по высоте и характеру температурной кривой, и другие проявления токсикоза обычно сохраняются 5—7 дней, а иногда и несколько дольше. При снижении температуры тела наступает период реконвалесценции. Обратное развитие местных воспалительных реакций возникает после нормализации температуры тела: эритема бледнеет, её границы становятся нечёткими, исчезает краевой инфильтрационный валик. Спадает отёк, уменьшаются и проходят явления регионарного лимфаденита. После исчезновения гиперемии наблюдают мелкочешуйчатое шелушение кожи. Местные проявления рожи исчезают к 10-му — 14-му дню болезни, могут длительно сохраняться пастозность и пигментация кожи. В некоторых случаях регионарный лимфаденит и инфильтрация кожи сохраняются долго, что свидетельствует о риске раннего рецидива рожи. Длительное сохранение стойкого отёка — признак формирования лимфостаза. Приведённая клиническая характеристика свойственна эритематозной роже.
Без лечения процесс быстро прогрессирует, возникают так называемые ползучие или метастатические формы. При этом возникают осложнения септического характера.
Появление на фоне бляшки пузырей, заполненных серозно-желтоватым содержимым, характеризует развитие эритематозно-буллёзной формы болезни. Размеры пузырей могут быть от очень мелких до крупных сливных. После подсыхания пузырей остаются плотные корки. Для эритематозно-геморрагической формы характерно появление точечных или более обширных кровоизлияний. Буллёзные и особенно геморрагические формы характеризуются преимущественной тяжестью течения, чаще приводят к стойкому лимфостазу.
Клиника ранних и поздних рецидивов рожи в основном та же, что и первичной. Особенностью часто рецидивирующей формы является слабая выраженность общетоксического синдрома: температура 37,5—38,5 °C в течение 1—2 дней с весьма умеренными симптомами интоксикации, жирная эритема без отёка, слабо отграниченная от окружающей кожи. Возникновению рецидивирующей формы болезни способствуют сопутствующие заболевания (хроническая венозная недостаточность, лимфостазы, сахарный диабет, хронические очаги стрептококковой инфекции), а также неблагоприятные профессиональные условия (необходимость многочасового стояния, переохлаждение) и пожилой возраст.
К наиболее частым осложнениям рожи относятся язвы, некрозы, абсцессы, флегмоны, а также нарушения лимфообращения, приводящие к лимфостазу, в редких случаях — пневмония и сепсис. Вследствие лимфовенозной недостаточности, прогрессирующей при каждом новом рецидиве заболевания (особенно у больных часто рецидивирующей рожей), в 10—15 % случаев формируются последствия рожи в виде лимфостаза (лимфедемы) и слоновости (фибредемы). При длительном течении слоновости развиваются гиперкератоз, пигментация кожи, папилломы, язвы, экзема, лимфорея.
Особый и очень тяжёлый случай представляет собой возникновение рожи у новорождённых и детей первого года жизни. У новорождённых рожа чаще локализуется в области пупка. Процесс в течение 1—2 суток распространяется на нижние конечности, ягодицы, спину и всё туловище. Быстро нарастают интоксикация и лихорадка, могут быть судороги. Нередко возникает сепсис. Летальность крайне высока.
Лечение[править | править код]
Медикаментозное лечение[править | править код]
Гемолитические стрептококки в настоящее время сохраняют высокую чувствительность к пенициллиновым антибиотикам, сульфаниламидам и нитрофуранам.
Наиболее эффективные антибиотики (внутрь, инъекции) — эритромицин, олеандомицин, пенициллины (например: «ампициллина тригидрат»), клиндамицин в обычных дозировках в течение 5—7 дней.
Очень эффективно назначение сочетания препаратов разных групп, например фуразолидона и феноксиметилпенициллина перорально.
После начала лечения быстро наступает улучшение, падает температура тела. Пограничный валик в зоне поражения бледнеет и исчезает через 1—3 дня.
Бисептол (сульфатон) назначают на 7—10 дней.
Местно, при поверхностных стрептококковых процессах, раневой или ожоговой инфекции назначают энтеросептол в виде присыпок, мази из измельчённых таблеток, мазь эритромициновую.
Одновременно назначают антигистаминные препараты, нестероидные противовоспалительные препараты, однако они могут несколько снижать эффективность лечения.
Химиотерапию тяжёлых форм заболевания дополняют витаминами и биостимуляторами (метилурацил, пентоксил, левамизол), в ряде случаев показаны плацентарный гамма-глобулин, переливание крови и плазмы.
При рецидивирующей роже в целях повышения неспецифической резистентности рекомендуется ретаболил в/м 2 раза по 50 мг через 2—3 недели, продигиозан. Из пероральных препаратов — метилурацил 2—3 г/сутки, пентоксил 0,8—0,9 г/сутки, витамины, общеукрепляющие средства.
Физиотерапия[править | править код]
При эритематозной роже могут назначаться физиотерапевтические процедуры, в частности ультрафиолетовое облучение (которое, однако, иногда нецелесообразно, так как возможно развитие осложнений и рецидивов[источник не указан 1001 день]), действующее на бактерии бактериостатически.
В терапии рецидивирующей рожи рекомендуется физиолечение (местно УВЧ, кварц, лазер). При остром процессе хороший эффект получен при сочетании антибактериальной терапии с криотерапией (кратковременное замораживание поверхностных слоёв кожи струей хлорэтила до побеления).
Хирургическое лечение[править | править код]
Хирургическое вмешательство является основным методом лечения при буллёзной форме рожи, а также при гнойно-некротических осложнениях. Производится вскрытие булл с эвакуацией патологической жидкости и дренированием. При наличии гнойных очагов выполняется их радикальная хирургическая обработка с последующей кожной пластикой раневого дефекта. Больной подлежит госпитализации в гнойное хирургическое отделение.
При лечении пациентов с буллёзными формами рожи местно используют антисептические средства, например раствор фурацилина 1:5000. Повязки же с бальзамом А. В. Вишневского, ихтиоловой мазью, популярные в народе, в данном случае противопоказаны, так как усиливают экссудацию и замедляют процессы заживления.
При эритематозной роже нет необходимости хирургического вмешательства и во многих случаях лечение проводится амбулаторно.
Профилактика[править | править код]
Иммунотерапия при роже не разработана.
Необходимо следить за чистотой кожных покровов. Первичная обработка ран, трещин, лечение гнойничковых заболеваний, строгое соблюдение асептики при медицинских манипуляциях служат средствами предупреждения рожи.
Эмпирические и народные методы[править | править код]
В силу распространённости патологии, давней истории заболевания и относительной устойчивости рожи к традиционным методам терапии в доантибиотиковую эру в различные времена появлялось множество народных методов лечения рожи (обёртывание поражённого участка красной тканью) и эмпирических медицинских методов (обкалывание рожистого участка солями ртути)[3]. Эти методы не давали эффекта и обычно наносили большой вред здоровью пациента. В настоящее время, в связи со снижением общего уровня медико-санитарной грамотности, возможны случаи возвращения к подобным эмпирическим методам терапии рожистых больных до обращения к врачу, что следует учитывать в практике.
Прогноз[править | править код]
За исключением пациентов первого года жизни, прогноз заболевания условно благоприятный: при адекватном своевременном лечении высока вероятность полного излечения и восстановления трудоспособности. В ряде случаев (до трети) возможно формирование рецидивирующих форм заболевания, которые значительно хуже поддаются лечению.
Примечания[править | править код]
- ↑ база данных Disease ontology (англ.) — 2016.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Проф. И. К. Розенберг. Инфекционные болезни. Л., 1938
Литература[править | править код]
- Черкасов В. Л. Рожа. — Л.: Медицина, 1986.
- Гальперин Э. А. и Рыскинд Р.Р. Рожа. — М., 1976.
- Кортев А. И., Расковалов М. Г., Дроздов В. Н. Рожа. — Кемерово, 1977.
- Фролов В. М. и Рычнев В. Е. Патогенез и диагностика рожистой инфекции. — Воронеж, 1986.
- В. И. Покровский.<
