Виды воспалений коленного сустава
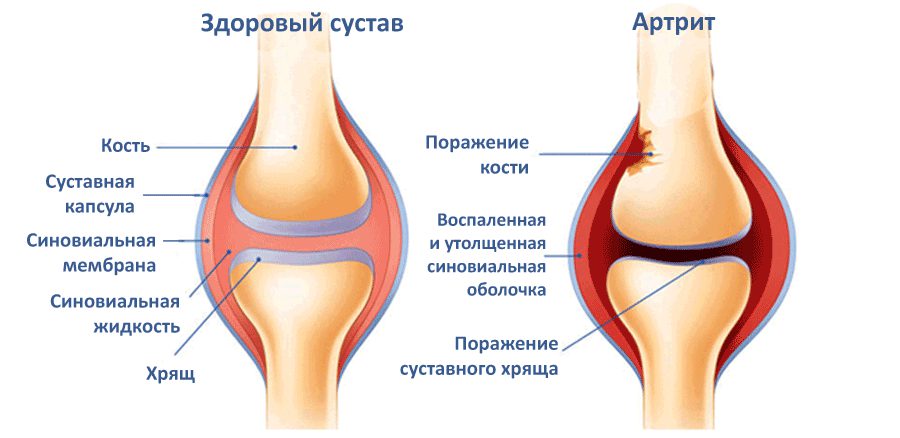
Артрит коленного сустава – это патология воспалительного характера. В появлении и прогрессировании заболевания участвуют факторы механического, биохимического, генетического значения. Важную роль играет процесс воспаления, локализованный внутри субхондральной кости, гиалинового хряща, синовиальной оболочки, мягких тканей. Заболевание требует тщательной диагностики, прохождения лечения у ортопеда.
Причины развития патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Факторы, под действием которых развивается воспаление сустава колена:
- Повышенная двигательная активность, перенесенные повреждения.
- Лишний вес (ожирение 1-2 степени). Воспалительные явления провоцирует повышенная минеральная плотность кости.
- Перенесенные или имеющиеся инфекции. Патогенная микрофлора проникает в колено с кровотоком или из-за повреждения его капсулы. Если поражение произошло из-за проникновения бактериальной среды, в 50% случаев путь заражения – лимфогенный.
- Венерические заболевания.
- К группе риска относятся пациенты эндокринологического отделения, принимающие заместительную гормональную терапию.
- Наличие системных заболеваний – ревматизма, мочекислого диатеза.
- Недостаточное употребление антиоксидантов, аскорбиновой кислоты, витамина D.
- С высокой долей вероятности воспалительный процесс возникает у людей, имеющих слабость квадрицепса, страдающих курением.
- В 15% клинических случаев воспаление коленного сустава происходит на фоне аллергических явлений, например, после укуса насекомых.
Имеет значение возрастная, половая принадлежность: патологией чаще страдают женщины, люди пожилого возраста.
Симптомы воспаления коленного сустава
Клинические проявления воспалительного процесса многообразны. Особенность заболевания в том, что длительное время оно может оставаться незамеченным для пациента. Тенденция к скрытому прогрессированию – основная причина столь позднего обращения 95% пациентов за медицинской помощью.
Симптомы воспаления коленного сустава:
- боль, которая не позволяет наступить на ногу, полноценно разогнуть ее;
- отек, в 40% случаев он сопровождается покраснением кожи;
- хруст, который хорошо прослушивается внутри колена при попытке согнуть ногу.
Перечисленные признаки могут дополняться другими явлениями в зависимости от возраста больного, его образа жизни, приемлемого для него объема ежедневной двигательной активности, наличия хронических заболеваний.
Особенности болевого синдрома
Болевой синдром – первый и самый интенсивный признак, побуждающий пациентов записаться к специалисту. Дискомфорт повышенной выраженности, сопровождающий любую двигательную активность, сохраняется до полного выздоровления. Заболевание не перестает напоминать о себе ноющими болями под коленом, и если лечение назначается некорректное, они тревожат даже в состоянии покоя.
Существуют такие особенности:
- боли предшествует ходьба, особенно спускание по лестнице;
- велика вероятность обострения приступа после продолжительного стояния;
- длительная физическая нагрузка, бег, интенсивные приседания и усиленные тренировки также сопутствуют возрастанию дискомфорта внутри колена;
- мучительное ощущение распространяется по передней и медиальной поверхности.
На 3-4 стадии патологии неприятные ощущения становятся настолько сильными, что пробуждают пациента ото сна. Причины выраженной боли вызваны распространением воспалительного процесса на кость, синовиальную оболочку, мягкие ткани. Чтобы эффективно снять воспаление коленного сустава, важно установить сопутствующие процессы: выявить периостит, субхондральные переломы, мышечные спазмы.
На фоне артрита колена иногда приходится купировать болевые приступы наркотическими анальгетиками. Обострения возникают из-за раздражения нервных окончаний остеофитами. Волокна характеризуются чувствительностью, и при систематическом воздействии на них приходится постоянно принимать сильнодействующие болеутоляющие таблетки. Но бывают и другие причины непрерывной боли внутри колена, возникающей на фоне воспалительного процесса.
Рентгенологическое исследование позволит выявить повреждение тканей остеофитами, дегенеративные явления внутри периартикулярных тканей. МРТ колена – незаменимый вариант диагностики, позволяющий обнаружить нарушение циркуляции крови, поскольку это явление — не менее частая причина развития боли.
Диагностика
Только тщательное, полноценное обследование позволяет понять, из-за чего возникло воспаление коленного сустава. Что делать, и как пациенту обеспечить выздоровление, может установить только врач. Поэтому при длительном дискомфорте сгибателя ноги нужно обратиться к врачу и пройти обследование. Оно включает:
- Лабораторную диагностику. Уровень гемоглобина, концентрация лейкоцитов в периферической крови, СОЭ, содержание СРБ, как и остальные острофазовые показатели, могут соответствовать норме. Это отмечается в 85% всех выявленных случаев воспаления коленного сустава. В 15% случаев удалось установить незначительное повышение объема высокочувствительного СРБ. Чаще подобное была обнаружено у пожилых пациентов, людей преклонного возраста.
- Пункция сустава с последующим анализом синовиальной жидкости. Синовиальная жидкость не отображает наличие воспалительного процесса, она имеет вязкую консистенцию, стерильна, прозрачного цвета с незначительной мутностью. Цитоз не превышает 2000 мм3. Если актуально развитие синовита, умеренно повысится СОЭ, не исключено нарастание объема лейкоцитов поленуклеарного типа.
- Рентгенологическое исследование. Методика предполагает получение изображения гиалинового хряща, одновременно предоставляется информация обо всех суставных сегментах. При воспалении на ранней стадии на снимке будет визуализироваться слабое утолщение, разбухание хрящевой ткани. Также отображаются изменения внутри менисков. Когда патология достигает средней или тяжелой стадии развития, они истончены, суставной хрящ характеризуется обнажением субхондральной кости. Внутрисуставные структуры повреждены, присутствует синовит.
- УЗИ. Исследование ультразвуком позволяет выявить патологические изменения мягких тканей, определить толщину, строение хряща. Благодаря методике удается определить состояние синовиальной оболочки, свободную жидкость внутри колена. Воздействие ультразвуковыми волнами определяет костные разрастания.
- МРТ. Томография – эффективный способ визуализации действительной клинической картины. Чтобы понимать, как лечить воспаление коленного сустава, врач ориентируется на данные полученного исследования. Информативность МРТ неоспорима. Процедура позволяет установить, целы ли связки, нет ли патологий и выраженного воспаления внутри сухожилий, насколько выражен отек костного мозга (это главный признак проявления остита). МРТ даже имеет преимущества по сравнению с УЗИ, поскольку способ диагностики отличается большей чувствительностью в плане выявления остеохондральных изменений. Ультрасонография несколько слабее устанавливает дегенерацию, повреждения.
В зависимости от предположений врача указанные методы диагностики могут дополняться другими вариантами, что направлено на всестороннее изучение состояния пациента.
Лечение воспаления коленного сустава
Терапевтический подход предполагает реализацию методов фармакологического, нефармакологического, реабилитационного значения. Лечение воспаления суставов колена направлено на полное восстановление пораженного сгибателя конечности, что позволяет модифицировать патологию.
Иммобилизация сустава
Цель лечения – не только восстановить физиологическую функцию сустава, но и предупредить развития повторного воспаления. Для решения этой задачи врач начинает терапию с разгрузки ноги.
Лишний вес представляет собой повышенную нагрузку на структуру коленного сустава. Воспаление не удастся купировать даже дорогими препаратами, если масса тела пациента останется прежней. Поэтому доктор рекомендует похудение – это значительный шаг на пути к выздоровлению и профилактике рецидива патологии.
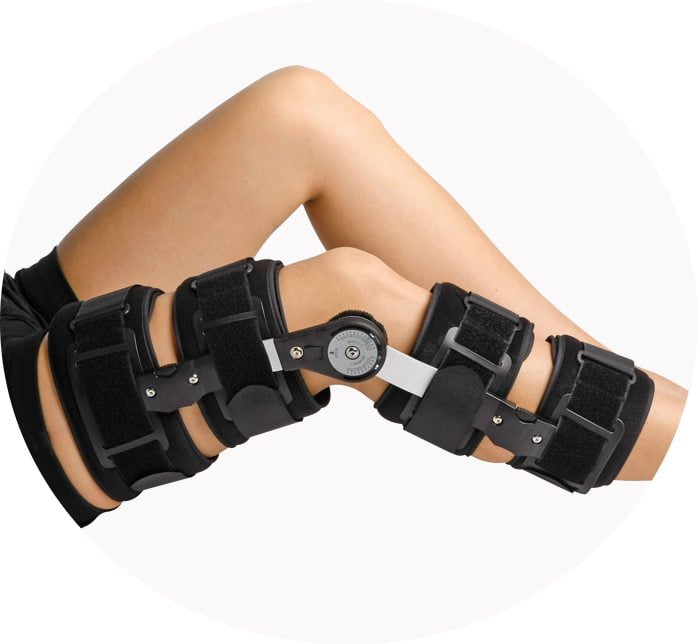
Механически колено разгружают посредством специальных приспособлений ортопедического значения. Чаще всего ортопеды рекомендуют использование наколенников, если подтверждена варусная или вальгусная деформация коленного сустава. В 85% применяют полужесткие, в 15% – жесткие ортезы, клиновидные стельки.
Назначают стельки, корректирующие продольное и поперечное плоскостопие; широко применяют пронаторы стопы; также рекомендуют эксплуатацию шарнирных бандажей на колено. В зависимости от стадии заболевания и целесообразности не исключено, что пациент будет ходить с помощью опоры.
Медикаментозная терапия
Медикаментозная терапия предполагает симптоматическую и патогенетическую направленность. Исходя из стадии воспалительного процесса и степени давности патологии, врач определяет, чем лечить воспаление коленного сустава.
Проявления заболевания купируют медикаментами в порядке их наибольшего проявления:
- Для сокращения степени выраженности боли применяют простые и опиоидные анальгетики (Парацетамол, Трамал).
- Врач прописывает введение противовоспалительных средств нестероидной группы. Это необходимо для ограничения воспалительного процесса, профилактики его распространения на близлежащие ткани.
- Назначают антидепрессанты пациентам, которые вынуждены испытывать изнурительные боли.
- Проводят гормональную терапию. Чтобы сократить степень интенсивности болевого синдрома, вводят топические глюкокортикоиды. Они обладают пролонгированным терапевтическим действием. Непременное показание для назначения гормонов этого вида – наличие вторичного артрита.
- Дополнительно назначают препараты гиалуроновой кислоты – для поддержания необходимого уровня влажности внутри пораженного сустава.
Также назначаются хондропротекторы — естественные компоненты межклеточного вещества хряща. Основными представителями этой группы препаратов являются глюкозамина сульфат и хондроитина сульфат. Относительно преимущества одного препарата над другим в ортопедии существует немало дискуссий. Они послужили основанием для проведения сравнительных анализов особенностей действия каждого из лечебных средств.
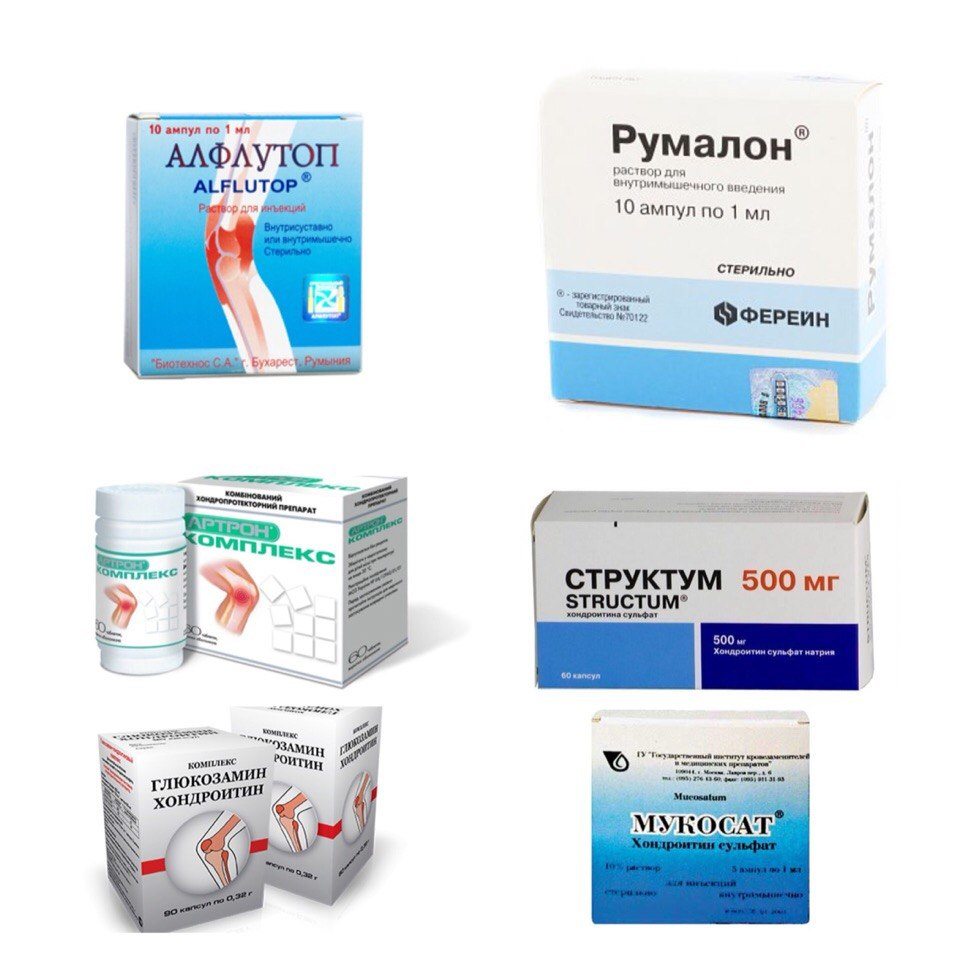
Сравнительная таблица характеристик препаратов(в исследовании приняли участие 20 человек)
| Критерий оценки | Глюкозамина сульфат | Хондроитина сульфат |
| Скорость наступления терапевтического эффекта | 2-4 недели в 80% случаев; 30-35 дней – в 18% случаев, в 2% эффект наступил только спустя 50 дней активного лечения | 2-4 недели в 95% случаев, в 5% выздоровление наступило спустя 35 дней активного лечения, дополненного гормонотерапией |
| Влияние на гиалиновый хрящ и окружающие ткани | Положительное воздействие в 100% случаев | Положительное влияние в 98% случаев, в 2% — положительное отсроченное |
| Вероятность развития прямых осложнений | Отсутствует | Минимальна. Несмотря на то что у 1 из 20 пациентов возникло расстройство деятельности пищеварительного тракта, взаимосвязь патологического явления с применением лекарственного средства не установлена |
По результатам проведенного исследования было доказано, что применение каждого из рассмотренных препаратов оправданно и способствует выздоровлению. Терапия без использования этих средств – неполноценна.
Лечебная физкультура и физиотерапия
Лечебная гимнастика направлена на значительное сокращение дискомфортных проявлений внутри сустава. Благодаря методике удается успешно:
- уменьшить болевые ощущения;
- увеличить объем подвижности в колене;
- укрепить мышечный аппарат;
- стабилизировать пораженный разгибатель.
Лечебная гимнастика предполагает поочередное выполнение статических и динамических упражнений. Достичь выздоровления и восстановить проблемный отдел ноги можно только при условии регулярного выполнения действий. Их нужно осуществлять только в присутствии врача, под его контролем. Если заболевание находится на начальной стадии развития, допустимо проводить лечебную гимнастику в домашних условиях. Но даже в этом случае объем, очередность, кратность повторов также должен установить специалист.
Пациент при этом находится в положении стоя или сидя, что позволяет максимально сократить нагрузку на проблемный сустав. Второе условие, которое важно соблюдать для достижения выздоровления – выполнять упражнения обязательно часто, отводить для этого несколько минут ежедневно.
К числу эффективных физиотерапевтических методов относятся:
- электрофорез. Лечебное вещество проникает непосредственно в проблемную часть ноги;
- УВЧ. Делает лечение воспаления коленного сустава действенным. Позволяет расслабить пораженный участок, снять боль, напряжение;
- магнитотерапия. Улучшает приток крови к пораженному участку, стабилизирует обменные процессы, обезболивает.
Перечисленные методики, несмотря на явные преимущества, имеют противопоказания к проведению. К ним относятся: наличие имплантированного кардиостимулятора, подтвержденные нарушения сердечного ритма, беременность, период лактации.
Хирургическое лечение
Оперативное лечение воспаления коленных суставов проводится только в крайних случаях – это не приоритетный метод из-за высоких рисков осложнений. Показания к проведению хирургического метода: формирование спаек внутри синовиальной сумки колена, развитие остеомиелита, нагноение.

Операция выполняется в несколько этапов, предполагает довольно долгий восстановительный период.
Заключение
Люди, которые своевременно реагируют на полученную травму, применяют иммобилизующую лангетку или повязку, наносят противовоспалительные обезболивающие гели, даже в течение всей жизни могут не знать, как называется воспаление коленного сустава.
Когда ввиду профессиональной деятельности приходится помногу нагружать себя физически, нужно правильно оценивать свои силы, принимать все меры для полноценного восстановления. Если своевременно не вылечить воспаление коленного сустава, патология будет напоминать о себе ежедневно. Профилактика артрита колена более целесообразна, чем последующее длительное лечение этой патологии, которая нередко приводит к инвалидности.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Из этой статьи вы узнаете о болезнях коленных суставов: какие бывают, как часто встречаются, насколько сложно их вылечить. Обзор распространенных патологий.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 14.06.2019
Дата обновления статьи: 18.01.2020
Содержание статьи:
- Артроз
- Артриты: разновидности и способы лечения
- Менископатия
- Бурсит
- Тендинит: виды, симптомы, лечение
- Эпикондилит
- Тендопатия
- Энтезопатия
- Болезнь Кенига
- Болезнь Гоффа
- Болезнь Педжета
- Редкие патологии коленного сустава
- Первоисточники информации, научные материалы по теме
Болезни, поражающие коленный сустав, могут быть самого разного происхождения (травматические, воспалительные, дегенеративные (то есть при которых происходит разрушение сустава)):
- Наиболее распространенные из всех патологий колена – артрозы и артриты разного происхождения (инфекционные, ревматические и другие). Эти патологии быстро переходят в хроническую форму. Они опасны деформацией, разрушением сустава и нарушением его функций (опорной, двигательной). Системные артриты и артроз – неизлечимые заболевания, а вот от инфекционных артритов в 70 % случаев можно избавиться навсегда.
- Есть системные заболевания, когда в патологический процесс вовлекаются не только колени, но и другие органы (артрит при болезни Рейтера, подагрический артрит).
- Существуют болезни, которые поражают только коленный сустав (менископатии, болезнь Гоффа).
- Немного реже колено страдает от таких болезней, как менископатия, бурсит, тендинит, тендопатия и хондропатия.
 Внешний вид коленей при различных патологиях: 1 – бурсит коленного сустава; 2 – болезнь Педжета; 3 — инфекционный артрит при болезни Лайма
Внешний вид коленей при различных патологиях: 1 – бурсит коленного сустава; 2 – болезнь Педжета; 3 — инфекционный артрит при болезни Лайма
Патологические изменения околосуставных тканей (сухожилий, синовиальных сумок) легче лечить, они менее опасны и реже становятся причиной функциональных нарушений, чем изменения внутрисуставных тканей (суставных хрящей, менисков).
При подозрении на любую из этих болезней нужно обратиться к специалисту:
- Ревматологу, артрологу – при артрите, хондропатии, бурсите, тендините, подагре.
- Ортопеду, артрологу – при артрозе.
- Хирургу – при болезни Гоффа, менископатии.
Ниже представлен список заболеваний коленных суставов с причинами, характерными симптомами и способами лечения.
Артроз
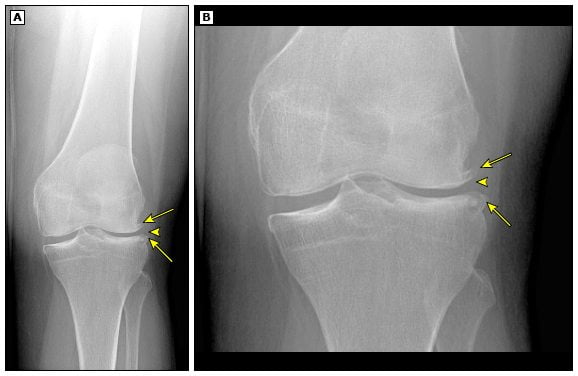
Это медленно прогрессирующее заболевание, которое начинается из-за недостатков питания суставного хряща (травм, патологий, нагрузок) и заканчивается изменением структуры тканей, разрушением и деформацией колена (по частоте встречаемости – на 2 месте после артроза тазобедренного сустава).
 Патологические изменения при артрозе коленного сустава. Нажмите на фото для увеличения
Патологические изменения при артрозе коленного сустава. Нажмите на фото для увеличения
Самый характерный признак на начальной стадии – боль, которая возникает только после нагрузок и к концу рабочего дня.
Следующий этап:
- боль становится постоянной, ноющей, усиливается при ходьбе и нагрузках;
- возникают умеренные ограничения подвижности (колено невозможно полностью согнуть или разогнуть).
В острый период, помимо боли, возникают отек и покраснение. Сустав становится горячим на ощупь и нестерпимо болит при любой активности.
При переходе в хроническую форму появляется хруст во время движений, а на последних стадиях колено меняет форму (деформируется), утрачивает опорные функции.
Симптомы и лечение тесно связаны:
- на ранних стадиях эффективны регулярные занятия лечебной физкультурой, прием хондропротекторов;
- острые симптомы снимают противовоспалительными и стероидными препаратами;
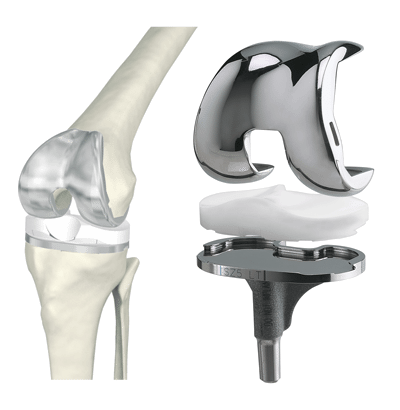
- на поздних стадиях (при разрушении сустава и утрате функций) наиболее эффективна операция по его замене (эндопротезирование).
Артриты: разновидности и способы лечения
Это обширная группа болезней, часть которых – системные (то есть они поражают не только суставы, но и другие органы и ткани человека, например, почки при подагре, синовиальные сумки при болезни Рейтера).
| Общие признаки острого артрита | Симптомы хронической формы |
|---|---|
Нестерпимая, сверлящая, резкая боль в колене, которая появляется по ночам или в предутренние часы и усиливается при любых прикосновениях или движениях | Плотная припухлость в области колена, болезненная на ощупь |
Припухлость, отек, краснота (может и не быть), повышение местной и общей температуры | Хруст |
Скованность, тугоподвижность (из-за боли) | Ноющая боль при движениях |
Инфекционный артрит при болезни Лайма
Причина воспаления коленного сустава – укус клеща, который распространяет боррелиоз (болезнь Лайма). В области укуса появляется красное пятно с четкими границами (мигрирующая эритема, которая по форме напоминает бычий глаз).
Сустав (чаще один, реже – оба коленных) воспаляется внезапно, спустя некоторое время после укуса (от 48 дней до 24 месяцев).
 Мигрирующая кольцевидная эритема (слева) и воспаление коленного сустава при болезни Лайма
Мигрирующая кольцевидная эритема (слева) и воспаление коленного сустава при болезни Лайма
Обострение инфекционной болезни коленного сустава:
- Длится недолго (проходит в течение недели).
- Часто повторяется.
- Редко осложняется деформацией колена (всего 10 %).
Лечение: артрит при болезни Лайма лечат большими дозами антибактериальных средств, острые симптомы снимают противовоспалительными препаратами.
Артрит при болезни Рейтера
Причина возникновения этого артрита – реакция иммунитета на перенесенную мочеполовую или кишечную инфекцию.
Сначала возникает уретрит (воспаление мочеиспускательного канала), затем – конъюнктивит (воспаление слизистой оболочки глаз), последним появляется артрит. Один из характерных симптомов – боль в спине из-за воспаления крестцово-подвздошного сочленения (сакроилеита).
В патологический процесс постепенно вовлекается:
- несколько суставов (сначала голеностопный, затем один или оба коленных, тазобедренный и т. д.);
- околосуставные ткани (бурсит, тендинит);
- слизистые оболочки (стоматит);
- кожа (шелушение).
 Клинический симптомокомплекс при болезни Рейтера
Клинический симптомокомплекс при болезни Рейтера
Лечение: пациенту назначают антибактериальные средства (активные против возбудителей инфекции), препараты для коррекции иммунитета, противовоспалительные гормональные и негормональные медикаменты.
Подагра
Подагра – это нарушение пуринового обмена (сбой в цепочке превращений), из-за которого в организме накапливаются издержки мочевой кислоты. У 30–40 % больных такой избыток становится причиной выпадения кристаллов вещества в ткани сустава и развития подагрического артрита.
Для подагры характерны острые внезапные приступы, которые чаще возникают по ночам и продолжаются от 3 суток до недели.
Боль жгучая, нестерпимая, отек очень сильный. Из-за сочетания с багрово-синюшным окрашиванием кожи, повышением общей и местной температуры приступ подагрического артрита напоминает гнойную флегмону (инфекционное поражение мягких тканей).
Спустя некоторое время (от 5 до 10 лет) в тканях формируются крупные скопления мочевой кислоты – тофусы. Они хорошо заметны сквозь кожу и могут располагаться где угодно (в ушных раковинах, на пальцах).
 Подагрические тофусы
Подагрические тофусы
Коленный сустав страдает от подагры реже, чем пальцы стопы или голеностоп. Изредка в процесс вовлекается несколько суставов – подагрический полиартрит. У 75 % больных помимо артрита развиваются пиелонефрит и другие заболевания почек.
Какими способами лечат подагру? Больному:
- назначают диету, ограничивающую количество продуктов, которые могут повысить уровень мочевой кислоты в организме;
- выписывают препараты, способные вывести излишки и предотвратить образование вредного вещества;
- симптомы снимают сильными обезболивающими (Колхицин) и противовоспалительными средствами.
Менископатия
Это воспалительный процесс, который под влиянием постоянно действующих факторов (нагрузок) становится дистрофическим, то есть сопровождается изменением структуры тканей менисков (истончением, утратой эластичности и прочности).
Первоначальные причины менископатии – травмы (разрыв менисков), нагрузки, заболевания, ослабляющие хрящ.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
| Признаки менископатии | Для лечения заболевания |
|---|---|
Колющая, точечная боль вдоль суставной щели при сгибании-разгибании колена | Ограничивают нагрузку на колени |
Небольшая припухлость, отечность (чаще над коленной чашечкой) | Назначают противовоспалительные средства, хондропротекторы |
Треск и щелчки при движениях | Снимают обезболивающими препаратами болевой синдром |
Периодически возникающее ущемление оторванных тканей мениска суставными поверхностями (блокады) | Если консервативное лечение малоэффективно, рассматривают хирургические способы восстановления менисков (сшивают, удаляют часть, восстанавливают имплантатом). |
Бурсит
Это воспаление синовиальных сумок, которые расположены за пределами сустава и выполняют защитную функцию (предохраняют от ударов и повреждений). Причины воспаления – травмы, хронические нагрузки и заболевания (артриты, инфекции).
Один из видов патологии, от которого страдает исключительно коленный сустав, – киста Бейкера (бурсит подколенной ямки).

Симптомы при остром бурсите коленного сустава: | Симптомы при инфекционном происхождении данного заболевания коленного сустава: |
Округлая, плотная, болезненная припухлость в области колена, упругая на ощупь (при надавливании ощущается колебание жидкости внутри) | Боль дергающая, резкая |
Небольшая отечность, краснота в области воспаленной сумки | Колено горячее и красное |
Ограничение подвижности (распирающие ощущения, боль и дискомфорт из-за большого количества жидкости в сумке) | У больного повышается температура |
Появляются признаки интоксикации (потливость, слабость) |
При переходе в хроническую форму припухлость уменьшается в объеме, не болит и не мешает движениям, однако может увеличиваться после нагрузки.
Лечение: при скоплении большого количества жидкости ее извлекают (пункция), а сумку промывают антисептиками или вводят гормональные средства. Если такое лечение неэффективно – синовиальную сумку иссекают.
Тендинит: виды, симптомы, лечение
Причина воспаления сухожилий (тендинита), расположенных в области колена, – нагрузки, травмы, заболевания (болезнь Рейтара, туберкулезный артрит).

Наиболее характерные симптомы, по которым можно заподозрить тендинит:
- Боли, возникающие на пиках нагрузки и стихающие в покое.
- Чуть позже к ним присоединяются боли при любых нагрузках, при сгибании-разгибании колена, отдающие в голень или бедро.
- Отек, небольшая припухлость, краснота и болезненность по ходу сухожилия.
- Хруст и треск тканей при движении.
Пассивные движения (когда колено сгибает кто-то другой, например лечащий врач) абсолютно безболезненные.
Лечение тендинита:
- разгружать и обездвиживать конечность на некоторое время (чтобы дать тканям время на заживление);
- противовоспалительные средства;
- блокады с гормональными препаратами (редко).
Хирургическое лечение возможно, если консервативное не приносит результата (через 1,5–6 месяцев).
Эпикондилит
Эпикондилит — разновидность тендинита – воспаление сухожилия в месте его прикрепления к костным бугоркам (надмыщелкам).
Это профессиональное заболевание, вызванное хроническими микротравмами и нагрузкой. Им чаще страдают спортсмены – легкоатлеты, пловцы.
Боли в колене возникают при:
- нагрузке с внутренней (медиальной) стороны колена – «колено пловца»;
- нагрузке с наружной (латеральной стороны) стороны колена – «колено бегуна».
Эпикондилит лечат так же, как тендинит.
 Основная причина эпикондилита коленного сустава – профессиональные занятия спортом
Основная причина эпикондилита коленного сустава – профессиональные занятия спортом
Тендопатия
Тендиноз – переход воспалительного процесса (тендинита) в хроническую форму с последующими дистрофическими изменениями структуры тканей. Возникает под влиянием непрекращающихся нагрузок, которые не дают воспаленным тканям сухожилия восстановиться. Тендинит, переходящий в тендиноз, обозначают термином «тендопатия» (поражение сухожилий).
Изменение структуры тканей (появление многочисленных рубцов в месте микротравм) приводит к ослаблению сухожилия, из-за чего оно утрачивает эластичность, прочность и может разорваться от любых незначительных усилий.
В толще сухожилия откладываются кристаллы кальция, формируются уплотнения в виде узелков, которые хорошо прощупываются сквозь кожу. По симптомам напоминает тендинит, лечат по той же схеме.

Энтезопатия
Общее название хронического воспалительно-дистрофического процесса, который развивается под влиянием хронических, непрекращающихся нагрузок (реже – заболеваний).
Поражение сухожилий в месте их прикрепления к костям, которое начинается с воспаления и заканчивается дистрофическими изменениями структуры тканей (утратой прочности, эластичности). По симптомам напоминает тендинит, тендопатию.
Истончение приводит к отрыву от места прикрепления или разрыву сухожилий при самых незначительных нагрузках.
Лечат заболевание так же, как тендинит, эпикондилит, тендопатию.
Болезнь Кенига
У болезни Кенига есть другое название – рассекающий остеохондрит. Патология является одной из разновидностей хондропатии (общее название заболеваний, возникающих из-за нарушений кровоснабжения костей сустава, которые протекают с изменением структуры и разрушением костной и хрящевой ткани).
Причины происхождения неизвестны. Развитие патологии связывают с отдаленными травмами, которые нарушают кровообращение участка суставного хряща, из-за чего он отслаивается в полость сустава.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Наиболее характерные признаки:
- Ноющая, периодическая боль в колене при нагрузках, ходьбе (исчезает в покое).
- Скопление выпота в полости.
- Ущемление отслоившегося кусочка хряща суставными поверхностями (блокада, нарушение подвижности колена, резкая боль).
Такие болезни коленных суставов (хондропатии) лечат хирургическими методами – удаляют поврежденный участок хряща.
Болезнь Гоффа
Болезнь Гоффа (липоартрит) – воспаление подкожной жировой клетчатки коленного сустава. Причины липоартрита – травмы и хронические нагрузки.
 Болезнь Гоффа – воспаление жировой ткани вокруг коленного сустава. Нажмите на фото для увеличения
Болезнь Гоффа – воспаление жировой ткани вокруг коленного сустава. Нажмите на фото для увеличения
| Характерные симптомы | Лечение |
|---|---|
Боль при надавливании на связку надколенника, при переносе веса на ногу | Консервативная терапия противовоспалительными и гормональными препаратами |
Отек, припухлость колена | Введение кислорода (оксигенотерапия) |
Выпирающие валики по бокам от коленной чашечки (при надавливании на них слышен треск, крепитация тканей) | Если жировое тело продолжает увеличиваться – его иссекают |
Ограничение разгибательной и опорной функции колена, хромота |
Болезнь Педжета
Костная разновидность болезни Педжета (бывают другие формы заболевания) – это деформация костей из-за нарушения процесса восстановления и разрушения костной ткани (в норме восстановление и разрушение костей взаимно компенсированы). Причина заболевания – воспалительный процесс, вызванный вирусной инфекцией.
Усиленное разрушение костной ткани делает кости хрупкими, они легко деформируются и ломаются.
 Деформирующая остеодистрофия. А – саблевидная голень при болезни Педжета; В,С – на рентгенограмме увеличение и искривление большеберцовой кости. Нажмите на фото для увеличения
Деформирующая остеодистрофия. А – саблевидная голень при болезни Педжета; В,С – на рентгенограмме увеличение и искривление большеберцовой кости. Нажмите на фото для увеличения
Характерные симптомы:
- ноющая боль в костях, которая усиливается после отдыха;
- частые переломы;
- деформация суставов и искривление конечностей (ноги в форме буквы «О» или «Х»);
- нарушение функций (на ногу невозможно опереться, подвижность ограничена).
Пациенту назначают препараты, способные приостановить разрушение костной ткани, восстановить ее структуру и плотность.
При серьезной деформации сустава с нарушением функций производят его замену (эндопротезирование).
Редкие патологии коленного сустава
Одно из редких заболеваний колена – диабетическая артропатия, которая возникает на фоне сахарного диабета. Нарушение обмена вызывает повреждение нервной ткани, которое ослабляет околосуставные и суставные ткани.
Признаки артропатии:
- слабая, тупая боль в колене, которая возникает и усиливается при ходьбе и нагрузках, а затем сохраняется в покое;
- хруст, отечность, повышение местной температуры, изменение цвета кожи (краснота или синюшность).
Со временем сустав становится разболтанным (нарушена опорная функция), разрушается. При попытках перенести вес на ногу в нем возникает резкая боль.
Больному назначают:
- Препараты, снижающие уровень глюкозы в крови.
- Препараты кальция, витамин Д3 для профилактики разрушения костей.
- Средства, восстанавливающие нервную ткань.
- Хондропротекторы.
При нарушении опорной функции применяют хирургическое лечение.
Первоисточники информации, научные материалы по теме
- Внесуставные заболевания мягких тканей опорно-двигательного аппарата. Астапенко М. Г., Эрялис П. С.М.: Медицина, 1975, страницы 31–47, 73–75, 85–110.
- Справочник по внутренним болезням. Харрисон Т. Р., М. Медицина, 1996, страницы 48–49, 158–179.
- Руководство по ортопедии и травматологии в 3 томах. Остеохондропатии. Рэдулеску А., М.: Медицина, 1967, том 1, страницы 516—539.
- Ревматические болезни. Руководство по внутренним болезням. Насонов В. А., Бунчук Н. В., Медицина, 1997, с. 363–373.
- Диагностика ревматических и системных заболеваний соединительной ткани. Практическое руководств?
