Воспаление брыжейки червеобразного отростка
Содержание статьи:
Аппендицит — это воспалительный процесс в червеобразном отростке, частый повод для хирургического вмешательства. Аппендицит случается у мужчин, женщин и детей. Частота встречаемости у беременных женщин составляет от 0,3 до 5%. Преимущественно острый аппендицит диагностируют у молодых людей в возрасте от 20 до 30 лет, в детском возрасте (до 4 лет) и в пожилом червеобразный отросток воспаляется значительно реже. В первом случае, это связано с анатомическими особенностями строения аппендикса у ребенка, отросток достаточно хорошо опорожняется, что позволяет избежать воспаления. Во втором — значение имеет регресс лимфоидной ткани в пожилом возрасте.
Отметим, что в любом случае, при «остром животе» у больного любого возраста и пола необходимо проводить тщательную диагностику.
Причины развития острого аппендицита у взрослых

Причин, из-за которых больные попадают с аппендицитом на операционный стол, несколько:
• Закупорка самого отростка каловыми камнями либо остатками непереваренной пищи, что приводит к застойным явлениям.
• Перегиб червеобразного отростка.
• Присоединение патогенной микрофлоры.
• Инфекционные болезни желудочно-кишечного тракта.
• Глистные инвазии.
• Частые запоры.
• Неправильное питание, связанное с большим потреблением белковых продуктов.
•
Отметим, что избыточное потребление чипсов, семечек, орехов является причиной, которая провоцирует воспаление аппендикса в детском возрасте.
Какие существуют первые признаки аппендицита у взрослых
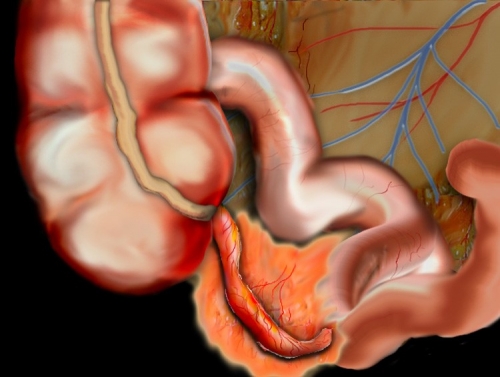
Стадия первая (катаральная или отечная)
После провоцирующих факторов, иногда на фоне хорошего самочувствия внезапно появляются дискомфортные ощущения в области желудка. Боли напоминают проявления гастрита и начинают беспокоить чаще к вечеру или в ночные часы. По характеру боли тупые, ноющие, приступ сопровождается тошнотой, может быть рвота из-за раздражения солнечного сплетения болевыми импульсами. Через некоторое время боль мигрирует в правые отделы живота, при условии типичного расположения червеобразного отростка. Идет постепенное нарастание болевого синдрома, по характеристикам боль пульсирующая, выраженная. На этом фоне у некоторых пациентов развивается диарея, нарушения мочеиспускания. Температурная реакция на субфебрильных цифрах, 37,3 — 37,4 С. Начинают проявляться симптомы общей интоксикации:
• слабость,
• апатия,
• учащенный пульс,
• обложенный язык,
• жажда.
При пальпации живот мягкий, определяется болезненность в правой подвздошной области, дальнейшее усиление болевых ощущений. Катаральная стадия острого аппендицита — лучшее время для операции.
Стадия вторая (флегмонозная)
Обычно катаральное воспаление переходит во флегмонозное к концу первых суток.
Пациент четко указывает на выраженные боли в подвздошной области, тошноту. Температура повышена до 38 С, пульс до 92 уд/мин.
Стадия третья (гангренозная), вторые — третьи сутки
Из-за длительно существующего воспаления отмирают нервные окончания, и поэтому болевой синдром становиться менее выражен. Одновременно с этим интоксикация нарастает: тошнота, рвота, слабость. Живот уже не мягкий, а несколько поддутый, резкая болезненность при пальпации в проекции аппендикса. Тахикардия. Холодный пот. Температура падает значительно, порой до 35, 7-36С.
Стадия четвертая (перфоративная), конец 3 суток
В момент, когда происходит «разрыв» червеобразного отростка, пациент испытывает кинжальную боль, которая продолжает нарастать. Пальпаторно живот напряжен, увеличен, рвота может быть неукротимой, язык обложен коричневатым налетом, неприятный запах изо рта. Температурная реакция достигает критических величин. Если произошло прободение аппендикса, то возможно формирование абсцесса — локализованного гнойника, либо развитие перитонита — воспаления листков брюшины. Флегмона и инфильтрация встречаются реже. Необходимо отметить, что временные деления в развитии воспаления червеобразного отростка весьма условны, известны и молниеносные, и скрытые формы аппендицита.
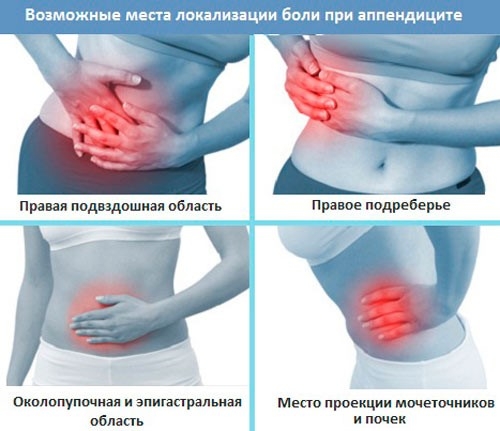
Из-за того, что аппендикс может располагаться в атипичных местах на вопрос: «С какой стороны болит аппендицит?» нельзя ответить однозначно.
Атипичные формы аппендицита и соответствующая симптоматика
Различают несколько атипичных форм аппендицита. К таковым относятся:
Эмпиема
При этой форме боль локализуется сразу справа в подвздошной области, симптомы нарастают медленно, сама боль выражена незначительно. Общие признаки интоксикации заметны на 3-5 сутки с момента начала заболевания.
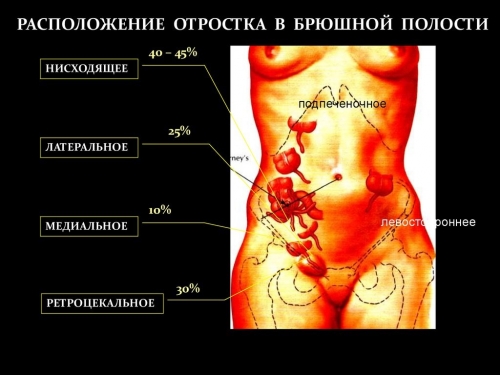
Ретроцекальное расположение аппендикса
Встречается приблизительно у 1 из 10 пациентов. Характерна симптоматика раздражения брюшины, высокая температура, жидкий стул с примесью слизи. В ряде случаев, боль локализуется в поясничной области с иррадиацией в правое бедро. В ОАМ могут быть выщелоченые и свежие эритроциты у 30%.
Тазовое расположение червеобразного отростка
Встречается у 1-2 из 10 пациентов, преимущественно, у лиц женского пола. При тазовом расположении болезнь проявляется дизурией, все остальные признаки острого аппендицита выражены слабо.
Пациент жалуется на боль внизу живота с иррадиацией в пупок.
Подпеченочное расположение
Болевой синдром развивается в правом подреберье.
Левосторонний аппендицит имеет аналогичную симптоматику с правосторонним, только боли беспокоят в левой подвздошной области. Причина такой аномалии — избыточная подвижность слепой кишки и аппендикса, либо врожденное зеркальное расположение внутренних органов.
Симптомы аппендицита у беременных
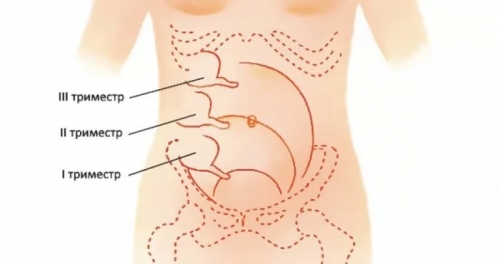
Во второй половине беременности при воспалении червеобразного отростка боль выражена умеренно, в проекции правого подреберья. Температура может оставаться на нормальных цифрах или быть субфебрильной. Симптомы раздражения брюшины выражены слабо. Тактика ведения – аппендэктомия, желательно эндоскопическими способами.
Хронический аппендицит
Иногда хирурги встречаются с таким понятием, как «хронический аппендицит». Встречается он редко, у 1 из 100 пациентов.
Признаками хронического воспаления червеобразного отростка являются следующие симптомы:
нарастание болевых ощущений при физической нагрузке,
тошнота,
повышение температуры,
нарушение стула,
рвота.
Эти явления купируются самостоятельно через несколько часов. Необходимо отметить, что хронический аппендицит может маскироваться под целый ряд патологий, к которым относят:
• панкреатит,
• холецистит,
• пиелонефрит,
• язвенную болезнь,
• заболевания органов женской половой сферы и ряд др. патологии.
Дифференциальная диагностика острого аппендицита

Диагноз устанавливается на основании жалоб, данных осмотра и пальпации, лабораторных и инструментальных методов обследования.
Из лабораторной диагностики особое значение уделяют нарастанию лейкоцитоза.
Из инструментальных методов проводят ультразвуковое исследование брюшной полости, компьютерную томографию. В особо тяжелых случаях возможно выполнение диагностической лапароскопии.
Список заболеваний, с которым проводят дифференциальную диагностику аппендицита:
• острая кишечная инфекция (гастроэнтерит),
• панкреатит,
• язвенная болезнь желудки и 12-перстной кишки,
• холецистит,
• почечная колика,
• мочекаменная болезнь, камень мочеточника,
• кишечная колика,
• дискинезия кишечника,
• гинекологические заболевания: разрыв кисты яичника, внематочная беременность и пр.
Лечение аппендицита
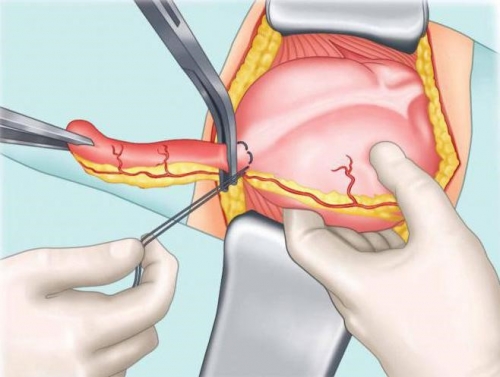
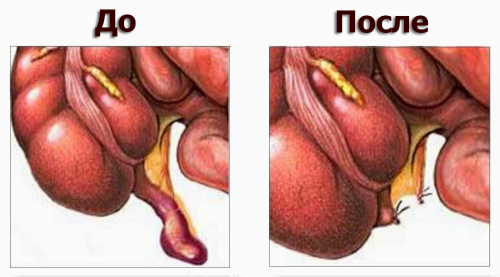
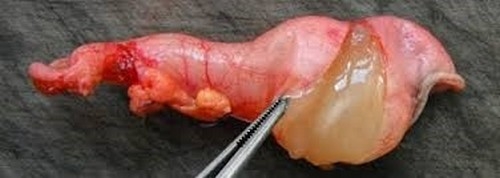
Тактика лечения — оперативная.
Иногда диагностическая лапароскопия заканчивается удалением воспаленного аппендикса, но эндоскопические методы подходят только в незапущенных случаях. Во всех прочих ситуациях прибегают к открытому оперативному вмешательству.
Послеоперационный период длится 7-10 дней, в зависимости от объема операции и стадии распространенности патологического процесса, особенностей организма и наличия сопутствующей патологии. В идеальном варианте — операция должна проводиться на стадии катарального воспаления, это позволяет значительно сократить реабилитационный период.
Лечение аппендицита народными методами по понятным причинам недопустимо.
Отметим, что в ряде западных стран с целью сохранения аппендикса назначают массивную внутривенную антибактериальную терапию. Наши врачи работают по другим стандартам, поэтому при прогрессировании воспаления выполняют аппендэктомию с последующим назначением антибиотиков.
Осложнения аппендицита
Если больной откладывает обращение к врачу, то чаще всего, осложнение-местный или разлитой перитонит. Как вариант — абсцесс, инфильтрат, флегмона и пилефлебит.
Перитонит при прободении воспаленного аппендикса развивается из-за проникновения агрессивной микробной флоры в полость брюшины. Процесс сопровождают симптомы самоотравления. При перитоните боль не имеет особой локализации. Болевые ощущения настолько интенсивны, что больной принимает вынужденную позу — позу эмбриона.
Кожа бледная, артериальное давление падает. Рвота не облегчает состояния больного. Тахикардия и признаки обезвоживания. Температура выше 39С, озноб, слабость, потливость.
Чем отличается местный перитонит от разлитого
При местном перитоните патология распространена только на один отдел брюшной полости, в 80%случаев поражается брюшина вокруг аппендикса.
Распространенный перитонит поражает от 2 до 5 отделов, а общий (тотальный, разлитой) — всю брюшную полость.
Лечение всегда хирургическое, находят и устраняют причину, а сама брюшина 2-3 раза промывается асептическими растворами. Оперативное вмешательство завершается дренированием, устанавливают специальные трубки, через которые осуществляется орошение листков брюшины.
Что такое аппендикулярный инфильтрат
Инфильтрат — это спаянные в единое целое органы вокруг аппендикса:
• слепая кишка,
• часть большого сальника,
• участок сигмы,
• придатки матки у женщин.
Инфильтративный процесс — всегда защитная реакция организма с целью предотвратить дальнейшее распространение патологии.
Симптомы изначально схожи с симптомами острого аппендицита, в дальнейшем обращает на себя внимание плотное, неподвижное, болезненное новообразование.
Проводится медикаментозная терапия, с соблюдением постельного режима, назначением массивных доз антибиотиков. Далее, чтобы не допустить повторения ситуации, аппендикс удаляют в плановом порядке.
Абсцесс
Абсцесс — локализированный очаг гноя. Месторасположение зависит от положения аппендикса. Чаще всего диагностируют тазовый абсцесс.
Симптоматика:
• боль в области промежности,
• дизурические расстройства,
• ложные позывы на дефекацию.
Лечение — всегда оперативное.
Автор
Врач-уролог Виктория Мишина
Дата публикации
09.08.2017
Автор:
19 августа 2020 08:56
Аппендицит – это воспаление червеобразного отростка слепой кишки. Клиническая симптоматика аппендицита во многом схожа с другими заболеваниями брюшной полости, что часто приводит к затруднительной диагностике. Зачастую единственным эффективным способом лечения заболевания является аппендеэктомия – удаление червеобразного отростка хирургическим путем.
С какой стороны находится аппендикс у человека?
Источник:
Аппендикс располагается в проекции правой подвздошной области и представляет собой продолжение слепой кишки. Слепая кишка составляет примерно 8 см в длину и 7 см в ширину, а сам червеобразный отросток не более 1 см в ширину, а по длине равняется слепой кишке, то есть около 7-8 см. червеобразный отросток у каждого человека может иметь свое место расположения, и точная его топография имеет важнейшую роль для хирурга в момент проведения оперативного вмешательства для выбора максимально удобного доступа к органу. Согласно статистическим данным ежегодно около 300 тысяч операций по удалению аппендикса проводится ошибочно по причине изначально неверно поставленного диагноза.
Роль аппендикса в организме
Долгое время аппендикс считали «лишним органом» в организме человека, удаление которого никак не отражалось на работе внутренних органов и систем. Это можно было подтвердить тем, что после аппендэктомии прооперированные люди не жаловались на какое-либо ухудшение состояния здоровья.
После многочисленных проведенных исследований, в том числе иммунологических и гистологических, было установлено, что червеобразный отросток крайне важен и в организме человека нет ни одного лишнего органа. Аппендикс принимает непосредственное участие в таких важных процессах:
влияет на работу иммунной системы и повышает резистентность организма к инфекциям – в стенках червеобразного отростка много лимфоидной ткани;
улучшает перистальтику кишечника за счет выработки некоторых гормонов;
принимает участие в синтезе амилазы – фермента пищеварительной функции, который расщепляет крахмал пищи.
Если аппендикс так важен, то почему же у лиц, которым его удалили, нет никаких ухудшений состояния здоровья? Отсутствие нарушений в работе внутренних органов и систем объясняется включением компенсаторных реакций, то есть функции удаленного червеобразного отростка «берут на себя» другие органы. Несмотря на то, что постоянство внутренней среди после операции сохранено на должном уровне, отсутствие аппендикса снижает так называемые запасы прочности иммунной системы.
Причины развития
Воспаление аппендикса всегда провоцируется болезнетворными бактериями – стафилококками, стрептококками, кишечной палочкой, анаэробными бактериями, которые попадают на слизистую оболочку отростка и начинают там активно размножаться. Однако для активизации патогенной флоры и развития воспалительного процесса необходимы сопутствующие факторы, которые могут быть местными, общими или социально-бытовыми:
Местные факторы:
сужение или полная закупорка устья червеобразного отростка непереваренной пищей, конкрементами, клубками глистов, опухолями, полипами или другими новообразованиями, в результате чего нарушается полноценное кровообращение в слепой кишке и в червеобразном отростке развиваются застойные процессы;
тромбоз сосудов аппендикса, что приводит к застоям и некротическим изменениям тканей;
спазм или растяжение стенок аппендикса, в результате чего на рефлекторном уровне повышается перистальтика и образование слизи.
Общие факторы:
нарушение режима питания, преобладание в рационе исключительно углеводной или белковой пищи;
хронические воспалительно-инфекционные процессы в желудке, поджелудочной железе, желчном пузыре, кишечнике;
аллергические реакции и нарушения в работе иммунной системы.
Социально-бытовые:
проживание в неблагоприятной экологической среде с низкими социальными условиями – невозможность помыть тщательно руки и следить за чистотой в целом, высокий риск инфицирования глистами;
хронические нервные стрессы.
Сочетание сразу 3 факторов риска приводит к быстрому и активному размножению болезнетворных микроорганизмов в аппендиксе, в результате чего развивается гнойный аппендицит.
Как болит аппендицит?
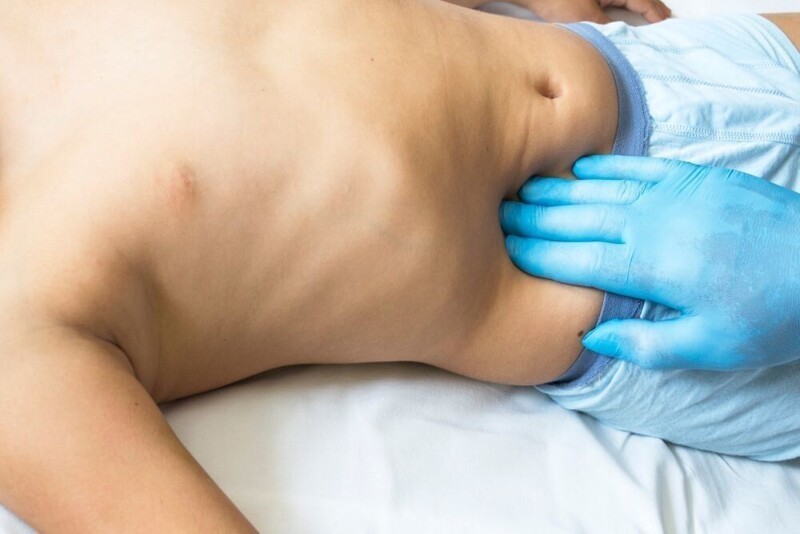
Источник:
Самым первым и ранним признаком воспаление червеобразного отростка является боль. Болезненные ощущения возникают спонтанно, без предварительных других признаков какого-либо заболевания и сначала локализуются в районе пупка, а спустя несколько часов (до 1-2 суток) после прогрессирования воспалительного процесса перемещаются в область правой подвздошной зоны.
Характер боли при аппендиците – не резкая и чрезмерно интенсивная, а беспокоящая, постоянная, усиливается при кашле, входе, смене положения тела. Для того, чтобы облегчить неприятные ощущения больной часто лежит на спине с согнутыми в коленях ногами.
Формы и виды аппендицита

Источник:
По форме течения воспалительного процесса в червеобразном отростке различают острый и хронический аппендицит. Острая форма развивается стремительно с яркой клинической симптоматикой и имеет несколько типов:
катаральная – характеризуется застоем кровообращения на верхушке аппендикса. Это легко диагностируется в первые часы и инструментально обозначается выпотом лимфы, отеком отростка и увеличением слизистой оболочки в объеме. Если воспалительный процесс диагностировать именно на данном этапе, то больной может обойтись без хирургического вмешательства. Через несколько часов (максимум сутки) катаральная форма прогрессирует в флегмонозную
Флегмонозный аппендицит характеризуется выраженным утолщение стенок аппендикса, покрытием слизистой оболочки в области устья отростка гнойным содержимым, образованием множественных абсцессов.
Гангренозная форма – характеризуется развитием деструктивных изменений стенок червеобразного отростка и вовлечением в патологический процесс окружающих тканей и брыжеек.
10 симптомов аппендицита
Характерными клиническими признаками острого аппендицита являются:
боль – определяется методами провокации по Щеткину-Блюмбергу, Образцову, Ситковскому, Ровзингу;
вздутие живота и метеоризм;
тошнота и рвота, обусловленные рефлекторным возбуждением пищеварительного тракта;
диарея;
повышение температуры тела до 38-39,0 градусов;
налет на языке серого или белого цвета – сначала влажный, потом сухой.
Уже при врачебном осмотре больного выявляются такие симптомы, как:
тахикардия – пульс более 100 ударов в минуту;
снижение артериального давления – свидетельствует об интоксикации организма;
пальпация передней брюшной стенки справа и слева одновременно двумя руками сопровождается резкой болезненностью в правой подвздошной зоне и напряжением живота в этой области;
постукивание пальцами по животу в разных участках сопровождается усилением болей в правом подвздохе.
В зависимости от продолжительности проявлений болевого синдрома аппендицит подразделяют на раннюю стадию и позднюю. Ранняя стадия острого воспалительного процесса длится не более 2 суток, после чего инфекция распространяется за пределы аппендикса с вовлечением в воспалительный процесс окружающих тканей. На поздней стадии часто происходит перфорация стенок аппендикса и попадание его гнойного содержимого в брюшную полость, от чего возникает перитонит.
При благоприятном течении острого воспалительного процесса наблюдается:
стабилизация температуры тела;
исчезновение болей;
восстановление аппетита и общего самочувствия.
Еще в течение нескольких дней у больного могут сохраняться болезненные ощущения при глубокой пальпации правого подвздоха, поэтому еще какое-то время пациента лучше оставить под наблюдением хирургов, чтобы окончательно принять решение о необходимости проведения хирургического вмешательства. Большой опасностью благоприятного исхода является переход острой формы воспаления в хроническую.
Осложнения
Осложнения острого аппендицита могут быть связаны с патологиями на фоне не удаленного червеобразного отростка и неудачным проведением хирургического вмешательства.
Их разделяют на ранние и поздние. Ранние осложнения возникают во время операции или в первые 2-3 суток после нее. Поздние возникают примерно на 4-5 сутки, иногда на 7 день. К распространенным ранним осложнениям относятся:
кровотечения – развиваются из-за неудачной перевязки сосудов или кровоточивости мелкой вены;
парез кишечника – развивается в результате неправильного наложения кишечного шва и резкого снижения перистальтики из-за спаек. Клинически парез проявляется рвотой через пару часов после еды и отсутствие дефекации;
острая ишурия (задержка мочи) – развивается на фоне отека тканей брюшной полости и рефлекторного спазмирования сфинктера мочевого пузыря.
К поздним послеоперационным осложнениям аппендицита относятся:
воспаление тканей брюшины – перитонит, из-за инфицирования послеоперационной раны и занесения в брюшную полость инфекции. Клинически проявляется сильными болями и напряжение передней брюшной стенки, рвотой непереваренной пищей или желчью, нарастающей слабостью и тахикардией;
намокание швов послеоперационной раны – такое осложнение возможно при индивидуальной непереносимости шовного материла или недостаточно тщательной обработки места наложения швов. Клинически осложнение сопровождается лихорадкой, болями в животе, тошнотой и рвотой.
Осложнения, связанные с не удалением воспаленного червеобразного отростка чаще всего, развиваются у людей, которые не спешат обращаться за медицинской помощью или занимаются самолечением. Осложнения также могут быть обусловлены неправильной диагностикой аппендицита, так как воспалительный процесс аппендикса имеет схожую симптоматику с другими патологиями органов брюшной полости.
Как отличить аппендицит от других заболеваний?
Диагностика аппендицита включает в себя комплекс инструментальных, физикальных и лабораторных исследований, а именно:
тщательный сбор анамнеза – врач выясняет характер и продолжительность болей, усиление при повороте набок или смене положения тела, наличие сопутствующих признаков (тошноты, диареи, рвоты);
пальпация передней брюшной стенки, перкуссия (постукивание), измерение температуры тела и показателей артериального давления;
лабораторные исследования – анализ мочи, крови;
УЗИ органов малого таза и брюшной полости;
рентген брюшной полости;
проведение диагностических тестов, результаты которых являются ключевыми при дифференциации аппендицита от других болезней.
Самыми часто используемыми в современной хирургии диагностическими пробами выступают:
по методике Образцова – больной располагается в положение лежа, при этом правую ногу нужно поднять вверх выпрямленной. При аппендиците боль в подвздохе будет усиливаться из-за напряжения мышц.
По Бартомье-Михельсону – пациент ложится на левый бок, а пальпация правого подвздоха сопровождается резкой болезненностью.
По Щеткину-Блюмбергу – пальцами двум рук врач сильно надавливает на область правого подвздоха и резко отпускает руки. При аппендиците больной почувствует резкую боль после отпускания пальцев.
Лечение

Источник:
Все больные, у которых есть признаки «острого» живота госпитализируются в хирургическое отделение, где аппендицит дифференцируют от других заболеваний. Воспаление аппендикса подтверждают путем вагинального или ректального осмотра, после чего принимают окончательное решение о методе терапии.
При выраженной клинической симптоматике острого аппендицита, нарастающем прогрессировании состояния больному показана операция в течение первых нескольких часов от поступления в стационар. При умеренной клинической картине и отсутствии рисков перфорации аппендикса показана консервативная терапия:
десенсибилизирующая терапия;
спазмолитики;
антибиотики.
После снятия острого воспалительного процесса при необходимости пациенту проводят оперативное удаление аппендикса.
Если аппендицит осложнен вовлечением в воспалительный процесс тканей брюшины и брыжеек или перфорацией стенки червеобразного отростка, то обязательно и как можно скорее проводят лапаротомическое хирургическое вмешательство – аппендикс удаляют через полостной разрез передней брюшной стенки. При отсутствии перфорации и признаков перитонита операция может быть произведена лапароскопическим путем.
Неотложная помощь при остром аппендиците
При появлении симптомов острого аппендицита необходимо срочно вызвать скорую помощь, уложить больного на спину, успокоить его и для уменьшения болей разрешается прикладывание к правому подвздоху грелки с ледяной водой, обернутой в несколько слоев ткани. Категорически запрещается до приезда скорой помощи:
купировать боль анальгетиками;
прикладывать к животу горячую грелку или компресс;
принимать спазмолитики или слабительные препараты;
вводить какие-либо жидкости в прямую кишку при помощи клизмы.
Даже если боль в животе через время уменьшилась или прошла, то следует все равно показаться врачу, что исключить или подтвердить аппендицит – осложнения чаще всего развиваются на фоне несвоевременно поставленного диагноза.
Источник:
Ссылки по теме:
Понравился пост? Поддержи Фишки, нажми:
