Воспаление центрального зрительного нерва

Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный — является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий — причина развития патологии разрушение оболочки нейронов.
- Ишемический — результат нарушенного кровообращения в мозге.
- Токсический — возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный — возникает при нарушении аутоиммунных функции организма.
Если классифицировать болезнь по области поражения, то неврит бывает двух видов:
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
Симптоматика интрабульбарного неврита
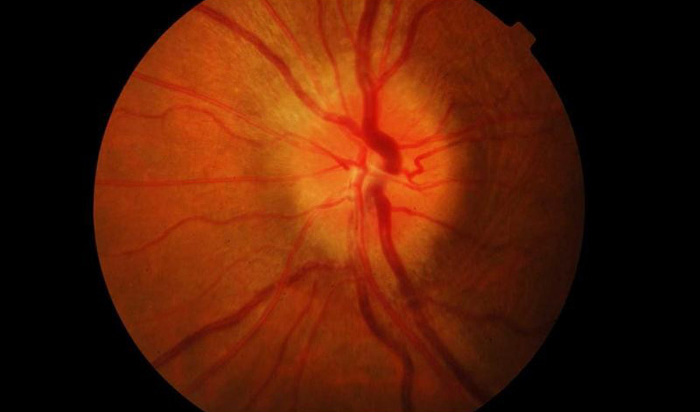
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Симптомы ретробульбарного неврита
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
Периферическая разновидность отличается:
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Воспаление зрительного нерва (неврит) — довольно распространенное заболевание глаз, которое диагностируется в 1–5 человек на 100 тысяч населения. Наиболее часто его определяют у мужчин и женщин молодого и среднего возраста (18–40 лет).
Основным признаком развития неврита является быстропрогрессирующее снижение остроты зрения. Прогноз болезни хороший, ремиссия наступает быстро, но все напрямую зависит от первичной причины появления воспалительного процесса.
При вовремя начатом лечении проводимость и другие функции пораженных нервных волокон со временем восстанавливаются.

Патогенез
Первые патологические изменения могут начинаться как в волокнах зрительного нерва, так и в подоболочечном пространстве и в самих оболочках. По мере прогрессирования заболевания дистрофические изменения распространяются на другие участки.
Неврит бывает:
- Ретробульбарным – воспаление локализуется между зрительным перекрестом и глазницей. На диск зрительного нерва деструктивные изменения распространяются только на поздних этапах развития заболевания. Этим и объясняется сложность диагностики воспаления зрительного нерва.
- Интрабульбарным – воспаление поражает диск зрительного нерва и берет начало во внутриглазном отделе, находящимся между решетчатой пластинкой склеры и уровнем сетчатки. В случае когда дополнительно поражается слой нервных волокон сетчатки, диагностируется нейроретинит – разновидность оптической нейропатии.

Причины появления
Первопричинами неврита могут быть:
- Травматические иридоциклиты;
- Заболевания глаз (блефарит, увеит, кератит, эписклерит);
- Симпатическая офтальмия;
- Заболевания глазницы (остеопериостит, тенонит);
- Метастазирование;
- Менингит;

- Увеоменингоэнцефалит;
- Энцефалит;
- Заболевания лор-органов;
- Рассеянный склероз;
- Инфекции, возбудителями которых являются стафилококки и стрептококки, ОРВИ, грипп, парагрипп;
- Опоясываюший герпес;
- Кариес;

- Ревматизм;
- Аутоиммунные процессы и другие системные заболевания соединительной ткани;
- Эндокринная офтальмопатия;
- Аллергические и токсико-аллергические реакции;
- Туберкулез;
- Отравление химическими и лекарствами препаратами;
- Алкогольно – табачная интоксикация;

- Пернициозная анемия.
Первопричиной ретробульбарного воспаления наиболее часто является рассеянный склероз. К тому же часто неврит является единственным симптомом, указывающим на протекание его в организме.
Несмотря на расширение возможностей медицины иногда не удается установить истинную причину воспаление зрительного нерва. Тогда говорят о идиопатическом характере заболевания.
Клиническая картина и симптомы
Так как интрабульбарный и ретробульбарный невриты имеют отличия в клинической картине, рассмотрим их отдельно.

Интрабульбарный неврит
Инфекция или токсины проникают через стекловидное тело и вокругсосудистые пространства в зрительный нерв. У пациента нарушаются механизмы световой адаптации, распознавание контрастов.
Диск зрительного нерва не имеет четких контуров, он гиперемирован, отечный, на нем или его околодисковой области отмечаются кровоизлияния.
Иногда нервные волокна распадаются. Такие проявления болезни наблюдаются еще 3–5 недель, а затем происходит улучшение.
Интрабульбарное воспаление может поражать зрительный нерв как полностью, так и его отдельную часть. На частичное поражение указывает появление в поле зрения пациента слепых участков — клиновидных округлых и аркоподобных скотом.
Они бывают центральными и парацентральными. При тотальном воспалении есть вероятность наступления слепоты.

Ретробульбарный неврит
Заметные пациенту и офтальмологу при осмотре изменения появляются не раньше 3 недель. У пациента отмечается нарушение цветового ощущения и расстройства фотопических реакций зрачка, что выражается как задержка сужения зрачка на свет.
Ретробульбарное воспаление имеет еще одну классификацию. Это заболевание может быть таких форм:
- Аксиальным — повреждается центр зрительного нерва.
- Трансверзальным — воспаление начинается на периферии, а потом поражает все ткани.
- Периферическим — поражается оболочка зрительного нерва, а затем и все его ткани.
Среди трех вышеперечисленных форм наиболее сложной является трансверзальная, так как ее прогрессирование чревато наступлением у пациента слепоты, иногда необратимой.
Как и любое другое заболевание, ретробульбарное воспаление может протекать остро, а может иметь хроническое течение.
Основное различие между этими двумя формами – скорость снижения остроты зрения и выраженность всей симптоматики.
При остром течении симптомы проявляются быстро, а снижение зрения происходит за первые 2–3 дня. Но лечение острого неврита несложное, а вероятность наступления ремиссии выше, чем при хронической форме, при которой происходит постепенное ухудшение зрительных функций.

Лечение хронической формы длительное, иногда после успешной терапии случаются рецидивы.
Таким образом, основные симптомы проявления болезни:
- Снижение зрительной функции;
- Слепые участки в полях зрения — скотомы;
- Боли в глазах;
- Нарушение цветоощущения;
- Снижение световой адаптации;
- Визуальные феномены;
- Ощущение полупрозрачной завесы перед глазами;
- Чрезмерная чувствительность глаза к свету.
У пациента помимо всех вышеперечисленных симптомов могут наблюдаться и другие реакции организма, такие как головные боли, общее недомогание, слабость.

Диагностика
Для постановки точного диагноза необходимо провести:
- Сбор анамнеза пациента;
- Проверку цветоощущения, адаптации;
- Функциональные пробы;
- Офтальмоскопию;
- Диагностику полей зрения, при котором нужно уточнить, какие именно участки выпадают;
- Ангиография глазного дна с использованием флуоресцеина натрия.

Лечение
Пока причина воспаления зрительного нерва остается неустановленной или же при идиопатической природе заболевания, лечение направляется на снятие воспаления, улучшения микроциркуляции крови иммунокоррекцию, дезинтоксикацию, дегидратацию.
При неврите назначаются такие препараты:
- Кортикостероиды (преднизолон, метилпреднизолон, дексаметазон);
- Антибиотики (за исключением неомицина, стрептомицина, канамицина, гентамицина);
- Дегидратационные препараты (маннитол, лазикс, верошпирон);
- Ноотропы (ноотропил, пирацетам);
- Противовоспалительные средства;
- Спазмолитики;

- Дезинтоксикационные средства (растворы натрия хлорида, гемодез);
- Препараты, улучающие микроциркуляцию крови (пентоксифиллин, флекситал);
- Препараты, влияющие на процессы тканевого обмена (актовегин, панангин, солкосерил);
- Сосудорасширяющие вещества (нигексин, трентал, компламин);
- Иммуноглобулины;
- Инъекции АТФ, витамин комплекса В, глутаминовой кислоты;
- Диуретики.
Рекомендуется проводить адреналиновую тампонаду носовых ходов.

Так как терапия неврита достаточно сложная, проводить ее в домашних условиях нельзя — пациента в обязательном порядке госпитализируют под круглосуточное наблюдение медицинских сотрудников.
При значительном снижении зрения некоторые пациенты испытывают сильный стресс, в результате которого их психическое состояние нарушается. В таких случаях оправдано применение успокоительных средств, антидепрессантов и психотропных препаратов.
В качестве дополнительных методов лечения применяется физиотерапия, плазмофорез, иглоукалывание.
Для установления истинной причины появления воспаления пациенту рекомендована консультация терапевта, невролога, отоларинголога, хирурга.
Иногда для устранения первопричины появления неврита необходимо провести хирургическое вмешательство и только после этого нужно начинать проводить консервативную терапию в условиях стационара.
При неврите, первопричиной которого является отравления метанолом, первым делом необходимо очистить организм от токсических веществ путем промывания желудка, применения солевых слабительных и введением щелочи.

Прогноз
Прогноз воспаления зрительного нерва хороший, для него характерна довольно быстрая ремиссия. Но успех терапии во многом зависит от сложности течения основного заболевания, которое и привело к развитию неврита. У многих пациентов зрение спонтанно восстанавливается.
После завершения курса лечение еще некоторое время у пациента может наблюдаться ограничение полей зрения и небольшое нарушение распознавания контрастов.
