Воспаление десен и слизистой
И у детей, и у взрослых к воспалению десен и мягких тканей, выстилающих полость рта, могут привести различные заболевания, связанные как с несоблюдением норм гигиены, так и с общим состоянием организма. Каждая патология характеризуется особой клинической картиной. От того, насколько своевременно и корректно будет поставлен диагноз, зависит длительность лечения.
Причины воспаления мягких тканей в ротовой полости
Воспаление слизистой оболочки десен, губ, языка, неба и щек могут спровоцировать следующие факторы:
- Несоблюдение правил гигиены. Как дефицит, так и избыток гигиенических процедур может привести к раздражению слизистых оболочек десен, щек, неба и языка. К таким же последствиям может привести неправильный выбор зубной щетки.
- Несоблюдение правил первичной обработки продуктов перед употреблением в пищу.
- Длительный прием медикаментозных препаратов, понижающих слюноотделение.
- Заболевания ЖКТ.
- Наличие глистов.
- Анемия.
- Инфекции.
- Травмы.
- Обезвоживание организма вследствие длительной диареи либо рвоты.
- ВИЧ-инфекция.
- Некачественно проведенное стоматологическое лечение.
- Гиповитаминоз.
- Курение.
- Опухоли во рту.
- Гормональные изменения в организме.
- Перенесенная химиотерапия.
Воспалительные заболевания слизистой оболочки полости рта: список с фото
Оральные инфекционные заболевания проявляются по-разному. Характер течения воспалительного процесса зависит от возбудителя патологии и локализации очага поражения.
Стоматит
Стоматитом называется воспаление мягких тканей в полости рта, которое возникает как реакция на инфекционного возбудителя на фоне снижения эффективности работы иммунной системы. Для стоматита характерно повышение слюноотделения, появление гнилостного запаха изо рта и образование язв, эрозий, афт на слизистой оболочке губ, щек, неба, языка. Заболевание не заразно.
Классификация стоматита включает 4 основных вида заболевания, каждое имеет различные клинические проявления:
- Бактериальный стоматит. Возникает вследствие поражения мягких тканей полости рта стрептококками и некоторыми другими бактериями. Сопровождается появлением на поверхности воспаленных тканей болезненных гнойничков, которые без должного лечения преобразуются в язвы.

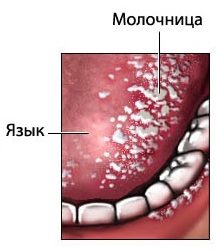
- Грибковый стоматит. Может развиться при длительном приеме антибиотиков либо на фоне нарушений в работе иммунитета. Основным симптомом недуга является рыхлый белый налет, покрывающий щеки, язык, небо, десны и губы. При удалении творожистых отложений появляются очаги покраснения, ранки и болезненные язвы.
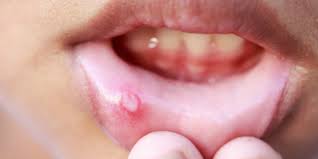
- Вирусный стоматит. Образуется при поражении слизистой оболочки ротовой полости вирусными патогенами, чаще всего – вирусом герпеса. Для герпетического стоматита характерно образование в очаге поражения мелких пузырьков с прозрачной жидкостью внутри.
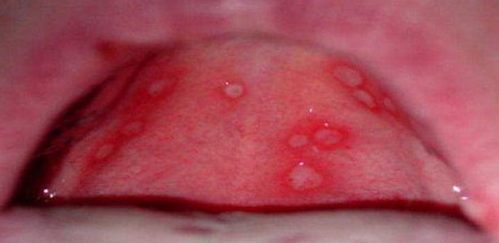
- Химический стоматит. Возникает при кислотных ожогах слизистой оболочки полости рта. Проявляется образованием грубых эрозивно-язвенных очагов поражения, деформирующих мягкие ткани, которые со временем покрываются рубцами.
Гингивит
Гингивит – воспаление десен. Целостность зубодесневого соединения при данной патологии не нарушается. Но если своевременно не вылечить гингивит, он преобразуется в пародонтит, сопровождающийся поражением альвеолярного отростка челюсти и приводящий к выпадению зубов.
Основной причиной возникновения гингивита является зубной камень, к повышенному образованию которого приводит недостаток гигиены и неправильный выбор гигиенических средств и принадлежностей. Поэтому первым этапом лечения заболевания является профессиональная чистка зубной эмали, после этого назначается консервативное лечение.
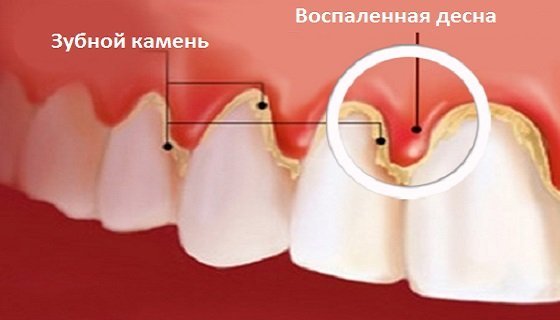
Фото: гингивит
Классификация видов гингивита:
- Катаральный (острый). Характеризуется сильным покраснением, раздражением и отечностью десен, образованием мягких и твердых отложений на зубной эмали. Во время чистки зубов проявляется кровоточивость десен.
- Хронический. Данная форма заболевания не вызывает дискомфорта, поэтому обнаружить ее может только стоматолог во время осмотра.
- Десквамативный. Проявляется выраженным покраснением и опусканием десны.
- Гиперпластический. Развивается вследствие эндокринных изменений в организме, которым подвержены беременные, подростки и пациенты с сахарным диабетом. Основными симптомами недуга являются отечность, зуд, кровоточивость десен, гнойные выделения, гнилостный запах изо рта.
- Простой маргинальный. Проявляется набуханием и гиперемией десен, дискомфорт возникает во время чистки зубов и приема пищи.
- Язвенный. Определяется по выраженному изъязвлению десен. Характеризуется сильным жжением и кровоточивостью десен.
- Атрофический. Является хронической формой гингивита, при которой сокращается объем десневой ткани.
- Острый некротизирующий. Развивается при бактериальном поражении десен на фоне сильного ослабления иммунитета. Взрослые подвержены заболеванию меньше, чем дети старше шести лет и подростки. Помимо болезненных ощущений, покрасневших отечных десен и некротического налета, для данной формы недуга характерны симптомы общей интоксикации: тошнота, слабость, головокружение.
Эрозии во рту
Эрозией называется дефектное повреждение эпителия слизистой оболочки, формирующееся при вскрытии пузырьков и разрушении папул в области щек, десен, языка и горла. Образованием эрозий сопровождаются не только многие заболевания ротовой полости, но и кожные, инфекционные и общесоматические патологии.
Постановка диагноза при эрозийном поражении десен, языка, щек, губ и неба проводится на основании лабораторных исследований. Классификация эрозивно-язвенных патологий очень сложна и требует от врача знаний во многих медицинских областях.
Чем лечить воспаление во рту
Независимо от того, по каким причинам воспаляются мягкие ткани десен и ротовой полости, лечатся они комплексно. В первую очередь врач назначает препараты для подавления инфекции – противовирусные либо антибактериальные. Самыми эффективными местными антибиотиками, применяемыми при стоматите, являются Метрогил и Хлоргексидин в виде растворов для полоскания рта.
Если бактериальная инфекция затронула весь организм, либо активность патогенной флоры очень высока, больному назначаются антибиотики для приема внутрь. Лечение антибактериальными таблетками должно сопровождаться приемом средств для восстановления микрофлоры: Линекс, Бифидум.
Если заболевание вызвано вирусом, пациенту назначаются противовирусные препараты в таблетках или мазях. В зависимости от вида возбудителя терапевтический курс может включать прием Ацикловира, применение Оксолиновой либо Бонафтоновой мази.
Вторая группа медикаментов, задействуемых для лечения воспалительных заболеваний полости рта, представлена антисептиками с выраженным противомикробным эффектом. Они необходимы для того, чтобы не допустить развития вторичной инфекции из-за большого количества патогенной микрофлоры в ротовой полости. Хорошо зарекомендовали себя гели Холисал, Актовегин и Камистад, а также таблетки для рассасывания с экстрактом эвкалипта.
Обезболивающие средства подбираются в зависимости от интенсивности и характера болевого синдрома и индивидуальной переносимости медикаментов. Взрослым пациентам чаще всего назначают:
- Анестезин для местного нанесения.
- Лидохор.
- Лидокаин в форме спрея.
- Гексорал.
Завершают комплекс медикаментов для лечения заболеваний слизистой оболочки полости рта лекарственные средства, способствующие заживлению ранок и эрозий. С этой целью используются не только медикаментозные препараты, но и народные средства, характеризующиеся заживляющим эффектом. Чтобы быстрее излечить воспаленные ткани ротовой полости, стоматологи рекомендуют делать каждые 2–3 часа аппликации и компрессы с масляными составами. Наибольшую эффективность показали:
- Спрей Прополис.
- Масляный раствор Каротолин.
- Облепиховое масло.
Нюансы лечения оральных инфекционных заболеваний
Помимо назначения лечебных препаратов, лечение воспаления мягких тканей в полости рта требует соблюдения целого списка рекомендаций.
Диета
Больному необходимо придерживаться правил лечебного питания и исключить из рациона пряную, перченную и жирную пищу, вызывающую раздражение слизистой оболочки полости рта и горла. Следует полностью отказаться от алкоголя и курения.
Воспаление мягких тканей в ротовой полости может являться симптомом ослабления защитных функций организма, поэтому необходимо включить в рацион продукты, способствующие укреплению иммунитета: обезжиренный творог, отварное мясо, фрукты с низким содержанием кислот. Помимо употребления богатых макро и микроэлементами продуктов, укреплению иммунных функций, быстрой регенерации клеток и скорейшему заживлению эрозий и язв способствует прием витаминных комплексов.
Отказ от приема пищи из-за боли недопустим, особенно при лечении пациентов младшего возраста. Если слизистая оболочка десен, языка, неба или щек сильно воспалена, и прием пищи причиняет невыносимый дискомфорт, нужно скорректировать меню и включить в него гомогенизированные продукты с нейтральным кислотным балансом.
Полоскание рта
Антибактериальные и содовые растворы, отвары целебных трав помогают снять боль и способствуют очищению и заживлению ран. Полоскание рта является неотъемлемой частью лечения воспаления во рту. Полоскать горло раствором, рекомендованным врачом, необходимо несколько раз в день.
Своевременный осмотр у стоматолога
При легких формах стоматита назначается амбулаторное лечение, но каждые два дня пациент должен посещать стоматолога для контроля за состоянием ротовой полости и своевременной коррекции схемы терапии.
Профилактика воспалительных процессов во рту
Чтобы предупредить воспаление слизистой оболочки полости рта, надо соблюдать меры предосторожности:
- Исключить из меню твердую пищу, которая может травмировать язык, щеки, небо и зубной пародонт.
- Обеспечить тщательную и регулярную чистку языка и зубов.
- Раз в 6 месяцев приходить к стоматологу для профилактического осмотра.
- Своевременно лечить стоматологические, эндокринные, неврологические и иные заболевания.
- Поддерживать иммунитет. Для этого нужно хорошо питаться, не переутомляться и регулярно высыпаться.
- Вовремя лечить болезни ЖКТ, которые могут стать причиной развития стоматита.
- Не принимать не одобренные врачом медикаменты. Некоторые препараты могут спровоцировать развитие стоматита, поэтому принимать лекарства бесконтрольно нельзя.
- Тщательно мыть продукты под проточной водой или подвергать их термической обработке.
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
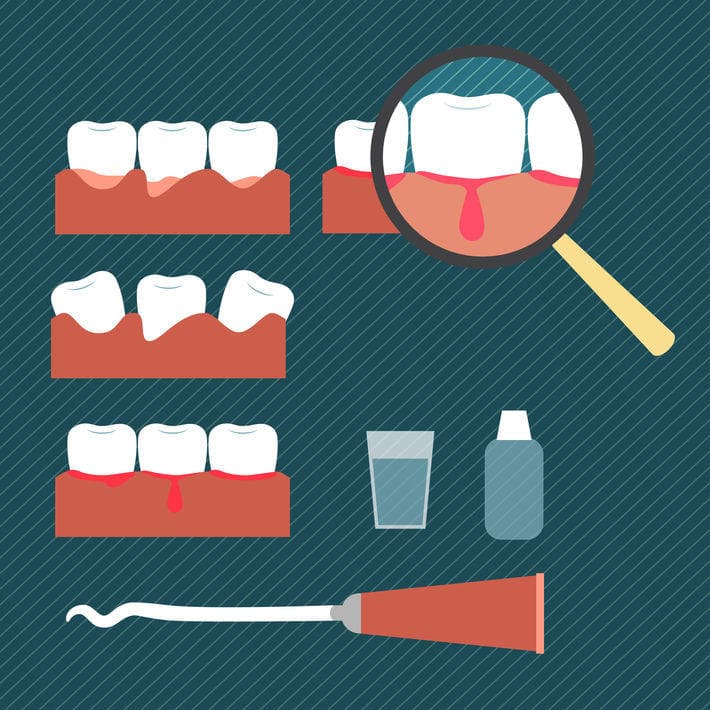
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.
