Воспаление фиброзной капсулы почки
ПЕРИНЕФРИТ (perinephritis; греч. peri вокруг, около + нефрит) — воспаление фиброзной капсулы почки. Острый гнойный П., по определению Рибберта (H. Ribbert, 1940), — это микробный воспалительный процесс, при к-ром в фиброзной капсуле почки формируются гнойники. Перинефритический абсцесс затем расплавляет ткань фиброзной капсулы, вовлекая в процесс жировую капсулу почки. Такое течение гнойного П. завершается паранефритом (см.). По данным Сальватьерры (О. Salvatierra) и соавт. (1967), перинефритические абсцессы наиболее часты у больных пожилого и старческого возраста. Абсцессы, как правило, односторонние и вторичные по происхождению, вследствие распространения инфекции из почки; реже они гематогенного происхождения. Возбудителем обычно являются протей и кишечная палочка. Кюстер (E. G. F. Kiister) отрицал возможность самостоятельного воспаления фиброзной капсулы почки (перинефрия); по его мнению, она поражается вторично, вследствие перехода на нее инф. процесса с почки или околопочечной клетчатки. С. П. Федоров, Дж. Израэль утверждают, что самостоятельное поражение фиброзной капсулы почки возможно, поскольку она является обособленным анатомическим образованием.
Фиброзная капсула почки часто вовлекается в процесс при почечнокаменной болезни, туберкулезе, хрон, пиелонефрите; в ней обнаруживают серозный отек с продуктивным воспалением и формированием спаек с жировой капсулой, фасциальными листками, окружающими почку органами. При серозном П. скопление жидкости внутри фиброзной капсулы может достигать больших размеров, приводя к образованию кисты. Патогенетически серозная форма П. может носить характер реактивного подкапсульного выпота, связанного с острым пиелонефритом или травмой почки без повреждения ее паренхимы. Особое место занимает фиброзно-продуктивная форма П. (фиброзная, фиброзно-липоматозная), которая нередко встречается при рецидивирующем течении почечнокаменной болезни и вторичном пиелонефрите. Воспалительный процесс в фиброзной капсуле сопровождается ее утолщением, образованием грубых спаек с почечной паренхимой и прилегающими органами и тканями. Фиброзно-продуктивный П., который развился вследствие инфекции, имеет обычно прогрессирующее течение. Сморщивание капсулы сопровождается нарушением гемодинамики и дистрофическими процессами в почечной паренхиме.
Клиническая картина
Заболевание начинается с болей в поясничной и подреберной областях, повышения температуры. В подреберье прощупывается подвижное образование, к-рое периодически может уменьшаться в размерах, но с возобновлением боли вновь увеличивается. Такое интермиттирующее течение, характерное для серозного П., связано с периодической резорбцией экссудата. Гнойный П. сопровождается ознобом, гектической температурой, интоксикацией, высоким лейкоцитозом. Гнойный экссудат накапливается под фиброзной капсулой и, разрушая ее, прорывается в паранефрий. Фиброзно-продуктивный П. клинически проявляется болью в области почки, которая носит постоянный или приступообразный характер; нередко наблюдается нефрогенная гипертензия.
Лечение
При всех формах П. показано оперативное вмешательство. При серозном и гнойном П. производят декапсуляцию почки (см.), вскрытие и дренирование гнойных полостей.
При продуктивной форме П. производят декапсуляцию почки, удаление фиброзной капсулы и рубцо-воизмененных тканей, ущемляющих почку.
Прогноз
Прогноз при остром П. в случае своевременного оперативного вмешательства и адекватного антибактериального лечения благоприятный. При фиброзно-продуктивном П. возможны рецидивы основного почечного заболевания и распространение процесса на околопочечную клетчатку.
См. также Почки.
Библиография: Бабук, К вопросу о фиброзно-склерозирующем паранефрите, Нов. хир. арх., т. 8, кн. 2, с. 254, 1925; Г о-р а ш В. A. Perinephritis dolorosa и его хирургическое лечение, XV съезд Рос-сийск. хир., с. 331, Пг., 1923; К p e й с-б e р г И. К вопросу о ранней диагностике перинефрических абсцессов, Урология, т. 5, в. 3, 114, 1928; Руководство по клинической урологии, под ред. А. Я. Пы-теля, с. 382, М., 1969; Salvatierra О., В u с k 1 e w W. В. a. Morrow J. W. Perinephric abscess, J. Urol. (Baltimore), y. 98, p. 296, 1967.
М. А. Гришин.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Организм человека – это сложный механизм, который продуман до мельчайших деталей. Работа всех систем в нем связана друг с другом, каждый орган имеет своих «помощников» — специальные структуры, помогающие выполнять ему свою функцию, и патология любой из них обязательно отражается на работе всего организма. Почки являються одним из самых важных органов в организме человека. Этот парный орган окружен волокнистой капсулой и околопочечной клетчаткой. В ответ на воспалительные процессы почечной паренхимы может развиваться патология почечной капсулы, которая называется перинефритом.
Клиническая картина и методы лечения перинефрита
Перинефрит, в большинстве случаев, является вторичным заболеванием, которое возникает на фоне пиелонефрита, пионефроза, карбункула или абсцесса почки. Патологический процесс может быть односторонним или двусторонним. Различают две формы перинефрита: экссудативный и продуктивный. В первом случае между фиброзной капсулой и почечной паренхимой скапливается экссудат, который может нагнаиваться. При продуктивном перинефрите происходит утолщение волокнистой капсулы, которая сморщивается и обуславливает атрофию почечных клубочков и канальцев нефронов. В любом случае, заболевание может быть крайне опасно для пациента.
Перинефрит:
- клиническая картина перинефрита: характерные симптомы;
- лабораторные и инструментальные методы диагностики перинефрита;
- консервативные и хирургические методы лечения перинефрита.
Клиническая картина перинефрита: характерные симптомы
Клиническая картина перинефрита зависит от того, какая форма заболевания диагностирована у пациента. Для экссудативного перинефрита характерны следующие симптомы:
- общая слабость организма;
- фебрильная температура тела и озноб;
- тошнота и отсутствие аппетита;
- напряжение мышц брюшной стенки во время пальпации почек;
- положительный симптом Пастернацкого.
Продуктивный перинефрит начинается постепенно и характеризуется появлением таких симптомов:
- тупая постоянная боль в поясничной области;
- иногда септическая лихорадка и озноб;
- при пальпации почка болезненная, имеет гладкую поверхность;
- симптом Пастернацкого положительный.
Лабораторные и инструментальные методы диагностики перинефрита
Диагностика перинефрита основывается на сопоставлении жалоб пациента, симптомов заболевания, а также данных лабораторных и инструментальных методов исследований. Состав мочи при этой патологии не меняется, патологические элементы не определяются. В крови отмечается лейкоцитоз, повышение СОЭ и анемия. На обзорных рентгенограммах не определяется тень поясничной мышцы, почка иногда четко контурируется. На экскреторных урограммах наблюдается уменьшение дыхательных экскурсий на высоте вдоха и выдоха, а также ортостатическое смещение почки. Функция почки при перинефрите также снижается. Дифференциальную диагностику заболевания проводят, в первую очередь, с паранефритом.

Консервативные и хирургические методы лечения перинефрита
Выбор метода лечения перинефрита зависит от формы заболевания. При экссудативном перинефрите проводится оперативное вмешательство – декапсуляция, рассечение и дренирование абсцессов, а также нефростомия при нарушении оттока мочи. Консервативная терапия возможна при продуктивном перинефрите и подразумевает назначение интенсивной противовоспалительной терапии. Если в почке обнаружены необоротные изменения – проводят нефрэктомию. Прогноз заболевания зависит от того, насколько своевременно было начато лечение. При остром перинефрите прогноз улучшает как можно раньше выполненная операция, а хронический процесс имеет продолжительное и стойкое течение. Своевременное лечение гнойно-воспалительных процессов почек помогает предотвратить развитие перинефрита.
Заболевание представляет собой воспалительный процесс в околопочечной жировой клетчатке. Воспаление фиброзной капсулы почки, которая, как правило, вовлекается в процесс при тяжелом гнойном пиелонефрите, называют перинефритом. Паранефрит вызывается стафилококком, кишечной палочкой и другими видами микроорганизмов.
Различают первичный и вторичный паранефрит.
Первичный паранефрит возникает при отсутствии почечного заболевания в результате инфицирования паранефральной клетчатки гематогенным путем из отдаленных очагов гнойного воспаления в организме (панариций, фурункул, остеомиелит, пульпит, ангина и др.). Его развитию способствуют травма поясничной области, переохлаждение и другие экзогенные факторы.
Вторичный паранефрит возникает как осложнение гнойно-воспалительного процесса в почке: в одних случаях при непосредственном распространении гноя из очага воспаления в почке (карбункул почки, абсцесс почки, пионефроз) на паранефральную клетчатку, в других (при пиелонефрите) — по лимфатическим путям и гематогенно. Инфекция в паранефральную клетчатку может попасть также из воспалительных очагов в соседних органах (при параколите, ретроперитоните, параметрите, парацистите, аппендиците, абсцессе почки, плеврите, абсцессе легкого и др.). Вторичный паранефрит встречается в 80 % случаев.
В зависимости от локализации гнойно-воспалительного очага в паранефральной клетчатке выделяют передний, задний, верхний, нижний и тотальный паранефрит. Чаще всего наблюдается задний паранефрит вследствие более обильного развития жировой клетчатки по задней поверхности почки. Паранефрит чаще бывает левосторонний. Двусторонний паранефрит встречается крайне редко.
По характеру воспалительного процесса различают острый и хронический паранефрит. #Острый паранефрит
Острый паранефрит проходит вначале стадию экссудативного воспаления, которое может подвергнуться обратному развитию или перейти в гнойную стадию. Если гнойный процесс в паранефральной клетчатке имеет тенденцию к распространению, то обычно расплавляются межфасциальные перегородки и гной устремляется в наиболее слабые места поясничной области. При дальнейшем развитии процесса гной выходит за пределы паранефральной клетчатки, образуя флегмону забрюшинной клетчатки. Флегмона может прорваться в кишку, брюшную или плевральную полость, в мочевой пузырь или под кожу паховой области, распространяясь по поясничной мышце, а через запирательное отверстие — на внутреннюю поверхность бедра. Однако такой исход может быть лишь при нераспознанном паранефрите. В последние годы в связи с широким применением антибиотиков паранефрит стал встречаться реже.
Острый паранефрит в начальной стадии заболевания не имеет характерных симптомов и начинается с повышения температуры тела до 39 — 40 С, озноба, недомогания. Лишь через 3 — 4 сут. и более появляются локальные признаки в виде болей в поясничной области различной интенсивности, болезненности при пальпации в костовертебральном углу с соответствующей стороны, защитного сокращения поясничных мышц при легкой пальпации области почки на стороне заболевания. Несколько позже обнаруживают сколиоз поясничного отдела позвоночника за счет защитного сокращения поясничных мышц, характерное положение больного с приведенным к животу бедром и резкую болезненность при его разгибании за счет вовлечения в процесс поясничной мышцы, пастозность кожи и выбухание в поясничной области, местную гиперемию, более высокий лейкоцитоз крови, взятой из поясничной области на стороне заболевания. Получение гноя при пункции паранефральной клетчатки служит убедительным подтверждением гнойного паранефрита, однако отрицательный результат исследования не исключает его.
Клиническая картина острого паранефрита во многом зависит от локализации гнойника, вирулентности инфекции и реактивности организма. При верхнем паранефрите могут развиться симптомы под-диафрагмального абсцесса, острого холецистита, пневмонии или плеврита. Нижний паранефрит может протекать по типу острого аппендицита и его осложнений (аппендикулярный инфильтрат, ретроцекальный абсцесс). При переднем паранефрите могут наблюдаться симптомы, характерные для заболевания органов пищеварения.
Если Вам понравился материал, поделитесь им с друзьями!

Воспалительные процессы в тканях брюшной полости приводят к замещению здоровых волокон соединительной тканью. Когда происходит разрастание соединительной ткани возле почек, диагностируют фиброз, приводящий к дисфункциям органа.
Как развивается фиброз почек, и что это такое, стало известно не так давно, и болезнь до сих пор изучается.
Впервые заболевание было выявлено менее 100 лет назад и получило название болезнь Ормонда, или ретроперитонеальный фиброз.
Механизм развития и стадии фиброза почек
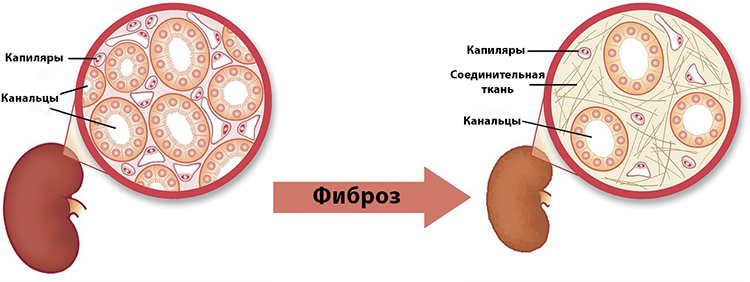
Механизм разрастания фиброзных тканей в забрюшинном пространстве не полностью изучен, и до сих пор остаются вопросы. Установлено, что фиброз почки изначально имеет односторонний характер, но по мере прогрессирования в процесс вовлекается второй орган.
Двусторонний фиброз возникает не более чем в 30% случаев.
Существует классификация, подразделяющая заболевание на две формы:
- Первичная форма – идиопатический фиброз, причину которого установить невозможно. Часто причиной первичной формы заболевания становятся сбои в работе иммунитета, которые не всегда удается выявить.
- Вторичная форма – развивается на фоне хронических заболеваний внутренних органов, сопровождающихся воспалительными процессами. Характеризуется значительным разрастанием соединительной ткани и вовлечением в процесс других внутренних органов – поджелудочной железы, мочеточников, кишечника.
Фиброз – это нормальная реакция организма, направленная на ограничение очага воспаления и предотвращение его дальнейшего распространения.
Небольшой участок фиброза не нарушает функционирование почек, но если процесс не остановить, то склерозированию подвергнуться большие участки здоровых тканей.
Разросшиеся соединительные ткани сдавливают почки, приводя к изменению их объема и внутренней структуры. Когда болезнь прогрессирует, почечная лоханка увеличивается в размерах, а просвет мочеточника сужается.
Фиброзные волокна окружают полую вену, нервные сплетения, иногда охватывают близлежащие органы.
Стадии фиброза почки:
- Первая: развитие воспалительного процесса в органах и тканях забрюшинного пространства.
- Вторая: ткани в очаге воспаления замещаются соединительной тканью.
- Третья: жировая клетчатка околопочечного пространства замещается фиброзными тканями.
Продолжительность каждой стадии индивидуальна и зависит от тяжести воспалительного процесса, наличия сопутствующих заболеваний и влияния других негативных факторов. Некоторые пациенты годами не знают, что их почки поражены фиброзом.
Причины заболевания
Причины развития почечного фиброза не всегда удается установить.
Но существует три основных теории, объясняющих изменения, вызывающие фиброз:
- На фоне длительного воспаления и отечности ткани пропитываются фибрином, становятся жесткими и неподвижными. Наиболее частая причина – затяжное воспаление почки.
- Из-за сбоя в работе иммунитета организм начинает вырабатывать антитела против собственных клеток. Поврежденные клетки отмирают и замещаются соединительной тканью. Часто фиброз почек сопровождается другими аутоиммунными патологиями.
- Структурные изменения в забрюшинной клетчатке возникают из-за дефекта генов, отвечающих за правильное образование соединительной ткани.
Это основные причины, вызывающие фиброзные изменения.
Выделяют также факторы, способствующие развитию заболевания:
- Травмы органов брюшной полости.
- Длительный прием противомигренозных препаратов.
- Отравление лекарствами, химикатами.
- Инфекции мочеполовой системы.
- Доброкачественные и злокачественные новообразования почек.
- Ионизирующее излучение и химиотерапия.
- Гормональные нарушения, заболевания щитовидной железы.
- Хронические заболевания ЖКТ.
- Туберкулез позвоночника.
Установить причину почечного фиброза можно только у половины больных, что позволяет начать правильное лечение, направленное на устранение провоцирующего фактора.
Если не удается выявить причину заболевания, то фиброз признают идиопатическим.
Симптомы
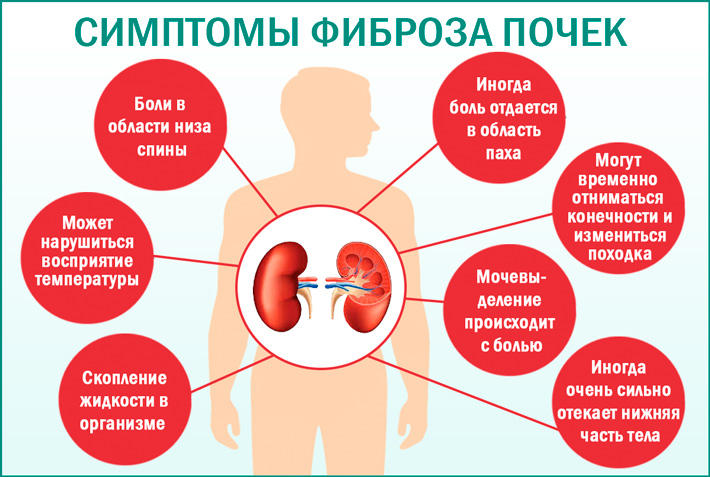
На протяжении длительного времени фиброз почек может протекать без характерных признаков. Первые проявления выражаются редкими тянущими болями в области поясницы, которые быстро проходят.
Постепенно болезненные ощущения становятся сильнее, распространяются в низ живота, паховую область, верхнюю часть бедра.
Но большинство больных не связывают неприятные ощущения с фиброзом, поэтому болезнь прогрессирует, и присоединяются дополнительные симптомы заболевания.
Острые, режущие боли появляются, когда разросшейся соединительной тканью сдавливаются оба мочеточника. Одновременно появляются следующие симптомы:
- Болезненное мочеиспускание.
- Ложные позывы к мочеиспусканию.
- Уменьшение суточного объема мочи.
- Закупорка мочеточников.
- Инфекции мочевыводящих путей.
- Изменение биохимического состава мочи.
Из-за нарушения оттока мочи из организма не выводятся токсичные продукты метаболизма. В результате развивается тяжелая интоксикация, сопровождающаяся следующими симптомами:
- Отсутствие аппетита.
- Повышение температуры тела.
- Озноб.
- Сильная слабость.
- Ощущение тошноты.
Прогрессирующий почечный фиброз приводит к сужению просвета толстого кишечника и кишечной непроходимости. Это приводит к усилению болевых ощущений и более выраженным симптомам интоксикации.
При сдавливании нижней полой вены развивается артериальная гипертензия, которая по мере прогрессирования заболевания приводит к неврологическим симптомам: головной боли, головокружению, нарушению сна.
Дополнительные симптомы заболевания:
- Отечность конечностей.
- Аммиачный запах изо рта.
- Апатия.
- Сухость и зуд кожных покровов.
- Нарушение менструального цикла.
- Аменорея.
- Снижение активности сперматозоидов.
- Импотенция.
На фоне сдавливания почки и обструкции мочевыводящих путей может развиться фибролипоматоз почечных синусов (липофиброз, педункулит) – воспалительно-склеротическое поражение клетчатки и сосудов почечной пазухи.
Заболевание сопровождается нарушением оттока из почки, застоем мочи и сдавливанием почечных сосудов. Фибролипоматоз приводит к усугублению симптомов основной болезни, инфекциям, появлению крови в моче.
Возможные осложнения

Фиброз почек при отсутствии лечения приводит к различным осложнениям. Наиболее распространенное из них – развитие хронической почечной недостаточности.
Это прогрессирующее заболевание, проводящее к гибели почечной ткани и нарушению работы всех органов и систем.
Другие осложнения:
- Варикозное расширение вен.
- Трофические язвы.
- Дисфункции сердечно-сосудистой системы.
- Угнетение дыхательных функций.
- Отек легких.
- Отравление организма токсинами.
Если развивается полная обструкция сосудов, питающих почки и органы брюшной полости, это может привести к летальному исходу.
Диагностика

Если есть подозрение, что почки поразил фиброз, необходимо обратиться к нефрологу, который назначит обследование, включающее следующие диагностические мероприятия:
- Общий и биохимический анализ мочи.
- Общий и биохимический анализ крови.
- УЗИ почек и органов брюшной полости.
- Сцинтиграфическое исследование.
- МРТ и КТ почек и мочеточников.
Чем раньше проведена диагностика болезни, тем выше вероятность предотвратить стремительное прогрессирование фиброза и не допустить развитие осложнений.
Лечение

Фиброз почки требует тщательно подобранного лечения. Если удалось установить причину заболевания, то все терапевтические мероприятия направляют на ее устранение. Если причина не выявлена, но назначают стандартное медикаментозное лечение.
Применение консервативной терапии возможно только на ранних стадиях фиброза, когда еще нет тяжелых нарушений функционирования почек, отсутствует компрессия мочеточников и внутренних органов.
В схему терапии включают следующие группы препаратов:
- Гормональные средства на основе преднизолона и кортизола для предотвращения прогрессирования заболевания.
- Для снятия воспалительного процесса и уменьшения болевых ощущений – противовоспалительные препараты на основе диклофенака и целекоксиба.
- При развитии инфекционного процесса назначают антибиотики широкого спектра действия.
- Если присутствуют аутоиммунные заболевания, то выписывают препараты на основе пеницилламина, снижающие синтез коллагена и подавляющие функции лимфоцитов.
- Ингибиторы АПФ назначают, когда повышается артериальное давление.
- Для рассасывания фиброзных тканей назначают уколы гиалуронидазы и экстракта алоэ.
- Дополнительно в схему лечения включают витаминно-минеральные комплексы.
Консервативная терапия фиброза включает дополнительные меры:
- Употребление достаточного количества жидкости, чтобы очищать почки и выводить из них избыток соли. Но при возникновении отеков пить воду следует с осторожностью – сначала нужно обратиться к врачу, чтобы он назначил препараты, стимулирующие диурез.
- Диетическое питание – исключение из рациона соленой, острой, жирной и другой вредной пищи. Рекомендуется придерживаться диеты №5.
- Полностью исключить алкогольные напитки и отказаться от курения, чтобы поддержать работу сосудов.
Когда в почках происходят структурные изменения, нарушается функционирование мочеточников или появляются другие осложнения, то требуется хирургическое вмешательство. Операция проводится несколькими методами, в зависимости от тяжести болезни:
- Уретеролиз – проводится удаление склерозированной ткани, сдавливающей мочеточники. Если наблюдается значительное сужение мочеточника, то проводят резекцию пораженного участка с последующей установкой стента.
- Нефростомия – необходима для восстановления оттока мочи. Операция проводится под местной анестезией под контролем УЗИ. В ходе операции устанавливается дренаж, или нефростома, по которой моча отходит в мочеприемник.
- Частичная нефрэктомия — в ходе операции удаляется часть пораженной почки. Обязательное условие — в органе должны присутствовать здоровые ткани. Частичная резекция позволяет снизить нагрузку на второй орган.
- Полная нефрэктомия – удаление одной почки проводится при условии, что второй орган полностью здоров и полноценно функционирует.
- Аутотрансплантация почки – редкий вид хирургического вмешательства, используемый в самых тяжелых случаях. Операция подразумевает перенос больной почки в подвздошную область с одновременной реимплантацией сосудов и мочеточников.
После любого хирургического вмешательства пациенту назначают длительный курс кортикостероидов, чтобы предотвратить дальнейшее разрастание фиброзной ткани. Восстановительный период после операции требует соблюдения диеты и здорового образа жизни, иначе заболевание будет стремительно прогрессировать.
Пациентам с почечным фиброзом необходимо пожизненно находиться на учете у нефролога и проходить обследования не реже двух раз в год. Если проводилось оперативное лечение, то обследование почек проводится ежемесячно.
Регулярное ультразвуковое исследование почек и брюшной полости позволяет выявить рецидив болезни на ранней стадии.
Прогноз
Впервые услышав диагноз, пациенты пугаются и начинают думать, насколько опасно заболевание, и смертелен ли фиброз почек.
Если болезнь диагностировать на ранней стадии и соблюдать рекомендации врача, то фиброз может перейти в стадию ремиссии и перестанет прогрессировать.
Но если заболевание не лечить и не устранить провоцирующие факторы, то прогноз крайне неблагоприятен.
Когда фиброз распространяется, поражаются другие внутренние органы, а проходимость сосудов полностью нарушается, в несколько раз повышается риск летального исхода.
