Воспаление грушевидной мышцы лекарства

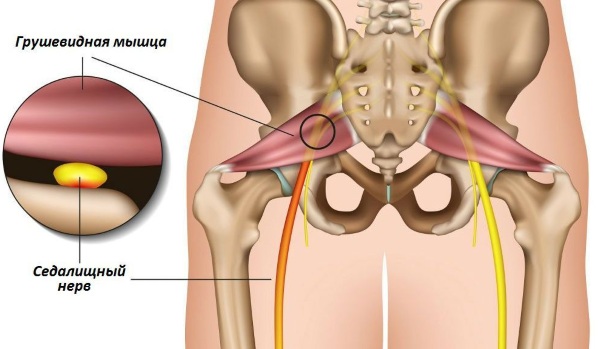
Синдром грушевидной мышцы – наиболее часто встречающаяся невропатия седалищного нерва. Она относится к туннельным невропатиям (в англоязычных странах в ходу еще одно название: ловушечные невропатии), характеризующимся несовпадением диаметров нервного ствола и его канала в костях или мускулах.
Подразумевается, что недостаточный диаметр костно-мышечного прохода вызывает ущемление нерва, которое сопровождается сильнейшим болевым синдромом.
Симптомы и причины возникновения патологии

Лечение этого заболевания назначается врачом только после полного всестороннего обследования пациента, так как патология может быть вызвана различными факторами:
- травмами пояснично-ягодичной области (ушибы, растяжения);
- миозитами;
- перенапряжением;
- растяжением мышц и связок;
- внутримышечной инъекцией, сделанной с нарушением правил;
- длительным статичным неизменным положением (сидячая работа).
Этот болевой синдром может быть следствием различных позвоночных патологий, в частности, межпозвоночной грыжи и остеохондроза. Также он может быть вызван различными патологиями в области малого таза.
Наиболее интенсивные болевые ощущения пациент испытывает в ягодичной области, при этом боли распространяются вниз по ходу нервного ствола. Для этой невропатии характерна походка с выносом несгибающейся ноги с больной стороны.
Кроме жалоб на боль, пациенты жалуются на онемение ноги, чувство мурашек, жжение. Визуально может отмечаться побледнение кожи, вызванное недостаточным кровоснабжением.
Консервативная терапия: когда лекарства и физиотерапия идут рядом
Медикаментозное назначение делается врачом только после полного всестороннего обследования пациента. Когда диагноз подтвержден результатами обследования, выяснены причины и симптомы, назначается и лечение.
Таблетки и инъекции и другие методы выбираются сугубо индивидуально, с учетом этиологии и особенностей протекания болезни, а также индивидуальных особенностей каждого больного.
Медикаментозное лечение является неотъемлемой частью комплексного консервативного подхода при синдроме грушевидной мышцы. Применяя исключительно фармакологические препараты, невозможно добиться устойчивого положительного эффекта.
Лекарственные средства обязательно должны сочетаться с лечебным массажем, физкультурой, физиотерапией и остальными консервативными терапевтическими мерами.
В настоящее время перед специалистами не стоит проблема, чем лечить синдром грушевидной мышцы. Медикаментозно применяют несколько групп препаратов для лечения как симптоматического, так и направленного на устранение причины заболевания:
- противовоспалительные нестероидные;
- миорелаксанты;
- венотонизаторы;
- анальгетики.
В отдельных случаях могут выписывать также антидепрессанты.
Наряду с этим специалисты подчеркивают нецелесообразность назначения комбинированных медикаментов, в состав которых входят гормональные препараты и витамин B в большой дозировке.
Хирургические методы лечения тоже могут применяться, в частности, когда синдром грушевидной мышцы вызван межпозвоночной грыжей, подлежащей оперативному вмешательству.
От капельниц до таблеток
Обратите внимания, что все лекарства имеют свои противопоказания и побочные эффекты. Поэтому не назначайте самостоятельно себе лечение. Это должен делать только врач. Ниже информация о препаратах дана только для общего ознакомления.
Для медикаментозного лечения воспаления грушевидной мышцы применяются самые различные лекарственные формы: таблетированные препараты, растворы для инъекций и инфузий, мази.

Эти средства могут применяться перорально, внутривенно, внутримышечно и местно. Некоторые препараты вводят непосредственно в грушевидную мышцу, в ее брюшко – для купирования сильных болей.
Такие высокоэффективные препараты, как Церебролизин и Актовегин, широко применяются для лечения синдрома грушевидной мышцы. Особенно отмечают Актовегин, который показывает хороший результат даже в тех случаях, когда остальные медикаментозные методы лечения не приносят облегчения.
Первые пять дней назначается капельница с 200 мг Актовегина в сутки, далее пероральный прием таблетированного Актовегина. Назначают эти препараты в острой и подострой стадиях.
Для восстановления нарушенной гемодинамики используют Трентал, Истенон, Кавинтон и другие аналогичные лекарства. Эффективно улучшает микроциркуляцию Истенон: капельница 2 мл на 200 мл физраствора до 10 процедур в зависимости от тяжести состояния, после чего 4 недели – Инстенон форте, таблетка три раза в день.
Прекрасно себя проявила комбинация Актовегин внутривенно (капельница) и Истенон внутримышечно или перорально.
Из противовоспалительных препаратов нужно отметить Ксефокам (и он же применяется для внутримышечной блокады, в сочетании с глюкозой). Это лекарство не только дает стойкий положительный эффект, но и обладает гораздо меньшими побочными действиями.
Не секрет, что нестероидные противовоспалительные средства обладают высокой гастротоксичностью, и ряд противопоказаний к приему этих препаратов очень широк. Ксефокам же относительно лоялен по отношению к желудочно-кишечному тракту, что тоже говорит в пользу его выбора при лечении синдрома грушевидной мышцы.
Из средств местного действия можно назвать мази Финалгон, Випротокс, Меновазин, Нифлурил и другие.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂

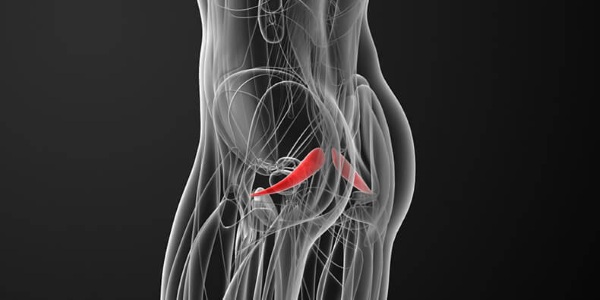
Воспаление грушевидной мышцы – это серьезная неврологическая патология, которая может привести к частичной или полной атрофии седалищного нерва. Грушевидная мышца относится к группе внутренней мускулатуры таза. Она отвечает за наружную ротацию бедра и нижней конечности в целом.
Анатомически она выглядит как треугольник, напоминающий по внешнему виду грушу. Именно поэтому ей присвоено такое название. Внутри мышца имеет щелевидное пространство в виде туннеля. Через него проходит седалищный нерв. Синдром воспаления грушевидной мышцы – это патология, при которой происходит отек мягких тканей внутри данного щелевидного отверстия. В результате этого нарушается проходимость, воспаленные и отечные фасциальные оболочки начинают оказывать компрессионное давление на структуры седалищного нерва.
Основанием грушевидная мышца крепится к боковой поверхности крестцового отдела позвоночника. Вершина мышцы прикрепляется к вертелу бедренной кости в области тазобедренного сустава.
В этой статье расскажем про симптомы и лечение воспаления грушевидной мышцы – в материале приведены основные причины развития данной патологии и возможности оказания помощи пациенту без применения хирургического вмешательства. Хотя в большинстве случаев больные обращаются за медицинской помощью уже на такой стадии, когда весть туннельный канал внутри мышцы деформирован рубцовой тканью. В такой ситуации быстрее всего положительный результат можно получить в ходе проведения хирургической операции по восстановлению проходимости.
Чтобы иметь возможность начать лечение на ранней стадии, внимательно изучите первые признаки и клинические симптомы данного заболевания. Если они только начали проявляться у вас или ваших близких, то не медлите, обратитесь за медицинской помощью к неврологу. Самостоятельно следует предпринять меры для того, чтобы исключить в своей повседневной жизни все вероятные причины развития патологических нарушений.
Начнем поэтому рассказ с потенциальных причин и факторов риска – именно они чаще всего провоцируют воспалительный процесс в грушевидной мышце.
Причины воспаления грушевидной мышцы
Все причины воспаления грушевидной мышцы условно подразделяются на первичные и вторичные. Воспалительный процесс может быть спровоцирован действием следующих факторов:
- воздействие холодного воздуха или плаванье в холодной воде без предварительной подготовки;
- неправильная организация сидячего рабочего места, в результате чего нарушается алгоритм распределения нагрузки от веса тела на седалищные кости;
- воспаление и инфекции в окружающих тканях;
- нарушение правил и техники постановки внутримышечной инъекции в ягодичной области (асептика, антисептика, выбор квадранта и глубины введения иглы);
- травматическое воздействие (ушиб, растяжение сухожилий, связок и фасциальных оболочек, образование гематомы внутри мышцы);
- чрезмерная силовая нагрузка при проведении тренировки, во время бега, прыжков и т.д.;
- ассиметричная нагрузка на другие мышцы тазовой группы, в результате чего происходит техническое перенапряжение и спазм системы капиллярного кровоснабжения;
- компрессионное давление со стороны неправильно подобранной одежды.
Также существуют вторичные факторы риска, при которых высока вероятность развития воспаления грушевидной мышцы с компрессией седалищного нерва и развитием острого болевого синдрома. К ним можно отнести следующие патологии:
- травмы костных и мягких тканей в области крестца и подвздошных костей, на фоне которых может образоваться гематома или рубцовая деформация, смещающая грушевидную мышцу;
- дегенеративные дистрофические изменения в межпозвоночных дисках, приводящие к развитию остеохондроза пояснично-крестцового отдела позвоночника и его осложнений (межпозвоночная протрузия, экструзия, грыжа и т.д.);
- опухоли позвоночника и окружающих его тканей, тазобедренного сустава, миомы и т.д.;
- перекос костей таза, их скручивание относительно центральной оси;
- синдром короткой нижней конечности;
- дисплазия хрящевой ткани тазобедренного сустава и развитие деформирующего остеоартроза (коксартроза);
- оссифицирующий миозит (отличается образованием отложения солей кальция в толще мышечной ткани, что провоцирует постоянное воспаление);
- инфекции и хронические заболевания органов малого таза (аднексит, эндометриоз, миома матки, воспаление фаллопиевых труб у женщин, простатит, аденома предстательной железы у мужчин, острый и хронический цистит и т.д.);
- поражение корешковых нервов и пояснично-крестцового нервного сплетения на фоне дегенеративных заболеваний позвоночного столба;
- деформирующий остеоартроз межпозвоночных фасеточных и унковертебральных суставов;
- искривление позвоночного столба и нарушение осанки;
- разрушение других крупных суставов нижних конечностей;
- туберкулез спинного мозга;
- сужение спинномозгового канала.
Часто потенциальную причину развития воспаления обнаружить не удается. В этом случае необходимо исключать системные патологии хрящевой и соединительной ткани. Клинически замечено, что подобное заболевание часто диагностируется у людей с системной красной волчанкой, склеродермией, ревматизмом, подагрой, болезнью Бехтерева и т.д.
Признаки и симптомы воспаления грушевидной мышцы
Первые признаки воспаления грушевидной мышцы проявляются в виде небольшой скованности движений ногой в отношении её наружной ротации. Стоит попытаться повернуть бедро кнаружи, сразу же ощутите, что что-то препятствует этому. Следующий клинический симптом воспаления грушевидной мышцы тазобедренного сустава – боль. Она возникает при ходьбе. Пока нога ставится прямо на всю ступню, никаких неприятных ощущений не возникает. Ка только нога ставится таким образом, что максимальный вес распределяется на её наружный край, сразу же возникает прострел в области ягодицы от крестца до тазобедренного сустава.
При длительном течении патологии развиваются неврологические симптомы воспаления грушевидной мышцы. Они связаны с тем, что внутри туннеля в толще мышцы проходит седалищный нерв. Он отвечает за иннервацию нижней конечности. Поэтому при воспалении, когда на него начинает оказываться серьезное компрессионное воздействие, то появляются следующие клинические признаки:
- ощущение ползающих мурашек по задней и боковой поверхности бедра;
- распространение острой боли в виде прострелов от крестца до пятки;
- снижение мышечной силы, ощущение, что мышцы ноги не слушаются;
- снижение кожной болевой чувствительности;
- угасание сухожильных рефлексов;
- постоянное ощущение онемения и парестезии.
Если своевременно не предпринять меры для проведения эффективного и адекватного лечения, то может начаться атрофия мышечного волокна нижних конечностей. Это связано с тем, что нарушается иннервация, седалищный нерв не может в полной мере обеспечивать работоспособность кровеносного русла.
Проблемы с кровоснабжением могут проявляться в виде бледности и холода кожных покровов. Снижена пульсация в определённых точках. Наблюдается снижение мышечной массы нижней конечности. При ходьбе возникает синдром перемежающей хромоты. При длительном течении воспаления грушевидной мышцы у пациентов развивается тромбофлебит, варикозное расширение вен нижних конечностей, появляются трофические язвы голени.
При появлении подобных клинических признаков следует как можно быстрее обратиться на прием к неврологу. Это специалист проведет полноценную дифференциальную диагностику и назначит эффективное лечение. Самостоятельно можно оказать себе только первую помощью. Для постановки диагноза потребуется провести целый ряд дополнительных обследований: рентгенографические снимки пояснично-крестцового отдела позвоночника и тазобедренного сустава, МРТ, УЗИ и т.д.
Как лечить и чем снять воспаление?
Прежде чем лечить воспаление грушевидной мышцы, необходимо установить потенциальную причину развития данного заболевания. Если оно связано с первичными факторами, такими как переохлаждение, травматическое воздействие, компрессия, ношение тесной одежды и т.д., и их воздействие же прекращено, то можно сразу же приступать к лечению. Если же негативное воздействие продолжает оказываться, например, при разрушении и деформации тазобедренного сустава, то важно предпринять меры для стабилизации данной патологии и только после этого приступать к лечению воспаления грушевидной мышцы.
Как снять воспаление грушевидной мышцы в домашних условиях:
- прекратить оказывать негативное воздействие (если проводится тяжелая физическая работа, то нужно остановиться, если одежда давит, то её нужно снять);
- обеспечить полный физический покой мышце и нижней конечности на 5 – 7 дней;
- в этом время показано использование нестероидных противовоспалительных мазей, которые проникают внутрь структур мышечного волокна и купируют там процессы воспаления;
- можно применять согревающие компрессы (но только в том случае, если уверены в полной стерильности воспалительного процесса);
- хорошо помогает массаж и остеопатия.
После того как острый период пройдет, нужно обратиться к мануальному терапевту для проведения полноценного курса реабилитации. Дело в том, что во время воспаления в толще мышцы происходят рубцовые изменения тканей. Просвет туннеля может существенно сужаться. В результате этого на седалищный нерв в будущем будет оказываться постоянная компрессионная нагрузка. В результате этого начнется его атрофия и нарушение функции по обеспечению иннервации тканей нижней конечности. Чтобы этого не допустить, после воспаления необходимо проводить полноценный реабилитационный курс под контролем ос стороны мануального терапевта.
Лечение воспаления грушевидной мышцы тазобедренного сустава
Как уже говорилось выше, перед тем, как начинать лечение воспаления грушевидной мышцы, необходимо обнаружить потенциальную причину данного заболевания и устранить её. Если патология связана с дегенерацией межпозвоночных дисков, то сначала следует лечить остеохондроз. Если воспаление – это результат неправильно поставленной внутримышечной инъекции, то следует сначала устранить образовавшийся инфильтрат или абсцесс.
Воспаление грушевидной мышцы тазобедренного сустава может быть связано с асептическим некрозом головки бедренной кости. Это серьезная патология, она требует помощи квалифицированного ортопеда. Для диагностики требуется сделать ряд рентгенографических снимков. Затем проводится лечение выявленного невроза, восстановление тканей головки бедренной кости.
Реабилитационное лечение воспаления грушевидной мышцы тазобедренного сустава включает в себя целый комплекс мероприятий:
- физиопроцедуры – направлены на устранение процессов разрастания соединительной и рубцовой ткани в толще мышцы;
- остеопатия обеспечивает нормализацию процессов микроциркуляции крови и лимфатической жидкости в очаге поражения тканей;
- массаж – улучшает эластичность мышцы и её способность к абсорбции питательных веществ и кислорода из капиллярного кровотока;
- лечебная гимнастика – активирует восстановительные процессы, повышает тонус мышцы;
- кинезиотерапия снимает избыточный спазм, улучшает кровообращение;
- лазерное воздействие необходимо для купирования очагов разрастания рубцовой ткани;
- иглоукалывание (рефлексотерапия) запускает процесс регенерации всех поврежденных тканей в организме человека за счет использования скрытых резервов.
Курс лечения разрабатывается индивидуально. Поэтому рекомендуем вам подыскать клинику мануальной терапии по месту жительства и обратиться туда для прохождения полноценной реабилитации. Это позволит вам избежать многочисленных проблем со здоровьем в будущем.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(33) чел. ответили полезен
Воспаление грушевидной мышцы является заболеванием неврологического характера. Основной симптом патологии – это острый болевой синдром. Воспаление провоцирует ущемление ствола седалищного нерва и рядом расположенных кровеносных сосудов.
Возникает не только спазм, также происходит видоизменение морфологии мышечных волокон. Диагностику и лечение назначает врач невропатолог. Своевременная терапия на ранней стадии позволит избежать негативных последствий.
Причины синдрома
Существуют многие внешние и внутренние факторы, которые способствуют появлению воспалительного очага:
| Название | Описание |
| Внешние причины |
|
| Внутренние факторы |
|
Установить точный диагноз и определить причину заболевания поможет врач невропатолог. Важно своевременно обратиться в больницу и пройти обследование.
Основные признаки
Клинические признаки при появлении патологических процессов в области грушевидной мышцы помогут специалисту предварительно установить диагноз и назначить пациенту максимально информативное обследование. По присутствующим жалобам у человека врач невропатолог определит область патологического очага и глубину поражения мускулатуры.
Воспаление грушевидной мышцы (симптомы и лечение требуют проведения полной диагностики) провоцирует у человека следующие проявления:
| Название | Клиническая картина |
| Локальные |
|
| Признаки сдавливания седалищного нерва |
|
| Сосудистые проявления |
|
При появлении любых клинических признаков важно сразу обратиться в больницу. Прогрессирующее воспаление грушевидной мышцы приведет к неприятным последствиям. Своевременная терапия позволит избежать осложнений.
Диагностика
Комплексная диагностика при воспалении грушевидной мышцы осуществляется с целью определить источник патологии, чтобы подобрать максимально эффективное лечение и устранить его. Обследование также позволит дифференцировать заболевание, поскольку многие патологии сопровождаются схожей клинической картиной.
Воспаление грушевидной мышцы (симптомы и лечение требуют квалифицированной медицинской помощи) и его причину помогут определить следующие мероприятия:
| Название | Описание |
| Рентгенография | Обследуется пояснично-крестцовый отдел позвоночника. |
| Компьютерная томография (КТ) | Информативные диагностические методы, благодаря которым специалисты с высокой точностью определяют область локализации патологического очага (новообразования, травмы и другие заболевания). |
| Магнитно-резонансная томография (МРТ) |
Внешний осмотр и обследование врач невропатолог для постановки диагноза проводит следующими методами:
- Прощупывается грушевидная мышца под ягодицей.
- Выполняется поколачивание ягодицы, чтобы определить направление болевого синдрома.
- Врач также прощупывает область, где грушевидная мышца соединяется с крестцово-подвздошным сочленением.
- Пациенту необходимо лечь на здоровый бок и приподнять колено. Дискомфорт в таком положении указывает на спазм грушевидной мышцы.
- Больной наклоняется вперед, при этом не сгибает колени. Врач прощупывает ягодицу и область грушевидной мышцы, седалищного нерва, чтобы установить предварительный диагноз.
Для выявления воспалительного процесса пациенту делают новокаиновую блокаду. Лекарство вводят глубоко в мышечные волокна. Клинический спазм выявляется, если после укола человек чувствует себя лучше. В некоторых ситуациях на основе полученных результатов, пациента отправляют консультироваться с другими профильными врачами (онколог, ортопед, вертебролог, гинеколог, уролог).
Методы лечения препаратами
Воспаление грушевидной мышцы требует проведения комплексной терапии. Больным подбираются препараты, которые принимают внутрь и используют наружно. Важно строго придерживаться врачебных рекомендаций и дозировок, поскольку медикаменты провоцируют побочные эффекты. В тяжелых или экстренных ситуациях проводится оперативное вмешательство.
Растирки против воспаления
Для местного применения пациентам в комплексной терапии пораженной грушевидной мышцы назначают обезболивающие и противовоспалительные мази:
| Название | Применение | Противопоказания |
| Нурофен | Препарат наносится на кожу в пораженной области по 50-125 мг 4 раза в сутки. Гель рекомендуется втирать легкими массажными движениями до полного впитывания. Временной минимальный интервал между нанесением лекарства не должен быть меньше 4-х часов. Курс лечения продолжается 2 недели. |
|
| Долобене | Лекарство наносят на пораженную зону по 3 см 3-4 раза в сутки и распределяют легкими массажными движениями. |
|
 Долобене гель
Долобене гель
Преимущество местной терапии заключается в локальном воздействии на область развития воспалительного очага. Активные вещества лекарственных препаратов при этом в минимальных количествах всасываются в кровь.
Компрессы
Воспаления грушевидной мышцы (симптомы и лечение требуют проведения полной диагностики для постановки точного диагноза) в комплексной терапии помогут устранить примочки. Предпочтительно использовать стероидный анестетический медицинский препарат – Димексид.
Компрессы с ним делают 2-3 раза в сутки по 30 минут. Концентрированный раствор разбавляют водой в определенных пропорциях. Смачивают марлю или бинт полученным средством, прикладывают к больному месту в области ягодично-крестцовой зоны.
Для приема внутрь
Медицинские препараты для приема внутрь врач невропатолог подбирает пациентам, руководствуясь результатами комплексного обследования. Учитывая также состояние человека и индивидуальные особенности его организма.
| Группа лекарств | Название | Применение |
| Спазмолитики | Но-Шпа, Папаверин | Лекарства уменьшают спазм и предупреждают повторные приступы болевого синдрома. Таблетки следует принимать внутрь целиком, запивать небольшим количеством жидкости. Взрослая дозировка составляет 0,04-0,08 г 2-3 раза в сутки. В тяжелых или экстренных случаях лекарство вводится внутримышечно или внутривенно. |
| Противовоспалительные нестероидные средства | Диклофенак, Мелоксикам | Препараты купируют воспалительный процесс, предупреждают его распространение на рядом расположенные ткани и уменьшают болезненные ощущения. Лекарство вводится внутримышечно по 75 мг 1-2 раза в сутки. Лечение продолжается 4-5 суток. |
| Обезболивающие препараты | Темпалгин, Баралгин | Таблетки следует принимать внутрь во время еды или после трапезы, запивать небольшим количеством воды. Взрослым пациентам назначают по 1 таблетке 1-3 раза в день. |
| Миорелаксанты | Мидокалм, Баклофен | В сутки взрослым пациентам назначают по 150-450 мг лекарства. Дозировку рекомендуется разделить на 3 приема. Таблетки принимают во время еды. Лекарство в тяжелых ситуациях вводят внутримышечно или внутривенно через капельницу. |
| Глюкокортикостероидные средства | Дипроспан, Эуфиллин | Лекарство вводят внутримышечно по 1-2 мл. |
| Сосудистые препараты | Трентал, Актовегин | Дозировка препарата подбирается индивидуально в каждом отдельном случае. Стандартно взрослым назначают по 2-4 таблетке 2-3 раза в сутки. Лекарство проглатывают целиком, не разжевывают и запивают достаточным количеством воды. Таблетки следует принимать после еды. |
| Витамины группы B | Нейрорубин, Мильгамма | Лекарства принимают перед едой или после употребления пищи. Таблетки проглатывать целиком, запивать небольшим количеством воды. Взрослым назначают по 1-2 таблетке в сутки. Курс лечения продолжается 4 недели. |
| Хондропротекторы | Терафлекс, Артра | Лекарства назначаются в профилактических целях, чтобы предупредить необратимые осложнения в области сустава. Взрослым назначают по 1 капсуле 2 раза в сутки. Курс лечения продолжается минимум 3 недели. |
 Мильгамма
Мильгамма
Правильно подобранное лечение поможет уменьшить спазмы и восстановить нормальный образ жизни человека, также предупредить появление серьезных осложнений. Устранить спастические синдромы, если не помогают лекарства, позволяют медикаментозные блокады.
Лечебная физкультура
Лечебная гимнастика является обязательным и ежедневным методом терапии при поражении грушевидной мышцы. Специально подобранные упражнения помогут расслабить поврежденную мускулатуру и рядом расположенные участки. После выполнения лечебной гимнастики улучшится кровообращение.
Занятия рекомендуется делать под наблюдением квалифицированного специалиста и предпочтительно, придерживаясь определенной последовательности:
- Лечь на спину, ноги согнуть в коленях. Оттолкнуть с максимальными усилиями одно колено другим в сторону.
- Лечь на спину, прижать плечи к полу. Одну ногу выпрямить. Вторую согнуть в области колена. Ладонью со стороны прямой ноги прижать колено к полу. В таком положении оставаться 30 сек, затем вернуться в исходную позицию. Выполнить упражнение с другой ногой.
- Занять горизонтальное положение, лежа на спине. Согнуть обе ноги в области колена и приподнять их. Упражнение поможет растянуть грушевидную мышцу. Больную ногу закинуть на здоровую. Обхватить двумя руками бедренную часть и подтянуть к себе.
- Сесть на стул. Ноги расставить широко, колени соединить. На одну руку опереться со стороны спины. Вторую верхнюю конечность вытянуть вперед. В таком положении необходимо медленно вставать, пока не разомкнуться колени.
Лечебную физкультуру рекомендуется выполнять каждый день по 3 раза. Уже после первого курса занятий пациент почувствует облегчение. Уменьшится жжение, дискомфорт и болевой синдром.
Мануальная терапия
Лечение воспаления при поражении грушевидной мышцы осуществляется комплексными методами, среди которых успешно используется мануальная терапия. Сеансы в обязательном порядке проводит опытный специалист – врач остеопат.
Мануальная терапия помогает уменьшить симптомы патологических процессов, в том числе сильный болевой синдром. Разблокировать защемленный седалищный нерв и восстановить двигательные функции пораженной нижней конечности.
Массаж и самомассаж
На ранних стадиях развития воспалительного процесса в области грушевидной мышцы пациентам рекомендуется посещать массажные процедуры. Сеансы проводятся квалифицированным специалистом. Сначала разминается околопозвоночная область, затем пояснично-крестцовая зона. Захватывается также ягодица с больной стороны и задняя поверхность ноги.
Курс лечения грушевидной мышцы предусматривает проведение 12 массажных процедур. Каждый сеанс длится 15-20 мин. Дальше необходимо сделать перерыв на месяц и продолжить лечение.
Для проведения самомассажа рекомендуется пользоваться специальным аппликатором Кузнецова. Он улучшает кровообращение в пораженной области, быстро устраняет болезненные ощущения и дискомфорт, предупреждает также появление обострений на фоне воспалительного процесса.
Лечебный сеанс самомассажа можно провести с применением теннисного мяча. Подложить его под больную область и кататься на нем, отталкиваясь руками и ступнями. Упражнения совершать без усилий и больших нагрузок, в медленном темпе. Рекомендуется заниматься каждый день по 4 часа. При появлении сильных болезненных ощущений, отказаться от самомассажа и обратиться в больницу к врачу.
Рефлексотерапия
При воспалении грушевидной мышцы пациентам также показано рефлексотерапия. Лечение подбирается в каждом случае индивидуально, с учетом поставленного диагноза, результатов обследования и индивидуальных особенностей организма.
Рефлексотерапия осуществляется следующими методами:
- постановка блокады;
- массаж активных точек на теле пациента;
- прогревание;
- воздействие лазером;
- массаж определенных точек в области ушных раковин.
Специально подобранный метод рефлексотерапии уменьшит болевой синдром, продлит период ремиссии, улучшит функционирование клеток в области повреждения мышцы. Активизирует процесс кровообращения и усилит проводимость нейронов.
Физиопроцедуры
Воспаление грушевидной мышцы (симптомы и лечение поможет определить врач невропатолог после проведения полного обследования) успешно устраняется в комплексе с физиотерапевтическими процедурами. Они помогают уменьшить спазмы мышц и устранить болевой синдром.
Пациентам назначаются следующие физиотерапевтические сеансы:
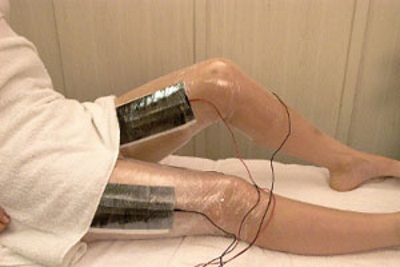
- прогревание пораженной области ультравысокочастотными лучами;
- ультразвуковое воздействие;
- лекарственный электрофорез;
- амплипульс;
- динамические токи;
- фонофорез;
- вакуумный массаж;
- парафиновые аппликации;
- лечение низкочастотными токами;
- лазерное лечение.