Воспаление и покраснение пальцев рук

Кожный покров между пальцами рук является наиболее нежным участком тела человека, раздражение и покраснение может возникать по многим причинам (у взрослых и детей они одинаковы). Некоторые из них проходят самостоятельно (например, нервное перенапряжение), другие требуют серьезного лечения. Существует два способа избавления от данных симптомов: применение препаратов и использование средств народной медицины.
Причины раздражения
Наиболее распространенной причиной покраснения и раздражения кожного покрова между пальцами является длительный контакт с бытовой химией, ухаживающими средствами. Агрессивные компоненты в их составе негативно воздействуют на нежную кожу.
Подобный симптом возникает при наличии индивидуальной непереносимости какого-либо компонента в продукте. После применения очищающих средств рекомендуется тщательно помыть руки с мылом: оставшиеся частицы могут вызвать раздражение, без зуда.
Причины раздражения между пальцами рук у взрослых и детей:
- Генетические нарушения. Сбой метаболизма вызывает шелушение и высушивание покрова кожи, так как нарушает процесс увлажнения клеток.
- Аллергические реакции. Болезнь проявляется покраснением и возникает на лекарства, пищу. Аллергены могут проникать через вдох и попадать в организм.
- Аутоиммунные нарушения. Иммунные клетки начинают бороться с организмом, в результате чего человек чувствует зуд, кожа начинает шелушиться.
- Частые гигиенические процедуры. При использовании мыла, антисептического средства высушивается кожный покров.
- Интенсивное трение. При нервном напряжении человек может не замечать, как механически начинает тереть кожу. В результате образуется покрасневший участок.
- Низкая влажность воздуха. Сухость кожного покрова, вызванная неподходящим температурным режимом, проявляется раздражением без зуда.
Заболевания и симптомы
Кожные проблемы можно узнать визуально по ряду симптомов. Однако, эти проявления схожи между собой. Поэтому диагностика состояния по симптомам затрудняется. Необходимо сразу обращаться к дерматологу при возникновении первых признаков болезни, таких как покраснение и раздражение кожи между пальцами рук.
Контактный дерматит
Причиной является прямой контакт с раздражителем.
.
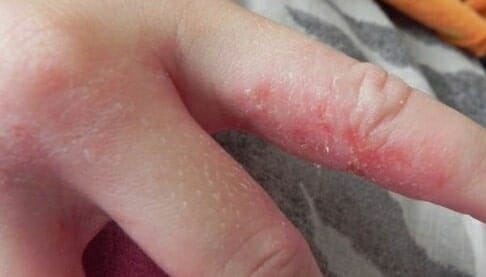
Симптомы:
- пузырьки;
- волдыри;
- гиперемия;
- отечность;
- чешуйки;
- мокнутие.
Чесотка
Причиной становится ношение зараженных вещей, контакт с носителем болезни.
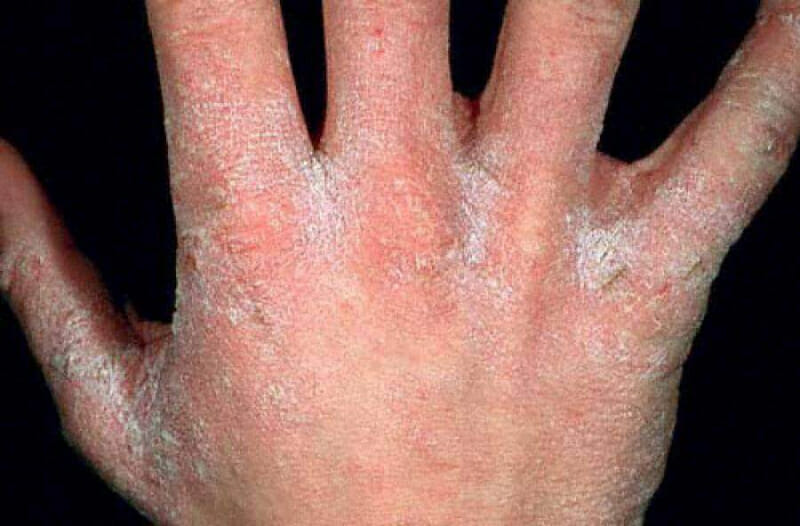
Симптомы:
- зуд, особенно сильно чешется в ночное время;
- серо-белые полоски;
- красная сыпь.
Экзема
Причиной становятся:
- стрессы;
- паразиты;
- заболевания щитовидной железы;
- гастрит;
- заболевания ЖКТ.
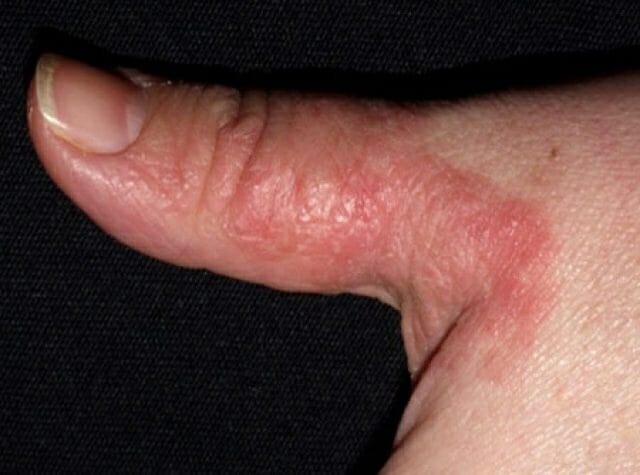
Симптомы:
- покраснение;
- отеки;
- жжение;
- сильный зуд.
Грибок, или микоз
Причиной являются снижение иммунитета, дефицит витаминов, прием антибиотиков.
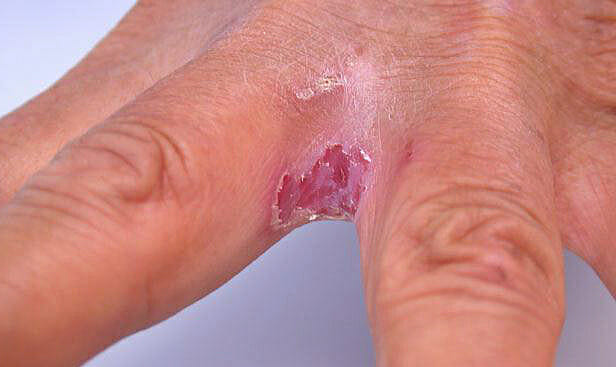
Симптомы:
- трещины;
- красная рана до крови;
- шелушение.
Потница
Причиной являются сильные физические нагрузки, болезни сердца и сосудов, эндокринные нарушения.
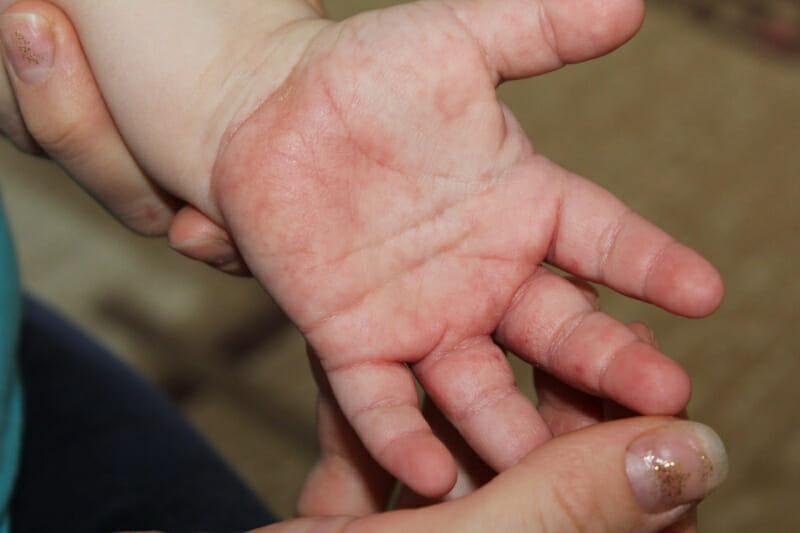
Симптомы:
- высыпания в виде мелких пузырьков;
- шелушение;
- сухость.
Крапивница
Заболевание возникает вследствие аллергической реакции (пищевой, аутоиммунной, лекарственной).

Симптомы:
- волдыри красного цвета;
- покраснение, которое выступает над кожей (рубцов не остается).
Псориаз
Причинами становятся психоэмоциональные нагрузки, резкая смена климата, неправильное питание, интоксикация.
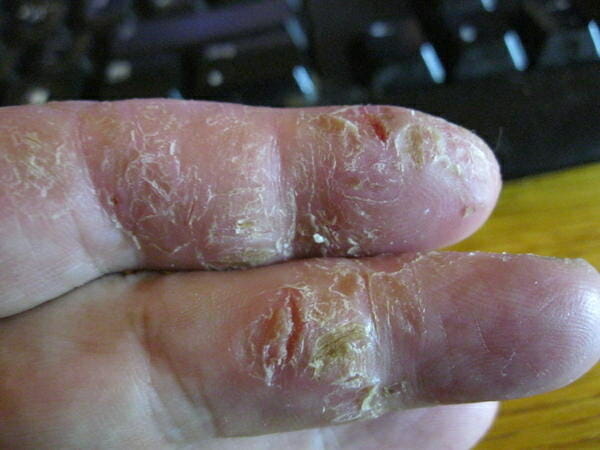
Симптомы:
- покраснение;
- утолщение эпидермиса;
- шелушение и отслоение (слезает кожа — на фото);
- отек.
Лечение
Для избавления от болезни требуется применение аптечных средств. Для устранения дискомфорта у детей необходимы препараты, которые не противопоказаны в конкретном возрасте. Необходимо обязательно читать инструкции к применению медикаментов и согласовывать их прием с врачом, чтобы не навредить ребенку.
Лечение кожных заболеваний проводится следующим образом:
| Заболевание | Лечение для взрослых | Лечение для детей |
| Контактный дерматит | Гормональные мази (Фуцикорт, Адвантан, Локоид) | Противоаллергенные средства (Фенистил — от 1 месяца, Зиртек капли — с 6 месяцев, Тавегил — с года) |
| Чесотка | Мази с противовоспалительным и обеззараживающим эффектами (мазь Вилькинсона). | Средства местного действия (бензилбензоат — от 3 лет, перметрин — от года, Спрегаль — для грудничков) |
| Экзема | Антигистаминные препараты (Зиртек, Супрастин и Тавегил) | Антигистаминные препараты (Супрастин — от года, Фенкарол — с 2 лет, Сандостен — от года) |
| Грибок | Гормональные мази и кремы (миконазол, клотримазол, кетоконазол) | Антисептические средства (Ламизил — от 12 лет, Кандид — для грудничков, Микозан — от 4 лет) |
| Потница | Антибактериальные средства (тетрациклиновая мазь, Банеоцин, Левомеколь) | Противовоспалительные мази и кремы (цинковая мазь — для грудничков, Бепантен и Деситин — с рождения) |
| Крапивница | Растворы для компресса (салициловая кислота, димедрол, ментол) | Сорбенты (Смекта и Энтеросгель — для грудничков, Лактофильтрум — от 3 лет) |
| Псориаз | Средства на основе солидола (Магнипсор, Карталин, Солипсор) | Глюкокортикоидные мази 0. 5% (преднизолон — от года, Флуцинар — от 2 лет, Лоринден — от 10 лет) |
Для лечения патологий врач может назначить препараты из других групп (например, для избавления от потницы также используются антигистаминные средства). Способ применения и дозировки медикаментов указаны в инструкции к каждому из них.
Если покраснение вызвано не заболеваниями, то помогут общие рекомендации по лечению. С их помощью можно устранить симптом (зуд, покраснение), но нельзя избавиться от причины дискомфорта. С этой целью также используют препараты и народные средства.
Лекарственные препараты
Чтобы вылечить воспалительные процессы на коже, необходимо обратиться к дерматологу. В большинстве случаев врач назначает антигистаминные (противоаллергенные) препараты. Они выпускаются в форме:
- мазей (Протопик, мазь Винкильсона);
- кремов (Гистан, Момедерм);
- таблеток (Кларитин, Цетрин);
- капель (Зодак, Супрастинекс).
Используют также гормональные (Синафлан, Элоком) и негормональные средства (Фенистил, Ла-Кри).
Витамины
Убрать раздражение на коже, вызванное нехваткой питательных веществ и сниженным иммунитетом, можно, принимая специальные комплексы. Необходимы следующие витамины:
- А, Е, С (ретинол, токоферол и аскорбиновая кислота) — повышают иммунитет;
- группы В — участвуют в процессах кроветворения;
- F (незаменимые жирные кислоты) — заживляют раны, устраняют воспаления.
К витаминным комплексам для взрослых, содержащим перечисленные вещества, относят:
- Алфавит;
- Витрум бьюти;
- Компливит;
- Иммунал;
- Центрум.
Для детей подойдут следующие средства, содержащие витамины:
- Пиковит (от года);
- Витрум Бэби (от 2 лет);
- Алфавит Детский сад (от 3 лет);
- Компливит Офтальмо (от 3 лет);
- Солгар Омега-3 (от 7 лет).
Народные средства
Лечить дискомфорт между пальцами можно с помощью настойки валерианы и пустырника. Они обладают антигистаминным эффектом. Чтобы приготовить стандартный лосьон из настойки пустырника для обработки зудящей области, необходимо понизить содержание спирта до 40%, разбавив водой.
Настойку валерианы следует разбавить половиной стакана воды и выпить за полчаса до приема пищи (количество капель — от 15 до 30). Препарат успокоит нервную систему и устранит проявления аллергии.
Полезно держать руки в травяных ванночках. Для их приготовления и применения необходимо:
- Смешать по 1 ст. л. коры дуба, череды, ромашки, залить 600 мл воды.
- Настоять полчаса.
- Окунуть в жидкость руку, между пальцами которой появилось покраснение.
Эти отвары окажут обеззараживающий, успокаивающий и противовоспалительный эффект.
Уменьшить раздражение, смягчить кожный покров можно с помощью домашних мазей. Ингредиенты и процесс приготовления эффективных средств:
| Вид мази | Ингредиенты | Способ приготовления | Применение |
| Масляно-восковая |
|
| Использовать дважды в день |
| Оливково-овсяная |
|
| Наносить на 20 минут толстым слоем |
| Комбинированная |
|
| Наносить на хлопчатобумажную ткань, фиксировать бинтом на пораженном участке. Делать компресс на ночь, утром менять его |
Перед использованием народных средств следует проконсультироваться с врачом, который назначит безопасный курс лечения. В противном случае состояние может усугубиться и симптомы аллергии, раздражение, зуд, покраснение станут более выраженными.
Запрещено использовать средства при наличии индивидуальной непереносимости компонентов, указанных в рецепте.
Профилактика
Предотвратить появление нового раздражения можно с помощью соблюдения правил питания и ухода. Рекомендации для защиты кожи от повреждений:
- Мыть руки не слишком горячей или холодной водой.
- Надевать зимой перчатки.
- Мыть руки с помощью детского мыла.
- Мазать их летом защитным кремом.
- Использовать кремы, питающие кожу, каждый день.
- Проводить пилинг 2 раза в неделю, чтобы удалить остатки омертвевших клеток.
На защитные функции кожи влияет питание. Стоит ограничить употребление следующих продуктов:
- сахара;
- молока;
- фастфуда;
- жареной пищи;
- консервации;
- шоколада (молочного).
Почти каждый человек в жизни сталкивается с воспалительным процессом на руке. Наиболее распространенное явление – это воспаление на пальце руки. Ввиду своей подвижности фаланги пальцев считаются самой уязвимой частью кисти. Почему воспаляются пальцы на ногах читайте в этой статье.
Воспаление пальца на руке
Воспаление пальца руки вызывается множеством причин. Основными заболеваниями, сопровождающимися таким симптомом, считаются следующие:
- панариций;
- артрит;
- подагра;
- ревматоидный артрит.
Заболевание фалангов пальцев возникает в результате асептического поражения суставов или гнойного процесса.
Панариций
Самым распространенным заболеванием воспалительного характера на руке является панариций. Он появляется на одном пальце. Причинами возникновения процесса становятся мелкие травмы: царапины, занозы, заусеницы, ранки. Воспаляться палец может вследствие инфицирования гноеродными микробами.
В зависимости от места возникновения виды панариция бывают такими:
- подкожный;
- кожный;
- суставной;
- костно-суставной;
- костный;
- сухожильный.
Подкожный панариций возникает на тыле пальца при попадании под кожу патогенных микроорганизмов.
Кожный панариций наблюдается на ладонной поверхности пальцев. Гнойный очаг располагается под кожей и долго не может прорваться через плотный покров. Гной может проникать вглубь мягких тканей.
Суставной панариций развивается при травматическом поражении межфалангового сустава. Для него характерно нарушение движения в больном пальце, веретенообразное расширение суставной области.
Костно-суставной панариций начинается после перехода гнойного поражения из сустава в кость. При этом сухожилия в процесс не вовлекаются.
Костный панариций появляется после внедрения бактериального агента непосредственно в кость. Чаще всего наблюдается он при открытых переломах и обширных ранениях.
Самым тяжелым видом панариция считается сухожильный. При нем наблюдается поражение сухожилий мышц. Функция кисти нарушается на длительное время.
Симптомами, общими для всех видов панарициев, являются такие проявления:
- боль в месте поражения от незначительной до очень сильной;
- чувство пульсации и подергивания в пальце;
- опухание места поражения;
- покраснение больного пальца;
- озноб;
- головная боль;
- недомогание;
- общая слабость.
Лечение заключается в санации места поражения. Подкожный и кожный панариций можно лечить консервативно с помощью противовоспалительных средств (мазь Вишневского, бетадин, йодоксид) и антибактериальных средств (цефтриаксон).
Глубоким поражением считается сухожильный, суставной и костный панариций. Они лечатся только хирургическим путем. Для этого под местным обезболиванием производится разрез мягких тканей и удаление гнойного очага. После применяется антибактериальная терапия (эритромицин, цефтриаксон, метрогил) и противовоспалительное лечение (диклофенак, кеторол).
Артрит
Под диагнозом “артрит” понимают любое воспаление суставов. Травматическое повреждение пальцев приводит к асептическому воспалению суставов. При повышенной двигательной активности количество суставной жидкости (синовии) уменьшается, хрящи трутся друг о друга. Кроме того, объем синовии снижается с возрастом. Наступают дегенеративные изменения сустава. Это является фактором, провоцирующим неспецифическое воспаление.
Снижение иммунитета способствует поражению суставных хрящей стрептококками. Болезнь может стать осложнением после перенесенной ангины. Развивается специфическое воспаление.
Артрит может затрагивать как один, так и несколько пальцев на руках. Если в воспалительный процесс вовлечен один палец, заболевание носит название моноартрит. При поражении нескольких пальцев болезнь называется полиартритом.
Симптомы болезни таковы:
- покраснение кожи над больным суставом;
- отек;
- припухлость пальца на ощупь;
- боль, усиливающаяся при движении;
- ломота при совершении действий;
- повышение температуры в области мелких суставов;
- слабость в руках;
- ограничение подвижности пальцев;
- скрип при движении.
Артрит, вызванный бактериальной флорой, нужно начинать лечить антибактериальными препаратами (азитромицин, амоксиклав).
Снимать воспалительную реакцию следует противовоспалительными мазями и гелями: диклофенак, индометацин. Для восстановления подвижности сустава нужны хондропротекторы: хондроксид, артрон. Сосудорасширяющие препараты (пентоксифиллин, актовегин) улучшают кровообращение и стимулируют обменные процессы. Это приводит к усилению питания хряща, что способствует его восстановлению.
Вторым этапом лечения является реабилитация:
- физиотерапия;
- массаж;
- ЛФК.
Процедуры направлены на закрепление результата, восстановление суставных поверхностей и подвижности сустава.
Подагра
Подагра – это патология обмена веществ, характеризующаяся отложением калиевых солей в суставах пальцев рук и ног. Лабораторным признаком заболевания служит повышение количества мочевой кислоты в крови. Причиной появления недуга становятся гастрономические излишества:
- употребление алкоголя;
- пища, богатая пуринами (мясо, красная икра, жирная рыба).
Симптомами подагры являются такие проявления:
- покраснение сустава;
- опухание;
- резкие боли;
- образование тофусов (наростов на пальце).
Зачастую поражается один сустав, но может воспалиться и несколько пальцев руки. Это отягощает течение процесса, усиливает болевые ощущения.
В первую очередь лечение подагры состоит в диете. Необходимо ограничить поступление в организм запрещенных продуктов и алкоголя, отказаться от курения. Эти мероприятия приведут к снижению уровня мочевой кислоты в крови.
Купировать болевой синдром необходимо с помощью противовоспалительных средств: напроксен, бутадион. Снять отек и улучшить питание в тканях помогут противоотечные препараты (L-лизин). Хороший эффект оказывают средства для улучшения кровообращения (пентоксифиллин).
После купирования болевого приступа нужно строго придерживаться диеты. При несоблюдении рациона возможны частые рецидивы заболевания.
Ревматоидный артрит
Одной из разновидностей заболевания соединительной ткани является ревматоидный артрит. К болезни имеется генетическая предрасположенность. Чаще страдают женщины. В большинстве случаев в процесс вовлекаются суставы пальцев рук. Воспаление носит множественный характер.
Причинами заболевания служат такие состояния:
- нарушение работы иммунной системы;
- неспецифическая инфекция;
- живущие на коже бактерии;
- некоторые вирусы.
При ревматоидном артрите отмечаются следующие симптомы:
- отек сустава;
- боль;
- деформация фаланги.
Лечение процесса сводится к стабилизации работы иммунной системы и прекращению выработки антител к собственным тканям. Для этого применяются цитостатики (метотрексат) и глюкокортикоиды (дексаметазон). Посредством противовоспалительных препаратов снимается болевой синдром.
Реабилитационная терапия ревматоидного артрита заключается в проведении ЛФК, массажа, грязелечения.
Заключение
Основной профилактикой воспалительного процесса на руке считается своевременное лечение заболеваний с появлением первых клинических признаков. Ведь такие болезни склонны к переходу в хроническую форму. Частые обострения влекут за собой нарушение функций кисти, что может привести к инвалидности.
- Рожистое воспаление
- Гнойное воспаление
- Воспаление сустава
- Воспаление у ногтя
- Воспаление сухожилия
Когда один из пальцев кисти подвергается воспалительному процессу, человек теряет полноценную работоспособность. Несмотря на малый размер, боль в области среднего, указательного или безымянного пальца способна доставить человеку массу дискомфорта.

Признаки воспалительного поражения пальца на руке, чаще всего, наблюдаются вокруг межфаланговых суставов, что указывает на развитие одного из заболеваний опорно-двигательного аппарата:
- Один из вариантов панариция;
- Подагра;
- Рожистое воспаление;
- Ранее перенесенное травмы;
- Одна из форм артрита, включая ревматоидный.
Может развиваться гнойный или асептический воспалительный процесс, так называемый является панариций. Спровоцировать это заболевание может нарушение целостности кожных покровов (раны, царапины, уколы, укусы), заусенцы и занозы. Ключевым фактором возникновения является проникновение болезнетворных микроорганизмов под кожу. В зависимости от места локализации патологических изменений, существуют такие варианты панариция:
- Суставной;
- Подкожный;
- Внутрикожный;
- Сухожильный;
- Костный;
- Костно-суставной.

Подкожная разновидность, чаще всего, формируется на тыльной части пальца. Для заболевания характерно расположение в области ладонной поверхности пальца руки. Если человек ранее повредил всю кисть или определенный палец, то у него может развиться суставной панариций, вовлекающий в процесс один из межфаланговых суставов. Наиболее тяжелым видом этого заболевания является сухожильный панариций, для которого характерна потеря функции кисти на длительный период времени.
Рожистое воспаление
Повышенное внимание необходимо уделить рожистому воспалению кожи рук, так как это заболевание встречается довольно часто и развивается вследствие поражения мягких тканей стрептококковой инфекцией.

При рожистом воспалении в патологический процесс вовлекаются все слои кожи пальца и между пальцами. Несмотря на то, что первопричиной этого состояния являются патогенные микроорганизмы стрептококковой природы, болезнь протекает без гноя. Еще одной характерной особенностью является быстрое прогрессирование, в результате которого инфекционные агенты проникают не только в кожу, но и в глубоко расположенные ткани, вплоть до надкостницы. О развитии рожистого воспалительного процесса в области пальца руки, говорят такие симптомы:
- Локальное покраснение кожных покровов, включая зону вокруг ногтевой кутикулы;
- Чувство озноба и ломоты в теле;
- Повышение температуры тела;
- Повышенная утомляемость и слабость;
- В пораженном участке фаланги возникает чувство распирания, жжение и признаки шелушения поверхностного слоя кожи.

Рожистое воспаление пальца руки и близлежащих участков, нередко воспринимают как проявление кожного дерматита. Именно поэтому многие люди приходят на консультацию к врачу с запущенной формой инфекционно -воспалительного процесса.
Гнойное воспаление
Острый воспалительный процесс, который сопровождается накоплением гнойного содержимого, именуется панарицием. Это патологическое состояние чаще затрагивает пальцы рук, и распространяется не только по всей толщине кожных покровов, но и затрагивает другие тканевые элементы. Говорить о развитии панариция можно лишь в том случае, если гнойно-воспалительные изменения локализуются на ладонной части.
Риск возникновения панариция в области пальцев рук возрастает у людей, страдающих авитаминозом, сахарным диабетом, иммунодефицитом, заболеваниями сердечно-сосудистой системы.
Наибольшую роль в развитии гнойно-воспалительного процесса играют стафилококки, синегнойная палочка и стрептококки. Проникновение инфекционных агентов осуществляется через мелкие колотые раны, порезы, мелкие укусы, кожные трещины и ссадины. Процесс жизнедеятельности и размножения болезнетворных микроорганизмов сопровождается накоплением гнойного содержимого, которое при отсутствии выхода наружу, распространяется вглубь тканей, затрагивая связки, мышцы, сухожилия, а также область косточек межфаланговых суставов.
В зависимости от тяжести гнойно-воспалительного процесса, для лечения пальцевого панариция используются консервативные методики, которые включают медикаментозную терапию и аппаратное физиолечение. Если консервативные мероприятия не помогают, используется оперативное вмешательство с целью вскрытия панариция. Перед вскрытием гнойно-воспалительного очага, пациенту вводят местноанестезирующие вещества по ходу ветвей нерва, который иннервирует данную область. После этого, хирург рассекает кожные покровы над гнойным очагом, удаляет некротизированные участки и гнойные элементы, дренирует раневую область, промывают её антисептическими растворами, и вводит лекарственные препараты.
При своевременном лечении, функциональное состояние и внешний вид пальца полностью восстанавливается. С целью подавления жизнедеятельности гноеродных микроорганизмов, антибиотик при панариции выбирают широкого спектра действия, который сможет охватить максимальное количество бактерий.
Консервативная терапия гнойно-воспалительного процесса в области пальца руки, включает такие пункты:
- Антибактериальные препараты широкого спектра действия, используемые для приема внутрь, а также внутримышечного и внутривенного инъекционного введения (Тетрациклин, Стрептомицин, Макропен, Ципрофлоксацин, Моксифлоксацин, Амоксициллин, Ампициллин);
- Ихтиоловая мазь 10% , которая используется для постановки аппликаций на область гнойно-воспалительного очага;
- Ванночки с раствором поваренной или морской соли. Раствор для лечебных ванночек готовится из расчета 1 столовая ложка соли на 200 мл кипяченой воды комнатной температуры;
- Нестероидные противовоспалительные препараты для внутреннего и местного применения (Ибупрофен, Нимесил, Диклофенак, Аэртал);
- УВЧ. Эта физиотерапевтическая методика назначается только при условии, что у пациента отсутствуют клинические проявления острой воспалительной реакции и общей интоксикации организма.
Кроме способов консервативного лечения пальцевого панариция, на воспалительный очаг накладывают грелку со льдом, которую удерживают в течение получаса.
Воспаление сустава
При развитии такого хронического заболевания, как артрит, в патологический процесс вовлекаются межфаланговые суставы. Признаки воспалительного процесса особенно заметны в области указательного и среднего пальца руки. По мере прогрессирования воспалительно-деструктивных изменений, процесс распространяется на мелкие сочленения безымянного и большого пальца руки. В практической медицине существует такие варианты артрита пальцев рук:
- Псориатический. Это состояние возникает у людей, страдающих кожной формой псориаза. Причина его возникновения остаётся неизвестной;
- Ревматоидный. Эта форма артрита относится к системным заболеваниям соединительной ткани. В момент так называемого дебюта, ревматоидный артрит поражает межфаланговые суставы среднего пальца руки или указательного пальца руки, одновременно развиваясь на правой и левой кисти;
- Подагрический артрит, возникающий в результате нарушения обмена пуриновых оснований в организме. Основной причиной развития подагрического артрита является накопление кристаллов мочевой кислоты в мелких суставах.

Кроме перечисленных форм артрита, существуют такие причины воспалительного процесса в области межфаланговых суставов:
- Остеомиелит;
- Бурсит;
- Артроз.
Существует также перечень факторов, которые при воздействии на организм человека, способны вызывать острый или хронический воспалительный процесс в межфаланговых сочленениях. К таким факторам относят:
- Длительное воздействие низкой температуры на кисти рук;
- Ранее перенесенные инфекционные заболевания;
- Наследственная предрасположенность к развитию аутоиммунных заболеваний;
- Чрезмерные физические нагрузки на кисти рук и ношение тяжестей;
- Недостаточное поступление кальция и витамина D с пищей.
С основными группами лекарственных средств и их наименованиями, можно ознакомиться в таблице.
| Группы лекарственных медикаментов | Наименования |
| Нестероидные противовоспалительные средства для наружного и внутреннего применения | Диклофенак (таблетки и гель), Ибупрофен (таблетки и мазь), Найз, Кетопрофен, Мелоксикам, Пироксикам, Вольтарен |
| Глюкокортикостероиды | Гидрокортизон, Преднизолон, Дипроспан |
| Цитостатики | Имуран, Пеницилламин, Метотрексат |
| Хондропротекторы | Хондроитина сульфат, Терафлекс, Алфлутоп, Артра, Дона |
Практиковать народное лечение в домашних условиях можно только после установления первопричины воспалительного процесса. Для этого следует обратиться к врачу и пройти такие диагностические мероприятия, как рентгенологическое исследование кисти, общий анализ крови, а также исследование крови на ревматоидный фактор.
Если человеку была назначена мазь от воспаления, которая содержит глюкокортикостероидный компонент, то наносить это средство на поврежденные суставы следует не более 4 дней подряд, так как при длительном использовании, глюкокортикостероиды вызывают атрофические изменения в кожных покровах.
Вне фазы обострения воспалительного процесса, пациентам назначают такие физиотерапевтические процедуры, как магнитотерапия, УВЧ, а также электрофорез с использованием лекарственных медикаментов. Но когда острая боль застала человека врасплох, справится с ней помогут ранее упомянутые нестероидные противовоспалительные медикаменты в форме таблеток, капсул, гелей и мазей.

Эффективным обезболивающим действием обладает Индометацин, который одинаково эффективен в форме мази и таблеток. Единственным недостатком этого средства является гастротоксичность. Альтернативой Индометацина выступает Диклофенак или Ибупрофен, которые можно приобрести в аптеке в форме гелей и мазей для наружного применения. Если нестероидные противовоспалительные препараты не улучшили состояние, человеку рекомендовано обратится в больницу для выполнения новокаиновой блокады.
Воспаление у ногтя
При околоногтевом панариции, человек испытывает мучительную боль, которая нарушает сон и препятствует занятию обыденными делами. Воспалительный процесс в мягких тканях около ногтя, возникает по ряду таких причин:
- Вросший ноготь;
- Сахарный диабет;
- Несоблюдение санитарных норм при выполнении маникюра;
- Нарушение кровообращения в кистях рук;
- Ногтевой грибок (онихомикоз);
- Нарушение целостности кожных покровов (порезы, ссадины, уколы).

К основным симптомам околоногтевого панариция, относят:
- Покраснение и отечность кожных покровов в околоногтевой области;
- Интенсивная боль, которая усиливается при движении пальцем и в ночное время суток. Для околоногтевого панариция характерна пульсирующая или дергающая боль;
- В процессе распространения гнойного содержимого вглубь дермы, вокруг ногтя образуется характерная бледная полоса;
- В области гнойно-воспалительного очага ощущается уплотнение и локальное повышение температуры;
- По мере вовлечения в процесс подкожной жировой клетчатки, повышается температура тела и симптомы недомогания.
Для консервативного лечения околоногтевого панариция используются теплые ванночки с раствором перманганата калия (марганца), а также аппликации с Левомеколем, мазью Вишневского или Диоксидиновой мазью.
Воспаление сухожилия
Воспаление может распространяться на сухожильные структуры. Это гнойно-воспалительное заболевания чаще возникает у людей трудоспособного возраста, от 20 до 50 лет. В 70% случаев, травматические повреждения, которые спровоцировали панариций, были получены в рабочих условиях. В хирургической практике чаще регистрируются случаи, когда поражаются сухожилия большого и указательного пальцев рук.

Кроме таких общих симптомов, для сухожильной формы заболевания характерна контрактура Дюпюитрена. При этом состоянии наблюдается формирование узлов сухожилия, которые со временем приводят к частичному или полному прижатию повреждённого пальца к ладони. Если говорить о том, как вылечить сухожильный панариций, то врачебная тактика будет напрямую зависеть от степени тяжести и распространенности гнойно-воспалительного процесса.
Консервативное лечение воспалительного поражения сухожилия включает компрессы и примочки с Димексидом, аппликации с ихтиоловой мазью и Левомеколем, иммобилизацию поврежденной конечности при помощи эластичного бинта, антибактериальные препараты широкого спектра действия (Ампициллин, Амоксициллин, Стрептомицин, Меропенем, Ципрофлоксацин, Левофлоксацин), нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Нимесулид).

Если консервативная терапия оказалась неэффективной, то человеку рекомендовано оперативное вмешательство с целью удаления гнойного экссудата, санации синовиального влагалища и введения антибиотиков. После хирургического лечения предстоит пройти реабилитационный этап, который включает лечебную гимнастику и физиотерапию.
Независимо от причины возникновения, это состояние не должно оставаться без внимания. Если процесс имеет инфекци
