Воспаление канала шейки матки фото
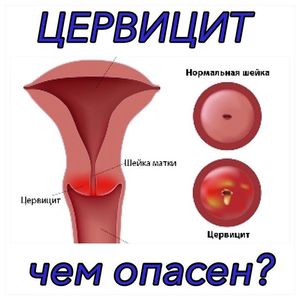

Цервицитом называется воспалительный процесс в шейке матки. Он чаще расположен во влагалищном сегменте в области шеечного канала. Цервицит также называют эндоцервицитом, подразумевая воспаление во внутренней оболочке цервикального канала. Заболевание требует обязательного лечения, так как опасно распространением патологии на верхние отделы полового аппарата, в частности, матку. Особенно это касается инфекционного цервицита, который встречается у многих женщин.
А теперь остановимся на этом подробнее.
Что такое «цервицит»?
Воспалительный процесс в шейке матки, который может появиться у женщин любого возраста и иметь инфекционную и неинфекционную этиологию. Чаще воспаление возникает после инфицирования, а не наоборот.
Цервицит редко бывает самостоятельным заболеванием. Как правило, его сопровождает кольпит, уретрит, эндометрит или другие патологии мочеполовой сферы женщины.
Заболевание характеризуется определенными симптомами, которые при отсутствии точной диагностики можно спутать с другими похожими патологиями. Спектр инфекций которые могут провоцировать воспаление цервикального канала, достаточно широк. Неспецифические возбудители обычно попадают с током крови из других очагов воспаления, специфические – половым путем. Кроме этого, нарушения слизистой могут быть вызваны паразитарной инфекцией и различными травмами.
Шейка матки является важным барьером, который препятствует проникновению инфекции в детородные органы. При действии неблагоприятных факторов, в том числе инфекции, защитные свойства шейки матки снижаются, что приводит к развитию воспалительного процесса и опасности для других органов (матки, фаллопиевых труб, яичников).
Несвоевременное или неправильное лечение может привести к хронизации процесса и в дальнейшем к развитию эрозии или гипертрофии.
Основная категория пациентов – женщины репродуктивного возраста. При регулярном посещении гинеколога, патологию легко заметить и устранить на начальной стадии. К сожалению, многие обнаруживают ее, когда последствия уже произошли (невынашивание беременности, эрозия, полипы половых путей).
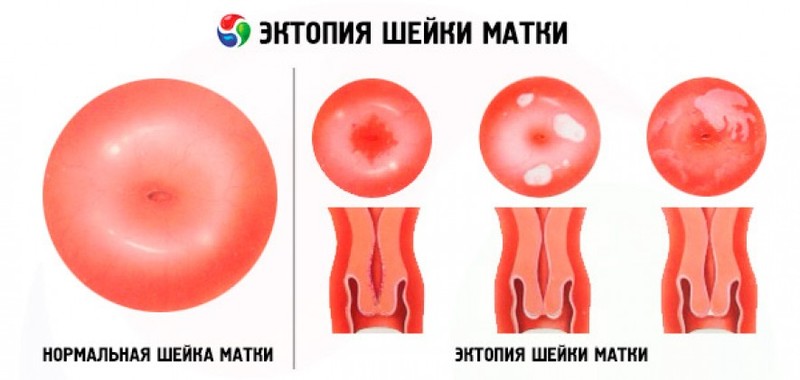
Как выглядит цервицит с фото
Внешне цервицит выглядит как покраснение. Примеры приведены на картинках ниже:


При хроническом течении признаки воспаления (отек, гиперемия) выражены слабее, однако может быть поражена более обширная область.
Различают такие типы цервицита:
- острый (активное развитие воспалительного процесса, который появился недавно);
- хронический (вялое течение давней патологии);
- гнойный (воспалительный процесс сопровождается образованием гноя);
- вирусный (заболевание вызвано вирусной инфекцией);
- бактериальный (причиной воспаления стала бактериальная флора);
- кандидозный (цервицит вызвали грибки);
- неспецифический (причиной стала естественная условно-патогенная флора половых путей);
- атрофический (у женщины наблюдается истончение тканей и ухудшение их питания);
- очаговый (поражены только отдельные участки шейки).
Первые признаки цервицита
При остром цервиците признаки заболевания заметны сразу. У женщины появляются обильные выделения слизисто-гнойного характера и боль внизу живота. При гинекологическом осмотре хорошо заметен отек и гиперемия цервикального канала, выпячивание слизистой, нарушение ее структуры (кровоизлияния). Дискомфортные ощущения и обильность выделений заставляет женщину обратиться к врачу.
Хронический цервицит протекает в стертой форме и чаще обнаруживается случайно при плановом осмотре.
Симптомы цервицита
Шейка матки имеет слизистый и эпителиальный слой. Некоторые возбудители проявляют тропность к определенному виду ткани, например, трихомонады и хламидии преимущественно поражают эпителий. При такой этиологии заболевание может долго оставаться незамеченным. Если же воспаление затрагивает слизистый слой, пациентка сразу замечает интенсивные выделения.
Цвет выделений зависит от характера патогенной флоры. Они могут быть от бело-желтого до серо-зеленого оттенка, а также иметь примеси крови. Консистенция секрета также меняется от жидкой до густой. Самостоятельно определить, из какого отдела шейки идут выделения, а также какой микроб их спровоцировал, женщина не может. Гинекологический осмотр и анализы являются обязательными.
При длительном течении цервицита к нему присоединяется кольпит и воспаление мочевыводящих путей. Это вызывает дополнительные симптомы и дискомфорт у женщины.
Симптомы, которые могут появляться при цервиците:
- обильные выделения;
- боли внизу живота;
- частые позывы к мочеиспусканию;
- дискомфорт при половом контакте;
- кровянистые выделения после секса.
При гинекологическом осмотре врач замечает следующие изменения:
- отек и гиперемия шейки матки;
- мелкие кровоизлияния;
- рыхлая структура ткани;
- наличие кондилом, изъязвлений, эрозии, изменения цвета некоторых участков;
- вовлечение в воспалительный процесс влагалища.
Причины и профилактика цервицита
К воспалению шейки матки могут привести следующие факторы:
- Венерические заболевания (хламидиоз, гонорея, трихомониаз). Передаются половым путем, поражают соседние области (уретру, влагалище).
- Вирус папилломы и генитальный герпес.
- Аллергическая реакция на латекс или компоненты смазок.
- Активизация условно-патогенной флоры после действия неблагоприятных факторов (стресс, переохлаждение, грубый секс, частые спринцевания).
- Несоблюдение гигиены, в частности, долгое использование тампонов во время менструации.
- Нарушения гормонального фона женщины.
- Травмы шейки матки при диагностических манипуляциях, родах или абортах.
- Раннее начало половой жизни или частая смена партнера.
Преобладающее большинство цервицитов вызвано инфекциями, передающимися половым путем. Чтобы предотвратить заражение, рекомендуется пользоваться барьерными методами контрацепции или иметь одного полового партнера, с которым женщина предварительно прошла все необходимые обследования.
При случайном незащищенном контакте можно предотвратить инфицирование с помощью специальных препаратов. Обязательное условие – начало профилактических мероприятий в течение 1-2 суток после контакта. Посоветовать лекарство может врач или провизор в аптеке. Одно из таких средств – Мирамистин.
Избежать цервицита однозначно поможет соблюдение правил личной гигиены. Благодаря этому будут поддерживаться защитные свойства вагинальной слизи на высоком уровне. Очень важны периодические осмотры у гинеколога, которые помогут своевременно выявить начало патологии и сразу начать лечение.
Также нужно до конца долечивать другие заболевания женской половой сферы, например, молочницу, которая беспокоит многих пациенток.
Диагностика
Цервицит сопровождается определенными симптомами однако похожие проявления наблюдаются и при других заболеваниях, поэтому специфических признаков нет. Повышенное количество выделений и боль характерно для большинства воспалительных процессов в женских половых органах. Самостоятельно женщина не сможет определить расположение очага воспаления и возбудителя, который привел к инфекционному процессу.
Главная цель диагностики – определить тип инфекции, которая активизировалась на шейке матки. Это поможет начать правильное лечение и не допустить перехода проблемы в хроническую форму. Важным также является изучение анамнеза пациентки и характера выделений – эти данные помогут понять причину цервицита.
Диагностика включает следующие мероприятия:
- Осмотр с помощью гинекологического зеркала. Доктор видит область воспаления, оценивает состояние тканей шейки матки (наличие отека, рыхлости, эрозии, неоднородности цвета), обращает внимание на слизистую влагалища.
- Кольпоскопическое исследование. Позволяет детально увидеть состояние шейки матки и патологические изменения в эпителии благодаря многократному увеличению.
- Лабораторные методы. Перед началом лечения нужно дождаться результатов микроскопии мазка, бакпосева микрофлоры и определения чувствительности к антибиотикам.
- Полимеразная цепная реакция. С помощью такого исследования можно выявить некоторых возбудителей, которые не обнаружатся в бакпосеве (папилломавирус, хламидиоз, гонорея).
Острый воспалительный процесс обычно сопровождается повышением количества лейкоцитов и лимфоцитов. На увеличенном изображении кольпоскопа заметны изменения в структуре эпителия. При хроническом течении могут обнаруживаться клетки различной величины или явление лизиса.
Цервицит – не только воспалительное, но и инфекционное заболевание. Схема лечения обязательно включает антимикробные препараты, которые подбираются по результатам бакпосева. Самолечение недопустимо, так как неподходящий препарат провоцирует устойчивость патогена или, как минимум, не остановит развитие патологии.
Осложнения
Цервицит не вызывает критических или угрожающих жизни симптомов. Очень часто женщины оставляют эту проблему без внимания и откладывают визит к врачу. При длительном течении воспаление шейки матки приводит к нарушению структуры эпителия и потере его защитных свойств. Изменение целостности ткани, кровоподтеки, ухудшение микроциркуляции и метаболизма в проблемной области со временем провоцирует деструктивные изменения или эрозию.
При длительном воспалении у многих женщин наблюдается бесплодие или срывы беременности на ранних сроках. Опасно также и распространение инфекции дальше по половым путям. При отсутствии правильного лечения микроб попадет в матку, фаллопиевы трубы, яичники и вызовет более серьезные заболевания.
Лечение цервицита
Лечение будет эффективным только при устранении основной причины заболевания. Для этого важно определить патогенную микрофлору, которая присутствует в цервикальном канале и влагалище, а также выявить провоцирующие факторы, которые могут вызвать рецидив (большое количество половых партнеров, стресс, снижение иммунитета и другие).
Лечение цервицита состоит из комплексной схемы, которая может включать:
- Антимикробные препараты – антибиотики, противовирусные или фунгицидные средства, в зависимости от выделенной патогенной флоры. При хроническом цервиците курс лечения будет более длительным. В зависимости от площади поражения и первопричины заболевания, эти лекарства могут назначаться в форме вагинальных вечей или пероральных таблеток. Важно не прерывать курс лечения, так как потом его придется повторять заново.
- Гормональные средства – назначаются, когда причиной цервицита стал гормональный дисбаланс. Гинеколог может назначить такие средства как местно, так и для системного применения, например, оральные контрацептивы.
- Иммуностимуляторы. Используются при вирусной этиологии цервицита, а также при сниженном иммунитете женщины как дополнительная линия терапии.
- Местные антисептики и противовоспалительные средства. Сюда относятся спринцевания или тампоны, смоченные в растворе хлорофиллипта, диметилсульфоксида, нитрата серебра.
- Витамины. Назначаются как дополнительная линия терапии при любой этиологии цервицита.
Хуже всего лечению поддается хронический цервицит и воспаление, вызванное вирусным возбудителем. Например, для избавления от вируса папилломы необходимо лечение интерферонами, цитостатиками, а также хирургическое удаление кондилом. При хроническом течении консервативная медикаментозная терапия может быть малоэффективна, поэтому пациентке назначают хирургическое лечение (лазеротерапию, криотерапию, диатермокоагуляцию и другое). Однако перед такими методами следует убедиться в отсутствии инфекции в половых путях.
При выявлении специфического инфекционного возбудителя лечение должны походить оба половых партнера, а на время терапии следует отказаться от половых контактов.
Одновременно с устранением основной причины (гормональных нарушений, инфекции) женщине могут назначаться симптоматические средства для устранения воспаления и зуда. Через несколько недель проводится контрольный осмотр и бактериологический посев.
Крайне не рекомендуется заниматься самолечением, особенно по популярным народным рецептам. Например, спринцевания нарушают баланс микрофлоры влагалища, снижают местные защитные свойства и являются не такими полезными, как многие считают. Народные средства могут использоваться только в качестве дополнительной линии терапии. При этом следует спросить совета доктора, какие ингредиенты и в каком виде лучше применять.
Беременность и цервицит
Воспаление, а особенно инфекционный процесс, негативно сказываются на течении беременности. Из канала шейки матки возбудитель может проникнуть в матку и привести к инфицированию плода.
При наличии цервицита повышается риск преждевременных родов или осложнений после родов у матери.
Лечение цервицита во время беременности нужно проводить обязательно, однако выбор препаратов при этом более ограничен. Для будущих мам важно убить патогенных микробов, а противовоспалительное лечение может быть продолжено после родов.
На начальных сроках беременности воспаление шейки приводит к плацентарной недостаточности и негативно отражается на развитии ребенка. В некоторых случаях это становится причиной замирания плода и выкидыша. Все гинекологи советуют ответственно относиться к своей беременности и планировать е заранее. Это даст возможность пройти полное обследование и устранить существующие проблемы до зачатия.
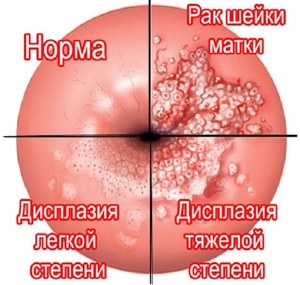 Цервицит, или воспаление шейки матки, (код по МКБ 10 — N72) может привести к тяжелым осложнениям: бесплодию, эрозии шейки, злокачественной опухоли. Важно вовремя диагностировать болезнь и начать профессиональное лечение. Терапия на ранних стадиях дает хорошие результаты: пациентка избавляется от воспаления и других неприятных симптомов патологии.
Цервицит, или воспаление шейки матки, (код по МКБ 10 — N72) может привести к тяжелым осложнениям: бесплодию, эрозии шейки, злокачественной опухоли. Важно вовремя диагностировать болезнь и начать профессиональное лечение. Терапия на ранних стадиях дает хорошие результаты: пациентка избавляется от воспаления и других неприятных симптомов патологии.
Причины и виды гинекогологической болезни
Чтобы выявить цервицит, нужно пройти комплексное обследование. Большинство гинекологических болезней не проявляется на ранних стадиях, в связи с этим требуется посещать гинеколога 1 раз в полгода.
Шейка матки состоит из цервикального канала и влагалищного сегмента. В зависимости от локализации патологического процесса, цервицит подразделяется на 2 вида:
- Эндоцервицит. При такой болезни воспаление находится в цервикальном канале.
- Экзоцервицит. В этом случае воспаляется влагалищный участок шейки.
Патология делится еще на несколько видов. Ее причины:
- инфекционный процесс в матке;
- аборты;
- применение внутриматочной спирали.
 Если иммунитет снижается, в цервикальный канал легко проникает инфекция. Организм становится подверженным не только цервициту, но и другим гинекологическим патологиям. Если женщина подвергается стрессам или часто болеет простудой, возможно развитие цервицита.
Если иммунитет снижается, в цервикальный канал легко проникает инфекция. Организм становится подверженным не только цервициту, но и другим гинекологическим патологиям. Если женщина подвергается стрессам или часто болеет простудой, возможно развитие цервицита.
Существуют предрасполагающие факторы к болезни. Один из них — погрешности в спринцевании. Не рекомендуется использовать препараты без разрешения врача. Они могут иметь в составе химические вещества, повреждающие слизистые внутренних половых органов. Причиной болезни может быть частое использование средств интимной гигиены.
Цервицит может возникнуть на фоне инфекционных патологий: эндометрита и кольпита. Если инфекция попадает в цервикальный канал, у женщины возникает деформация шейки. Воспалительный процесс приводит к слущиванию эпителия.
Цервицит у беременных женщин
Недуг представляет угрозу для здоровья будущего ребенка. Если инфекция попадает в матку на ранних сроках беременности, плацента отслаивается. Из-за этого происходит прерывание беременности. Если диагностика проводится на поздних сроках и болезнь выявляется на запущенных стадиях, возникает угроза выкидыша или аномального развития плода.
Другие разновидности патологии
Воспаление связано с инфекцией, проникшей в область шейки. В зависимости от типа инфекции различают несколько видов цервицита.
-
 Неспецифическая инфекция вызвана прогрессированием условно-патогенной микрофлоры. Она проникает к шейке матки из прямой кишки и органов мочеполовой системы. Бактерии неспецифической инфекции — это стрептококки, кишечная палочка, грибы candida .
Неспецифическая инфекция вызвана прогрессированием условно-патогенной микрофлоры. Она проникает к шейке матки из прямой кишки и органов мочеполовой системы. Бактерии неспецифической инфекции — это стрептококки, кишечная палочка, грибы candida . - Специфическая инфекция передается половым путем. Ее представители: хламидии, трихомонады, гонококки.
- Паразитарную инфекцию вызывают микроорганизмы-возбудители дизентерии.
Различают острое и хроническое воспаление шейки. Болезнь также классифицируют по типу возбудителя. Разновидности цервицита:
- Вирусный. Недуг проявляется, если активизируется вирус герпеса или ВПЧ .
- Гнойный. Болезнь чаще выявляется у женщин с диагнозом «Гонорея».
- Кандидозный. Патология связана с прогрессированием грибов candida .
- Неспецифический. Этот тип болезни не имеет взаимосвязи с инфекционными половыми патологиями.
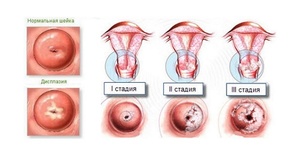
При прогрессировании цервицита слизистая оболочка шейки видоизменяется. Если развивается атрофическая форма болезни, ткани шейки матки становятся тонкими. Этот патологический процесс чаще наблюдается при хроническом цервиците. Атрофическая форма болезни диагностируется у женщин с кандидозом или хламидиозом. Очаговый и воспалительный процесс охватывают отдельные области цервикального канала. Диффузный цервицит — заболевание, при котором поражается весь цервикальный канал.
Клиническая картина воспалительного процесса
Доставляет физический и психологический дискомфорт воспаление шейки матки, симптомы зависят от формы и стадии недуга. При остром цервиците инфекция попадает в половые пути. У пациентки наблюдаются такие клинические признаки.
-
 пенистые выделения с частичками гноя;
пенистые выделения с частичками гноя; - зуд и жжение во влагалище;
- боли в нижней части живота;
- затруднённое, учащённое мочеиспускание;
- коричневые выделения, не связанные с менструацией;
- физический дискомфорт при половом акте.
Хроническое воспаление шейки матки возникает при попадании бактерий. У некоторых женщин болезнь связана с опущением матки. Хроническое воспаление также диагностируется у пациенток, которые применяют гормональные противозачаточные средства или не соблюдают правила личной гигиены. Если шейка воспаляется, стенки цервикального канала становятся толстыми, наблюдается сильная гиперемия. В дальнейшем возникает эрозия.
Последствием хронического цервицита могут быть другие патологии органов малого таза.
При такой форме недуга симптомы размыты. Периодически ощущаются боли внизу живота, наблюдается дискомфорт при мочеиспускании. Прогрессирование гнойного цервицита ведет к отеку шейки. В ходе диагностики врач обнаруживает утолщение и покраснение. Он передаётся половым путём. Болезнь возникает в результате гонококковой инфекции, сифилиса или хламидий.
Способы диагностики
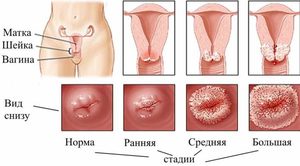 Если пациентка обнаруживает боли внизу живота (или в области поясницы), а также подозрительные выделения, она должна обратиться к врачу. Диагностика предполагает использование лабораторных и инструментальных методик. Врач выясняет все симптомы болезни, осматривает шейку с помощью зеркал. Если участок шейки воспален и гиперемирован, предполагается цервицит.
Если пациентка обнаруживает боли внизу живота (или в области поясницы), а также подозрительные выделения, она должна обратиться к врачу. Диагностика предполагает использование лабораторных и инструментальных методик. Врач выясняет все симптомы болезни, осматривает шейку с помощью зеркал. Если участок шейки воспален и гиперемирован, предполагается цервицит.
Чтобы подтвердить диагноз, нужно провести лабораторное исследование. Есть несколько эффективных методик:
- Бактериологическое исследование мазка. Благодаря этой методике, врач выявляет тип инфекции и чувствительность бактерий к антибиотикам.
- Цитологическое исследование. Его цель — определить структуру эпителиальных клеток.
- Анализ мочи. Исследование помогает выявить уровень лейкоцитов.
- Анализ крови. Этот метод обследования позволяет подтвердить или опровергнуть сифилис.
Также требуются обследования на предмет выявления скрытых очагов инфекции. Может быть назначен микоплазмоз. Если необходимо, врач проводит биопсию. Инструментальная диагностика предполагает кольпоскопию. Процедура помогает выявить форму болезни (очаговая или диффузная). Благодаря УЗИ, врач уточняет характер воспаления, также диагностирует сопутствующие болезни, например, кисты в шейке или полипы. Исследование ПЦР необходимо для установления типа инфекции. Эта процедура дает возможность выявить степень бактериального поражения.
Методы лечения недуга
Симптомы и лечение воспаления шейки матки зависят от степени выраженности патологического процесса и особенностей организма пациентки. Терапия назначается после подтверждения диагноза. Если выявлена стрептококковая, стафилококковая, гонококковая или хламидийная инфекция, врач выписывает антибактериальные средства. Перед назначением антибиотиков выявляется степень восприимчивости микроорганизмов к данным препаратам.
 Если болезнь вызвана стрептококковой или стафилококковой инфекцией, вводится антибиотик Цефтриаксон. Дозировки индивидуальны. Лекарство может давать побочные эффекты: тошноту диарею, аллергию, нарушение функций почек. Цефтриаксон не назначают в первом триместре беременности. При хламидийном поражении шейки врач выписывает Азитромицин, Доксициклин или Офлоксацин. Лекарства принимают 7 дней. При трихомонадном поражении назначается Эфлоран. Пациента принимает лекарство 6−8 дней.
Если болезнь вызвана стрептококковой или стафилококковой инфекцией, вводится антибиотик Цефтриаксон. Дозировки индивидуальны. Лекарство может давать побочные эффекты: тошноту диарею, аллергию, нарушение функций почек. Цефтриаксон не назначают в первом триместре беременности. При хламидийном поражении шейки врач выписывает Азитромицин, Доксициклин или Офлоксацин. Лекарства принимают 7 дней. При трихомонадном поражении назначается Эфлоран. Пациента принимает лекарство 6−8 дней.
Лечение шейки матки не обходится без суппозиториев. Популярен препарат Метронидазол. Однако он может давать побочные эффекты: тошноту, затрудненное мочеиспускание, нарушение функций кишечника. Это лекарство не назначают в период беременности, а также пациенткам с патологиями печени и почек.
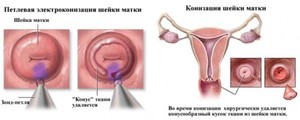
Если воспалительный процесс вызван герпетической инфекцией, врач выписывает Зовиракс. Возможные побочные эффекты: тошнота, боли в животе. Хирургическое лечение назначается не всегда, а только при необходимости. Проводится электрокоагуляция или лазерная терапия. Гинеколог рекомендует операцию, если консервативное лечение оказалось безрезультатным.
Описание вагинальных суппозиториев
 Цель применения этих лекарств — устранить воспаление. Они имеют в составе разные действующие вещества, в основном это антисептики, активные в отношении бактерий. Вагинальные суппозитории помогают организму бороться с возбудителями цервицита. Препараты могут быть назначены при других гинекологических патологиях. Преимущество свечей в том, что они не нарушают здоровую микрофлору внутренних половых органов.
Цель применения этих лекарств — устранить воспаление. Они имеют в составе разные действующие вещества, в основном это антисептики, активные в отношении бактерий. Вагинальные суппозитории помогают организму бороться с возбудителями цервицита. Препараты могут быть назначены при других гинекологических патологиях. Преимущество свечей в том, что они не нарушают здоровую микрофлору внутренних половых органов.
Перед тем как назначить вагинальный суппозиторий, врач учитывает особенности организма пациентки и возможные побочные эффекты.
В редких случаях препараты вызывают осложнения — нарушение функций мочеполовой системы. Вагинальные суппозитории нужно использовать с разрешения врача. Самолечение недопустимо, так как может нанести вред здоровью. Если грибы или вирусы проявляют устойчивость к определенному суппозиторию, гинеколог назначает альтернативный препарат.
Местная терапия заболевания
 Она предполагает использование суппозиториев. Чаще всего назначается препарат Метронидазол. Однако если воспаление вызвано трихомонадами, гинеколог рекомендует Трихомонацид. При кандидозном воспалении выписывают свечи Нео-Пенотран. Пациенткам, у которых диагностирована неспецифическая инфекция, рекомендуется суппозиторий Далацин (он содержит антибиотики). Вагинальные таблетки Тержинан могут быть назначены при цервиците. Преднизолон снимает воспаление, но у некоторых пациенток он вызывает жжение. Лекарство не назначают в первый триместр беременности.
Она предполагает использование суппозиториев. Чаще всего назначается препарат Метронидазол. Однако если воспаление вызвано трихомонадами, гинеколог рекомендует Трихомонацид. При кандидозном воспалении выписывают свечи Нео-Пенотран. Пациенткам, у которых диагностирована неспецифическая инфекция, рекомендуется суппозиторий Далацин (он содержит антибиотики). Вагинальные таблетки Тержинан могут быть назначены при цервиците. Преднизолон снимает воспаление, но у некоторых пациенток он вызывает жжение. Лекарство не назначают в первый триместр беременности.
Народный способ лечения
Перед тем как использовать отвар, нужно убедиться в отсутствии аллергии на травы. Для спринцевания применяют лекарственный сбор. Он состоит из сушеных цветков календулы, ромашки и зверобоя. Необходимо взять по 100 граммов каждой травы. На это количество требуется 50 г солодки и столько же сушеного спорыша.
 Травы перемешивают. Одну столовую ложку сырья заливают стаканом кипятка. Лекарство настаивается 40 минут, после чего необходимо прокипятить 5 минут. Отвар процеживают, используют для спринцевания один раз в день. Максимальная длительность такого лечения — 8 дней.
Травы перемешивают. Одну столовую ложку сырья заливают стаканом кипятка. Лекарство настаивается 40 минут, после чего необходимо прокипятить 5 минут. Отвар процеживают, используют для спринцевания один раз в день. Максимальная длительность такого лечения — 8 дней.
Чтобы избежать цервицита, необходимо соблюдать гигиену половых органов, но не использовать гели для интимной зоны слишком часто. Профилактика предполагает защищенные половые контакты. Латексное изделие предотвращает попадание инфекции во внутренние половые органы. Также следует своевременно выявлять и лечить заболевания.
Originally posted 2018-03-17 09:53:51.
