Воспаление кармана в горле
- Главная
- Статьи на тему ЛОР заболеваний
- Заболевания глотки
Глотка является одновременно самостоятельным и пограничным органом. При этом она выполняет жизненно важные функции. Во-первых, разделительная: деятельность глоточной мускулатуры предотвращает попадание пищи в носоглотку, гортань и трахею. Во-вторых, на этом уровне происходит перемещение пищи и жидкости. Ну и нельзя забывать про важнейшую функцию — дальнейшее продвижение воздуха. Кроме этого лимфоидная ткань, находящаяся в данной области участвует в иммунитете. Именно поэтому заболевания глотки знать важно и нужно, чтобы во время их предотвратить или быстрее вылечить. Предупрежден, значит вооружен! Узнаем немного больше о некоторых процессах. Несмотря на редкую встречаемость данных заболеваний, они способны значительно снизить качество жизни.
Заглоточный абсцесс
Является довольно распространенным заболеванием глотки в детском возрасте, чаще до пяти лет. Хирурги называют абсцессом гнойное воспаление тканей, окруженное капсулой, то есть собственной стенкой. Причиной является воспаление задних отделов носа и носоглотки. Может возникнуть, как осложнение таких инфекционных заболеваний, как грипп, скарлатина, корь. Симптоматика довольно проста. Малыш испытывает затруднения при глотании, болезненность. Дыхание у ребенка чаще всего затруднено. Так как это воспаление, то без повышения температуры дело не обходится. В тяжелых случаях маленьким пациентам приходится занимать вынужденное положение тела, они сидят с запрокинутой назад головой.
Диагностика этого заболевания глотки основывается на зрительном обследовании. Врач, осматривая пациента, отмечает выбухание тканей по задней стенке. Лечат абсцесс только хирурги. Чтобы гной после вскрытия очага не попал в дыхательные пути, приходится оперировать ребенка с назад запрокинутой головой. Вскрытие и удаление происходит довольно быстро, после чего назначают курс антибиотиков.
Фарингит
Несложная в диагностике, но редко выставляемая болезнь. Это обычное воспаление слизистой оболочки. Данное заболевание глотки может быть острым и хроническим. Любое химическое или физическое воздействие на горло поспособствует развитию фарингита:
- курение,
- длительное дыхание ртом;
- разговоры на улице в холодную погоду;
- алкоголь;
- холодная или горячая пища.
Конечно, на развитие фарингита повлияют и сопутствующие инфекционные заболевания, ухудшая тем самым процесс. Люди чувствуют саднение и першение в горле. Проглатывание сопровождается болью. Может наблюдаться длительный сухой кашель, а зачастую и быстрая утомляемость голоса. У деток носовое дыхание затруднено. Температура повышается, но незначительно, не более чем на 1 °. Общее состояние практически не изменяется. Нередко при хорошем самочувствии и отсутствии других симптомов, пациенты жалуются только на ощущение кома в горле. Такое заболевание глотки, как фарингит, не требует специфического лечения. Достаточно не реже пяти раз в сутки полоскать горло любым антисептиком. Ингаляции со щелочными растворами приведут в порядок уставший больной орган. И не забудьте про комплексные витамины! Они укрепят пораженные сосуды. В случае инфекционного фарингита дополнительно назначаются антибактериальные либо противовирусные препараты.
Фиброма носоглотки
Непосредственно болезни самой глотки наблюдаются не так уж и часто, намного больше шансов встретить сочетанные процессы. К примеру, аденоиды — разрастания носоглоточной миндалины. Таков и следующий пример. Среди всех онкологических процессов, самое частое опухолевидное заболевание глотки — фиброма. Она относится к доброкачественным новообразованиям по своему строению. Но следующие признаки дают возможность трактовать это образование, как злокачественное. Быстрый безудержный рост. Злостное разрушение рядом расположенных тканей. Фиброма носоглотки склонна к рецидивированию. А это значит, что после ее удаления, она способна возродиться опять. Наличие угрожающих жизни кровотечений в этой области.
Более частое ее расположение — свод носоглотки, несколько реже она появляется в задней стенке глотки. Растет образование в полость носа, в глазницу, в горло, в череп. У мальчиков 10-13 лет больше шансов заболеть. После 25 лет жизнедеятельность опухоли прекращается, ткань подвергается обратному развитию. Яркая симптоматика не позволит спутать этот процесс с любым другим. Практически все органы и системы в конечном итоге будут вовлечены в процесс. Начинается это заболевание глотки с односторонней заложенности носа. Спустя 6 месяцев носовое дыхание нарушается с обеих сторон. Постепенно появляется закрытая гнусавость. В связи с постоянными кровотечениями развивается анемия. Разрастаясь, опухоль сдвигает окружающие ткани, поэтому наблюдается выпячивания глаз (экзофтальм) и неба, деформация носа. Прорастание новообразования в полость черепа — прямая угроза смерти. Диагноз выставляется на основании осмотра полости носа, пальпации носоглотки, рентгенограммы и томографии. Многие коварные заболевания глотки лечатся просто. Фиброма не исключение. Операция — лучший способ с ней справиться.
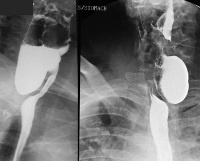
Глоточный «карман» или жаберный мешок
Этот грыжевое выпячивание слизистой оболочки. Одним из проявлений данного заболевания глотки будет дисфагия. Под дисфагией подразумевается затруднение при проглатывании пищи или жидкости. Человека также беспокоит постоянное ощущение наличия инородного предмета в горле. Изо рта во время приема пищи появляется неприятный запах. В этот же период на шее чаще слева можно обнаружить выпирающийся мешок. Эстетически не совсем приятный вид. После питья слышны булькающие звуки. Благодаря всем этим симптомам диагноз выставляется без проблем. Но более достоверна рентгеноскопия. Избавиться от глоточного «кармана» можно только хирургическим способом.
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Q38,7 Глоточный карман.
Q38.7 Глоточный карман
Описание
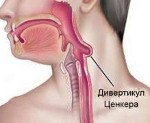
Дивертикул Ценкера. Мешковидное выпячивание пищевода в области глоточно — пищеводного перехода. Заболевание проявляется неприятным запахом изо рта, отрыжкой, дисфагией, сухим кашлем. По мере прогрессирования патологии на шее появляется округлое мягкое образование, увеличивающееся во время приема пищи. Для установления диагноза выполняют физикальный осмотр, рентгеноконтрастное исследование пищевода, эзофагоскопию. Всем пациентам назначают дробное диетическое питание, полоскание полости рта антисептическими растворами после еды. На поздних стадиях проводят эндоскопическую или открытую дивертикулэктомию.
Дополнительные факты
Дивертикул Ценкера (глоточно-пищеводный, гипофарингеальный дивертикул) — редкая патология пищеварительного тракта, проявляющаяся выбуханием стенки глоточного конца пищевода. Заболевание может сопровождаться нарушением функции глотания, затруднением продвижения пищи по пищеводу и эзофагитом. Впервые болезнь была описана немецким патологом Фридрихом Ценкером в 1877 году. Распространённость составляет 1,5-5% от всех дивертикулов пищевода. Заболевание чаще поражает лиц пожилого и старческого возраста, что связано с возрастным уменьшением упругости и эластичности мышц пищевода. У мужчин патология встречается в 2-3 раза чаще, чем у женщин. Размеры дивертикула могут быть различными и варьировать от 1 до 20 и более см в диаметре.

Q38.7 Глоточный карман
Причины
Этиология заболевания до конца не изучена. Возникновение гипофарингеального дивертикула может быть связано с врожденными пороками развития пищевода (стеноз, частичное удвоение), наследственными мышечными дистрофиями. Заболевание развивается на фоне уже имеющейся патологии органа (ГЭРБ, эзофагит), кальцинации хрящей гортани, постоянного травмирования слизистой оболочки грубой пищей. Помимо основных причин, в гастроэнтерологии выделяют предрасполагающие факторы, наличие которых приводит к частому или постоянному повышению внутрипищеводного давления и увеличивает риск развития дивертикула. Интраэзофагеальная гипертензия наблюдается при инородных телах, опухолях глотки и пищевода, увеличении щитовидной железы, ахалазии пищевода, спаечных процессах в зоне средостения.
Патогенез
Наиболее частой локализацией дивертикула Ценкера является задняя стенка глоточно-пищеводной области. Это связано с наличием анатомического фарингеального сужения в области перехода глотки в пищевод и слабого места пищевода — треугольника Киллиана. Треугольник локализуется между проходящими в косом направлении щитовидно-глоточной и перстневидно-глоточной мышцами. В норме во время акта глотания сокращаются мышцы глотки, расслабляется крикофарингеальная мышца, раскрывается устье пищевода, и пища под воздействием волнообразных сокращений эзофагеальных мышц попадает в желудок.
При миодистрофиях и заболеваниях пищевода возникает слабость задней стенки глоточно-пищеводной зоны, повышается внутрипищеводное давление, нарушается сократительная способность перстневидно-глоточной мышцы, что влечет за собой неполное расслабление верхнего пищеводного сфинктера. В результате, на фоне неполноценности соединительнотканного аппарата мышц глотки и преждевременного сокращения верхнего сфинктера еще больше увеличивается внутрипросветное давление, возникает выпячивание слизистой и подслизистой оболочек треугольника Киллиана и образуется дивертикул.
Классификация
Дивертикул Ценкера по механизму образования относится к пульсионным, тд возникает вследствие выбухания стенки органа под воздействием высокого внутрипищеводного давления. По происхождению патология бывает врожденной и приобретенной. В зависимости от величины образования и интенсивности клинических проявлений выделяют 3 стадии болезни:
• Функциональная. Дивертикул малых размеров (до 2-3 см). Клинические проявления могут отсутствовать или иметь неспецифичный характер. Заболевание часто является случайной находкой при рентгенографии желудка или пищевода по поводу другой патологии.
• Дивертикулит. Диаметр сформированного дивертикулярного мешка может достигать 10 тд Симптомы выражены, имеют постоянный характер, ухудшается общее состояние пациента, возникает асимметрия шеи с характерным выпячиванием, которое уменьшается при пальпации и увеличивается во время или после приема пищи.
• Декомпенсация. Образование достигает огромных размеров (10-30 см) и вызывает компрессию органов средостения. Симптомы заболевания ярко выраженные, состояние пациента средней тяжести либо тяжелое. Для данной стадии характерно развитие осложнений.
Симптомы
Клинические проявления болезни зависят от размеров выпячивания и усиливаются по мере увеличения образования. На начальных стадиях возникает першение в горле, обильное слюноотделение, неприятный запах изо рта, редкий сухой кашель или затруднение при глотании твердой пищи. На стадии дивертикулита в мешке скапливается слизь, пища, воздух, что сопровождается постоянной какосмией, отрыжкой. Во время еды пациенты могут ощущать ком в горле («признак клецки»). В этом периоде отмечается дисфагия, одышка, регургитация пищи с явлениями ночного кашля. При осмотре определяется асимметричное образование в области шеи, размеры которого сокращаются при пальпации.
Возможные осложнения
На 2 и 3 стадиях заболевания может возникнуть воспаление дивертикулярного мешка с образованием абсцесса. Длительный гнойный процесс может привести к перфорации дивертикула Ценкера, развитию медиастинита и кровотечения. Регургитация содержимого мешка вызывает аспирацию пищи или слизи, сопровождающуюся пневмонией. У пациентов нарушается процесс глотания вплоть до афагии. Регулярное травмирование слизистой или постоянный воспалительный процесс в области выпячивания способствуют росту атипичного эпителия и злокачественному перерождению тканей пищевода.
Диагностика
На функциональной стадии, при отсутствии специфичной картины болезни, заболевание диагностируется редко. Пациенты обращаются к специалистам при развитии выраженных симптомов. В этом случае диагностика чаще всего не вызывает трудностей. Основными методами, позволяющими установить точный диагноз, являются:
• Осмотр гастроэнтеролога. Во время сбора анамнеза особого внимания заслуживают жалобы пациента на постоянный запах из ротовой полости, регургитацию пищи, длительность симптомов. При пальпации шеи определяется образование мягкой консистенции, меняющее размеры при прикосновении.
• Контрастная рентгенография пищевода. Является основным методом диагностики болезни, проводится в положении стоя в прямой и боковой проекциях с использованием бариевой взвеси. Позволяет определить локализацию, размеры, форму дивертикула, моторные нарушения органа и состояние окружающих его анатомических структур.
• Эзофагоскопия. Эндоскопическая диагностика является дополнительным способом исследования, применяется при трудностях диагностики и подозрении на рак, свищ пищевода в связи с высоким риском прободения дивертикула. Позволяет точно определить размеры и форму образования, состояние слизистой оболочки органа.
Дифференциальная диагностика
Дифференциальная диагностика в раннем периоде болезни проводится с хроническим фарингитом, гастроэзофагеальной рефлюксной болезнью. На последующих стадиях дивертикул Ценкера дифференцируют с доброкачественными и злокачественными образованиями, рубцовыми сужениями пищевода, эзофагитом.
Лечение
Тактика лечения зависит от стадии заболевания и наличия осложнений. На начальных этапах болезни проводят консервативное лечение. Пациентам назначают щадящую диету, дробное питание 5-6 раз в день. Пищу рекомендовано принимать в вертикальном положении и тщательно пережевывать. Перед едой целесообразно выпить 1-2 чайные ложки оливкового или подсолнечного масла, после еды — прополоскать рот теплой водой или слабым раствором антисептика.
На 2, 3 стадиях болезни и при наличии осложнений показано хирургическое лечение. За два дня до операции назначают специальную диету и тщательно промывают дивертикул с помощью зонда или катетера. На сегодняшний момент для лечения болезни предложено несколько видов хирургических вмешательств:
• Открытые операции. При небольших размерах образования выполняют инвагинацию дивертикула в просвет пищевода и ушивание эзофагеальной стенки. В некоторых случаях для лучшего оттока содержимого дивертикулярный мешок фиксируют к надкостнице подъязычной кости (дивертикулопексия). Радикальным методом лечения является одномоментная дивертикулэктомия, заключающаяся в наложении П-образных швов на шейку дивертикула и отсечении мешка.
• Эндоскопическая методика. Через эзофагоскоп под контролем зрения рассекают «мостик» между пищеводом и дивертикулом и клипируют образовавшийся дефект. Преимущество данной операции в более коротком периоде реабилитации и отсутствии рубца на коже.
Прогноз
Прогноз дивертикула Ценкера зависит от степени тяжести патологии, размеров образования, наличия осложнений. При своевременном назначении диеты или проведении операции прогноз благоприятный. Значительное увеличение образования, развитие осложнений может стать причиной серьезных последствий (медиастинит, асфиксия) вплоть до летального исхода.
Профилактика
Профилактика заключается в грамотном лечении острых и хронических заболеваний пищевода, соблюдении основ рационального питания, тщательном пережевывании пищи. При наличии первых симптомов болезни (какосмия, отрыжка, затруднение глотания) рекомендовано обратиться к терапевту или гастроэнтерологу.
Кандидат медицинских наук Владимир Зайцев
Возможно, кто-то из вас замечал у себя в глотке небольшие белые или желтоватые скопления. Иногда их ошибочно принимают за застрявшие в нёбных миндалинах (или гландах) кусочки пищи. На самом деле еда никак не может застрять в гландах, а то, что мы видим в зеркале, широко раскрыв рот, — не что иное, как тонзиллитные пробки.
Зачем нужны гланды?
Давайте копнём немного глубже, и для начала выясним, что такое нёбные миндалины и какую роль они выполняют в организме. Нёбных миндалин у человека две. Они расположены по обеим сторонам глотки. Внешне эти небольшие образования похожи на орешки миндаля. Это сходство заметили в давние-давние времена, откуда и пошло название органа — миндалины.
Многие удивляются, когда слышат, что нёбные миндалины — это орган иммунной системы. Да, это действительно так. А там, где иммунитет — там защита. Значит, основная функция гланд — защитная. Но что и от кого они защищают?
Миндалины состоят из лимфоидной ткани, в которой созревают клетки иммунной системы — лейкоциты. Поверхность гланд пронизана извилистой системой каналов — лакун и криптов. Именно в области лакун лейкоциты выходят на поверхность. Когда извне в ротовую полость попадает инфекция, первыми, кого она встречает на пути, являются наши гланды.
При контакте вражеского агента с поверхностью миндалины начинается усиленное производство лейкоцитов, которые отправляются на борьбу с болезнетворными микроорганизмами. Параллельно информация о проникновении инфекции передаётся всем органам иммунной системы — это своеобразный сигнал sos, сигнализирующий о вторжении.
Ротовая полость каждого из нас населена различными микроорганизмами. Когда они проникают в толщу здоровой миндалины, лейкоциты окружают их и уничтожают. Погибшая инфекция вместе с мёртвыми лейкоцитами выводится из лакун гланд, и вместе со слюной проглатывается. Для человека этот процесс проходит абсолютно незаметно. Так работает функция самоочищения здоровых нёбных миндалин.
Казалось бы, что тут можно поставить точку. Но! Всё, сказанное выше касается работы здоровых гланд. При инфицировании опасными болезнетворными микроорганизмами, например, стрептококком или стафилококком, слаженная работа миндалин даёт сбой…
Оборудование для прмывания миндалин в клинике доктора Зайцева
Как возникают тонзиллитные пробки?
При контакте миндалины со стрептококком в ней запускается острый воспалительный процесс — острый тонзиллит, или ангина. Как ответ на действия возбудителя, в гландах начинается усиленная выработка лейкоцитов, кровеносные сосуды расширяются, возникает отёк тканей миндалины.Тем самым система самоочищения даёт сбой — из воспалённой миндалины погибшие бактерии и лейкоциты выйти не могут. Но и раствориться сами по себе они тоже не в состоянии. В конечном итоге вся эта стрептококково-лейкоцитная масса спрессовывается, и образуются гнойные пробки. На этом этапе пациенту необходимо уже сидеть в кабинете лор-врача и получать необходимые рекомендации и назначения по лечению.
Если пациент игнорирует поход к врачу, лечится неправильно или не лечится вовсе, острый процесс неминуемо переходит в хронический. Бактериальная микрофлора полностью не уничтожается — в лакунах миндалин остаётся какой-то процент болезнетворных микроорганизмов. Миндалины продолжают вырабатывать лейкоциты для борьбы с ними.
Гной никуда не выводится, а пробки формируются и затвердевают. Ещё одно название пробок — казеозный детрит. Этот процесс зачастую протекает скрыто. Но появляющиеся на поверхности гланд белые пробки говорят о том, что миндалины воспалены и не могут полноценно защищать организм. Воспалённая гланда сама по себе является источником инфекции. Такое состояние называют хроническим тонзиллитом.
Факторы, приводящие к хроническому тонзиллиту
Причин развития хронического воспаления миндалин и, соответственно, образования в них пробок достаточно много:
- недолеченная ангина (пациент раньше времени завершил курс терапии);
- неправильное лечение ангины;
- воспаление носа и околоносовых пазух, перешедшее на гланды;
- хронические заболевания носа и околоносовых пазух;
- аденоиды;
- повреждение тканей гланд с занесением в них инфекции;
- стоматологические заболевания (например, кариес);
- переохлаждение;
- сниженный иммунитет.
- также развитию хронического тонзиллита способствуют вредные привычки, стресс, неправильное питание.
Симптомы хронического тонзиллита
Наличие пробок в миндалинах — самый явный признак хронического заболевания. Причём эти гнойные скопления источают неприятный запах, который не скрыть от окружающих. Именно эта причина часто и приводит пациента к оториноларингологу. Помимо пробок больной хроническим тонзиллитом жалуется на:
- болевые ощущения в глотке;
- постоянное чувство комка в горле или присутствия инородного тела;
- повышенной температурой тела — температура долгое время держится на отметке 37,5°:
- частые ангины;
- постоянная слабость и быстрая утомляемость. Любое хроническое заболевание протекает в двух стадиях – стадии покоя (ремиссии), когда симптомы заболевания стихают, и стадии обострения, когда симптоматика проявляется особенно ярко. Ждать, что болезнь пройдёт сама с течением времени, нельзя. Продолжительное воспаление миндалин приводит к распространению инфекции по организму и развитию осложнений на сердце, суставы и почки. Поэтому на вопрос: «Лечить или не лечить хронический тонзиллит», ответ однозначный: «Лечить!»
Как избавиться от пробок в миндалинах?
Грамотная и эффективная терапия хронического тонзиллита, которая на долгое время заставляет больного забыть о неприятных симптомах, должна проводиться комплексно. Нельзя просто пропить антибиотики и считать терапию оконченной. Комплексное лечение хронического тонзиллита включает приём лекарственных препаратов, назначенных лор-врачом, курс физиотерапевтических процедур, которые ускоряют процесс выздоровления, а также промывания нёбных миндалин от пробок.
Некоторые пациенты игнорируют промывания гланд в клинике. С одной стороны, конечно, проще взять ложку и пытаться выдавить гной из гланды самому. Но такая процедура, как минимум, неэффективна, поскольку не позволяет удалить гнойные пробки из глубоких участков, и как максимум — опасна: ткани гланд очень тонкие и травмировать их очень просто. Да и соблюсти необходимый уровень стерильности в домашних условиях крайне тяжело — можно усугубить положение, занеся в гланды инфекцию.
Разумеется, до этого хронического состояния лучше не доводить, и при появлении любого воспаления и неприятных симптомов в глотке, нужно сразу обращаться к оториноларингологу для назначения грамотного лечения.
Лечить болезнь на ранней стадии гораздо легче, чем потом всю жизнь страдать от осложнений. Будьте здоровы, а при необходимости вовремя обращайтесь к врачу!
Если вам понравилась статья, ставьте лайк и подписывайтесь на мой канал!
