Воспаление кожи и подкожной клетчатки

Кожа человека состоит из эпидермиса, дермы и третьего слоя – состоящего из жировых клеток. Он выполняет роль терморегулятора и защищает от ударов внутренние органы. Воспаление подкожной клетчатки – явление, которое встречается довольно часто и приносит много неприятностей заболевшему человеку.
Гнойные воспаления кожи и подкожной клетчатки
Воспалительные процессы с накоплением гноя в подкожной клетчатке представлены несколькими формами. При всех патологиях наиболее частым возбудителем становится стафилококк. Инфекция развивается в случае, когда снижается целостность кожных покровов и общая иммунная сопротивляемость всего организма. Накопление большого количества бактерий также приводит к началу заболевания.
Фурункулы и фурункулез
Воспаление волосяного фолликула и расположенных рядом с ним тканей, сопровождающееся гнойным процессом, называют фурункулезом. Заболевание развивается вследствие травмирования кожи – появления трещин и ссадин, а также как осложнение сахарного диабета, после сильного переохлаждения, при авитаминозе.
В начале заболевания в районе волосяного мешочка под кожей формируется воспалительный инфильтрат, на ощупь напоминающий небольшой узелок. Участок над ним болит и припухает, приобретает красный оттенок. По мере вызревания инфильтрата начинается некроз ткани. Спустя 3–5 дней некротизированная кожа истончается настолько, что содержимое фурункула выходит наружу с фрагментами волоса. Ранка очищается от гноя и постепенно заживает. На ее месте остается светлый рубец.
В зависимости от расположения, фурункул (или сразу несколько при фурункулезе) может вызывать серьезное ухудшение общего состояния. Например, гнойные инфильтраты, появившиеся на лице в области носогубного треугольника, возле глаз часто становятся причиной воспаления мозговых оболочек, сепсиса. Эти заболевания протекают с высокой температурой (до 40 градусов), сильной отечностью, гипертонусом затылочных мышц.
Флегмона
Флегмона – разлитое воспаление подкожной клетчатки, вызываемое гноеродными микроорганизмами, которые попадают через раны (стрептококки, стафилококки, кишечная палочка и другие). Заболевание проявляется в виде нагноения, не имеющего капсулы. Из-за этого процесс очень быстро распространяется.
Основные жалобы людей с флегмоной – резкое повышение температуры до 39–40 градусов, озноб, растущая припухлость в пораженном месте. Во время прощупывания ощущается болезненность. В первое время инфильтрат чувствуется под пальцами, позже он «расползается».
Специалисты различают три типа флегмоны:
- серозная;
- гнойная;
- гнилостная.
Для лечения гнойной и гнилостной флегмоны применяют хирургические методы. В случае если процесс протекает в серозной форме, то наиболее эффективны консервативные методы терапии.
Карбункул
Карбункул – воспаление подкожно-жировой клетчатки, при котором поражаются инфекцией одновременно несколько волосяных фолликулов, находящихся рядом. Причина нагноения – стрептококковая или стафилококковая инфекция.
Крупный инфильтрат, образовавшийся в толще кожи, дает о себе знать такими симптомами:
- чувство, будто боль распирает изнутри;
- кожа становится натянутой;
- к воспаленному участку больно прикасаться.
Чаще всего карбункулы появляются на лице и задней части туловища – ягодицах, пояснице, в области лопаток и шеи. В месте, где развивается воспалительный процесс, кожа приобретает синюшный оттенок, становится горячей и очень болезненной. Проявляются симптомы общей интоксикации – высокая температура, рвота, головокружение, иногда доходящее до потери сознания.
После вызревания и некротизации ткани карбункул очищается от гноя. Поверхность кожи в воспаленном месте покрывается воронками с отверстиями, а позже – ранами с рыхлыми краями.
Лечение карбункула проводится методом вскрытия и дренирования гнойника. После операции перевязки делают дважды в сутки, одновременно санируя рану. Назначается курс антибиотикотерапии, средств для снятия интоксикации и боли. В обязательном порядке применяются общеукрепляющие препараты.
Абсцесс
Абсцессом называют гнойное воспаление кожи и подкожной клетчатки, при котором ткань некротизируется, а на ее месте образуется полость, наполненная гноем. Развивается процесс под кожей вследствие попадания инфекции – стрептококков, стафилококков, кишечной палочки и других патогенных микроорганизмов, вызывающих атипичное течение заболевания. Абсцесс имеет оболочку, которая отделяет зараженную ткань от здоровой.
Гнойное скопление, развивающееся в жировой ткани или другой, может иметь множество проявлений. В случае его локализации под кожей симптомы обычно такие;
- покраснение воспаленного места;
- болезненность во время пальпации;
- повышение температуры тела до 41 градуса;
- отсутствие аппетита.
Абсцесс – заболевание, которое лечится хирургическими методами – открытым и закрытым. В первом случае врачом делается небольшой надрез на коже, через который вводится трубка для оттока гноя и промывки воспаленного участка подкожной жировой клетчатки. Во втором – абсцесс полностью вскрывают, вставляют дренажи, затем ежедневно делают перевязки и санацию прооперированного участка. В тяжелых случаях, когда абсцесс грозит перерасти в сепсис, применяют антибиотики, дезинтоксикационные средства.
Рожистое воспаление
Рожа – болезнь кожи, вызванная бета-гемолитическими стрептококками. Развитию инфекции способствует:
- травмирование кожи;
- сахарный диабет и другие заболевания, вызывающие ломкость сосудов;
- длительное воздействие пыли, копоти, химических веществ на кожу;
- снижение иммунной защиты организма;
- хронические заболевания;
- дефицит витаминов.
Рожистое воспаление проявляется уже через сутки после инфицирования. В пораженных местах начинается зуд и жжение кожи, воспаление быстро распространяется по телу. В течение суток появляются и другие симптомы:
- температура достигает отметки в 40 градусов;
- появляется ломота в мышцах, головная боль;
- сильная лихорадка сопровождается тошнотой и рвотой;
- кожа становится крайне болезненной, приобретает красный цвет.
Участки воспаления покрываются пузырьками, наполненными сукровицей или гноем, которые затем преобразуются в пустулы. Края пораженного участка имеют характерную форму, напоминающую языки огня.
Лечение проводится в амбулаторных условиях. Применяются антибиотики, которые необходимо принимать от 7 до 10 дней. Также терапевт или хирург прописывает противовоспалительные, жаропонижающие препараты. Для снятия интоксикации рекомендуют употреблять большое количество жидкости.
Воспаления подкожной жировой клетчатки
Воспалительные процессы, развивающиеся в жировой ткани, специалисты называют панникулитами. Патологию связывают с изменением структуры перегородок между клетками либо затрагивающими дольки подкожной клетчатки.
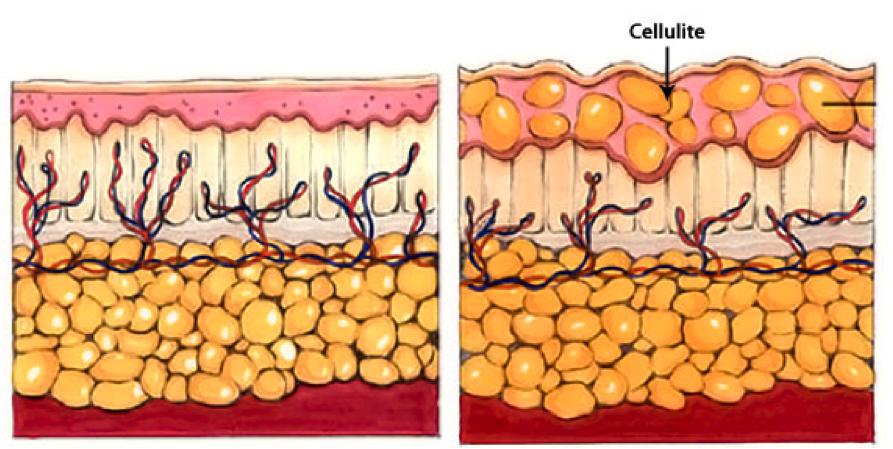
Гиноидная липодистрофия, больше известная под названием целлюлит, связана со структурными изменениями в жировой ткани, которые приводят к значительному ухудшению микроциркуляции крови и застою лимфы. Далеко не все врачи считают целлюлит заболеванием, а настаивают на том, чтобы называть его косметическим недостатком.
Целлюлит чаще всего появляется у женщин вследствие гормональных сбоев, происходящих на разных этапах жизни – в подростковом возрасте, во время вынашивания беременности. Иногда спровоцировать его появление может прием гормональных контрацептивов. Большую роль играет наследственный фактор и особенности питания.
В зависимости от стадии целлюлит проявляется по-разному:
- происходит застой жидкости в жировой ткани;
- ухудшается циркуляция крови и лимфы, твердеют коллагеновые волокна между клетками;
- формируются узелки небольшого размера, которые придают коже вид апельсиновой корки;
- увеличивается количество узелков, появляется их болезненность во время прикосновения.
На третьей и четвертой стадии целлюлит начинает не только портить внешний вид, но и доставляет физическое беспокойство. Кожа приобретает синеватый оттенок, на ней образуются впадинки, меняется температура. Также ослабляется мышечная ткань, страдают нервные окончания. Из-за компрессии пережимаются крупные сосуды (особенно вены на ногах), что приводит к появлению варикоза, и более мелкие, расположенные под кожей – на ее поверхности проступает сеточка из капилляров.
Подкожное воспаление – липодистрофия жировой ткани лечится комплексно. Чтобы добиться успеха необходимо правильно питаться, принимать поливитаминные препараты, антиоксиданты. Важная составляющая терапии – активное движение, занятия спортом.
Специалисты рекомендуют курс процедур, улучшающих циркуляцию лимфы и крови – массаж, биорезонансную стимуляцию, магнито- и прессотерапию, специальные обертывания. Размеры жировых клеток уменьшаются после применения ультрафонофореза, электролиполиза, ультразвука и мезотерапии. Применяются специальные антицеллюлитные кремы.
Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % — вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.
Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.
От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
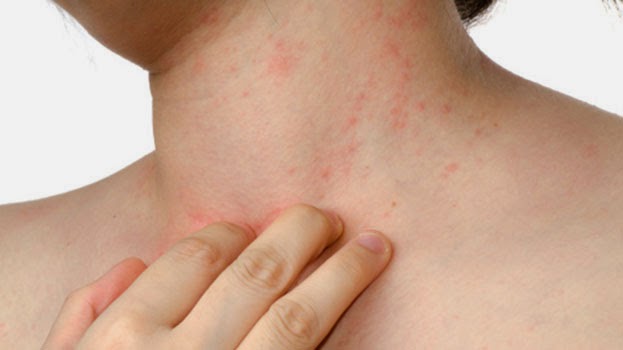
Как проявляется воспаление подкожной клетчатки на ногах?
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
29-04-2015
Аллергическая сыпь (крапивница)
- Аллергин
- Холеазин
- Кровоочистительный эликсир
Аллергическое раздражение кожи
- Противоожоговая жидкость
Алопеция (облысение)
- Алопесан
- Дермосепт (внешнее)
Алопеция (облысение) андогенная, гнездовая, тотальная
- Алопесан
Аномалия волосяной луковицыАнтисептическое средство (обеззараживание)
- Алопесан
Антисептическое средство (обеззараживание)
- Дермосепт (внешнее)
Акне (водянистые прыщи)
1 й день
- Холеазин
- Стомахика
- Эндомикан
- Дермосепт (внешнее)
- Весняночка
- Целебный боб
2 й день
- Кровоочистительный эликсир
- Панкреан
- Спаколан
- Дермосепт (внешнее)
- Весняночка
- Целебный боб
Артифициальний дерматит (поражение кожи кислотами, щелочами)
- Аллергин
Атерома (регенционная киста сальной железы, образующаяся в результате закупорки выводного протока железы)(индивидуально подбирается холеазин, панкреан, контратуморис)
- Атероман
- Свистуля (болиголов)
Атопический дерматит (наследственная и аллергическая формы)
- Лихосан (фитокрем)
- Нимфа (фитокрем)
Базальноклеточный рак (это разновидность рака кожи, который чаще всего встречается после 40 лет, как правило на лице или шее, нередко на веках или носу)
- Цеакут (фитокрем)
- Свистуля (болиголов)
- Целебный боб
Бактерии болезнетворные (обработка кожи головы)
- Ароматический уксус
Бешиха (рожа, заболевание кожи, вызываемое гемолитическим стрептококком)
- Бешиха (фитокрем)
- Дермосепт
- Эризипелан
Болезнь Дарье (наследственный дерматоз)
- Лихосан
Бородавки
- Вакулан
Бытовые ожоги
- Масляный экстракт календулы
Вирусные заболеваний кожи
- Дермосепт (внешнее)
Витилиго (пигментные пятна на коже)
- Дермосепт (внешнее)
- Холеазин
Волосы, дегенеративные изменения
- Алопесан
- Хипак
Волосы, уход
- Ароматический уксус
- Алопесан
Волчанка диссеминированная
- Ревмотизан
Волчанка красная
- Ревмотизан
- Люпусан
Волчанка системная красная
- ЛГТ
- Люпусан
Волчанка туберкулезная (туберкулез кожи, болеют дети от 4 до 16 лет)
- Туберкан
Волосистость у женщин
- Гирсутан
Гангрена (некроз (отмирание) тканей живого организма черного или очень темного цвета, кожа, легкие, кишечник и др.)
- Антисклерин
- Токсигаст
Герпес опоясывающий
- Интелятрин
- Герпесан
- Кровоочистительный эликсир
- Имод
Герпес стафилококковый
- Герпесан
- Имод
Гиперкератоз (утолщение кожи невоспалительного характера)
- Дермосепт (внешнее)
- Люпусан
- Нимфа
Гистамин-посредственные дерматозы (хронически зудящие дрематозы)
- Аллергин
Гнойничковые поражения кожи (пиодермия, угри, воспалительное заболевание сальных желез)
- Дермосепт (внешнее)
- Маслянный экстракт календулы
- Уникальный
Грибок
Поражены ногти на ногах
- Онихомикозин
- Эндомикан
- Микозин (Присыпка в носки на ночь. Можно так же использовать коллоидную серу)
Все это проделать после пропаривания ног на ночь
На пальцах ног
- Онихомикозин
- Эндомикан
- Микозин (Присыпка в носки на ночь. Можно так же использовать коллоидную серу)
Все это проделать после пропаривания ног на ночь.
Поражен рот, нос, женские половые органы (кандидоз — молочница)
- Вероник
- Эндомикан
Гиперкератоз (утолщение верхнего слоя кожи)
- Нимфа
- Эндомикан
Дерматиты мокрые
- Кровоочистительный эликсир
- Холеазин
- Панкреан
- Нимфа (фитокрем наружно 2 раза в день)
- Уникальный
- Токсигаст
Демодекоз (клещ в волосяных луковицах) (чередовать 1й и 2й дни в течении месяца)
Первый день
- Кровоочистительный эликсир
- Гельминтан
- Панкреан
Второй день
- Холеазин
- Имод
- Аллергин
Местно (наружно) (каждый день в течении месяца)
- Деман (Очаги поражения, втом числе и основание ресниц, мазать на ночь тонким слоем ватной палочкой)
- Дермосепт (Протирать по утрам поражённые участки)
- Хипак (Делать компрессы 1 раз в 5 дней, разведя один к одному с водой. Будет в начале обжигать. На глаза ни в коем случае не делать).
Дерматит
- Стомахика
- Дермосепт
- Хипак (Делать компрессы 1 раз в 5 дней, газведя один к одному с водой. Будет в начале обжигать)
- Нимфа
Зуд (неприятное ощущение раздражения, жжения и покалывания в каком-либо участке кожи, вследствие различных причин, вызывает острую потребность потереть или почесать)
- Алопесан
- Нимфа
Зуд ануса (зуд заднего прохода, не является самостоятельным заболеванием, это лишь симптом, который может иметь в своей основе множество причин, например: глистная инвазия, геморрой и др. анальные патологии, кожные заболевания, сахарный диабет)
- Гемороид
- Пруритан
Зуд кожи (потребность почесаться, является корковым процессом заболевания)
- Нимфа
- Противоожоговая жидкость
Зуд кожи старческий и других форм (старческий связан с возрастными изменениями кожи и явлениями атеросклероза, сезонный возникает весной и осенью у лиц с вегетососудистой дистонией)
- Пруритан
Индуративные поражения кожи (флегмонозные угри – воспаление глубоких слоев эпителия – микроскопические полости, внутри которых скапливается гной)
Склеродерман
Инфекция стафилококковая. Стафилококковые болезни – группа различных заболеваний, обусловленных стафилококками. Основные проявления стафилококковой инфекции – гнойные заболевания кожи и подкожной клетчатки, стафилококковый сепсис, синдром токсического шока, пневмония, ангина, энтероколит, отравление стафилококковым энтеротоксином и поражение центральной нервной системы.
- Кровоочистительный эликсир
- Эризипелан
Инфекция стрептококковая. Эти инфекции продолжают оставаться в числе наиболее острых проблем здравоохранения во всех странах мира. Трудно найти раздел медицины, в котором нет заболеваний, вызванных стрептококками. Стрептококковые инфекции – группа преимущественно антропонозных заболеваний, вызываемых стрептококками различных серогрупп и характеризующихся поражением верхних дыхательных путей (скарлатине, ангине), кожных покровов и развитием постстрептококковых аутоиммунных (ревматизм, гломерулонефрит) и токсико-септических (некротический фасцит, миозит, синдром токсического шока, метатонзиллярный и паратонзиллярный абсцессы и др.) осложнений.
- Кровоочистительный эликсир
- Эризипелан
Ихтиоз (кожа больного покрывается роговыми образованиями серого цвета, напоминающими рыбью чешую)
- Нимфа
- Кровоочистительный эликсир
- Лихосан
- Маслянный экстракт календулы
Ихтиозоформные дерматозы (наследственные заболевания, чешуйчатая кожа)
- Нимфа
Камедоны (угри – камедоны – небольшие черные точки на коже, возникающие в результате скопления кожного жира и грязи, закупоривающей поры)
- Микозин
Кандидоза кожи (грибки рода Candida – поражение влажных участков кожи, слизистых оболочек, ногтевых пластинок и внутренних органов)
- Онихомикозин
Кандидомикоза (кандидоз, кандидиаз, монилиаз – инфекционное заболевание кожи)
- Нимфа
Келоид (опухолевое разрастание в виде рубцов грубой волокнистой соединительной ткани кожи)
- Бурситан
Кератоакантома (быстрорастущая доброкачественная эпидемальная опухоль на коже от волосяных фолликулов)
- Цеакут
Кератодермия (ороговение участков кожи, чаще ладоней и подошв)
- Илга
Кератоз доброкачественный плоскоклеточный (кератоническая папиллома, папиллома эпидермиса, папиллома плоскоклеточная, очень распространенное заболевание всех возрастов)
- Цеакут
Кератоз себорейный (себорейная бородавка, старческая бородавка, базальноклеточная папиллома)
- Илга
- Цеакут
Киста дермоидная (внутри содержит волосы, волосяные фолликулы и сальные железы)(подбирать индивидуально)
- Атероман
Кожа жесткая потрескавшаяся
- Медовица
Кожа обветренная
- Девичья краса
Кожа перегретая
- Девичья краса
Кожа, аллергические заболевания
- Дермосепт
Кожа, аллергические раздражения
- Противоожоговая жидкость
Кожа, воспаление при эндоцервицитах
- Девичья краса
Кожа, восстановление кислотно-щелочного баланса
- Ароматический уксус
Кожа, микоз
- Микозин (Присыпка в носки на ночь. Можно так же использовать коллоидную серу)
Кожа, нормальная и сухая
- Девичья краса
Кожа, уход
- Девичья краса
- Илга
- Медовица
- Ароматический уксус
- Целебный боб
Кожные инфекции
- Микозин (Присыпка в носки на ночь. Можно так же использовать коллоидную серу)
Кожные поражения
- Ароматический уксус
Кожный зуд (потребность почесаться, является корковым процессом заболевания)
- Нимфа
- Противоожоговая жидкость
- Алопесан
Кондиломы остроконечные (инфицирование вирусом папилломы человека, вызывает также генитальные бородавки, половые кондиломы)
- Вакулан
Крапивница (аллергия с образованием волдырей)
- Противоожоговая жидкость
Крапивница хроническая (при тонзиллитах, холециститах, аднекистах и др.)
- Холеазин
- Аллергин
- Нимфа
- Дермосепт
- Противоожоговая жидкость
Лишай (кожные заболевания (дерматозы), характеризующиеся образованиями в виде цветных пятен, кожным зудом и шелушением)
- Аллергин
- Холеазин
- Панкреан
- Кровоочистительный эликсир
- Лихосан
Лишай красный плоский (грудь, живот, руки и голени (розово-красные зудящие узелки с вдавленным центром, возникают при ослаблении иммунитета и болезнях желудочно-кишечного тракта)
- Аллергин
- Холеазин
- Панкреан
- Кровоочистительный эликсир
- Лихосан
Лишай обычный («цветной» – грибковая инфекция, при загаре виден как белые пятна)
- Имод
- Аллергин
- Холеазин
- Панкреан
- Кровоочистительный эликсир
- Лихосан
Лишай опоясывающий (самый неприятный вирус Herpes zoster — опоясывающий герпес, размножается в нервных клетках)
- Онихомиказин
- Имод
- Аллергин
- Холеазин
- Панкреан
- Кровоочистительный эликсир
- Лихосан
Лишай
- Лихосан
- Кровоочистительный эликсир (при плохом эффекте местного лечения)
- Гепатофит
- Нимфа
Липома (жировик) (лечение 9-12 месяцев) Первые 3 месяца подбирать индивидуально.
- Липоман
- Свистуля
- Холеазин
- Панкреан (Холеазин чередовать с Панкреаном по дням)
Атерома (жировик киста)(лечение 9-12 месяцев) Первые 3 месяца
- Атероман
- Свистуля
- Холеазин
- Панкреан (Холеазин чередовать с Панкреаном по дням)
Лямблии
- Холеазин 3
- Гельминтан
Местный островоспалительный дерматит (воспаление кожи с более или менее очерченной зоной поражения, 1-я стадия называется острой (ликровезикулярной или макровезикулярной)
- Илга
- Нимфа
Микоз вторично инфицированный (микозы стоп, локализация в складках кожи, пальцах ног)
- Микозин (Присыпка в носки на ночь. Можно так же использовать коллоидную серу)
Микоз кожи (заболевания, вызванные дрожжеподобными грибками)
- Вероник
- Дермосепт
- Микозин (Присыпка в носки на ночь. Можно так же использовать коллоидную серу)
Микроангиопатия, что обуславливает генерализированный синдром Рейно (системное заболевание соединительной ткани, отражает характерные поражения кожи с последующим развитием фиброза и атрофии пораженных участков)
- Склеродерман
Мозоли и омозолелости (дополнительные наслоения плотной и сухой кожи)
- Мозолин
- Илга
Морщины
- Весняночка
- Целебный боб
- Девичья краса
Микоз, раны
- Бешиха
- Эндомикан
- Имод
- Онихомикозин
- Микозин (Присыпка в носки на ночь. Можно так же использовать коллоидную серу)
- Кровоочистительный эликсир
- Медовица
Начальные формы болезни Рейно (начальные формы склеродермии – спазм сосудов конечностей с последующим отмиранием кожи на пальцах рук и ног)
- Облитерон
- Невритан
Недоброкачественные новообразования
Невус – враг, замаскировавшийся под родинку. Родимые пятна и родинки. Невус – серьёзная опухоль, которая из доброкачественной может преобразоваться в злокачественную.
- Контратуморис
- Цеакут
Неодермит
- Невритан
- Кровоочистительный эликсир
Нейродермит (атопический дерматоз – хроническое кожное заболевание, имеющее неврогенно-аллергическое происхождение, появляющееся в виде папулёзных высыпаний, склонных к слиянию, характеризующихся зудом)
- Нимфа
- Лихосан
- Холеазин
- Дермосепт
Ногти, укрепление (предотвращает ломкость)
- Алопесан
Ногти, травматические поражения. Травма ногтя или его матрицы, а также длительное воздействие едких химикатов может вызвать временное, а иногда и стойкое, необратимое повреждение ногтей. Несчастные случаи, например, удар молотком по ногтю или его защемление дверью может вызвать кровотечение и образование кровоподтёка и синяка в мягких тканях под ногтевой пластиной. На ногте появляется синюшно-черное пятно устрашающего вида, которое рассасывается в течение нескольких недель, а иногда месяцев (в зависимости от масштаба повреждения)
- Алопесан
Облысение
- Алопесан
- Хипак (Делать компрессы 1 раз в 5 дней, газведя один к одному с водой. Будет в начале обжигать)
- Нимфа
- Ароматический уксус
Опоясывающий лишай
- Онихомиказин
- Имод
- Аллергин
- Холеазин
- Панкреан
- Кровоочистительный эликсир
- Лихосан
Отрубевидный лишай
- Холеазин
- Панкреан (Холеазин чередовать с Панкреаном по дням)
- Лихосан
Ожоги
- Противоожоговая жидкость
- Уникальный
Облысение
- Алопесан
- Дермосепт (внешнее)
Обморожение
- Противоожоговая жидкость
Ограниченная склеродермия. Склеродермия относится к кожным заболеваниям. Она поражает соединительные ткани, вызывая хронический дерматоз. Проявляется склеродермия по-разному, что зависит от ее характера. Различается два вида болезни: — системная склеродермия имеет не только кожные проявления, но и связана с поражениями внутренних органов. Она приводит к образованию кист в легких, нарушениям работы пищевода и желудка, болезням почек, развитию катаракты, полиартритов, мышечной слабости; — склеродермия очаговая затрагивает только кожу, проходя три стадии в развитии: сперва по телу появляются отечные высыпания лилового цвета, затем они уплотняются и становятся белыми, по мере их рассасывания кожа становится похожей на тонкую бумагу. Так проявляет себя бляшечная склеродермия. К другим разновидностям относятся: линейная склеродермия, связанная с появлением на лбу поражений, напоминающих рубец (это наиболее распространенная склеродермия у детей); болезнь белых пятен (возникают у женщин на половых органах, шее, груди). Проявления склеродермии зависят от ее разновидности. Системная склеродермия имеет множество симптомов, поскольку поражает кожу, сосуды, суставы и внутренние органы. К наиболее ярким ее признакам относятся: 1. Синдром Рейно или спазм сосудов кожи на конечностях. Сперва пальцы становятся бледными, а потом лиловыми, что связано с нарушением кровотока. После его восстановления кожа розовеет или краснеет. Обычно приступы происходят на холоде или под действием стресса. 2. Уплотнения на коже начинают образовываться на пальцах рук, а затем распространяются по всему телу. Одновременно вокруг губ образуется красная кайма. Поражения кожи развиваются постадийно, как и при очаговой склеродермии. 3. Склеродермия протекает с локализованными окрашиваниями кожи, образованием язв и рубцов на их месте. 4. На ранних этапах появляется скованность в суставах, позже — происходит деформация пальцев. Иногда пациенты отмечают мышечную слабость. 5. Затрагивает болезнь желудочно-кишечный тракт, проявляясь: трудностями с глотанием, изжогой, вздутием живота, болями и диареей. На фоне этого пациент теряет вес. 6. Одышка и сильный кашель — признаки поражения легких при склеродермии. Постановка диагноза склеродермия заключается в осмотре кожных поражений, уточнении симптомов и проведении дополнительных анализов. Анализ крови показывает повышенную скорость оседания эритроцитов, анемию (дефицит железа и витамина В12), аутоантитела, свойственные для склеродермии. Также проводится капилляроскопия ногтевого ложа и другие процедуры, оценивающие микроциркуляцию крови.
- Склеродерман
- Нимфа
- Ревматизан
Ожоги бытовые
- Маслянный экстракт календулы
Ожоги слизистой оболочки рта и горла
- Противоожоговая жидкость
Ожоги солнечные и другие І-
