Воспаление кожи при сахарной диабете
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
…
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Читайте также: Другие причины кожного зуда
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
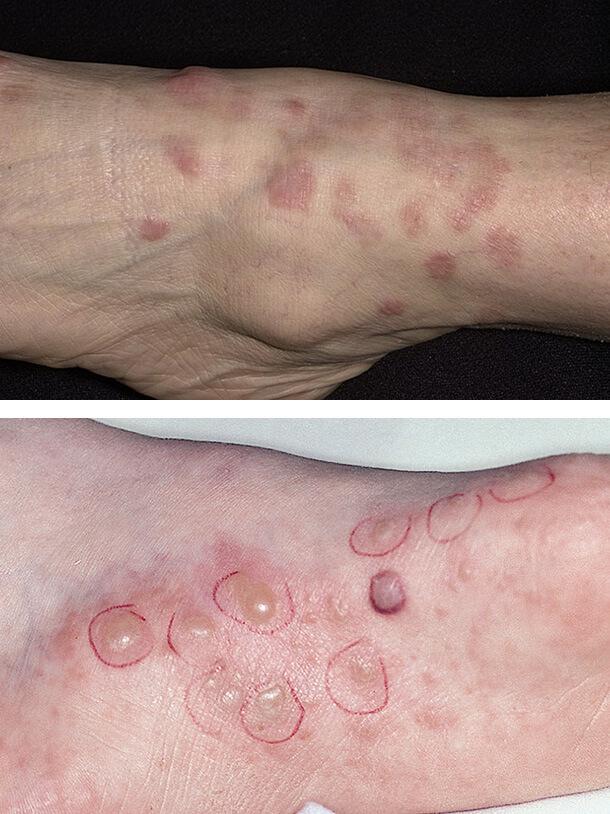
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
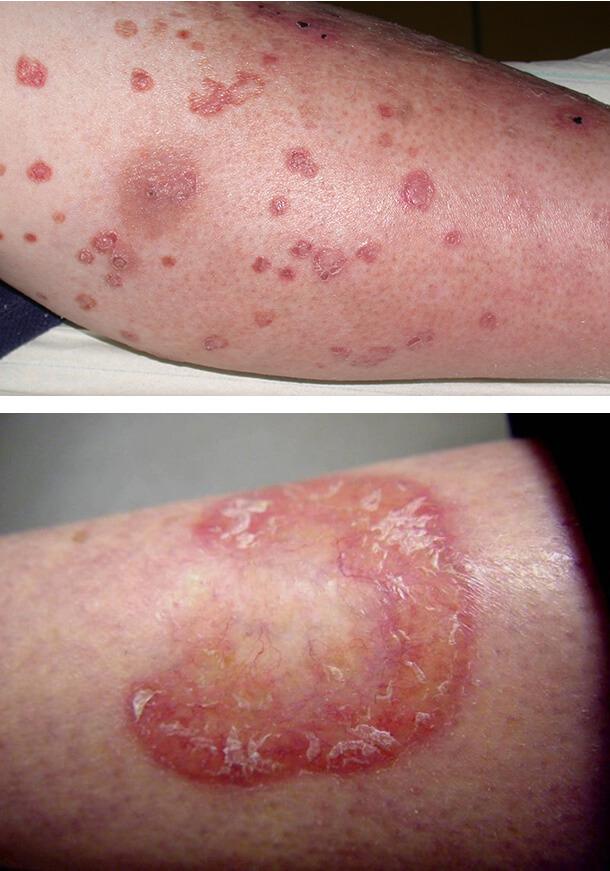
1. Околоногтевые телеангиоэктазии
2. Витилиго
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.

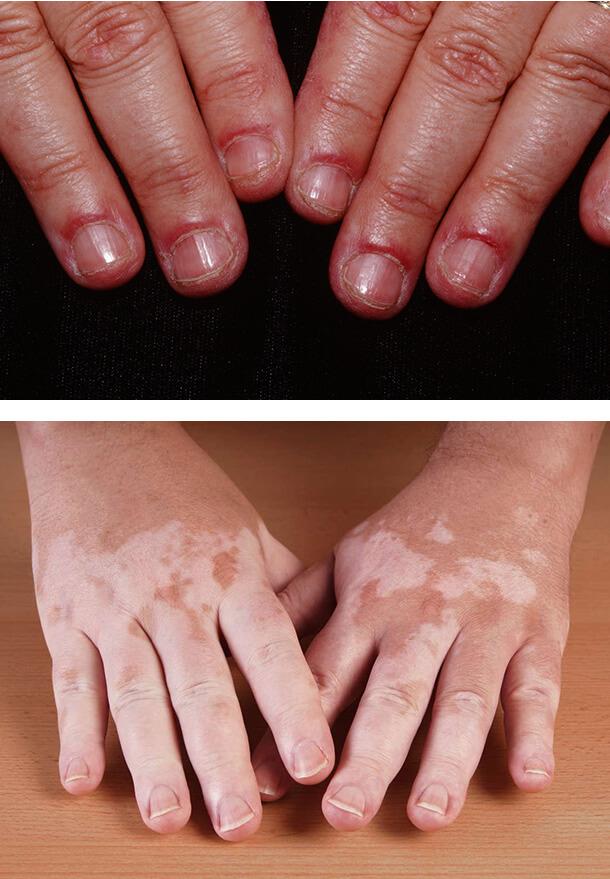
1. Красный плоский лишай
2. Диабетические буллы
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
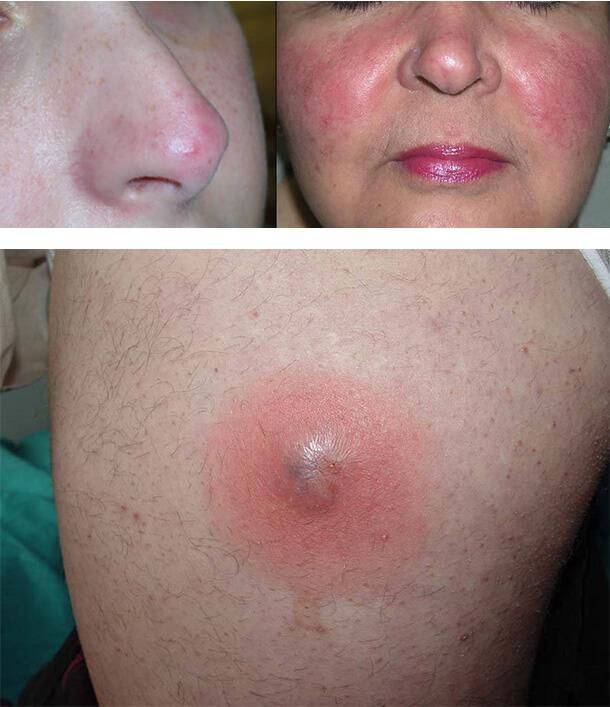
1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
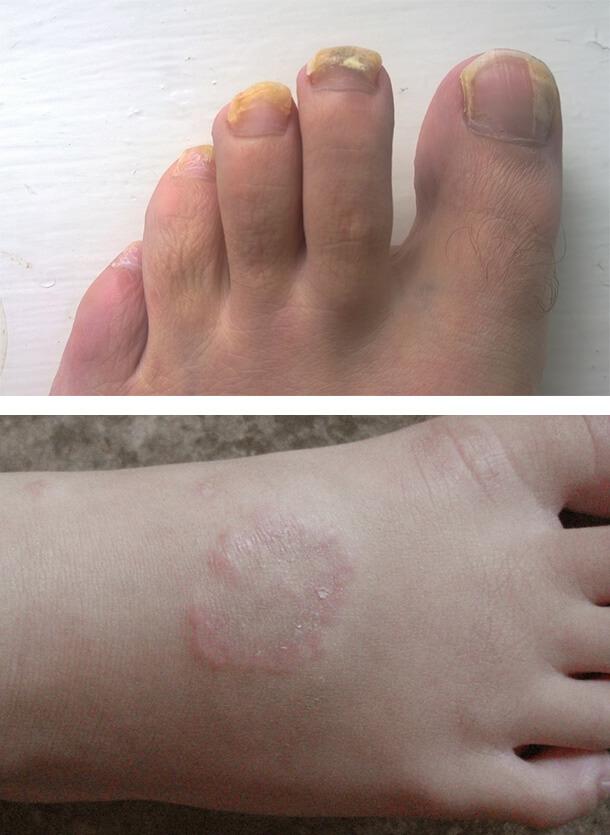
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
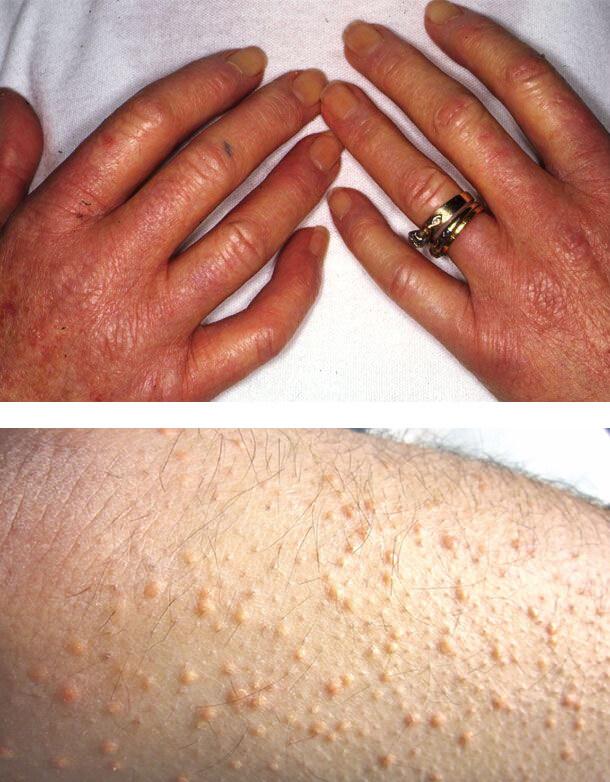
1. Диабетический склероз кожи
2. Ксантомы
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
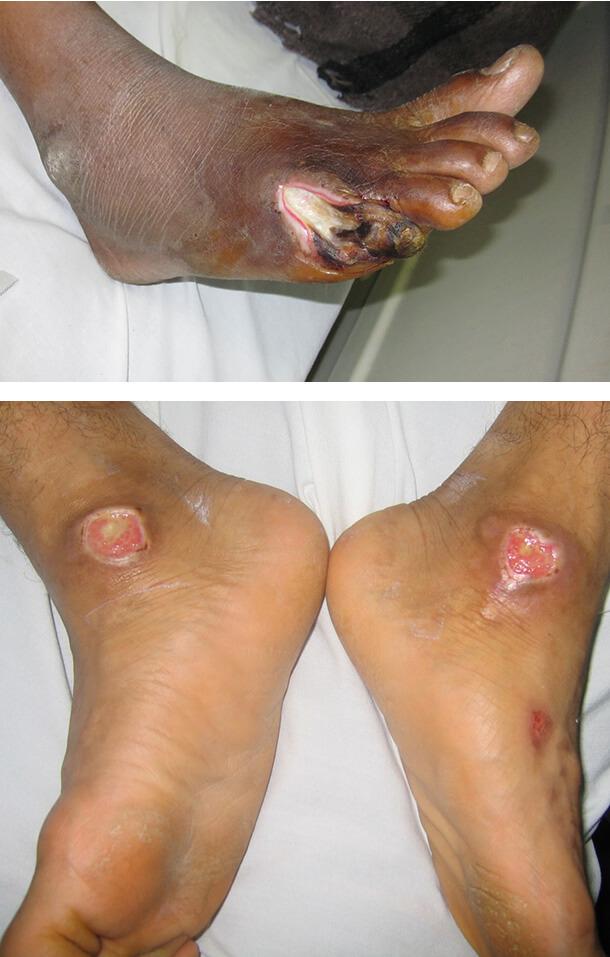
1. Диабетическая гангрена
2. Диабетическая язва
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
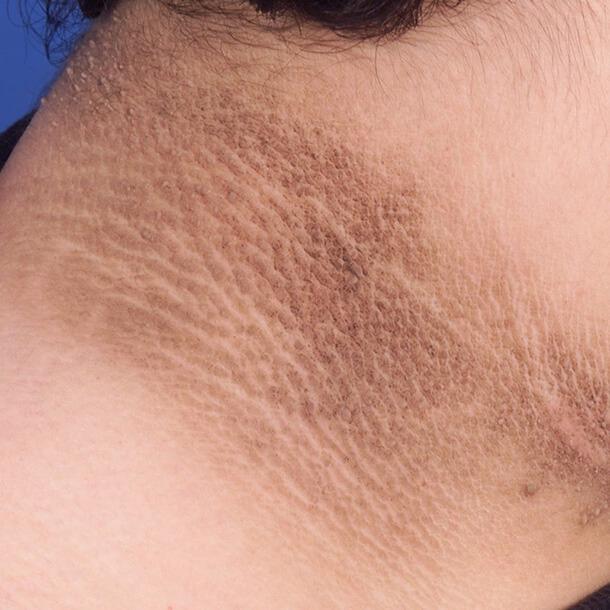
Черны акантоз
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Кожные реакции на инсулин
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
При сахарном диабете нарушается углеводный обмен, поэтому скапливаются в организме продукты метаболизма. Они изменяют структуру кожи, эпидермиса, фолликул и потовых желез, как и всех органов и тканей. На фоне полинейропатии, ангиопатий, снижения местной и общей иммунной защиты появляются на коже различные виды сыпи, пигментные пятна, изъязвления, гнойно-септические осложнения.
Если СД и кожная болезнь протекает тяжело – кожа грубеет, желтеет, снижает тургор, шелушится, особенно на голове под волосами, которые становятся тусклыми и выпадают. Подошвы и ладони покрываются трещинами и мозолями, шипицами. Ногти становятся толстыми в связи с подногтевым гиперкератозом, деформируются.
Шелушение и оголение кожи на голове
Первыми признаками-сигналами дерматологических проявлений при СД являются: кожный зуд, сухая кожа и слизистые, инфекции: пиодермия и кандидоз.
На фоне СД развиваются дерматозы:
- первичные (1 группа) – за счет диабетических ангиопатий и нарушений метаболизма: дерматопатий, липоидного некробиоза, диабетических пузырей и ксантоматоза;
- вторичные (2 группа) – за счет грибковых и бактериальных инфекций;
- лекарственные (3 группа) – за счет препаратов, применяемых при лечении СД. Они вызывают экзематозную реакцию, крапивницу, токсидермию, постинъекционную липодистрофию.
Болезни кожи длительно протекают, трудно поддаются лечению, часто обостряются. Рассмотрим основные кожные патологии при СД.
Дерматопатия конечностей
Дерматопатия диабетическая
Изменения, что происходят в сосудах крови, снабжающих кровью, кислородом и питанием кожу, приводят к развитию диабетической дерматопатии. На голенях появляются округлые или овальные поражения красновато-коричневого цвета диаметром 5-15 см на истонченной коже.
Позднее папулы превращаются в большие атрофические безболезненные пятна. Иногда в этих местах больные ощущают зуд и жжение. Лечение применяют медикаментозное, но специфического лечения не проводят. Иногда спустя 1-2 года пятна исчезают самостоятельно.
При СД2 дермопатии перерождаются в липоидный некробиоз: плотные и безболезненные светло-коричневые узелки. Кожа над ними бывает блестящей, при сливании узелков появляются повреждения и изъязвления.
Патологию относят к редкому хроническому дерматозу, при котором начинается очаговая дезорганизация и липидная дистрофия коллагена. Болеют диабетики разного возраста, но чаще женщины 15-40 лет при инсулинозависимом диабете. Атипичные формы патологии требуют дифференцировать диагноз с саркоидозом, гранулемой кольцевидной, ксантоматозом.
Лечение некробиоза
Прогрессивный липоидный некробиоз
Четко определенные методы лечения липоидного некробиоза отсутствуют. Здесь терапию направляют на компенсацию СД и стараются достигнуть нормы содержания сахара в крови.
Под усиленным терапевтическим контролем назначают:
- ПУВА-терапию (фотохимиотерапию);
- фотодинамическую терапию;
- лекарства от диабета;
- препараты: Оксипентифиллин, Циклоспорин, Ниациномид, стероиды в инъекциях или в таблетках;
- липидные средства: Бензафлавин, Клофибрат, Липостабил;
- средства для улучшения микроциркуляции крови: Теоникол, трентал, Курантил;
- диету, витамины;
- мази: Троксевазиновую и Гепариновую, аппликации Димексида (25-30% раствор);
- облучение сверхмягкими рентгеновскими лучами Букки;
- обычное облучение рентгеном;
- лазеротерапию;
- иссечение узелков хирургическим методом.
Народные средства
При липоидном некробиозе делают:
- примочку 5-6 раз в день на проблемную зону из воды и сока чистотела (2:1). Выдерживают 10 минут;
- компресс из настоя алтея (1 ст. л) и кипящей воды (100 мл). Настаивают 60 минут, фильтруют, прикладывают на 20-25 минут 2-3 раза в день к проблемной коже;
- готовят масляный настой из толченых листьев герани и рафинированного подсолнечного масла. Настаивают в темноте 7 дней, затем наносят на кожу 2-3 раза/сутки в течение 10-15 дней;
- смесью из меда (1 ст. л.), ромашки и мать-и-мачехи – по 1 ст. л. смазывают кожу на ночь;
- принимают ванны с добавлением отвара из корня лопуха, листьев смородины черной и цветков чистотела.
Пузырчатка диабетическая (буллы, пузыри): лечение
Пузыри на коже при СД
Пузырь диабетический поражает кожу редко при нейропатиях, но появляется внезапно на конечностях, включая стопу и пальцы. Пузыри не болят, бывают маленькие до 1-2 мм и большие – до 5-10 см.
Жидкость в пузырях прозрачная, иногда геморрагичная и всегда стерильная. Если пузыри (буллы) не заживают самостоятельно, то назначают симптоматическое лечение и жесткий контроль уровня глюкозы в крови. Курс лечения – до 2-х недель.
При больших, стойких буллах, причиняющих боль или раздражающих кожу, тогда рекомендуют накладывать повязки для исключения повреждения пузыря и попадания инфекции внутрь, прикладывать солевые компрессы, принимать стероиды, глюкокортикоидные гормоны. Тяжелые формы пузырчатки лечат цитостатиками: Метотрексатом и Циклоспорином А, при инфекциях – антибиотиками.
Для снижения побочного воздействия глюкокортикоидов назначают препараты, угнетающие иммунитет. Но одновременно проводят лечение препаратами калия и кальция, витаминами, вводят гамма-глобулин и используют гипербарическую оксигенацию.
Ежедневно принимают ванны с температурой воды — 38˚С и с добавлением марганцовки, отвара дубовой коры или пшеничных отрубей. При появлении эрозий покрывают кожу мазями, маслами из аэрозолей, кремами с наличием Дексапантенола, анилиновыми красителями.
Если поражена слизистая полости рта, тогда для полоскания используют соду, марганцовку, фурацилин, черный чай, раствор метиленового синего, эвкалипт, ромашку, для снятия болей — Гидрокортизон, Прокаин или Новокаин. Для смазывания очагов поражения назначают масло облепихи, витамин Е в масляной форме, губы и внутри носа смазывают глюкокортикоидными кремами.
В тяжелых случаях назначают фотохимиотерапию: облучение ультрафиолетом клеток крови, переливают нативную плазму, проводят гемодиализ, гемосорбцию, плазмаферез для очищения крови от избыточных аутоантител. Больные переходят на дробное питание с включением в рацион молочных продуктов, отварного мяса, печеных овощей (картофеля и тыквы), фруктов, кураги и изюма. Рекомендуется снизить потребление жидкости и соли, избегать стрессовых ситуаций, больше уделять времени отдыху и сну.
Липодистрофия диабетическая: лечение
При липодистрофии в местах инъекций инсулина изменяется коллаген и атрофируется жировой слой в подкожной клетчатке, истончается и становится красной кожа, под ней расширяются капилляры, появляются сосудистые «звездочки». При повреждениях кожи образуются язвы. Пораженные участки четко ограничены от здоровой кожи, они могут вызывать боль и зуд.
Лечение проводят ультразвуком и с помощью индуктометрии. При курсе из 10-15 процедур сеансы проводят через день. Повторяют курс спустя 2-3 месяца.
Проявление диабетической липодистрофии
Ультразвук мощностью 0,2 Вт углубляется внутрь на 10 см, способствует нормализации циркуляции крови и разделяет ткани на волокна. Предварительно на кожу наносят Гидрокортизон (1%), воздействуют на один участок 3-5 мин, всего процедура длится 10 мин.
Ксантоматоз высыпной: лечение
Проявления ксантоматоза
Причиной ксантоматоза является гиперлипидемия с увеличением концентрации триглицеридов и гистиоцидов в крови. Округлые или плоские высыпания в виде желтоватых или розоватых бляшек, что возвышаются над поверхностью кожи, покрывают кожу спины и ягодиц, ноги, локти, колени, подошвы, сгибательные поверхности, грудь, шею и лицо. Бляшки вызывают зуд, они окружены красноватой каймой, а внутри них скапливаются нейтральный жир.
Для их устранения необходимо корректировать нарушение углеводного обмена и жирового (липидного). Это достигается назначением препаратов, контролирующих в крови уровень жиров.
Лечение направлено на поддержание поджелудочной железы, нормализацию липидного обмена и устранение висцеральных расстройств. При этом ограничивают прием жиров и добавляют молочно-растительную пищу.
Гиполипидемический препарат
Назначают Аторвастатин (противоатеросклеротический препарат), Тироксин (А-Тироксин), в тяжелых случаях – оперативные методы, лазер, электрокоагуляцию, криодеструкцию. При этом проводят контроль уровня сахара в крови.
Инфекция бактериальная
При отсутствии постоянного контроля уровня сахара в крови, проникновении гноеродных бактерий под кожу (стафилококков, стрептококков) появляются фурункулы: воспаленные узелки вокруг фолликулов волос, ячмень при инфицировании желез век. А также болезни ногтевых пластин или пиодермия, паронихии, карбункулы, флегмоны, рожа, панариций, язвы диабетические, синдром диабетической стопы.
Ячмень на верхнем веке при СД
При подтверждении диагноза также определяют чувствительность возбудителя к антибиотикам. Лечение проводят Диклоксациллином или Эритромицином (если не выявлена аллергия к пенициллинам).
Если нет нагноения – лечение проводят местными средствами и теплом (компрессами из соли и отваров лечебных трав: календулы, шалфея, ромашки и др.). Хорошо смазывать фурункулы, чирья и другие высыпания маслом чайного дерева по 2-3 раза/сутки или эхинацеи.
Масла заживляют гнойнички и повышают местный иммунитет. Крупные фурункулы и абсцессы вскрывают (рассекают) и дренируют. Обязательно корректируют углеводный обмен.
На видео дана информация о лечении фурункулеза при СД.
Инфекция грибковая
От дрожжеподобных грибков «Candida albicans» страдает кожа у диабетиков, а у женщин даже слизистая во влагалище. Грибок может поселиться в уголках рта, на ногтях, между пальцами конечностей.
К наиболее частым грибковым инфекциям относят:
- паховую эпидермофитию. Она проявляется в виде красного зудящего участка на половых органах, переходящего на внутреннюю поверхности бедер;
- эпидермофитию стоп с поражением кожи между пальцами;
- стригущий лишай в виде кольцевых чешуйчатых участков или волдырей в области паха, стоп, груди, живота, голове или ногтях, причиняющих сильный зуд;
- кандидоз на гениталиях и в крупных складках кожи, на слизистых оболочках в виде вульвовагинита, баланопостита, ангулярного хейлита;
- мукороз с началом развития в полости носа, переходящим в область глаз и мозг. Инфекция может быть смертельной.
Грибковое поражение кожи
Глубокий мукороз носа
- Мукороз. Вызывают мукороз (зигомикоз, фикомикоз) плесневые грибы Mucor и поражают органы дыхания, зрения и слуха, ЖКТ, ЦНС, мозг и проявляется на коже и слизистых гнойничками, язвенными и эрозийными дефектами. Вызывает болезнь самые тяжелые симптомы глубокого инфекционного процесса во всем организме. При подозрении на мукороз проводят полное обследование, в том числе спинномозговую пункцию. Включают и специфическую диагностику: исследуют под микроскопом кожу, содержимое желудка, ликвор, мочу, мокроту, смывы носоглотки. А также выращивают грибок на питательной среде. При получении колоний грибка, имеющих серовато-белый цвет и черные и коричневые головки, пух в виде войлока – диагноз подтверждают.
Лечение мукороза. Назначают этиотропные препараты:
- 200-400 мг Итраконазола за один прием/сутки в течение 3-6 месяцев;
- 800 мг Кетоконазола за один прием/сутки в течение 3-6 месяцев;
- 200 мг Низорала, один прием/сутки при курсе – 3-6 месяцев;
- 1 мл/кг Амфотерицина В внутрь вены через день по индивидуальной схеме.
Проблемную кожу обрабатывают фунгицидами: Фукарцином, жидкостью Кастеллани, бриллиантовым зеленым. А также мазями от грибков: Ламиконом единократно/сутки, распыляют в аэрозоле натриевую соль.
Индивидуально лечение проводят симптоматическую терапию препаратами:
- жаропонижающими: Парацетамолом, Нимесулидом и Ибупрофеном;
- обезболивающими: Кетопрофеном;
- антигистаминными: Супрастином, Тавегилом, Дезлоратодином;
- противосудорожными: Фенлипсином;
- мочегонными: Торасемидом, Фуросемидом, Этакриновой кислотой;
- глюкокортикоидами;
- витаминными и минеральными комплексами.
Мукормикоз риноцеребральный
- Мукоромикоз. Вызывают болезнь плесневые грибки Rhizopus, Rhizomucor и Mucor при СД. Патология характерна появлением инвазивных некротических поражений внутри носа и на небе, боли, лихорадки, орбитального целлюлита и проптоза, гнойных выделений из носа. А также легочными (кашлем, одышкой и высокой температурой) и симптомами, что проявляются при поражении ЦНС и мозга: полостным тромбозом синуса, приступами, афазиями или гемиплегиями.
Лечение мукоромикоза. Проводят тщательный контроль диабета, сопутствующего состояния, иммуносупрессии, обрабатывают раны. В первую очередь назначают Амфотерицин В внутрь вены по 7,5-10 мг/кг/сутки.
Его могут заменить позднее Ноксафилом (Позаконазолом), как консолидирующую терапию. Проводят полную санацию пораженной полости от некротических тканей и вводят при этом Амфотерицин. При назначении ранее Дефероксамина, его могут отменить.
Эффективное средство при мукоромикозе
Ноксафил (Позаконазол) – дополнительное средство для лечения грибка при СД
- Кандидоз. У диабетиков начинается сильный и упорный зуд, а в складках отмечают белесоватую полоску – мацерированный роговой слой, где формируются трещинки и эрозии на поверхности кожи. Они бывают влажными, блестящими, синюшно-красноватыми с белым ободком.
Лечение кандидоза. Проводят местную терапию спиртовыми или водными растворами анилиновых красителей: синькой метиленовой (2-3%), зеленкой (1%), жидкостью Кастеллани, мазями и пастами с содержанием борной кислоты (10%). А также местными антимикотиками — 1-2% кремами, мазями и растворами:
- Флуконазолом – один раз/сутки – 150 мг – 2-3 недели, далее – 150 мг – 1 раз в неделю;
- Итраконазолом – по 100 мг/сутки – 2 недели или по 400 мг/сутки – 7 дней;
- Кетоназолом – по 200 мг/сутки – 1-2 недели.
Паховая эпидермофития
- Эпидермофития. Вызывают патологию грибки Epidermophyton floccosum и поражают пахово-бедренные складки, подмышечные и складки под молочными железами у женщин.
Лечение. В период острого течения применяют в растворе 10% Хлорид кальция, внутрь принимают антигистаминные препараты: Диазолин, Димедрол, Пипольфен и Супрастин. Снимают раздражение специальными примочками с раствором Нитрата серебра (25%), 1% раствором Резорцина, мазями: Микосептином, Клотримазолом, Оксиконазолом, Циклопироксом.
Если видимые проявления инфекции исчезают после 1-1,5 месячного курса лечения, то его прекращают, если нет – тогда курс лечения повторяют через 7-8 дней.
Эпидермофития стоп
Лечение эпидермофитии стоп и ногтевых пластин. Для стоп назначают рапные ванночки из морской соли, отваров чистотела, календулы, шалфея и ромашки, применяют марганцовку и антисептики на водной основе: синий метиленовый, Фукорцин.
Смазывают противогрибковыми мазями или орошают спреями. Тщательно дезинфицируют обувь, одежду и предметы личной гигиены.
Стригущий лишай при СД
- Стригущий лишай.
Лечение проводят:
- Таблетками: Гризеофульвином (8 таблеток/сутки с едой и растительным маслом – 1 ч. л.), при первом отрицательном анализе дозу уменьшают и отменяют постепенно препарат. Ламизилом (по 1 таблетке х 1-2 раза/сутки – 1,5 месяца). Орунгалом (по 100 мг один раз за день – при курсе 15 дней).
- Мазями: серной, серно-дегтярной, салициловой, Ламизиловой (1,5 месяца), Микоспором (1-1.5 месяца).
- Гелями: Экзифином (по 1-2 раза/сутки – 3-4 недели), Микогелем (2 раза за день – 3-4 недели).
- Растворами: Вокадином, Йодицирином, Нитрофунгином для споласкивания волосистой части головы.
- Противогрибковыми шампунями для мытья головы.
До того, как применять лекарственные препараты, поврежденные участки очищают Фурацилином, риванолом и марганцовкой.
В домашних условиях можно протирать проблемные участки кожи по 5 раз за день следующим составом:
- сок из листьев зеленого подорожника (1 ст.) соединяют с золой (1 ст. л.) и спиртом (1 ч. л.). Курс – 7-10 дней;
- залить сухие цветки ромашки (20 г) кипятком (300 мл), дать настояться 30 минут и процедить. Протирать кожу с лишаем и мыть голову отваром – 7-10 дней.
Вопросы-ответы
Здравствуйте. Опишите, пожалуйста, необычные заболевания кожи при СД. Спасибо.
Здравствуйте. При диабете можно встретить следующие заболевания:
- Рубеоз у инсулинозависимых больных в виде гиперемии (румянца) на лбу, щеках, подбородке. При этом отмечают поредение бровей. Чаще бывает у детей и юношей.
- Диабетическую эритему: эритоматозные пятна. Они чаще бывают у мужчин после 40 лет. Пятна большие, имеют резкие границы, округлые очертания и насыщенную розовато-красную окраску. Покрывают лицо, шею, тыльную сторону кисти, вызывают покалывание. Могут держаться до 2-3 дней и самопроизвольно исчезать.
- Ворсинчатые гиперпигментированные разрастания (Acanthosis nigricans) в виде «грязной кожи». Покрывают складки шеи и подмышки, выступающие точки суставов. Причиной становятся инсулиноподобные факторы роста, что вырабатывает печень. Они взаимодействуют с эпидермальными рецепторами. Что приводит к утолщению эпидермиса и гиперкератозу.
- Витилиго: разрушение клеток, вырабатывающих пигмент. При этом у диабетиков появляются светлые пятна на коже груди, живота, лица.
Проявление витилиго
Вывод
Чтобы предотвратить кожные проблемы при СД, необходимо тщательно контролировать содержание сахара в крови, вовремя принимать лекарство и еду, следовать советам врача относительно диеты, приема медикаментов и выполнения физических нагрузок. При тщательном уходе за кожей можно исключить зудящие раздражения, расчесы и проникновение бактерий и грибков посредством ранок и царапин под кожу.
Читать далее…
