Воспаление кровеносных сосудов легких

Заболевание легочных сосудов — это медицинский термин, обозначающий заболевание, поражающее кровеносные сосуды, ведущие в легкие или из легких. Большинство форм легочных сосудистых заболеваний вызывают одышку.
Что такое легочно-сосудистое заболевание?
Определение легочно-сосудистого заболевания простое: любое состояние, которое влияет на кровеносные сосуды на пути между сердцем и легкими.
Кровь течет из сердца в легкие и обратно в сердце. Этот процесс постоянно наполняет кровь кислородом и позволяет выдыхать углекислый газ. Вот как этот процесс работает:
- Кровь с низким содержанием кислорода возвращается из тканей организма по венам обратно в правую часть сердца.
- Правое сердце прокачивает кровь с низким содержанием кислорода через легочные артерии в легкие. Эта кровь наполняется кислородом.
- Богатая кислородом кровь возвращается из легких обратно в левую часть сердца. Левое сердце закачивает богатую кислородом кровь в организм через аорту и многие другие артерии.
Любая часть сердечно-легочного кровотока может быть повреждена или заблокирована, что приведет к заболеванию легочных сосудов.
Причины легочно-сосудистых заболеваний
Причины легочно-сосудистых заболеваний различаются в зависимости от того, какие сосуды легких поражены. Легочно-сосудистые заболевания делятся на несколько категорий:
Легочная артериальная гипертензия: Повышенное кровяное давление в легочных артериях (отвод крови от сердца к легким). Легочная артериальная гипертензия может быть вызвана заболеванием легких, аутоиммунным заболеванием или сердечной недостаточностью.Когда нет очевидной причины, это называется идиопатическая легочная артериальная гипертензия.
Легочная венозная гипертензия: Повышенное кровяное давление в легочных венах (перенос крови из легких в сердце). Легочная венозная гипертензия чаще всего вызвана застойной сердечной недостаточностью. Поврежденный митральный клапан в сердце (митральный стеноз или митральная регургитация) может способствовать легочной венозной гипертонии.
Легочная эмболия: Сгусток крови отрывается от глубокой вены (обычно в ноге), проникает в правое сердце и перекачивается в легкие. В редких случаях эмболия может представлять собой большой пузырь воздуха или жировой шарик, а не сгусток крови.
Хроническая тромбоэмболическая болезнь: В редких случаях сгусток крови в легких (легочная эмболия) никогда не поглощается организмом. Вместо этого происходит реакция, при которой множественные мелкие кровеносные сосуды в легких также заболевают. Процесс протекает медленно и постепенно затрагивает большую часть легочной артериальной системы.
продолжение
Симптомы легочно-сосудистых заболеваний
Симптомы легочно-сосудистых заболеваний варьируются в зависимости от нескольких факторов:
- Внезапность процесса, затрагивающего легочные кровеносные сосуды
- Какие легочные кровеносные сосуды поражены (где легочное сосудистое заболевание)
- Насколько сильно поражена легочная сосудистая система
Например, внезапная, большая легочная эмболия, блокирующая большую легочную артерию, может вызвать сильную одышку и боль в груди. Но очень маленькая легочная эмболия (блокирование только небольшого кровеносного сосуда) может не вызывать заметных симптомов.
Хотя симптомы легочных сосудистых заболеваний могут широко варьироваться, каждая из причин легочных сосудистых заболеваний имеет ряд обычных симптомов:
Легочная артериальная гипертензияЭто чаще всего вызывает медленно прогрессирующую одышку. По мере того, как состояние ухудшается, могут возникнуть боли в груди или обмороки (обмороки) при физической нагрузке.
Легочная эмболия: Сгусток крови в легких обычно возникает внезапно. Одышка, боль в груди (часто усиливающаяся при глубоких вдохах) и учащенное сердцебиение являются общими симптомами. Симптомы легочной эмболии варьируются от едва заметных до тяжелых, в зависимости от размера сгустка крови.
Легочная венозная гипертензия: Эта форма легочного сосудистого заболевания также вызывает одышку из-за застойной сердечной недостаточности, которая обычно присутствует. Одышка может усугубляться в положении лежа, при отсутствии контроля артериального давления или при наличии избытка жидкости (отек).
Тесты на легочную сосудистую болезнь
Основываясь на симптомах, признаках и анамнезе человека, врач может начать подозревать наличие легочно-сосудистого заболевания. Диагноз легочно-сосудистого заболевания обычно делается с использованием одного или нескольких следующих тестов:
Компьютерная томография (КТ): КТ-сканер принимает несколько рентгеновских снимков, а компьютер создает детальные изображения легких и грудной клетки. КТ обычно позволяет обнаружить легочную эмболию легочной артерии. КТ также может выявить проблемы, затрагивающие сами легкие.
Вентиляция / перфузионное сканирование (V / Q сканирование): Это испытание ядерной медицины показывает, насколько хорошо легкие наполняются воздухом. Эти изображения сравниваются с изображениями того, насколько хорошо кровь течет через легочные кровеносные сосуды. Несовпадающие области могут свидетельствовать о наличии легочной эмболии (сгустка крови).
продолжение
Эхокардиография (эхокардиограмма): Ультразвуковое видео бьющегося сердца. С помощью эхокардиограммы можно обнаружить застойную сердечную недостаточность, болезнь сердечного клапана и другие состояния, способствующие заболеванию легочных сосудов.
Катетеризация правого сердца: Датчик давления вводится через иглу в вену шеи или паха. Врач продвигает датчик через вены, в правое сердце, затем в легочную артерию. Катетеризация правых отделов сердца — лучший тест для диагностики легочной артериальной гипертонии.
Рентгенография грудной клетки: Простая рентгенография грудной клетки не может диагностировать заболевание легочных сосудов. Однако, это может идентифицировать способствующее заболевание легких или показать увеличенные легочные артерии, которые предлагают легочную артериальную гипертензию.
Легочная ангиография (ангиограмма): Контрастный краситель вводится в кровь, и рентгенограммы грудной клетки показывают детальные изображения легочной артериальной системы. Ангиография очень хороша в диагностике тромбоэмболии легочной артерии, но больше редко проводится, потому что компьютерная томография легче, менее инвазивна и имеет меньший риск.
Лечение легочных сосудистых заболеваний
Существует множество различных способов лечения легочных сосудистых заболеваний. Заболевание легочных сосудов лечится в соответствии с его причиной.
Легочная эмболия: Сгустки крови к легким лечат с помощью разбавителей крови (антикоагулянт). Лечение включает в себя следующие препараты: бетриксабан (BEVYXXA), эноксапарин (Lovenox), гепарин и варфарин (кумадин).
Хроническая тромбоэмболическая болезнь: Серьезные случаи тромбоэмболического заболевания можно лечить хирургическим путем, чтобы очистить легочные артерии (тромбоэндартерэктомия). Разжижители крови также используются. Riociguat (Adempas) — препарат, одобренный для использования после операции или для тех, кто не может перенести операцию, чтобы улучшить способность осуществлять.
Легочная артериальная гипертензия: Несколько лекарств могут снизить кровяное давление в легочных артериях:
- Амбризентан (Летайрис)
- босентан (Tracleer)
- эпопростенол (флолан)
- Илопрост (Вентавис)
- Макитентан (Опсумит)
- Риосигуат (Адемпас)
- selexipag (Uptravi)
- Силденафил (Реватио)
- тадалафил (адчирка)
- трепростенил (Оренитрам, Ремодулин, Тивасо)
Эти препараты лучше всего помогают улучшить идиопатическую легочную артериальную гипертензию.
Легочная венозная гипертензия: Поскольку эта форма легочного сосудистого заболевания обычно вызывается застойной сердечной недостаточностью, эти методы лечения сердечной недостаточности обычно являются подходящими:
- Диуретики, такие как фуросемид (Lasix) и спиронолактон (альдактон)
- Ингибиторы ангиотензинпревращающего фермента (АПФ), такие как лизиноприл
- Бета-блокаторы, такие как карведилол (Coreg) и метопролол (Lopressor)
- Вазодилататоры, снижающие артериальное давление, такие как амлодипин (Norvasc), гидралазин (Apresoline) и изосорбид мононитрат (Imdur)
продолжение
Если легочное сосудистое заболевание вызвано другим заболеванием, лечение этого заболевания может улучшить легочное сосудистое заболевание:
- Аутоиммунные заболевания (волчанка, склеродермия, синдром Шегрена) обычно лечат препаратами, которые подавляют иммунную систему. Преднизон, азатиоприн (имуран) и циклофосфамид (цитоксан) являются примерами.
- При заболеваниях легких с низким уровнем кислорода в крови (хроническая обструктивная болезнь легких, идиопатический легочный фиброз, интерстициальная болезнь легких) обеспечение вдыхаемого кислорода может замедлить прогрессирование заболевания легочных сосудов. Два препарата, нинтеданиб (Офьев) и пирфенидон (Эсбриет), одобрены FDA для лечения идиопатического легочного фиброза. Они действуют на несколько путей, которые могут быть вовлечены в рубцевание легочной ткани. Исследования показывают, что медикаментозное снижение медикаментозного лечения у пациентов при измерении дыхательных проб. Можно также использовать стероиды для уменьшения воспаления и препараты для подавления иммунной системы.
Авторский блог профессора медицины Алмаза Шармана
Раньше многие думали, что коронавирусная инфекция – это исключительно болезнь легких и дыхательных путей, и первые случаи в основном связывали с пневмонией. Многие путали COVID с эпидемией гриппа, даже поговаривали, что он не более опасен.
Считалось, что, как и вирус гриппа, коронавирус, пройдя через дыхательные пути, прикрепляется к клеткам легких, вызывая пневмонию. Однако сейчас становится ясным, что коронавирус лишь проникает через дыхательные пути, но прикрепляется он к внутренней поверхности кровеносных сосудов. То есть это сосудистое заболевание, а не просто болезнь легких.
Это означает, что коронавирус способен поражать любой человеческий орган, который кровоснабжается маленькими сосудами. Когда под микроскопом исследуются ткани людей, погибших от COVID, можно увидеть тысячи микроскопических сгустков крови – тромбов в самых различных органах, включая легкие, почки, сердце, головной мозг.
Например, что происходит с легкими при коронавирусной инфекции? Легкие, по сути, представляют собой фильтр, через который кислород воздуха проникает в кровь. Для этого они пронизаны огромным числом кровеносных сосудов, окружающих микроскопические воздушные мешочки на конце дыхательных путей, называемые альвеолами. При их нарушении развивается пневмония, которая на рентгене легких больного с COVID-19 проявляется в форме очагов в виде матового стекла.
Коронавирус поражает почки, являющиеся фильтром, через которые из крови выводится моча. Почки, по сути, представляют собой скопления клубочков кровеносных сосудов, через которые и осуществляется такая фильтрация. Их нарушения вызывают интоксикацию организма.
Подобный механизм также касается и сети кровеносных сосудов, пронизывающих кишечник. Через эти сосуды пищевые вещества проникают во внутреннюю среду организма, питая наши органы и ткани. Поэтому COVID может приводить к диарее и нарушениям пищеварения.
Коронавирусы также атакуют головной мозг и сердце, где много больших и малых сосудов. Результатами нарушений мозга могут стать дезориентация, потеря памяти и чувства обоняния, микроинсульты, а сердечных нарушений – коронарная недостаточность и инфаркт.
Хотя коронавирусы напрямую не влияют на мышечную ткань и нервные клетки, они поражают сосуды, которые их кровоснабжают. Отсюда ощущение боли в мышцах и общего недомогания, наблюдающееся у многих больных с коронавирусной инфекцией.
Сосудистые изменения могут наблюдаться даже у маленьких детей, зараженных коронавирусом. У них болезнь характеризуется нарушениями кровоснабжения конечностей. Особенно это касается небольших сосудов кисти и стопы, проявляясь воспалением с изменениями цвета кожных покровов, которые приобретают красно-фиолетовую окраску.
Лишь совсем недавно врачи, имея дело с COVID, в основном ориентировались на уровень кислорода в крови, полагая, что основная проблема заключается в развитии пневмонии. Теперь же, понимая, что коронавирус поражает множество органов, включая почки и сердце, становится необходимым проводить гораздо больше анализов и клинических тестов для того, чтобы установить диагноз и понять, на какой стадии находится болезнь.
Проблема в том, что в нынешней ситуации практически любой, кто обратился к врачу, жалуясь на недомогание и различные симптомы, может подозреваться на наличие коронавирусной инфекции. Признаками COVID могут быть не только кашель и одышка, но и нарушение мозгового кровообращения, проблемы с сердцем, почками, кишечником.
Кроме того, теперь становится понятно, почему COVID тяжелее протекает у пациентов с сопутствующими заболеваниями, особенно с диабетом, гипертонической болезнью и так называемым метаболическим синдромом. У них изначально имеют место нарушения сосудов, которые усугубляются коронавирусной инфекцией.
Однако хорошая новость заключается в том, что благодаря пониманию сосудистой природы нарушений врачи научились эффективнее лечить COVID. Например, лучше стали применять лекарства, препятствующие свертыванию крови и образованию тромбов. Их называют антикоагулянтами и антиагрегантами. Наряду с применением противовоспалительных, гормональных и других лекарств это способствовало существенному улучшению прогноза при данном опасном заболевании.
Но это не означает, что лекарства против свертывания крови следует применять с профилактической целью. Если вы здоровы, то прием антикоагулянтов может быть опасным, поскольку связан с риском кровотечения. Они не рекомендуются даже в случае заражения коронавирусом, если отсутствуют симптомы заболевания. Антикоагулянты следует применять только по назначению врача, так же как антибиотики, гормоны и другие лекарства.
Для разжижения крови некоторые прибегают к приему аспирина. Однако он тоже небезопасен. Медики его обычно рекомендуют лицам старшего возраста, особенно если имеются риски коронарной болезни сердца, и то в малых дозах.
Для предупреждения сгущения крови лучше всего пить больше чистой воды – обычной, но желательно родниковой. Подробно о значимости воды для здоровья и предупреждения болезней можно узнать в статье «Вода — источник жизни».
Кроме того, лучше не прибегать к введению жидкостей с помощью капельниц, поскольку они тоже небезопасны. Капельницы следует использовать лишь у тяжелых больных, которые не могут самостоятельно пить жидкости.
Наконец, для предупреждения коронавирусной и других инфекций важно укреплять иммунную защиту. Для этого необходимо полноценно питаться, преимущественно свежими овощами и фруктами. Они богаты такими витаминами, как А, В6, С, D, Е и фолиевая кислота, а также цинком, селеном, железом, которые важны для иммунной защиты, а также для укрепления кровеносных сосудов. Помимо этого, необходимо быть физически активным, отказаться от вредных привычек, наслаждаться здоровым сном, избегать и преодолевать стрессы.
Наконец, иммунная защита во многом зависит от здорового баланса микробов кишечника – того, что называют микробиомом. Нормализация микробиома, восстановление его здорового баланса, возможна с помощью полезных микробов, содержащихся в кисломолочных и других ферментированных (перебродивших) продуктах.
Обо всем этом подробно написано в книге «Восемь секретов здоровья: исповедь современного номада». В ней представлены восемь принципов (секретов), которые в совокупности призваны обеспечивать устойчивое здоровье и предупреждение болезней.
Алмаз Шарман, профессор медицины
Другие полезные статьи о здоровье и предупреждении болезней читайте на сайте www.zdrav.kz.
При воспалении сосудов легочных тканей диагностируется заболевание васкулит легких. Зачастую параллельно прогрессирует сосудистое воспаление в других органах и системах, что выражается неспецифической симптоматикой и стойким ухудшением общего состояния больного. Лечение васкулита должно быть комплексным, под строгим контролем врача.
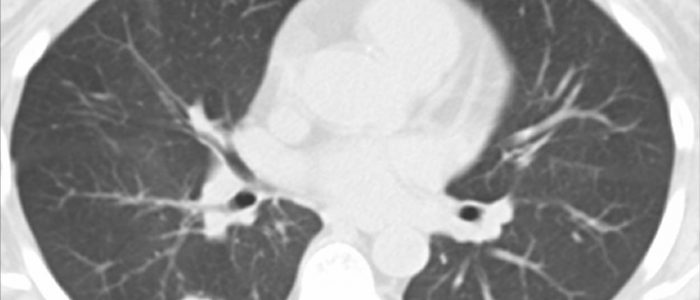
От чего возникает?
Васкулит представляет собой категорию заболеваний, в основе которых лежит иммунное патологическое воспаление сосудов — артериол, артерий, вен, капилляров. Под влиянием болезни происходят изменения в структурах и функциях органов человека, которые снабжают кровью инфицированные сосуды.
Достоверно понять почему возникает заболевание невозможно. Существует ряд причин, по которым васкулит может развиться в организме человека. Выявлено, что факторами, влияющими на старт развития болезни, могут являться:
- наследственная предрасположенность;
- лекарства, различные аллергены;
- инфицирование на фоне ослабленного иммунитета;
- аутоиммунные процессы;
- длительное воздействие высоких и низких температур;
- химические воздействия на организм человека.
Вернуться к оглавлению
Классификация
Васкулиты делятся на такие формы:
- первичные, вызванные воспалением самих сосудов;
- вторичные, при которых трубки сосудов воспаляются как реакция на другое заболевание.
Вернуться к оглавлению
Легочные васкулиты
Гранулематоз Вегенера
 При такой форме болезни человек часто теряет аппетит.
При такой форме болезни человек часто теряет аппетит.
Другое название — гранулематоз с полиангиитом. Аутоиммунное заболевание, системный васкулит небольших кровеносных сосудов дыхательной, почечной и других систем. Поражение происходит через верхние дыхательные пути, первыми признаками являются: общая слабость, потеря аппетита, насморк с кровянистыми выделениями, лихорадка. Болезнь быстро прогрессирует, достигая легких, провоцирует сухой кашель, боль в груди, случается плеврит. При поражении бронхов, происходит их сужение и развивается дыхательная недостаточность. На стенках сосудов возникают гранулемы, наполненные гноем. Болезнь распространяется на органы.
Вернуться к оглавлению
Синдром Гудпасчера
Поражаются легкие, воспаляются капилляры, вследствие чего постепенно разрушаются. Развивается пневмония гемморрагического характера. Болезнь начинается остро: высокая температуры, кашель, кровохарканье, одышка. При позднем обращении за помощью возможно кровоизлияние в легких. Осложнение затрагивает почки, провоцируя почечную недостаточность.
Вернуться к оглавлению
Узелковый периартериит
Возникает постепенно с болей в мышцах, кожных высыпаний, лихорадки, артрита, головные боли. Заражение затрагивает артериолы, венулы, среднего и мелкого диаметра. Диагностируется острая астма с продолжительными приступами, плеврит, бронхиальная астма, инфаркт легкого. Прописывается долговременная терапия, с комплексом индивидуальных средств.
Вернуться к оглавлению
Болезнь Такаясу
 Синдром часто сопровождается повышенной потливостью.
Синдром часто сопровождается повышенной потливостью.
Воспаление аорты, ее ветвей и их стеноз. Симптомам присущи потливость, недомогания, анемия, потеря веса. Признаки сосудистой недостаточности, дискомфорт в месте пораженных сосудов, боли в грудной клетке. Развивается пневмонит, легочная гипертензия. Без правильного лечения болезнь Такаясу приобретает динамическое течение с частыми обострениями и ухудшением кровообращения в затронутых областях. В лечении используют сосудистые средства, кортикостероиды. Терапия длится от года.
Вернуться к оглавлению
Синдром Кавасаки
Основными пациентами являются дети возрастом 1—5 лет. Тело больного сотрясает лихорадка, резко ухудшается общее состояние. Синдром затрагивает коронарные сосуды, образуя тромбозы, аневризмы, из-за чего часто случаются инфаркты Миокарда, аортальная недостаточность. В ходе планомерного и своевременного лечения доктора дают благоприятный прогноз на выздоровление.
Вернуться к оглавлению
Как распознать?
Первые симптомы:
- повышение температуры тела, боли в суставах и мышцах, потеря аппетита, лихорадка;
- возникновение кашля или одышки (дыхательные синдромы);
- поражение слизистых оболочек, кожного покрова, высыпания;
 Если заболевание продолжает развиваться, то у человека появляется кровохарканье.
Если заболевание продолжает развиваться, то у человека появляется кровохарканье.
Нередко, заболевание протекает бессимптомно. При прогрессирующей патологии наступает поражение легких, когда в сосудах образуются гранулемы, которые распадаются, что приводит к кровохарканию, развивается дыхательная недостаточность, ситуация может закончиться летальным случаем. Рентгеновская диагностика характеризуется затенениями по типу пневмонии или в форме мелких очагов. При поражении более крупных сосудов развивается картина инфаркта легкого.
Поражение верхних дыхательных путей — самое частое (70%) начальное проявление заболевания.
Вернуться к оглавлению
Диагностические мероприятия
Чтобы спрогнозировать течение заболевания, понять степень вовлеченности других систем организма, необходима диагностика. В таких случаях проводятся следующие мероприятия:
- Лабораторные исследования, включающие в себя:
- клинический анализ крови, биохимическое исследование и пр.;
- иммунологическое обследование;
- биопсию.
- Инструментальные методы:
- рентгенография легких;
- тесты дыхательных функций;
- КТ, МРТ, УЗИ;
- легочные тесты.
Вернуться к оглавлению
Методы лечения васкулита легких
 В курс лечения входят специальные препараты.
В курс лечения входят специальные препараты.
Назначается терапия при диагнозе «легочный васкулит» исходя из причин, наличия сопутствующих поражений, давший старт болезни. Достижение ремиссии, поддержание стойких защитных функций организма, снижение рисков в случае развития побочных эффектов, и в итоге возможное выздоровление, является залогом правильной и долговременной терапии. Среди конкретных мер применяется: использование диет, соответствующие лекарственные препараты, прописываются витамины, физиотерапевтические процедуры.
Вернуться к оглавлению
Профилактика
При своевременном обращении за медицинской помощью, при грамотной диагностике, заболевание имеет шансы быть излечимым. По достижению положительной динамики ремиссии, проводится долговременная терапия под наблюдением специалиста и исключение контактов с инфекционными источниками, отказ от некоторых вакцинаций, и обязательное поддержание здорового образа жизни.
