Воспаление легких от вентиляции


Редактор
Дарья Тютюнник
Врач, судебно-медицинский эксперт
ИВЛ или искусственная вентиляция легких – это процедура искусственного поддержания дыхательной деятельности и легочного газообмена, которая проводится в экстренных случаях.
Применяют ИВЛ в том числе при тяжелых формах пневмонии, когда нарушение дыхательных функций достигает пика, пациент страдает гипоксией. Бывает и наоборот – пневмония развивается как вторичное заболевания на фоне использования ИВЛ, например, после операции.
Воспаление из-за искусственной вентиляции легких
Несмотря на то, что искусственная вентиляция легких применяется для облегчения состояния больного и даже спасает жизни, существует довольно высокая вероятность того, что именно ИВЛ станет причиной развития воспаления легких. Разумеется, речь идет о тех случаях, когда человек не болен пневмонией, а ИВЛ применяется для поддержания жизнедеятельности, например, после операции, инсульта или тяжелых травм грудной клетки.

В подобных случаях воспаление считают нозокомиальным и относят к разряду больничных инфекций. Согласно данным статистики, ИВЛ-ассоциированные пневмонии составляют порядка одной пятой всех случаев развития данного заболевания. Стоит также отметить, что из всех болезней, относящихся к разряду больничных (возникших после 48 часов пребывания пациента в условиях стационара), ИВЛ-ассоциированная пневмония занимает лидирующую позицию по вероятности летального исхода.
Объясняется столь неблагоприятная статистика основополагающими факторами:
- При заражении пневмонией, больной уже находится в критическом состоянии, его организм ослаблен, ведь ИВЛ проводится именно в таких случаях.
- Пневмонии внутрибольничного типа считаются тяжелыми, так как в большинстве случаев их возбудители являются заведомо устойчивыми к антибиотикам, иначе они бы не выживали в больничной среде.
Важно! ИВЛ-ассоциированная пневмония может развиться не только во время использования аппарата ИВЛ, но и впоследствии. Прогноз на выздоровление во втором случае значительно выше, нежели в первом. Особенно тяжело переносится данный тип воспаления легких пожилыми людьми, чей возраст выше 65 лет.
Причины развития
Прежде всего стоит отметить, что несмотря на очевидную пользу искусственной вентиляции легких относительно спасения жизни пациента, риск развития пневмонии в данном случае увеличивается пропорционально тому, как долго пациент подключен к аппарату ИВЛ. Что касается причин развития ИВЛ-ассоциированной пневмонии, их существует масса, рассмотрим наиболее вероятные и распространенные:
- Нарушения функций дыхательного эпителия, вызванные влажностью дыхательной смеси при ее воздействии на дыхательный тракт.
- Неправильно настроенный аппарат ИВЛ – в частности речь идет о чрезмерно высокой подаче дыхательной смеси, что может привести к структурным повреждениям легких, вплоть до разрыва альвеол или бронхов.
- Чрезмерно высокая степень подачи кислорода, что приводит к травмированию легочной мембраны.
- Преклонный возраст пациента – подверженность развития пневмонии объясняется возрастными изменениями, ослабленным иммунитетом и прочими факторами, свойственными пожилым людям.
- Одним из основных предрасполагающих факторов к развитию пневмонии является подключение к аппарату ИВЛ свыше 72 часов.
- В зону риска попадают заядлые курильщики, при этом сложно прогнозировать вероятность развития ИВЛ-ассоциированной пневмонии, опираясь на стаж курения, каждый случай индивидуален.
- Наличие хронических заболеваний органов дыхательной системы или врожденные пороки строения органов дыхания, дыхательных путей.
- Очаги инфекции иной локализации, то есть не относящиеся к легким – в этом случае речь идет о развитии пневмонии вследствие проникновения в легочные ткани патогенных агентов через кровоток.
Помимо перечисленных существует масса предрасполагающих факторов, в числе которых сепсис, установленная ранее трахеостома и даже применение антибиотиков во время лечения основной болезни, при которой понадобилось проведение ИВЛ.

Пульмонолог, врач высшей категории
Задать вопрос
В первые трое суток вероятность развития ИВЛ-ассоциированной пневмонии минимальная, но риск повышается ежедневно. Так, уже на четвертые сутки, вероятность инфицирования составляет 50%.
Возбудители
 В большинстве случаев патология развивается под воздействием грамотрицательных бактерий.
В большинстве случаев патология развивается под воздействием грамотрицательных бактерий.
К таким микроорганизмам относят палочку Фридлендера и кишечную палочку, легионеллу, синегнойную палочку и другие возбудители.
Вероятность развития пневмонии при поражении грамотрицательными бактериями составляет порядка 60%. В остальных случаях возбудителем становятся грамположительные бактерии, преимущественно это стафилококки и пневмококки.
В редчайших случаях ИВЛ-ассоциированная пневмония может развиваться в организме больного под воздействием грибковых агентов рода кандида и аспергилл, при вирусных поражениях или ввиду заражения бактериями группы микоплазмы.
Симптоматика и диагностика
Диагностика ИВЛ-ассоциированной пневмонии основывается на жалобах пациента и его состоянии во время обхода врача. Если говорить о клинической картине, заболеванию соответствуют следующие симптомы:
- Сильный кашель.
- Обильное скопление мокроты.
- Боли в грудной клетке.
- Одышка.
- Повышение температуры.
- Общая интоксикация организма, ее признаки.
Однако, для постановки диагноза врач также проводит аускультацию легких. Признаком пневмонии в таком случае являются шумы в процессе дыхания (хрипы могут быть влажными или сухими).
Для уточнения диагноза, а также в целях проведения лечения делают общий и биохимический анализ крови, берут мокроту для бактериологического анализа. Последний метод диагностики особенно важен, так как позволяет установить возбудителя пневмонии и определить его уязвимость к определенным видам антибиотиков для максимально действенной терапии.

Также обязательным диагностическим мероприятием, которое позволяет определить степень прогрессирования воспаления легких и масштабы поражения легочной ткани, является рентген. Снимок позволяет не только определить очаги поражения, но также обнаружить плевральный выпот и присутствие инфильтратов.
Лечение
Методы терапии при ИВЛ-ассоциированной пневмонии мало отличаются от принципов лечения других проявлений воспаления легких. По этой причине заостряться внимание на них не будем, а вкратце разберем лишь основные препараты, применяемые для борьбы с патологией:
- Антибиотики широкого спектра в первые дни болезни, пока не придут результаты анализов бактериологического посева мокроты.
- Как только возбудитель будет выявлен, назначают антибиотики узкого спектра действия, направленные на подавление жизнедеятельности конкретного типа бактерий.
- Проводится дезинтоксикационная терапия.
- Назначаются отхаркивающие и бронхорасширяющие препараты для улучшения отхождения мокроты.
- Также больному показаны иммуномодуляторы и витаминные комплексы, для повышения сопротивляемости организма.
- При высокой температуре необходимы жаропонижающие.
Важно! Внутрибольничная пневмония, в том числе возникшая после ИВЛ, способна адаптироваться к определенным видам антибактериальных средств.
По этой причине спустя 1-2 недели врач может заменить антибиотик, чтобы добиться повышения эффективности лечения. Если же в ходе анализов возбудитель не был выявлен, больному могут назначить одновременно несколько видов антибиотиков.
Профилактика
Чтобы снизить вероятность развития пневмонии при подключении пациента к аппарату ИВЛ, необходимо соблюдение определенных правил со стороны медперсонала:
- Аппарат ИВЛ обязательно должен подвергаться тщательной дезинфекции после его использования другим пациентом.
- Смена и санация интубационных трубок должна проводится минимум раз в 48 часов;
- Обязательной мерой предотвращения воспаления легких является санация бронхов при каждой смене трубок для интубации.
- В ходе лечения должны применяться медикаменты, снижающие секреторные функции, в частности, речь идет о снижении выработки желудочного сока.
- На время применения искусственной вентиляции легких больному устанавливается назогастральный зонд.
- Также важно чередование или сочетание энтерального и парентерального типов питания.
Описанные меры предосторожности значительно снижают вероятность инфицирования в период применения искусственной вентиляции легких. Разумеется, при этом нельзя забывать о сроках применения аппарата ИВЛ и связанных с этим рисков развития пневмонии.
Справочные материалы (скачать)
Кликните по нужному документу для скачивания:
Заключение
ИВЛ-ассоциированная пневмония – опасное и тяжелое заболевание, способное нанести серьезный вред организму. Но в тех случаях, когда приходится прибегать к использованию аппарата ИВЛ, не стоит забывать, что его применение может спасти жизнь. Воспаление легких при этом должно расцениваться лишь как неблагоприятный исход, ведь в конечном итоге болезнь поддается лечению и прогноз на выздоровления высок.
Пневмония – широко распространенное и опасное заболевание дыхательных путей, имеющее инфекционный характер. При этом заболевании нарушается легочная ткань, а в альвеолах скапливается воспалительная жидкость.
Пневмония является третьим по распространенности инфекционным осложнением и составляет 15–18%. Чаще встречаются только инфекции мягких тканей и болезни органов мочевыделительной системы. Особенно часто воспалением легких болеют те, кто находится в отделениях интенсивной терапии хирургического профиля: патология наблюдается у каждого четвертого. Эта проблема связана длительностью пребывания пациентов в ОИТ.
Связь ИВЛ и пневмонии
Пневмония при ИВЛ – это сугубо больничная инфекция из группы нозокомиальных пневмоний. Она составляет одну пятую от всех случаев воспаления легких в медицинских учреждениях. Из-за подобных патологий увеличивается стоимость и длительность лечения.
 Кроме того, из всех больничных болезней именно пневмония является основной причиной летального исхода. Столь опасные последствия связаны с тем, что болезнь осложняет уже имеющееся у пациента критическое состояние, для лечения которого требуется ИВЛ.
Кроме того, из всех больничных болезней именно пневмония является основной причиной летального исхода. Столь опасные последствия связаны с тем, что болезнь осложняет уже имеющееся у пациента критическое состояние, для лечения которого требуется ИВЛ.
В англоязычных медицинских справочниках пневмония, возникшая в связи с ИВЛ, обозначается термином ventilator-associated pneumonia или сокращенно VAP. Некоторые отечественные авторы в своих трудах используют его перевод: «вентилятор-ассоциированное повреждение легких».
Пневмония может возникнуть как во время использования ИВЛ, так и после. Прогноз при пневмонии, возникшей после использования аппарата ИВЛ, обычно благоприятный. Тяжело приходится людям старше 65 лет, у которых после болезни могут возникнуть осложнения.
Основные причины ИВЛ пневмонии
При некоторых патологиях искусственная вентиляция легких – необходимая мера, но ее длительное применение может привести к осложнениям. Чем дольше человек проводит на аппарате ИВЛ, тем выше вероятность возникновения пневмонии.
Воспаление легких после ИВЛ возникает по следующим причинам:
- влажность дыхательной смеси, воздействующей на дыхательный тракт, повреждают эпителий, из-за чего отмирают альвеолы;
- неправильный уровень давления в аппарате способен повредить легкие и вызвать разрыв альвеол и бронхов;
- избыточная подача кислорода травмирует мембрану в легких;
- больной много курит;
- была установлена трахеостома;
- пациент старше 65 лет;
- хроническое лечение болезней органов дыхания или врожденные пороки дыхательных путей;
- наличие очагов инфекции, которая распространяется через систему кровообращения;
- операции на грудной клетке в анамнезе;
- абдоминальный сепсис;
- кишечная недостаточность, приводящая к инфицированию легких;
- использование при лечении антибиотиков;
- многократные оперативные вмешательства;
- больной находится на ИВЛ более трех суток.
За первые трое суток риск развития воспаления легких на аппарате искусственной вентиляции легких очень мал. После 72-х часов он резко повышается, и к четвертым суткам шанс заболеть составляет около 50%, а на десятый день – уже 80%. Через две недели после пребывания на ИВЛ практические у всех пациентов наблюдается пневмония.
Исследования показали, что факторы, определяющие риск развития пневмонии, повышают и вероятность летального исхода. Уровень смертности выше у больных с сердечно-сосудистыми и легочными заболеваниями, гнойно-воспалительными очагами в брюшной полости.
Возбудители патологии
По статистике, возбудители пневмонии после искусственной вентиляции легких чаще всего относятся к группе грамотрицательных бактерий. Они являются виновниками заболевания примерно в 60% случаев. Примерами подобных бактерий являются палочка Фридлендера, кишечная палочка, протей мирабилис, палочка Пфайффера, легионелла и синегнойная палочка.
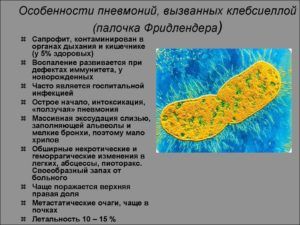
Пневмония вызвана палочкой Фридлендера
В каждом пятом случае возбудителем воспаления легких являются грамположительные бактерии из рода стафилококков, а именно золотистый стафилококк и пневмококк.
Изредка болезнь возникает из-за грибковых микроорганизмов (кандида альбиканс, аспергилл), вирусов (грипп, аденовирус) и бактерии класса микоплазмы.
Для правильного выбора лечебной тактики важно знать, какой именно микроорганизм стал причиной пневмонии при ИВЛ. В каждом лечебном учреждении имеются свои бактерии, отличающиеся по антибиотикорезистентности. Исходя из этого знания, врач может предположить, какая именно бактерия вызвала воспаление легких и подобрать антибиотики, подходящие для борьбы именно с этим возбудителем.
Методы диагностики
При постановке диагноза вентилятор-ассоциированноого повреждения легких врач ориентируется на жалобы больного, его физическое состояние после ИВЛ и результаты анализов.
К симптомам, свидетельствующим о возможном возникновении воспаления легких, относятся:

Интоксикация организма при ИВЛ пневмонии
- продуктивный кашель;
- болевые ощущения в грудной полости;
- нарушение дыхания и одышка;
- острая дыхательная недостаточность;
- интоксикация организма.
При прослушивании больного с помощью фонендоскопа врач слышит сухие или влажные хрипы и звук трения плевры.
Для постановки диагноза нужны результаты бактериологического анализа крови и анализа мокроты. А также потребуется рентген грудной клетки, на котором будет видно, насколько болезнь успела поразить легкие: определяется присутствие инфильтратов и их расположение, наличие плеврального выпота и образования патологических очагов в легких.
Методы терапии
В качестве терапии при вентиляционной пневмонии применяются антибиотики. Как только болезнь обнаружена, врач назначает лекарственные препараты общего спектра в максимально допустимой дозе, чтобы не дожидаться результатов анализов. При выборе антибиотика учитывается аллергия пациента и побочные эффекты. После бактериологического исследования больному назначаются антибиотики более узкого действия. Обычно лекарства относятся к следующим группам: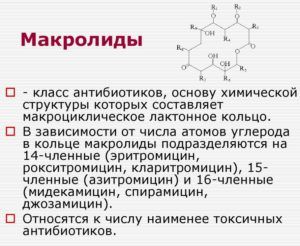
- пенициллины;
- цефалоспорины;
- макролиды;
- аминогликозиды;
- линкозамиды;
- карбапенемы.
Врач назначает методы терапии, исходя из состояния больного и тяжести заболевания. Если бактериологическое исследование не смогло определить возбудитель пневмонии, больному прописывается сразу несколько препаратов.
После двух недель приема антибиотик меняют, чтобы повысить эффективность лечения.
Кроме антибиотиков, проводится также дезинтоксикационная терапия, направленная на удаление из организма скопившихся в нем токсинов. Больному прописывают медикаменты, укрепляющие иммунитет и снижающие температуру. Если наблюдается продуктивный кашель, то для отхода мокроты из легких назначаются отхаркивающие препараты.
 Антибактериальная терапия проводится до полного выздоровления, то есть до тех пор, пока рентген грудной клетки, общее состояние пациента и анализы не придут в норму.
Антибактериальная терапия проводится до полного выздоровления, то есть до тех пор, пока рентген грудной клетки, общее состояние пациента и анализы не придут в норму.
Кроме антибиотиков, целесообразным является назначение противогрибковых препаратов и витаминов.
Иногда пневмония повторяется несколько раз. Если при этом страдает один и тот же участок легкого, используются хирургические методы лечения.
Профилактика болезни
Чтобы снизить риск развития пневмонии после применения аппарата искусственной вентиляции легких, врачи прибегают к следующим мерам:
Установка назогастрального зонда для профилактики пневмонии
- обязательная дезинфекция аппарата ИВЛ после того как им пользовался предыдущий пациент;
- смена и санация трубок для интубации каждые 48 часов;
- санация бронхов после извлечения интубационной трубки;
- прием медикаментов, уменьшающих выработку желудочного сока;
- сочетание парентерального и энтерального питания;
- установка назогастрального зонда.
Если врачи будут придерживаться вышеуказанных правил, риск возникновения воспаления легких на аппарате искусственной вентиляции легких существенно снизится.
Видео по теме: Искусственная вентиляция легких
Аппарат искусственной вентиляции легких (ИВЛ) – незаменимая помощь при тяжёлых формах заболеваний с нарушением дыхания, в том числе и при пневмонии. Или интубация трахеи – способ как экстренной помощи пострадавшему, так и стандартная манипуляция при нарушениях дыхания.
При длительном использовании (не менее 48 часов) риск инфицирования пациента микрофлорой лечебного учреждения с развитием вентилятор-ассоциированной пневмонии (ВАП) достигает 8-28%. Это составляет от 10% до 50% случаев летального исхода у пациентов в критическом состоянии.
Этиология и патогенез
Причиной ВАП могут стать как отдельные патогенные или условно-патогенные бактерии, так и полимикробная флора. В небольшом числе случаев этиологическим фактором становятся вирусы и грибы. В целом микроорганизмы представлены грамм-положительными кокками (Staphylococcus aureus, S. aureus (MRSA)). Чуть реже из аспирата бронхов выделяют грамм-отрицательные бактерии:
- Pseudomonas aeruginosa.
- Escherichia coli.
- Klebsiella pneumoniae.
- Acinetobacter spp.. Infections.
Грибы в основном представлены родом Candida.
Интубация трахеи и ИВЛ – инвазивные методы помощи. Они требуют установки специальной трубки в дыхательные пути для обеспечения нормального дыхания пациента. В связи с этим в патогенез заболевания включаются две составляющие: экзогенная и эндогенная причины.
Экзогенные (внешние) причины развития ВАП связаны в основном со следующими факторами:
- аспирация воздуха, содержащего микроорганизмы,
- непосредственно сам аппарат ИВЛ или инкубационная трубка. При несоблюдении условий стерильности при манипуляции возможно обсеменение трубки и проникновение микрофлоры в дыхательные пути. Со стороны аппарата это может быть неправильная его эксплуатация и загрязнение составных частей.
Интубация трахеи и в особенности подключение аппарата ИВЛ выполняется в стационаре в асептических условиях. Поэтому вероятность экзогенного заражения ВАП достаточно низкая.
Чаще всего патогенез заболевания связан с эндогенными факторами. К ним относятся: микрофлора полости рта, глотки и ЖКТ пациента.
Полезно знать. Часто спектр возбудителей, вызывающих ВАП тесно связан с нормальной микрофлорой полости рта, то есть, он относится к условно-патогенным. На фоне ослабленного иммунитета создаются благоприятные условия для роста этих бактерий, а также их попадание по интубационной трубке к лёгким.
Как происходит заражение? В основном благодаря микроаспирациям слюны, содержащими нормальные для данного пациента микроорганизмы. Микрофлора ЖКТ попадает либо в результате аспираций, например, у пациентов в бессознательном состоянии, либо у тяжёлых больных со значительной степенью иммунодефицита – гематогенно.
Так же неблагоприятным фактором является имеющийся патологический очаг в организме, например, гнойный. Отсюда инфекция распространяется с током крови или лимфогенным путем.
Важно! Высокая смертность от ВАП (70%и более) в большинстве случаев связана с полирезистентностью микроорганизмов.
Факторы риска ВАП
 Риск развития ВАП увеличивается пропорционально времени интубирования. При нахождении на аппарате ИВЛ 3-6 дней вероятность развития пневмонии достигает 50%. Минимальный риск инфицирования при интубировании не более 48 часов.
Риск развития ВАП увеличивается пропорционально времени интубирования. При нахождении на аппарате ИВЛ 3-6 дней вероятность развития пневмонии достигает 50%. Минимальный риск инфицирования при интубировании не более 48 часов.
Выделяют и факторы риска ВАП. Чем их больше, тем выше риск заболеть воспалением лёгких. Эти факторы можно разделить на 3 большие группы: связанные с пациентом и его состоянием здоровья, с манипуляциями и непосредственным процессом госпитализации, а также с терапией.
К первой группе относятся:
- пожилой возраст,
- мужской пол,
- ожоги,
- хронические или предшествующие заболевания лёгких (туберкулёз, ХОБЛ, бронхит и другие),
- курение,
- нарушение сознания, в особенности кома,
- иммунодефицитные состояния,
- нерациональное питание,
- неврологические заболевания,
- период после операции или тяжёлой полученной травмы,
- соматические патологии в стадии декомпенсации.
Важно! Исходное состояние больного значительно влияет на ход основного заболевания и вероятность развития осложнений, в том числе и вентилятор-ассоциированной пневмонии. К сожалению, большинство из них нельзя в должной мере коррегировать (например, возраст или пол).
К группе факторов риска, связанных с процессом госпитализации, относятся:
- экстренная интубация,
- эндотрахеальная интубация,
- энтеральное питание (например, зондовое),
- частые смены контуров аппарата ИВЛ,
- аспирация из ЖКТ,
- частые замены антибактериальных препаратов во время длительной госпитализации пациента,
- длительная госпитализация,
- длительная интубация,
- механическая вентиляция лёгких,
- назогастральный зонд,
- повторная интубация,
- операции на органах грудной клетки, средостения и другие.
Терапия также влияет на возможность возникновения ВАП. Увеличивает риск воспаления лёгких связанных с интубацией приём препаратов, снижающих кислотность желудка (антациды, блокаторы H2-гистаминовых рецепторов, ингибиторов протоновой помпы), антибиотиков более 3 месяцев, высокие дозы седативных препаратов, иммуносупрессоров.

Справка. Практически все приведённые факторы риска можно нивелировать и уменьшить вероятность развития вентилятор-ассоциированной пневмонии.
Симптомы
Распознать начальные стадии вентилятор-ассоциированной пневмонии достаточно сложно. Это в основном связанно с тем, что пациент находится в бессознательном состоянии, и дышит не сам, а с помощью аппарата. У больного пневмония не проявляется явно: нет кашля, мокроты или общих проявлений. Течение такого воспаления легких приобретает «скрытый» характер.
Общая воспалительная реакция, которая при других пневмониях играет роль индикатора начинающегося патологического процесса (подъём температуры тела, лейкоцитоз, палочкоядерный сдвиг в лейкоцитарной формуле, увеличение СОЭ, острофазовые белки), регистрируется ещё до развития ВАП и не всегда является диагностически важной.
Подробнее о параметрах анализов крови при пневмонии >,>,
Лечение
ВАП не является исключением в подходе к лечению. Как и при других пневмониях здесь важен комплексный подход.
Первая ступень – эмпирическая антибиотикотерапия. Зная о потенциальных возбудителях подбирают и препарат. Группы стандартные:
- респираторные фторхинолоны,
- цефалоспорины III поколения с или без синегнойной активности,
- карбопенемы,
- пиперациллин/тазобактам.

Если высок риск наличия полирезистентной микрофлоры назначают фторхинолоны с антисинегнойной активностью (ципрофлоксацин, левофлоксацин) или аминогликозиды (амикацин, нетилмицин).
Антибиотики используют в комплексе или в качестве монотерапии. Это зависит от тяжести состояния больного.
Также применяют стандартные методы:
- симптоматической,
- патогенетической,
- дезинтоксикационной терапии.
Подробнее о стандартном лечении пневмонии >,>,
Профилактика воспаления легких при ИВЛ
Основой первичной профилактики является максимальное устранение факторов риска:
- По возможности ограничить интубацию трахеи и пребывание на аппарате ИВЛ до 48 часов.
- Если это невозможно, то бороться с декомпенсацией органов и систем. Это обеспечивается адекватной симптоматической терапией в кротчайшие сроки.
- Обеспечить оптимальное питание больному. Желательно обойти ЖКТ и исключить питание по зонду пациента с респираторной поддержкой. Для этого применяется парентеральное (внутривенное) питание. Данная мера поможет избежать другого фактора риска – аспирации.
- Избегать длительного лечения антибиотиками (больше 3 месяцев) и частой их замены,
- Обеспечить больному в послеоперационном периоде достаточный уход и избегать любых нарушений условий асептики и антисептики, особенно на фоне уже имеющейся сниженной иммунной защиты.
Заключение
Вентилятор-ассоциированная пневмония тяжёлое заболевание не только для пациента, но и для врача в диагностическом плане. Тем не менее, все пациенты с интубацией и на ИВЛ должны получать максимальное внимание со стороны медицинского персонала, чтобы вовремя заподозрить начинающееся воспаление.
Загрузка…
