Воспаление легких парафинов

Прогревание при пневмонии является дополнением к основному лечению и позволяет ускорить выздоровление пациента. Медики практикуют несколько вариантов такой терапии, выбирая подходящий с учетом состояния больного. Необходимо разобраться с длительностью процедуры и особенностями ее применения.
Пневмония
Показания
Прогревание воздействует на глубокие ткани, оказывая противовоспалительный и обезболивающий эффект и способствуя регенерации. Данный метод используется для лечения болезней дыхательной системы и нервно-мышечных расстройств, сопровождающихся снижением иммунитета и нарушением кровообращения.
Показаниями для процедуры являются острая пневмония и хронический бронхит. Применяться она может только в качестве дополнения к медикаментозному лечению.
Противопоказания
Прогревание противопоказано, если у пациента высокая температура. В области, подвергающейся данной процедуре, не должно быть раздражения или повреждения кожи.
Категорически запрещен данный метод для лечения детей до года и беременных женщин.
Каждый способ прогревания имеет противопоказания, общими являются:
Болезни сердца
- наличие злокачественных новообразований;
- сердечно-сосудистые заболевания;
- истощение.
УВЧ-терапию не проводят также при амнезии, гемофилии и эпилепсии.
Горчичники не используются для пациентов с псориазом, бронхиальной астмой и при склонности к спазмированию мышц.
Относительно применения банок медики подчеркивают, что такой способ не подходит больным туберкулезом и при нарушении функций крови. Недопустимо греть грудную клетку при пневмонии подобным образом и при сильной интоксикации.
Разновидности прогревающих процедур
В условиях стационара применяется УВЧ-терапия, имеющая несколько разновидностей. Среди них выделяют электрофорез, ультразвуковые ингаляции и дециметровую волновую терапию. Данные методы практикуются для лечения взрослых пациентов. Детям проводят процедуру не чаще 2 раз в год, аппараты должны быть низкой мощности.
В домашних условиях больные используют в основном банки и горчичники, а также компрессы.
Горчичники
Горчичники представляют собой бумагу, на которую нанесен порошок горчицы. Они оказывают раздражающее действие на пораженную область, улучшая в ней кровообращение и снимая боль с воспалением.
При пневмонии горчичники ставятся на переднюю, заднюю и боковые стенки грудной клетки. При этом область сердца, молочных желез, лопаток и позвоночника следует избегать. Перед применением горчичника его в течение 20 минут выдерживают в слегка подогретой воде, после чего наносят на кожу. Ребенку, ввиду очень нежной кожи, под него кладут бинт. Для взрослых рекомендуемая длительность сеанса составляет 5–20 минут, для детей — не дольше 10 минут.
Эффективность процедуры возрастает, если больного укутать сразу после размещения горчичника.
Не накладываются горчичники на область, где помимо ран обнаружена сыпь, фурункулез, папилломы, родинки. Необходимо учитывать, что горчичный порошок относится к аллергенам и может вызвать покраснение кожи. О непереносимости методики свидетельствуют болезненность и ощущение жара в области нанесения. Такие реакции возникают также при увеличении длительности процедуры.
После снятия горчичника кожу протирают и наносят на нее крем. По завершении процедуры остается покраснение, которое проходит через 3 дня.
Банки
Банки при пневмонии ставятся под и между лопатками, на поясницу, избегая костных выступов. На каждую зону требуется 5 банок.
При поставленных банках пациент ощущает натяжение кожи, но боли при этом не испытывает. Кожа под банкой меняется на бордовый.
Первый сеанс должен длиться 1–5 минут, после чего его постепенно увеличивают до 15 минут. Рекомендуемый интервал между процедурами составляет 1–2 дня. Чтобы снять банку, надавливают на кожу возле ее краев.
Ультравысокочастотная терапия
Данный способ предполагает использование специальной медицинской аппаратуры, благодаря которой оказывается воздействие электромагнитных полей. В ходе клинических исследований отмечается, что в сравнении с другими согревающими процедурами он показывает самую высокую эффективность в лечении пневмонии.
УВЧ способствует улучшению иммунитета и стимулирует отхаркивание. Процедура позволяет сократить длительность медикаментозного лечения пневмонии.
Продолжительность одного сеанса УВЧ составляет до 15 минут. Пациенту, в зависимости от особенностей протекания болезни, назначают 10-12 процедур.
Электрофорез предполагает введение пациенту медицинских препаратов посредством электрических импульсов. Преимущество методики в том, что медикаменты попадают только в область грудной клетки. Помимо этого, отмечается положительное воздействие тока, который способствует расслаблению мышц и согревает, стимулируя кровообращение. Для лечения пневмонии посредством электрофореза используются Новокаин, Гепарин, Эуфиллин, Лидаза.
Лидаза
Назначение пациенту дециметровых волн позволяет оказывать влияние на глубокие ткани, расширяя в них сосуды.
Другие способы прогревания
При лечении пневмонии, помимо описанных, используются следующие способы прогревания:
- прогревание солью или парафином;
- разогревающие мази;
- ванны;
- компрессы.
Прогревать солью можно пациентов, имеющих аллергию на горчичники. Подходит для этих целей крупная соль, нагретая до 80 градусов. Ее заворачивают в носок, после чего прикладывают к области груди и спины на 40 минут.
Парафин
Парафин обеспечивает глубокое прогревание и повышает воздухообмен. С лечебной целью применяется специальный парафин, который плавят на водяной бане. Процедуру проводят только после его охлаждения до 70 градусов. Кожа больного должна быть абсолютно чистой и сухой. Наносится средство на кожу, после чего сверху прикладывают целлофан и обматывают шарфом. Прогреваться рекомендуется 0,5 часа, но в первый раз желательно сократить время до 15 минут.
Разогревающие мази для терапии пневмонии применяются согласно инструкции. Их втирают в кожу, минуя область сердца. Если средство содержит натуральные компоненты, у больного есть риск появления аллергической реакции. По этой причине, прежде чем использовать подобные препараты, необходимо нанести их на изгиб локтя, чтобы проверить чувствительность. Это самый распространенный способ для лечения ребенка.
С лечебной целью допускается греться в ваннах, в которые добавлены экстракты лечебных растений. Их температура должна составлять около 37 градусов. Длительность сеанса — до 20 минут. При пневмонии рекомендуется делать такую процедуру для всего тела, или как минимум для ног.
Компрессы готовят в домашних условиях из натурального сырья. Чаще всего с этой целью применяют мед, измельченные тыкву или картофель, камфорное масло. Их наносят на ткань, а сверху прикладывают полиэтилен. После этого компресс закрепляют на теле платком либо шарфом.
Посещение бани или сауны в острый период болезни категорически противопоказано, ведь больной пневмонией не должен перегреваться.
Посещение бани
Заключение
Прогревание при пневмонии показывает высокую эффективность при условии правильного применения процедуры. Их часто проводят дома, не задумываясь о противопоказаниях, что приводит к ухудшению здоровья пациента. Чтобы не допустить этого, о возможности лечения таким способом требуется проконсультироваться с врачом.
«КП» выясняет, работает ли способ доктора Залманова с горячим обертыванием, который сейчас активно пиарят в соцсетях, при лечении коронавируса
Глава израильского института психосоматики Эли Тальберг считает, что горячее обертывание поможет справиться с коронавирусной пневмониейФото: кадр из фильма
Изменить размер текста:
В интернете активно набирает популярность видеоролик, в котором Глава израильского института психосоматики Эли Тальберг, медик по образованию, напоминает об очень эффективном, по его словам, методе помощи лечения пневмоний. Мол, этот несложный классический рецепт может помочь для лечения легочных осложнений при коронавирусной инфекции COVID-19. Старый, проверенный метод горячего обертывания, разработанный профессором Абрамом Залмановым.
Коронавирус: как спасти больного ..Метод профессора Залманова
Эли Тальберг обосновывает логичность применения горячего обертывания тем, что коронавирус вызывает фиброз легких и пневмонию, для борьбы с которыми надо активизировать работу легких:
— При фиброзе внутри легкого выстраиваются соединительно-тканные жгуты, которые пронизывают его в разных местах. Стянутое изнутри множеством таких ремней, легкое не может раскрыться, газообмен резко снижается. Бактерии, до этого мирно живущие в организме, вызывают вторичное воспаление легких – человек задыхается. Организм повышает температуру, чтобы убить вирус, победить пневмонию, постепенно рассосать фиброзные тяжи. Проблема лишь в том, что при коронавирусе температура поднимается лишь тогда, когда фиброз уже сформировался и счет идет уже на часы. Подключение к аппарату искусственного дыхания продлевает фазу борьбы за жизнь в надежде на все те же жизненные силы.
Глубокое прогревание грудной клетки не только уничтожает вирусы в межклеточном пространстве, которые гораздо менее жизнеспособны, чем родные клетки организма, но и усиливает газообмен в альвеолах и разрушает фиброзные спайки, — говорит израильский доктор, ссылаясь на опыт профессора Залманова, который так лечил бронхиты, пневмонии, трахеиты и даже туберкулез легких.
Обратите внимание: метод профессора Залманова относится к первой половине 20 века и не является клинически апробированным способом лечения.
Возможно ли применять этот метод для лечения коронавирусной инфекции, эффективен ли он в домашних условиях? «КП» обратилась за разъяснениями к эксперту, врачу эндокринологу, старшему научному сотруднику факультета фундаментальной медицины МГУ, автору канала и инстаграм DoctorPavlova Зухре Павловой.
— Первая моя специальность – анестезиология и реаниматология. Раньше один врач совмещал обе эти специальности анестезиолога – реаниматолога. Мы многое использовали в реанимации для того, чтобы, в том числе, справляться с пневмониями. И есть методы, подтвержденные и эффективные, постуральный дренаж (это положение человека, когда голова у него ниже, чем туловище и ноги, чтобы улучшить отток мокроты из нижних отделов легких), перкуторный массаж (это когда ребром ладони быстро стучат по направлению к верхним отделам, то есть по направлению от поясницы к голове), или дыхание с задержкой и очень медленным выдохом, которое создает положительное давление в конце выдоха, что препятствует осаждению мокроты в дальних отделках бронхолегочной системы и профилактирует развитие пневмоний или ускоряет выздоровление. Эти методы, безусловно, используются в реанимации в той или иной степени во всем мире, — говорит Зухра Павлова. – А вот про эффект от обертываний я ничего не слышала и мне кажется, что сейчас в условиях коронавирусной эпидемии будет просто физически людям некогда обертывать пациентов, пытаясь им помочь с неподтвержденным эффектом. На перкуторный массаж, боюсь, тоже не хватит времени и рук, но это точно не навредит. А вот дышать так, чтобы помочь себе, это действительно очень просто и эффективно. Не требует того, чтобы отрывать врачей и медсестер от помощи тем, кто уже не может помочь сам себе. Кстати, иногда можно увидеть в западных фильмах, как в реанимации люди сидя или лежа, надувают резиновые шарики. Это тот же самый метод с задержкой выдоха, но при помощи шарика. Или, детей втягивают в игру, когда они, выдыхая в тонкую резиновую трубочку, опущенную в воду, создают пузыри и так и играют, и выздоравливают.
Сейчас ситуация такая, что врачей для лечения пациентов, в том числе и с коронавирусной инфекцией и с диагнозом внебольничной пневмонии, не хватает, потому что часть из них уже заболела или контактировала и они выведены из работы. Кто будет оборачивать больных и следить за ними? Медсестры, которых тоже не хватает?
— Что можно сказать по поводу домашнего применения горячего обертывания для лечения острых инфекций?
— Я бы не советовала тут экспериментировать, потому что обертывание подразумевает изменение температуры и даже если обертывание изначально горячее, то потом оно может привести к переохлаждению. Получается, человек должен быть в сауне, чтобы не получить переохлаждение? Мне кажется, что этот метод в домашних условиях может спровоцировать снижение иммунного статуса и последующие присоединение различных, вирусных или бактериальных, инфекций. Знаете, иногда бывают какие-то бестолковые рекомендации, но не опасные, а эта, я бы сказала, – из разряда еще и потенциально опасных. Особенно, если начнут экспериментировать те, кому это изначально противопоказано, а это люди с сердечно-сосудистыми заболеваниями, хроническими болезнями легких и многими другими заболеваниями.
Лекарства от коронавируса: они действительно помогают?
Почему сейчас важно сидеть дома.Почему во время коронавируса важно сидеть дома? Вот что говорят об этом врачи
В ТЕМУ
«Закроют на сутки в «Векторе», заставят вести дневники»: что ждет добровольцев во время испытания вакцины от коронавируса
Уже отобраны 60 человек, которых привьют первыми: среди них — разработчик вакцины. Как за ними будут наблюдать и какие есть риски — в нашем материале (подробности)
Учеными названы пять факторов, которые влияют на тяжесть заболевания коронавирусом
Профессор-иммунолог Артуро Касадевал и инфекционист Лииз-Анн Пирофски объяснили, почему коронавирус проявляет себя настолько по-разному (подробности)
ИСТОЧНИК KP.RU

Бензиновая пневмония – это заболевание лёгких, обусловленное раздражающе-токсическим действием паров летучих углеводородных соединений на альвеолярную ткань. Основными клиническими проявлениями болезни являются приступообразный кашель, одышка, лихорадка, нередко сочетающиеся с признаками гастрита, токсического гепатита, очагового нефрита, поражением нервной системы. При постановке диагноза учитывается анамнез, данные лабораторных исследований, рентгенографии и КТ грудной клетки, бронхоскопии и биопсии. Назначается консервативное лечение антибиотиками, выполняется бронхоальвеолярный лаваж.
Общие сведения
Бензиновая (экзогенная липоидная) пневмония возникает при проглатывании, аспирации или ингаляции летучих углеводородов, входящих в состав бензина, керосина, дизельного топлива, лакокрасочных материалов. Зарубежные авторы классифицируют данную патологию как острую экзогенную липоидную пневмонию (углеводородный пульмонит), отечественные – как разновидность аспирационной пневмонии. Болезнь встречается редко. Заболеваемость, по данным медицинских исследований в сфере пульмонологии, составляет менее 0,01 случая на 100 000 населения. Среди лиц, постоянно контактирующих с масляными субстанциями, встречаемость гораздо выше – этой формой пневмонии переболевает 14-15%.
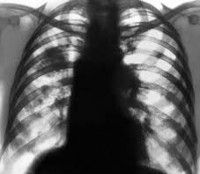
Бензиновая пневмония
Причины
Этиологическим фактором заболевания является попадание жидкого углеводородного топлива и его испарений в лёгочную ткань. Это происходит при ингаляции высоких концентраций паров бензина или других нефтепродуктов, при заглатывании, аспирации или всасывании субстанций через неповреждённую кожу. Бензиновая пневмония обычно возникает у водителей автотранспорта, работников автозаправочных станций, нефтеперерабатывающих предприятий и других лиц из групп профессионального риска.
Причиной развития патологии, как правило, становится случайная аспирация топлива при отсасывании его ртом из бака через шланг. Раньше такая пневмония часто встречалась среди выдыхающих огонь факиров (лёгкое факира – «пожирателя огня»), широко использовавших для своих представлений горючие материалы. Заглатывание углеводородных соединений может произойти по ошибке или осуществляться с суицидальной целью. Такой опасности чаще подвергаются оставленные без присмотра дети дошкольного и младшего школьного возраста, а также лица с психическими расстройствами.
Патогенез
Благодаря своим физико-химическим свойствам углеводородные соединения, попадая в дыхательные пути при ингаляции или аспирации, быстро распространяются по трахеобронхиальному дереву и проникают в лёгочные альвеолы. Проглоченное жидкое топливо выводится из организма через лёгкие и почки. В процессе выделения его пары попадают в альвеолярную ткань. Патологический агент оказывает выраженное раздражающее и токсическое действие на лёгочную паренхиму и воздухоносные пути. Развивается ответная реакция организма по типу асептического воспаления. Одновременно происходит угнетение барьерных функций респираторного тракта, активизируется эндогенная и экзогенная микрофлора. Из-за присоединения вторичной инфекции асептическая пневмония переходит в бактериальную.
Патоморфологические изменения зависят от количества вещества, попавшего в респираторные пути. Небольшая бензиновая капля инкапсулируется и образует парафиному, окружённую фиброзной тканью и гигантскими клетками. При массивной аспирации (ингаляции) присутствуют отёк и инфильтрация лёгочной паренхимы, изредка развивается деструкция альвеолярной ткани. Как и при аспирационном пульмоните другой этиологии, процесс обычно локализуется в нижней и (или) средней доле правого лёгкого.
Симптомы бензиновой пневмонии
Сразу после вдыхания или аспирации маслянистой субстанции возникает приступ мучительного удушливого кашля, сопровождающийся болью в груди, затруднением дыхания по смешанному типу. Состояние сохраняется в течение 20-30 минут и иногда завершается отделением небольшого количества мокроты с примесью крови. Затем наступает светлый промежуток, продолжающийся 6-8 часов. Изредка длительность латентного периода достигает 2 суток.
На следующем этапе развития болезни появляются интенсивные боли, чаще в правой половине грудной клетки. Болевой синдром усиливается при глубоком вдохе, перемене положения тела. Кашель возвращается. Изначально ржавая или кровянистая мокрота позднее становится жёлтой или зелёной. Наличие одышки и показатели температурной кривой зависят от массивности поражения лёгких. Тяжёлая бензиновая пневмония сопровождается затруднением вдоха и выдоха в состоянии покоя и повышением температуры тела до фебрильных и гипертермических значений. При ограниченном процессе лихорадка бывает субфебрильной, одышка может отсутствовать.
Нередко к клиническим проявлениям лёгочного воспаления присоединяются признаки токсического воздействия патогенов на головной мозг, органы пищеварения. Бензиновая интоксикация вызывает у пострадавшего головную боль, головокружения, расстройства сна. В тяжёлых случаях нарушается сознание. Пациент испытывает тошноту, рвоту, боль в области желудка. При переходе воспаления с плевры на диафрагму возникают интенсивные боли в эпигастрии или подреберье, имитирующие клинику острого живота.
В процессе развития бензиновой пневмонии образуются пневматоцеле. Очень редко в результате разрыва субплеврально расположенных кист возникает пневмоторакс или пневмомедиастинум. Массивная аспирация и значительное снижение иммунитета иногда являются причиной формирования абсцесса лёгкого. Тяжёлые случаи болезни могут осложняться острой дыхательной недостаточностью и лёгочным кровотечением. Исходом обширных поражений альвеолярной ткани становится появление участков пневмофиброза и с исходом в ХДН.
Диагностика
Диагноз устанавливается врачом–пульмонологом. При опросе уточняется род профессиональной деятельности пациента, контакт с горюче-смазочными материалами в анамнезе. Бензиновая пневмония не имеет патогномоничных симптомов. При осмотре выявляются признаки, характерные для любого воспалительного процесса в лёгких. Наблюдается гиперемия кожи лица, отставание половины грудной клетки в акте дыхания, тахикардия и тахипноэ. Перкуторно обнаруживается участок притупления лёгочного звука. При аускультации выслушивается ослабленное, реже – жёсткое или бронхиальное дыхание, рассеянные сухие и локальные влажные разнокалиберные хрипы. Подтверждение диагноза осуществляется с помощью следующих методов исследования:
- Лучевая диагностика. Признаки экзогенной липоидной пневмонии появляются на КТ легких через 30 минут, на рентгенограммах – через 24 часа после контакта с патологическим агентом. Рентгенологически определяются сливные участки инфильтрации лёгочной ткани, расположенные в средней и нижней долях правого лёгкого. На КТ выявляются локализованные в тех же зонах малоинтенсивные инфильтраты типа «матового стекла» или узелковые образования.
- Эндоскопия бронхов. Бронхоскопия позволяет оценить анатомию дыхательных путей и исключить другие причины возникновения пневмонии. Бронхоальвеолярный лаваж является одновременно диагностической и лечебной процедурой. При попадании в органы дыхания летучих углеводородов смывается мутная лаважная жидкость с маслянистыми каплями. Цитологически в ней обнаруживаются заполненные жиром макрофаги. С помощью химического анализа, хроматографии и инфракрасной спектроскопии можно уточнить вид масла, найденного в дыхательных путях.
- Биопсии лёгкого. В неясных случаях, при затяжном течении воспалительного процесса выполняется биопсия лёгкого. Манипуляция обычно производится малоинвазивным трансбронхиальным доступом. При гистологическом исследовании патологического материала в лёгочном интерстиции, альвеолах, альвеолярных макрофагах визуализируются светлые вакуоли, заполненные жиром.
- Лабораторных анализов. Являются вспомогательными диагностическими исследованиями. В периферической крови определяется лейкоцитоз, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. В биохимическом анализе отмечается повышение уровня трансаминаз, билирубина, С-реактивного протеина. При исследовании мочи иногда выявляется эритроцитурия.
Лабораторные показатели не являются специфичными маркёрами данной патологии. Они отражают наличие в организме воспалительного процесса, позволяют оценить его динамику, установить наличие токсических повреждений других органов и систем. Заболевание следует дифференцировать с бактериальными, грибковыми пневмониями, онкопатологией. При необходимости больного консультируют инфекционисты, онкологи. В процессе диагностики сопутствующего токсического повреждения органов пищеварения, почек участвуют гастроэнтерологи, нефрологи.
Лечение бензиновой пневмонии
Медицинская помощь пациенту с бензиновой пневмонией оказывается в стационарных условиях. Больной госпитализируется в терапевтическое или пульмонологическое отделение. Этиотропным методом лечения является бронхоальвеолярный лаваж. Процедура выполняется сразу после установления факта аспирации. При необходимости лечебные бронхоскопии выполняются повторно. В дальнейшем проводится патогенетическая терапия, включающая:
- Антибактериальные препараты. Для подавления жизнедеятельности вторичной бактериальной микрофлоры назначаются антибиотики широкого спектра действия – цефалоспорины 3-4 поколения, респираторные фторхинолоны, карбапенемы. Их эффективность оценивается через 72 часа после начала лечения. При отсутствии положительной динамики показана замена неэффективных медикаментов антибиотиками другой группы.
- Глюкокортикоидные гормоны. В медицинской литературе описаны случаи успешного лечения повреждений лёгких летучими углеводородами с помощью системных кортикостероидов, однако эффективность этой группы лекарственных средств считается недоказанной. Средства используются для купирования бронхоспазма и в комплексном лечении тяжёлой респираторной недостаточности.
При необходимости осуществляется кислородотерапия и респираторная поддержка. Для купирования болевого синдрома при вовлечении плевры в патологический процесс применяются нестероидные противовоспалительные препараты. Актуально раннее назначение физиотерапевтических процедур, массажа грудной клетки, лечебной физкультуры и дыхательной гимнастики.
Прогноз и профилактика
При раннем обращении за медицинской помощью и своевременно начатом лечении патология протекает благоприятно. Обычно бензиновая пневмония завершается клиническим выздоровлением в течение 1-2 недель, рентгенологические изменения полностью разрешаются к концу 3-4 недели. Наличие тяжёлых осложнений ухудшает прогноз. В запущенных случаях формируется пневмофиброз, нарушается экскурсия лёгкого, что впоследствии приводит к развитию хронической дыхательной недостаточности. Превентивной мерой является строгое соблюдение правил техники безопасности при использовании в работе горюче-смазочных материалов.
