Воспаление легких при грудном вскармливании
В период грудного вскармливания организм женщины является очень уязвимым для разного рода патогенных микроорганизмов. Низкий уровень иммунитета способствует внедрению бактериальной, вирусной и грибковой инфекции, провоцирующей развитие инфекционно-воспалительного процесса в организме.

Пневмония это очень серьёзное заболевания, к лечению которого необходим комплексный подход. Кормление ребёнка грудью не может является причиной отказа от приёма соответствующих лекарственных средств. Воспаление ткани лёгких гораздо более опасно для организма женщины, нежели для организма малыша, временно отлучённого от груди.
Причины
Низкий послеродовой иммунитет не способен справляться с инфекционной нагрузкой на организм. Причиной острой пневмонии в период лактации становятся такие патогенные микроорганизмы, как:
- пневмококки;
- стафилококки;
- стрептококки;
- кишечная палочка;
- энтерококки;
- протей.
Кроме бактерий, развитию пневмонии могут способствовать различные вирусы, риккетсии, спирохеты, хламидии, микоплазмы, и другие болезнетворные грибки. В некоторых случаях возможно развитие смешанного типа пневмонии, которая вызвана комбинацией бактерий и вирусов.
Провоцировать развитие острой пневмонии могут следующие факторы:
- нарушение проходимости бронхов;
- снижение местного и общего иммунитета;
- снижение подвижности диафрагмы и грудной клетки.
Симптомы
В большинстве случае симптоматика пневмонии напоминает признаки ОРВИ или гриппа. Симптомы воспаления лёгких могут варьировать в зависимости от причины заболевания. Если заболевание вызвано бактериальной инфекцией, то для него характерны такие симптомы:
- повышение температуры тела до 39-40 градусов;
- острая боль в области грудной клетки;
- озноб;
- сильное потоотделение и чувство дрожи;
- одышка;
- учащение пульса (тахикардия);
- кашель с выделением зеленоватой или рыжей мокроты;
- посинение ногтевых фаланг и губ.
Если причиной воспаления стали вирусы, то можно ожидать такие симптомы:
- головная боль;
- повышение температуры тела до 38,5-39 градусов;
- кашель без выделения мокроты;
- боль в области мышц;
- выраженная одышка;
- слабость и общее недомогание.
Грибковая пневмония имеет аналогичные симптомы с бактериальной и вирусной, отличаясь менее выраженным течением.
Диагностика
Постановка диагноза пневмония базируется на основании вышеописанных симптомов, жалоб пациенты, а также данных лабораторных и инструментальных методов исследования. Обнаружив у себя первые признаки, кормящая женщина должна незамедлительно обратиться за врачебной консультацией.
Основными методами диагностики данного заболевания является рентгенография грудной клетки, клинический и биохимический анализ крови.
Лечение
Чаще всего причиной данного заболевания становятся бактерии, поэтому лечение пневмонии должно включать в себя приём антибактериальных препаратов (Цефазолин). Существует мнение, что антибиотики и грудное вскармливание это несовместимые вещи, и доля правды в этом есть. Однако отсутствие должно лечения может привести к развитию серьёзных осложнений, вплоть до летального исхода.
В качестве жаропонижающих средств в период лактации рекомендовано применять ибупрофен и парацетамол. Для стимуляции отхождения мокроты можно воспользоваться методами народной медицины, такими, как настой корня алтея, корня солодки, а также ингаляции раствором пищевой соды.

Современное поколение антибактериальных средств позволяет использовать некоторые из них без отлучения ребёнка от груди. Для снижения концентрации действующего вещества препарата в грудном молоке, рекомендовано принимать средство во время кормления или после него.
Если заболевание имеет тяжёлый характер течения, то женщине придётся на некоторое время отказаться от кормления малыша грудью. Во время курса лечения врачи рекомендуют сцеживать грудное молоко, с целью профилактики лактостаза и мастита. Сцеженное грудное молоко не пригодно для кормления ребёнка, так как может содержать в себе высокие дозы лекарственных средств.
Подбором тактики лечения пневмонии у кормящих женщин занимается лечащий врач.
28.11.2012, 20:09 | |||
| |||
Пневмония и грудное вскармливание Добрый вечер. Мне 31 год, на данный момент кормлю ребенка, ей 2 года. Описание болезни: неделю держится температура (от 38 до 40), кашель, мокрота отходит плохо. |
28.11.2012, 22:37 | ||||
| ||||
Выбор лекарственной формы — за вашим лечащим врачом, не принципиально, будет это таблетированная или инъекционная форма. Обычно на период лечения грудное вскармливание не прекращается, врач выбирает препараты, максимально безвредные для ребенка. Назначается антибиотик широкого спектра действия или, если делался посев мокроты на флору, один из тех, к которым максимально чувствителен возбудитель заболевания. Назначаются средства, облегчающие отхождение мокроты и жаропонижающие — при температуре выше 38,5*С. __________________ |
29.11.2012, 13:47 | |||
| |||
все-таки решила бросить кормить. |
29.11.2012, 14:20 | |||
| |||
забыла написать — для отхождения мокроты назначили лазолван. |
29.11.2012, 22:35 | ||||
| ||||
Лечение не выдерживает никакой критики. Бежать подальше от этого учреждения и работающих там врачей! __________________ |
30.11.2012, 06:59 | ||||
| ||||
пять копеек с педиатрической колокольни: __________________ |
Дорогие мамочки! Подскажите мне, пожалуйста, с советом. Моему сыночку 1 месяц, у меня подозрение на воспаление легких! Выписали антибиотик ФЛЕМОКСИН! Кто принимал его насколько он может быть вредным для ребенка? Очень переживаю! Ребёнка кормлю грудью, не хочется откладывать кормление!
Если смотреть по действующему веществу (Амоксициллин), то у него на е-лактации риск нулевой. А врач Ваш что говорит?
Что значит подозрение? Ппц, что за врачи..
Как назначают лечение, не зная диагноза?!
А насчет приема антибиотиков при ГВ мне один педиатр сказал, что он распадается в печени мамы, поэтому для ребенка не несет серьезного вреда. Если у кормящей мастит, тоже антибиотик прописывают и при этом кормят!
Я вообще против антибиотиков, но тут не тот случай. Хотя Вам бы точно подтвердить или опровергнуть ваш подозреваемый диагноз.
флемоксин и детям же назначают.у меня у дочки в 4 мес былбронхит,его пили.так что, наверное, ничего страшного
Диляра, все-таки не все антибиотики безопасны при гв. автоп, посмотрела вторую составляющую клавулановую кислоту, риск тоже ноль. так что их можно при гв. что сказал врач все равно интересно
Только что переболела этой щаразой.мне внутривенно капали цефтриаксон.кормила ребёнка грудью,давала бактерии для микрофлоры кишечника
Я кормила грудью пила флемаксин. Проблемм не было у ребенка. У меня все прошло.
я во время кормления грудью пила, амоксиклав, флемоксин солютаб, ребенку не повредило
Пила эти антибиотики сразу после выписки из роддома, обязательно пейте сами бактерии и давайте линекс малышу. Я по незнанию этого не делала, поэтому малыша мучали запоры.
А потом лечили дизбактериоз
амоксицилин совместимый с гв
Не чего страшного, но если вы начнете пить соблюдайте правильный прием препарата, если прекратите не закончив толку не будет, а воспаление может с новой силой начаться! У меня так у сына было в 2 месяца потом цефтриаксон кололи, и одновременно нужно прибиотики давать я давала бифиформ беби, славо богу все прошло, нам 6 месяцев будет пока на гв, надеюсь и у вас все хорошо будет!!!
Я два раза сыночку бронхит им лечила. Но помог барсучий жир а не эта химия. От них только расстройство ЖКТ, поэтому пили потом напару линекс ((( а Вам мамочка посоветую прямо завтра купить в аптеке барсучий жир и хотя бы на ночь натирать малышу пяточки и спинку, это действеннее современных препаратов. Здоровья вам!
Будьте вы, наконец, разумными людьми! Сколько же можно с абсолютно несведующими собеседниками обсуждать назначения врачей((
Что значит «подозрение на воспаление лёгких»? Найдите нормального, не «глухого» врача.
Этот антибиотик моему ребенку выписывали в 2 года,ничего страшного не произошло,выздоровел
Я пила этот антибиотик при ГВ ! Советовалась с педиатром: сказала что этот антибиотик допустим! И ГВ при этом прерывать не пришлось.
Мы принимали его в пол года хорошо помог никаких побочных реакций у нас небыло он и на вкус приятен сама побывала прежде чем сыну дать)))так что выбор за вами!а как антибиотик он очень хорошо помогает у нас тоже было подозрение на восполение!
И при этом я не отнемала от груди как кормила так кормила!скоройшего вам выздоровления!
Бронхит относится к заболеваниям нижних дыхательных путей и представляет собой воспаление слизистой оболочки бронхов или всех слоев бронхиальной стенки. Может возникать как самостоятельное заболевание, или как осложнение острых респираторных заболеваний.
Протекание болезни у кормящих мам осложняется тем, что многие лекарственные препараты противопоказаны при грудном вскармливании. Лечение подбирается таким образом, чтобы польза для женщины превышала риск побочных действий для ребенка.
Причины возникновения в период ГВ
Причиной острого бронхита является действие раздражающих факторов (микроорганизмы, аллергены, пыль, химические вещества). Чаще всего встречается инфекционный бронхит вирусной, бактериальной или смешанной природы. Воспаление бронхов в первом случае возникает при заражении гриппозной, парагриппозной, метапневмовирусной, респираторно-синцитиальной инфекцией, корью.
Бронхит бактериальной природы развивается при попадании в организм бактерий (хламидии, микоплазмы, бордетеллы, стафилококки, стрептококки, гемофильная палочка). Если вирусный бронхит осложняется присоединением вторичной бактериальной инфекции, говорят о воспалении бронхов смешанного характера.
Также заболевание может возникать на фоне переохлаждения, вдыхания пыли или паров химических веществ. Эти причины являются второстепенными и повышают риск возникновения бронхита при попадании инфекции в организм.
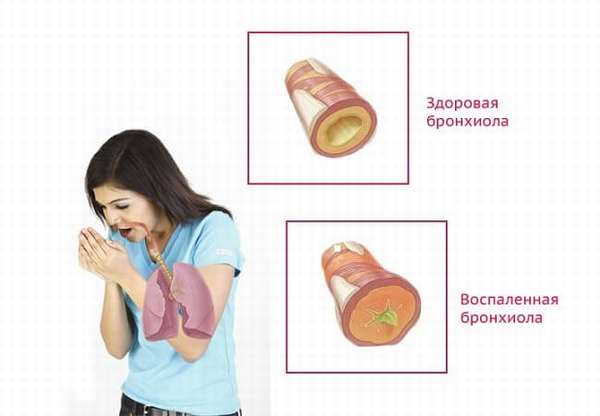
При наличии провоцирующих факторов возрастает вероятность перехода острого воспаления в хроническую форму и последующего возникновения обострений. К таким факторам относятся:
- курение,
- неумеренное потребление алкоголя,
- неблагоприятные экологические условия,
- вредные условия труда,
- острые воспалительные заболевания бронхов и легких,
- ОРЗ,
- наличие очагов хронической инфекции верхних дыхательных путей и ротовой полости,
- генетическая предрасположенность,
- ослабление иммунитета.
Во время беременности происходит перестройка иммунной защиты организма. Повышается врожденный иммунитет, а приобретенный ослабевает. Количество антител (иммуноглобулинов) к ранее перенесенным инфекциям уменьшается, возрастает опасность заболевания респираторной инфекцией и возникновения осложнений в виде воспаления бронхов.
Клиническая картина
В зависимости от формы бронхита, клинические признаки будут отличаться. Но общим симптомом для всех видов заболевания является кашель.
Симптомы острого неосложненного бронхита (зависящие от глубины поражения бронхов и возбудителя инфекции):
- осиплость голоса,
- боли в горле при глотании,
- навязчивый сухой кашель (при стихании воспаления образуется много слизисто-гнойной мокроты),
- боли в грудной клетке,
- общая интоксикация организма (повышение температуры тела, головная боль, озноб, недомогание).
При остром обструктивном бронхите к симптомам присоединяется одышка. Она возникает из-за сужения просвета бронхов. Вначале затрудненное дыхание наблюдается только при физической нагрузке, а при прогрессировании обструкции появляется даже в покое. Нарушение проходимости бронхов грозит переходом воспалительного процесса в хроническую форму.
Аллергический бронхит возникает при длительном контакте с аллергенами (пыльца растений, шерсть животных, перо птиц, пылевые клещи, лекарственные средства, компоненты моющих средств, пищевые продукты). Характерными симптомами этой формы бронхита являются:
- приступы мучительного сухого кашля, возникающего преимущественно в ночное время,
- затрудненное дыхание,
- нормальная или субфебрильная температура тела,
- при аускультации выслушиваются хрипы на вдохе.

Острый аллергический бронхит при отсутствии лечения может принять хроническое течение и привести к возникновению бронхиальной астмы.
Справка! Бронхит считается хроническим, если у человека в течение двух лет подряд наблюдается кашель с мокротой на протяжении 3 и более месяцев.
Эта форма бронхита характеризуется чередованием периодов ремиссии и обострения. При простом хроническом бронхите обострения случаются до 4 раз в год в периоды сезонного похолодания, при обструктивном воспалении бронхов – гораздо чаще.
В фазу ремиссии состояние женщины удовлетворительное. Кашель беспокоит только по утрам, но с развитием воспалительного процесса становится постоянным. Образуется прозрачная слизистая мокрота. Обострение хронического бронхита сопровождается усилением кашля и сокращением времени между приступами. Количество отделяемой мокроты увеличивается, она становится слизисто-гнойной, зеленоватого оттенка. Возможно повышение температуры тела, общее недомогание.
Диагностика
Для постановки диагноза и выбора тактики лечения необходимо проведение диагностики, которая позволяет дифференцировать воспаление бронхов от других заболеваний, сопровождающихся кашлем. Для этого вначале проводится опрос кормящей женщины, сбор анамнеза, внешний осмотр, аускультация, перкуссия.
Для идентификации возбудителя заболевания, характера воспаления и назначения антибактериальной терапии проводится анализ мокроты. Общий анализ крови малоинформативен. В крови может быть незначительно повышено содержание лейкоцитов и увеличена скорость оседания эритроцитов.
В качестве инструментальных методов диагностики могут быть проведены рентген грудной клетки, бронхоскопия и спирометрия.
Лечение у кормящей мамы
Терапия бронхита у кормящих мам требует тщательного подбора медикаментозных препаратов, так как многие из них нельзя принимать в период лактации, чтобы не навредить ребенку. Поэтому чаще всего прибегают к народным средствам, более щадящим и безопасным, чем аптечные препараты.
Лечение острого неосложненного бронхита проводится амбулаторно, но при возникновении осложнений может потребоваться госпитализация. Например, если у женщины есть сопутствующие сердечно-сосудистые заболевания, наблюдаются симптомы сильной интоксикации (высокая температура, судороги), возникает бронхиолит, нарушена проходимость бронхов.
Как лечить определяет врач индивидуально в каждом случае: учитываются риски и для кормящей мамы, и для ребенка. Наибольшую популярность во время грудного вскармливания имеют сиропы, травяные сборы, таблетки и ингаляции.
Медикаментозная терапия
Включает в себя препараты следующих фармакологических групп:
- противовирусные – индукторы интерферона, которые стимулируют выработку белков, препятствующих развитию и размножению вирусов,
- отхаркивающие – стимулируют выработку мокроты при сухом кашле (при лактации разрешено применять препараты, содержащие активное вещество амброксол, а также сиропы на основе трав подорожника, аниса, чабреца, плюща, тимьяна),
- муколитики,
- жаропонижающие,
- витаминные комплексы,
- иммуномодуляторы.
Если присоединяется бактериальная инфекция, то врач встает перед выбором: использовать или не назначать антибиотики. Если польза для кормящей мамы существенно превышает риск возникновения вредных последствий для ребенка, то ответ однозначен: назначать. Тем более есть группы антибиотиков, разрешенных при грудном вскармливании. Это пенициллины, цефалоспорины и макролиды. Эти лекарства проникают в грудное молоко в минимальном количестве и не влияют на его полезные свойства.
При бронхите аллергического характера кормящей женщине назначаются антигистаминные препараты. Они блокируют специальные рецепторы и подавляют аллергическую реакцию.
Соблюдение режима
Многие кормящие мамы прекращают кормление грудью на время болезни, боясь заразить малыша. Делать этого не стоит, ведь с молоком матери ребенок получает интерферон, который вырабатывается в организме женщины, начиная с 3-го дня болезни. Он препятствует развитию вируса у ребенка.
Чтобы инфекция не передалась ребенку воздушно-капельным путем, при каждом кормлении нужно надевать марлевую повязку, которую рекомендуется менять каждые 2 часа. Также надо чаще проветривать помещение и увлажнять воздух.
Кормящая мама по возможности должна соблюдать постельный режим и пить много жидкости. Это могут быть: негазированные напитки, компоты, морсы, чай.
Физиотерапия
При грудном вскармливании разрешены не все физиопроцедуры, так как они могут повлиять на процесс лактации, так же, как и лечебный массаж. Эффективной является дыхательная гимнастика. Она способствует расправлению легких, расширению просвета бронхов, облегчает отхаркивание и выведение мокроты, уменьшает выраженность воспалительного процесса.
Подробно ознакомиться с дыхательной гимнастикой Стрельниковой можно из этого видео:
Народные средства
В период кормления грудью можно принимать травы от кашля: отвары шиповника, цветов ромашки и календулы, листьев багульника, готовые грудные сборы. Можно делать ингаляции над паром или с помощью небулайзера. Это самый безопасный способ лечения кашля у кормящей мамы, так как препарат не попадает в грудное молоко и не вредит ребенку. Не запрещены горчичники, перцовый пластырь, если нет температуры.
Прогноз и осложнения
Лечение бронхита у кормящих мам требует особого внимания. Хотя прогноз в большинстве случаев благоприятный, пускать болезнь на самотек не стоит. Во-первых, могут возникнуть осложнения, такие как бронхиолит, бронхообструкция, воспаление легких. Последнее может привести к инфекционному маститу. Во-вторых, прием препаратов без консультации с врачом может причинить вред ребенку. Поэтому женщине при появлении первых признаков заболевания следует вызвать врача на дом или обратиться в поликлинику.
Заключение
Период грудного вскармливания – это самый счастливый период в жизни женщины, когда женщина находится в близком контакте со своим ребенком. Чтобы не омрачить радость от общения с малышом, нужно заботиться о своем здоровье. Не нужно лечиться самостоятельно. Врач поставит диагноз и подберет лечение таким образом, чтобы не навредить ребенку и маме. Это позволит избежать осложнений и ускорит выздоровление. Схема лечения должна подбираться с учетом возможных рисков как для женщины, так и для ребенка.
Загрузка…