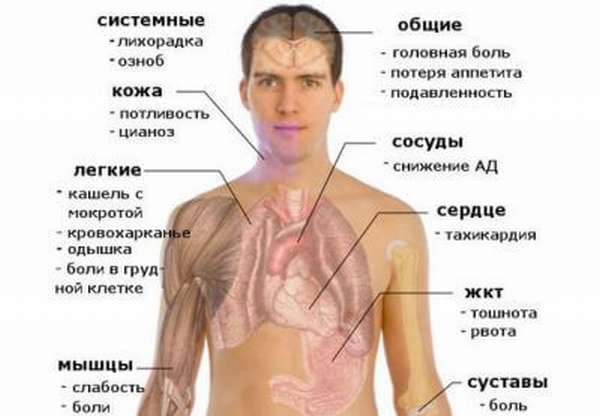
Воспаление легких у тяжелобольных
Лежачий больной – это большое испытание для всей его семьи. Его нужно пройти, дав своему пожилому родственнику шанс прожить дольше. Для этого необходимо не только обеспечивать его физиологические потребности, но и обращать внимание на малейшие изменения его состояния. Потому как под любым из них, даже если это «мелочь» вроде постоянной сонливости, может скрываться застойная пневмония – заболевание, уносящее жизни лежачих больных.
Застойная (гипостатическая) пневмония – это воспаление ткани легких, развивающееся вначале в тех областях, где скапливается и не может нормально циркулировать кровь и тканевая жидкость. Эти участки становятся «легкой добычей» для инфекции, которая из них способна распространяться на остальные отделы легких. Лежачие больные страдают застойной пневмонией чаще всех. Риск заболеть ею увеличивается в пожилом возрасте, при заболеваниях сердца и перенесенных операциях. Маскируясь под симптомы основного заболевания, гипостатическое воспаление легких может быть поздно распознано, в результате чего часто приводит к гибели человека. Только тесное сотрудничество грамотного врача и заботливых родственников дают шансы на своевременное начало лечения патологии.
Принцип работы легких
Для того, чтобы кислород попадал в сосуды, он должен пройти довольно длинный путь от носа до самых мелких бронхов, и в конечном итоге попасть в альвеолы – основные структуры, в которых и осуществляется газообмен. По своему строению альвеолы похожи на «мешочки», открытые с той стороны, куда в них заходит воздух. Стенки альвеолы – это мембрана. С внутренней стороны ее наполняет воздух, а с внешней она граничит с кровеносным сосудом. Через мембрану кислород проходит в кровь, а из крови в «мешочек» попадает углекислый газ, который и должен выделяться на выдохе. Если стенка альвеолы уплотняется или между ней и сосудом появляется жидкость, газообмен ухудшается.
Но даже в норме разные отделы легких вентилируются, то есть снабжаются воздухом, неравномерно. В вертикальном положении воздух лучше всего поступает в нижние отделы легких, где эластичную легочную ткань хорошо растягивает диафрагма, и этому способствуют подвижные ребра. Если же человек лежит на спине, повышается внутрибрюшное давление. Но это уже не только уменьшает вентиляцию в нижних отделах легких, но и приводит к уменьшению вдыхаемых объемов.
Если человек болен эмфиземой, пневмофиброзом или бронхиальной астмой, то, даже когда он не является лежачим, дыхание в разных участках легких становится более неравномерным, и это создает условия для обитания микробов в маловентилируемых отделах.
Но для того, чтобы организм получал достаточное количество кислорода, одного только поступления в легкие воздуха мало. Еще нужно, чтобы легкие достаточно снабжались кровью.
Кровь к легким поступает из легочной артерии. Путь от сердца до самых мелких легочных капилляров кровь проделывает не под напором и не из-за проталкивания ее сердечной мышцей – только по градиенту давления: она течет от наибольшего давления к наименьшему. Поэтому кровоток сильно зависит от положения тела: в положении стоя лучше всего кровоснабжаются нижние отделы легких, а лежа на спине больше крови скапливается в участках, находящихся ближе к спине.
В покое у здорового человека кровь протекает только через половину легочных капилляров. При физической работе давление в легочных артериях возрастает, и в работу начинает включаться большее количество сосудов. Альвеолы, которые сообщаются с ними, должны получать доступ к воздуху – тогда дыхание сможет обеспечивать потребности человека в кислороде.
Когда человек постоянно лежит, особенно если при этом он не меняет положения в кровати, крови трудно «добраться» от легких до сердца против силы тяжести. Возникает застой крови, который приводит к расширению местных капилляров. Расширенные и переполненные кровью сосуды становятся тяжелыми и сдавливают альвеолы. Это — начало застойной пневмонии. Если ситуация не изменяется, жидкая часть крови проникает из капилляра в альвеолы и ткань, которая лежит между альвеолами. Сюда быстро проникает инфекция, которая может также распространяться на соседние отделы легких. Если ситуацию не изменить, или проводить одно лишь уничтожение инфекции, пораженная легочная ткань заменяется соединительной, и навсегда выключается из дыхания.
Причины застойной пневмонии
Как видно из предыдущего раздела, застойная пневмония у лежачих больных развивается из-за их неподвижного положения, вызывающего застой в малом круге кровообращения. Заболевание может развиваться в ранние сроки (на 2-4 день) после вынужденного горизонтального положения, но его появление может быть отсрочено (на 14 сутки и позже).
Риск развития застойной пневмонии в ранние сроки выше у пожилых людей, которые страдают:
- стенокардией;
- кардиосклерозом;
- пороками сердца (особенно если это — стеноз митрального клапана);
- нарушениями сердечного ритма: экстрасистолией, мерцательной аритмией;
- артериальной гипертонией, возникающей вследствие различных причин;
- заболеваниями легких: бронхиальной астмой, бронхоэктатической болезнью, эмфиземой;
- сахарным диабетом;
- хроническим пиелонефритом;
- болезнями костного скелета: кифозом, сколиозом в грудном отделе, деформациями ребер,
а также тех людей, которые недавно перенесли любую операцию, что объясняется тем, что послеоперационная рана болит, поэтому человек старается дышать более поверхностно, тем самым увеличивая застой в легких. Для этих категорий лиц важно как можно раньше начинать профилактику застойной пневмонии, а также при каждом изменении состояния вызывать врача и исключать развитие в первую очередь именно этого заболевания.
Кроме плохого оттока крови от легочных сосудов, для возникновения застойной пневмонии нужно присоединение инфекции.
Микробами, которые вызывают воспаление жидкости, вышедшей из легочных капилляров, обычно становятся:
- стрептококки, в частности, пневмококк;
- гемофильная палочка;
- стафилококки.
Излюбленная локализация застойного воспаления – нижние отделы правого легкого, но при сочетании неподвижности и одной из вышеуказанных болезней патология может становиться двусторонней.
Чем опасна застойная пневмония
Опасность заболевания заключается в том, что те участки легких, где произошло пропотевание жидкости в альвеолы и ткань между ними, перестают участвовать в дыхании. Кроме того, когда человек на фоне развития этой патологии, продолжает лежать, ему становится трудно откашлять мокроту (и не всегда возникает кашлевой рефлекс). В результате она забивает бронхи, и в дыхании перестает участвовать еще больший участок легкого.
Присоединение инфекции приводит к отравлению организма пожилого человека продуктами жизнедеятельности микробов. Это токсично действует на сердце, усугубляя его поражение. Кроме того, интоксикация приводит к снижению аппетита, и в результате человек отказывается от получения белков и витаминов, необходимых для борьбы с инфекцией и восстановления легочной ткани.
Еще одними опасностями застойной пневмонии у лежачих людей являются такие осложнения, как экссудативный плеврит (выпот воспалительной жидкости за пределы легких, в плевральную полость) и экссудативный перикардит (выпот воспалительной жидкости в сердечную сумку). В результате первого осложнения еще больше усугубляется дыхательная недостаточность. Экссудативный же перикардит, в результате сдавливания сердца жидкостью, приводит к ухудшению работы его мышцы.
Симптомы
Застойная пневмония – очень коварное заболевание для лежачего больного. Возникая на фоне той патологии, которая и приковала человека к постели, она маскируется под его симптомы. Так, у человека, перенесшего инсульт, появляется чуть большая неадекватность или заторможенность, чем была до этого, или человек с переломом шейки бедра на фоне остеопороза стал жаловаться на боль в грудной клетке. Такие симптомы не всегда заметны родственникам, которые проводят большую часть дня на работе, и не осознаются самим больным.
Более явными признаками застойной пневмонии, которые, к сожалению, проявляются иногда уже на поздних стадиях заболевания, являются:
- повышение температуры тела: она может быть небольшой, до 38°C, но в некоторых случаях (реже) может превышать 38,5°C;
- влажный кашель. Если человек способен откашливать, а не глотать мокроту, то видно, что она имеет слизисто-гнойный характер, там могут попадаться прожилки крови;
- слабость;
- тошнота;
- отсутствие аппетита;
- потливость.
Застойная пневмония сопровождается симптомами со стороны сердечно-сосудистой системы: нарушением ритма сердца, его учащением, появлением перебоев или боли в сердце. Заболевание может также проявляться не кашлем и не повышением температуры, а тошнотой и поносом.
О том, что в дыхании перестала участвовать значительная часть легких, свидетельствует учащение дыхания более 20 вдохов в минуту в покое (не тогда, когда человек ест или выполняет какие-то усилия), ощущение нехватки воздуха. Если пневмония протекает крайне тяжело, сознание человека угнетается: он становится крайне сонливым, может перестать просыпаться, не отвечать на вопросы, ворочаться в кровати и говорить несвязные фразы. В таком состоянии дыхание становится или крайне редким, или аритмичным, или очень частым. Эти симптомы свидетельствуют о том, что нужна срочная госпитализация, но прогноз, к сожалению, здесь может быть неблагоприятен.
Диагностика
Заподозрить застойную пневмонию может врач-терапевт, который услышит в легких (особенно в нижних отделах) хрипы или крепитацию. Но диагноз ставится только на основании рентгенографии. Она выполняется в многопрофильных клиниках или поликлинике по месту жительства, где есть аппарат «Арман» или стационарный рентген-аппарат, приспособленный для лежачих больных.
На рентген больного можно доставить с помощью любой из платных медицинских служб (или платных «Скорых помощей»), оборудованных для транспортировки лежачих больных. Хотя оптимальный вариант – это госпитализация в стационар, где и рентген будет выполнен, и за состоянием Вашего родственника будут наблюдать врачи и квалифицированный персонал.
Для того, чтобы подобрать необходимые антибактериальные препараты, больной должен сдать анализы мокроты. Оба анализа набираются в стерильные банки: первый отправляется в клиническую лабораторию, второй – в бактериологическую. С помощью клинического анализа определяется характер воспаления, обнаруживаются раковые или туберкулезные клетки. Бактериологический анализ мокроты дает возможность установить вид микроба, вызвавшего пневмонию, а также подобрать антибиотики, которые будут действовать конкретно на него.
В комплекс обследования также входят:
- общие анализы крови и мочи;
- определение газов крови;
- биохимическое исследование крови;
- ЭКГ;
- УЗИ сердца.
Лечение застойной пневмонии
Заболевание требует комплексной терапии, так как при его развитии нарушается деятельность многих внутренних органов.
В первую очередь, врачи должны определить, пострадал ли кислородный баланс. Если это случилось, больного госпитализируют в тот стационар, где имеется отделение интенсивной терапии, и начинают лечение:
- если баланс нарушен не сильно, назначается дыхание увлажненным кислородом с помощью маски;
- если развилась тяжелая дыхательная недостаточность, больного вводят в наркоз, на фоне которого его переводят на искусственную вентиляцию легких. Это — единственная возможность подавать кислород в альвеолы под нужным давлением.
Второе направление терапии – это назначение антибактериальных препаратов. Вначале, до получения результатов бактериологического исследования (бакпосева) мокроты и крови, назначаются препараты широкого спектра. Через 5 суток, при необходимости менять антибиотики, применяют такие, к которым микрофлора мокроты оказалась чувствительной. Оптимальный путь введения данных препаратов, хотя бы первые 5-7 суток – это внутримышечный или внутривенный.
Параллельно с приемом антибиотиков, еще до результатов бакпосева, назначаются противогрибковые средства. Это продиктовано тем, что, по статистике, большинство застойных пневмоний вызывается не одними бактериями, а сочетанием бактерий и грибов.
Следующим обязательным компонентом терапии является назначение препаратов, расширяющих бронхи: так можно облегчить дренаж мокроты и улучшить проходимость дыхательных путей для кислорода. Бронхорасширяющие препараты могут назначаться в виде ингаляций, если человек не находится на искусственной вентиляции легких. Также применяется внутривенный путь их введения.
Также при застойной пневмонии назначаются препараты, улучшающие поступление кислорода в кровь, а также облегчающие работу сердца. Это мочегонные, отхаркивающие, антиоксидантные и иммуномодулирующие средства, сердечные гликозиды.
Если лежачий больной находится в сознании, его просят откашливать мокроту. Если он находится на искусственной вентиляции легких, или у него угнетен кашлевой рефлекс, ему ежедневно проводят бронхоскопию – очистку крупных и средних бронхов с помощью специального прибора, оснащенного оптикой (то есть врач видит, какое состояние у бронхов) и системой для вакуумного удаления бронхиального отделяемого.
При застойной пневмонии лежачим должен обязательно выполняться вибрационный массаж, повороты с бока на бок, а также, после стабилизации состояния, выкладывание на живот (в таком положении лучше отходит мокрота).
Если развились такие осложнения, как экссудативный плеврит или перикардит, в условиях стационара проводится пункция плевры или перикарда с последующим удалением застойной жидкости.
Когда больной находится в сознании и не нуждается в переводе на искусственную вентиляцию легких, ему обязательно назначается дыхательная гимнастика. Это занятия по комплексам Стрельниковой, Бутейко, надувание воздушных шаров, задувание свечей, выдох через трубочку в воду.
Во время лечения обязательно обеспечить больному полноценное и богатое витаминами и белками питание. Если больной находится в сознании, а его глотательный и жевательный рефлексы сохранены, рекомендуется питание перетертыми мясными продуктами, приготовленными на пару или вареными. Если больной глотать не может или находится на аппаратном дыхании, его кормят через зонд – трубку, введенную через нос в желудок, а для питания используют энпиты, вторые бульоны, овощные отвары с прожилками мяса. В качестве питья таким больным дают морсы, слабый отвар шиповника, отвар чабреца, липовый чай.
Когда состояние больного стабилизировано, кроме активных поворотов в кровати ему нужны будут вибрационный массаж грудной клетки, массаж спины, физиотерапия.
Профилактика
Чтобы максимально обезопасить лежачего родственника от застойной пневмонии, соблюдайте такие несложные правила:
- Обязательно помогайте ему каждые 2 часа менять положение тела. Не забывайте выкладывать его на живот.
- Выложив пожилого лежачего больного на живот 3 раза в сутки, возьмите «Камфорный спирт» и разотрите области легких, минуя область позвоночника.
- В положении на животе проводите вибрационный массаж легких. Для этого положите ладонь одной своей руки на грудную клетку родственника, со стороны спины, и легонько постукивайте по ней кулаком другой руки. Направление этих движений – от нижних отделов к верхним.
- Раз в 3-4 дня ставьте на спину больному горчичники или выполняйте баночный массаж.
- Ежедневно должна проводиться дыхательная гимнастика: по Бутейко, по Стрельниковой или назначенная по наработкам лечащего врача.
- Лежачий больной не должен переохлаждаться, поэтому он должен быть достаточно тепло одет.
- Перегреваться ему также нельзя.
- Помещение, в котором находится больной, должно проветриваться (при этом ему нельзя находиться на сквозняке) и 2 раза в день кварцеваться. Ежедневные влажные уборки – обязательны.
- У лежачего больного должно быть полноценное питание, богатое белками, микроэлементами и витаминами.
- Лежачего родственника обязательно периодически должен осматривать врач.
- Ежедневно нужно измерять температуру и контролировать состояние больного: его адекватность, сонливость, пульс, давление и количество дыханий в минуту. При изменении состояния нужна консультация врача.
Воспаление легких или пневмония — это популярное заболевание для людей всех возрастов. Проявление симптомов не зависит от половой принадлежности, а поражения могут быть довольно обширными.
В зоне риска инфекционной болезни находятся люди со слабой работой иммунной системы: младенцы (дети от рождения и до года), люди преклонного возраста и больные, прикованные к кровати. Для людей с ограничением двигательной функции часто характерна гипостатическая (застойная) пневмония. Она появляется из-за отсутствия нормальной циркуляции жидкости в легочных тканях.
Общая информация
Пневмония у лежачего больного может манифестировать из-за понижения деятельности систем органов, поражения тканей. В 70% случаев на воспаление легких влияют хронические процессы, которые протекают в организме человека. Появление клинической картины заболевания — результат гиподинамии, вызывающей застой крови. У лежачего больного могут появиться отеки и пролежни. На снижение кровотока указывает омертвение мягких тканей в верхней части туловища.
Важно! Человек, который присматривает за лежащим больным с пневмонией, должен быть внимательным и постоянно следить за изменениями в состоянии и жалобами. Так как халатное отношение повышает риск летального исхода при воспалении легких. Обнаружение болезни на ранних стадиях дает возможность сохранить жизнь пациенту.
Воспаление легких: классификация
 Воспаление легких разделяют на виды в зависимости от места появления:
Воспаление легких разделяют на виды в зависимости от места появления:
- Внебольничная – появляется дома или через двое суток после посещения больницы, клиники. Смерть от такого заболевания наступает примерно в 11 % случаев.
- Госпитальная – симптомы пневмонии проявляются через 2 дня после госпитализации в стационар или в течение 90 дней после выписки из больницы. Клиническая картина выражена ярче и летальный исход наступает в 40% случаев.
У лежачих больных классифицируют следующим образом:
- Аспирационная — характерна для людей с потерей сознания. Во время обморока происходит нарушение защитных глоточных рефлексов, что и ведет к появлению болезни. К тому же, соляная кислота из желудка может попадать в другие органы, вызывая ожоги.
- Гипостатическая (застойная). Популярная форма среди лежачих больных. Признаки заболевания манифестируют вследствие нарушения кровоснабжения и появления застойных процессов.
- Пневмония на фоне ИДС (при гипоплазии вилочковой железы, онкологических заболеваниях, ВИЧ).
Почему болезнь развивается у длительно лежащих?
На появление воспаления легких у стариков, прикованных к кровати, и просто лежачих больных после травм влияет общее снижение активности. Из-за отсутствия подвижности и действий, которые характерны для людей с активным образом жизни, появляется слабость, ослабление защиты от патологических микроорганизмов. Так нарушается работа органов дыхания. Этот процесс обостряется при попадании и паразитировании инфекции. Существует ряд возбудителей, которые вызывают пневмонию:
- Бактерии — это прокариотические микроорганизмы, занимающие первое место среди причин развития болезни. К ним относятся: Пневмококк из рода Streptococcus, Микоплазма рода Mycoplasma, Золотистый стафилококк из рода стафилококков, Хламидофила из семейства Chlamydiaceae, Гемофильная палочка (палочка Пфайффера, палочка инфлюэнцы) из семейства семейства Pasteurellaceae, Bordetella pertussis (причина Коклюша).
- Вирусы. Например, парагрипп, грипп, инфекционные заболевания, которые поражают слизистую носа (риновирусы), РСВ, аденовирусная инфекция. Редко: вирус кори, Rubella virus, вирус герпеса человека 4 типа.
- Грибы, такие как: Candida albicans (возбудитель молочницы, попадающий в легкие при запущенных стадиях), Аспергилл, Pneumocystis Jiroveci.
- Простейшие паразитические черви. Например, глисты.
- Смешанные. Заболевание появляется из-за комбинированного влияния бактерий и вирусов.
К тому же на развитие пневмонии может влиять аллергия, инфекционные поражения систем органов, нарушение тока крови в малом круге кровеносной системы, попадание соляной кислоты из желудка в легкие во время рвоты.
Главный фактор, влияющий на появление пневмонии, — протекание хронических процессов. Они снижают иммунитет путем вовлечения всех сил организма в борьбу с другими заболеваниями. При нарушениях работы иммунной системы причиной недуга чаще всего являются Streptococcus, Staphylococcus, анаэробная инфекция. Эти микроорганизмы содержатся в обычной микрофлоре организма, но при воспалительных или хронических процессах они начинают активно размножаться, вызывая пневмонию.
Для лежачих больных характерно воспаление легких, которое появилось в результате отклонения в токе крови легочного круга. Дыхание полной грудью способствует полному кровоснабжению легких, а у пациентов, прикованных к кровати, такая циркуляция крови нарушена. Ослабший организм лежачего человека просто не способен осуществлять полноценный вдох и выдох. Отклонение тока крови ведет к изменению артериального давления, что негативно сказывается на легких.
 Во время выдоха из организма удаляется:
Во время выдоха из организма удаляется:
- углекислый газ,
- слизь,
- микробы,
- пыль,
- грязь.
У лежачего пациента эти частицы из легких не выводятся, так как происходит нарушение кровоснабжения и органам дыхания недостаточно сил для выведения лишнего. Со временем грязь и прочий мусор накапливается, вызывая пневмонию.
Группа риска
Дополнительному риску появления заболевания подвергаются лежачие пациенты после операции. Послеоперационный период повышает шанс на появление заболевания, так как ухудшается дыхание, а диафрагма не может нормально функционировать. Прикованность к кровати не дает возможности человеку самостоятельно себя обслуживать. Больной иногда не может даже приподняться на кровати. Отсутствие движения (гиподинамия) приводят к тому, что в организме накапливается избыток патологических микроорганизмов, а в легких происходит застой жидкости, что создает идеальную среду для размножения патогенной флоры.
Симптомы ярче выражены у лежачих больных, особенно у стариков, которые давно потеряли двигательную функцию. Так происходит из-за того, что бактериям проще развиваться в обездвиженном организме со сниженной деятельностью иммунной системы, чем в полностью здоровом.
Группу риска прогрессирования пневмонии составляют люди с:
- Постинсультным состоянием.
- Повреждением нижних конечностей, спины, черепа, головного мозга, мозговых оболочек, сосудов и черепных нервов.
- Онкологическими заболеваниями.
 Для пациентов с онкологией повышенный риск заключается в общем истощении организма. Химиотерапия, ослабляя симптомы злокачественного образования, снижает работу всех систем органов, в том числе и иммунной. Кроме этого, лечение влияет на кровообращение в малом кругу, выведение лишних веществ из легких (саморегуляцию). Так органы дыхания теряют некоторые функции, что тоже влияет на размножение патогенной флоры в легочных тканях.
Для пациентов с онкологией повышенный риск заключается в общем истощении организма. Химиотерапия, ослабляя симптомы злокачественного образования, снижает работу всех систем органов, в том числе и иммунной. Кроме этого, лечение влияет на кровообращение в малом кругу, выведение лишних веществ из легких (саморегуляцию). Так органы дыхания теряют некоторые функции, что тоже влияет на размножение патогенной флоры в легочных тканях.
Способствовать воспалительному процессу может омертвение мягких тканей, которое появилось в результате постоянного постельного режима и отечности.
Для людей из вышеперечисленной группы риска характерна двусторонняя пневмония. Так, лежачие пациенты имеют постоянное давление на нижнюю часть спины, где при передавливании происходит застой жидкости, а возбудителем заболевания преимущественно становятся смешанные виды микроорганизмов. Потому что микрофлора благоприятна как для бактерий, так и для вирусов. Клиническая картина не имеет яркой симптоматики для людей преклонного возраста и больных, прикованных к кровати. В этом и заключаются трудности в диагностике и дифференциации заболевания. Так как признаки проявляются только через некоторое время, прогноз при консервативном лечении может быть неутешительным.
У других пациентов с воспалением легких двусторонняя форма манифестирует из-за Streptococcus pneumoniae (Пневмококк).
Клиническая картина
Хотя признаки пневмонии не имеют яркой выраженности на первых стадиях, для них характерны некоторые особенности. Так симптомы при воспалении легких можно разделить на легочные и внелегочные.
К первым можно отнести нарушение частоты и глубины дыхания, сопровождающееся чувством нехватки воздуха, а также легкий кашель. Такие проявления заболевания отмечаются у людей в постинсультном состоянии или при сенильной деменции альцгеймеровского типа.
Внелегочные признаки характеризуются торможением всех процессов в организме, в том числе и восприятие пациента. Происходят отклонения в деятельности, функционировании центральной нервной системы. Эти проявления сопровождаются эмоциональной нестабильностью, непроизвольным выделением мочи, затяжным стрессовым состоянием.
Популярные симптомы аспирационного воспаления легких:
- сильный малопродуктивный кашель,
- активизация кашлевого центра происходит в основном ночью,
- повышенное выделение слюны,
- недержание еды во рту при жевании,
- диспноэ (одышка).
Клиническая картина застойной пневмонии на начальных стадиях характеризуются:
- отсутствием мокроты,
- астенией,
- легким кашлем,
- одышкой,
- общей слабостью организма,
- нарушением деятельности органов дыхательной системы.
К общим признакам относят то, что прослушивание легких показывает наличие сухих хрипов. Температура тела не поднимается высоко или достигает незначительных значений.
Диагностика
Для диагностирования воспаления нужно прослушать хрипы в легких с помощью фонендоскопа. Особое внимание уделяется нижней части спины. Кроме хрипов можно услышать крепитацию. Для подтверждения предполагаемого диагноза пациенту назначают рентгенографию в пункте, где есть специальный аппарат, предназначенный для лежачих больных.
При необходимости транспортировка в пункт проведения процедуры происходит с помощью платных служб, которые имеют оборудование для госпитализации пациентов с нарушением двигательной функции.
Тяжелые случаи ведут к прямой госпитализации в больницу, где проведут полное обследование, в том числе и рентгенографию.
Комплексное обследование состоит из следующих исследований:
- биохимический анализ крови,
- общий анализ мочи (ОАМ),
- общее исследование крови,
- электрокардиография,
- ультразвуковая диагностика сердца.
Чтобы назначить фармацевтические средства, предназначенные для избавления от возбудителя, необходимо сдать анализ мокроты. Его собирают в две емкости и отдают в клиническую и бактериологическую лабораторию по одному экземпляру. Исследование материала помогает найти причину заболевания, начало развития туберкулеза или онкологические процессы.
Лечение
Избавление от симптомов заболевания у лежачих пациентов проблематично из-за воздействия болезни на другие системы органов. Кроме этого, заболевание при снижении деятельности иммунной системы может быстро превращаться из одностороннего в двустороннее. Для таких случаев, помимо лечения, направленного на устранение возбудителя, используют фармакологические средства для избавления от множественных вторичных патологий.
Подробная статья о лечении пожилых и лежачих больных.
Прогноз
Прогноз при пневмонии у лежачего больного зависит от общего состояния, вида воспаления легких, возбудителя и реакции на антибактериальные препараты. Немаловажную роль играет тот факт, как было начато лечение. На первых стадиях прогноз гораздо благоприятнее.
Помимо этого на жизнь человека влияет:
- Иммунная система.
- Хронические болезни в других органах.
- Отклонения другого типа.
- Осложнения (гнойное воспаление тканей легких с их расплавление и образованием гнойной полости).
Если поражение органов дыхания патологической микрофлорой нашли на начале прогрессирования признаков, то почти во всех случаях прогноз положительный. И в течение месяца человек полностью избавляется от симптомов пневмонии.
Внимание! Важно обратиться к врачу на ранних стадиях заболевания для назначения оптимального лечения. Так как может появиться резистентность к антибиотикам из-за бактериального поражения. Если начались осложнения, то избежать негативных последствий будет сложно.
Поэтому больным в основном назначают фармацевтические средства широкого спектра действия. Этот шаг помогает предотвратить привыкание организма к препаратам, если причина пневмонии кроется в патологической микрофлоре. Минус в том, что если пациент прикован к кровати и к тому же в пожилом возрасте, то начинается сильная интоксикация, которая снижает действие иммунной системы. Отсутствие лечение может стать причиной двустороннего воспаления. И даже стать причиной смерти.
У пожилых людей вырабатывается недостаточное количество альвеолярных макрофагов, ответственных за очищение организма от вдыхаемых чужеродных частиц различной природы. Со временем заболевание распространяет свое действие на лимфатические узлы и редко, когда все ограничивается односторонней формой. Поэтому для стариков, которые не могут ходить, очень важна профилактика и уход. А также строгое наблюдение врача до того, как будет отслеживаться положительная динамика.
Профилактика
Существует целый ряд действий, которые помогают предотвратить появление пневмонии у лежачих больных. Профилактика включает в себя:
- Поддержания мышц в тонусе путем физических нагрузок.
- Регулярное выполнение процедур лечебной физкультуры, направленных на дыхательную систему.
- Наблюдение за влажностью в помещении. Помимо обычного проветривания можно использовать специальные увлажнители. Важно следить за тем, чтобы влажность была умеренной, слишком твердый воздух негативно сказывается на здоровье больного. Этот шаг необходим, так как сухой воздух — источник инфекционных заболеваний.
- Массаж. Он делается осторожными движениями, даже постукиваниями. При этом нельзя касаться позвоночника.
- Для нормализации дыхания можно давать больному воздушные шары. Надувание шариков помогает убрать мусор, который не может нормально выходит из организма из-за неполноценной работы легких.
Физические упражнения для лежачих больных:
- помощь в изменении лежачего положения в сидячее,
- переворачивания с бока на бок, хотя бы несколько раз в день,
- для органов дыхания подъем верхних конечностей вверх и вниз — это помогает улучшить ток крови и нормализовать дыхание.
Заключение
Лежачие пациенты — это люди, которые больше всего подвергаются риску различных инфекционных и вирусных заболеваний. Особенно старики, которые потеряли возможность нормального функционирования двигательной системы или люди после инсульта.
 Чтобы ограничить родных от негативного воздействия окружающей среды, необходимо следить за самочувствием человека, придерживаться профилактики от пролежней и пневмонии. Все препараты использовать только по назначению врача, так как самолечение может стоить жизни.
Чтобы ограничить родных от негативного воздействия окружающей среды, необходимо следить за самочувствием человека, придерживаться профилактики от пролежней и пневмонии. Все препараты использовать только по назначению врача, так как самолечение может стоить жизни.
Если уже так получилось, что где-то не досмотрели или не придавали значения кашлю до обострения симптомов (повышение температуры, спутанность сознания), то в таких ситуациях нужно срочно госпитализировать больного. Это единственный шанс сохранить жизнь и предотвратить переход пневмонии в затяжную форму. Поэтому будьте внимательны и бейте тревогу при наличии малейших отклонений.
Загрузка…
