Воспаление легких желудка
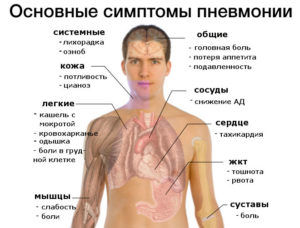
При пневмонии человек ощущает болевой синдром и другие неприятные симптомы. Он должен знать признаки заболевания, ведь оно непредсказуемо и опасно. При неправильной тактике лечения пациента ожидают серьезные осложнения. Какие боли при пневмонии возникают, и чем они опасны для здоровья человека?

Что такое воспаление легких?
Пневмония – заболевание, при котором происходит процесс разрушения легочной ткани. Причиной его появления могут стать вирусы, грибки или бактерии. Иногда воспаление легких возникает у пациентов, которые продолжительно соблюдают постельный режим.
 В отдельных случаях инфекция передается от больного человека, преимущественно воздушно-капельным путем. К причине заболевания некоторые специалисты относят длительное переохлаждение. При хронических патологиях сердца, легких или снижении иммунитета диагностировать его достаточно сложно. Заболевание развивается быстро, требует применения разнообразных терапевтических методов. Боль при воспалении легких обладает разной интенсивностью и продолжительностью.
В отдельных случаях инфекция передается от больного человека, преимущественно воздушно-капельным путем. К причине заболевания некоторые специалисты относят длительное переохлаждение. При хронических патологиях сердца, легких или снижении иммунитета диагностировать его достаточно сложно. Заболевание развивается быстро, требует применения разнообразных терапевтических методов. Боль при воспалении легких обладает разной интенсивностью и продолжительностью.
Каждый больной должен знать признаки патологии, чтобы во время обратиться за медицинской помощью. Особенно опасна пневмония своими осложнениями для маленьких детей, а также людей пожилого возраста. При диагностировании у них болезни, такие пациенты подлежат обязательной госпитализации.
Данную патологию иногда вызывают микроорганизмы, расположенные в носоглотке. Если они передвигаются в самую глубину органов дыхания, то вызывают развитие воспаления. При снижении защитных сил организма у пациента диагностируется пневмония серьезного характера.
Заболевание протекает по-разному, что зависит от возраста больного, состояния иммунной системы, возбудителя инфекции, присутствия хронических патологий и процесса лечения. Иногда возникают осложнения, если снижен иммунитет или отсутствовала правильная тактика терапии.
При своевременном обращении болезнь излечивается полностью, не оставляя негативных последствий.
Виды пневмонии
Многие люди относятся к патологии несерьезно, считая его обычной простудой. Однако специалистам известно об ее коварстве. Особую опасность болезнь представляет для грудных детей и людей пожилого возраста. Смертность в этой категории пациентов составляет 15-20%. Специалисты отмечают, что заболевание представлено в трех видах.
Острая пневмония или крупозное воспаление легких
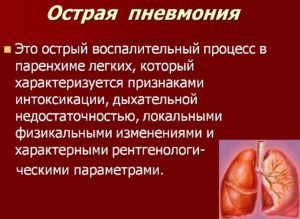 Патология очень опасная, и возникает она внезапно. У больного появляется сильный озноб, затем повышается температура до 40 градусов. При развитии одностороннего воспаления легких тупой болью болит бок, при двухсторонней патологии – грудная клетка и спина в области лопаток. Любая физическая нагрузка способна вызвать тяжелое дыхание, возникают приступы сухого кашля, непрекращающиеся в течение получаса.
Патология очень опасная, и возникает она внезапно. У больного появляется сильный озноб, затем повышается температура до 40 градусов. При развитии одностороннего воспаления легких тупой болью болит бок, при двухсторонней патологии – грудная клетка и спина в области лопаток. Любая физическая нагрузка способна вызвать тяжелое дыхание, возникают приступы сухого кашля, непрекращающиеся в течение получаса.
Пациент может кашлять кровью, когда в легких лопаются сосуды. Высокая температура не покидает человека 14 дней, затем наступает кризис. При сильной иммунной системе заболевание проходит самостоятельно. В отдельных случаях пневмококки поражают сердце и сосуды, плохая работа легких не обеспечивает мозг необходимым количеством кислорода. Если пациенту не оказывают вовремя медицинскую помощь, наступает смерть.
Вялотекущая или очаговая пневмония
У пациента наблюдается температура 38 градусов, которая продолжается 3-4 дня. У него ощущается вялость, боли в голове и отсутствует аппетит. Патология жизни пациента не угрожает. Появляется она как осложнение после ОРЗ, простуды, бронхита, гриппа.

Хроническая пневмония
 Возникает из-за раннего прекращения терапии при острых формах заболевания. Иногда продолжается месяцами, то затухая, то опять возобновляясь. Воспалительный процесс в легких не прекращается, поэтому возникает эмфизема легких, на ткани легкого появляются рубцы. Нарушается снабжение органов достаточным количеством кислорода.
Возникает из-за раннего прекращения терапии при острых формах заболевания. Иногда продолжается месяцами, то затухая, то опять возобновляясь. Воспалительный процесс в легких не прекращается, поэтому возникает эмфизема легких, на ткани легкого появляются рубцы. Нарушается снабжение органов достаточным количеством кислорода.
Крупозное воспаление легких обязательно лечится в стационаре, а при очаговой пневмонии терапию можно проводить и дома. Устанавливаться диагноз должен своевременно. Правильное лечение помогает избавиться от болевых ощущений, и не допустить осложнений в дальнейшем. Как правило, после болезни могут остаться изменения в легких, что проявляется уменьшением сегмента ткани и ее сморщиванием.
Где появляются болевые ощущения при пневмонии?
Интенсивность боли при воспалении легких зависит от формы патологии и возраста больного. По ее локализации можно диагностировать одностороннюю или двухстороннюю пневмонию. Специалисты именно по характерным особенностям определяют форму патологии:
- при одностороннем воспалении легких болевой синдром локализуется со стороны, где поражено легкое, и усиливается при кашле;
- во время приступа пациент хватается за грудную клетку в районе очага болезни;
- диагностировать патологию достаточно сложно, когда он расположен в нижней доле легкого;
- двухстороннее воспаление легких дает боль в грудной клетке, которая полностью ее охватывает;
- она может носить опоясывающий характер, и усиливаться на вдохе или во время приступов кашля;
- при осложненном течении болезни воспалительный процесс распространяется на плевру;
- боль в области ребер и спины появляется при незаметном течении заболевания или поздней диагностике.
При анализе состояния необходимо диагностировать и другие признаки пневмонии, которые могут охарактеризовать ее тяжесть.
Почему болит в спине, боку, животе и груди?
При появлении воспаления легких у пациента появляются негативные ощущения, которые связаны с текущим заболеванием. К ним относят: боль в груди и спине, животе и голове. Они обладают разным характером.
Боль в спине и под лопаткой
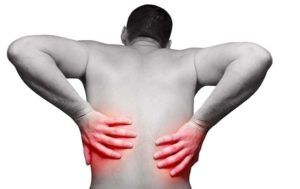 К отличительной особенности болезни можно отнести болевые ощущения в спине. Когда к сильному кашлю добавляются подобные жалобы, то пациенту нужно срочно обратиться к специалисту.
К отличительной особенности болезни можно отнести болевые ощущения в спине. Когда к сильному кашлю добавляются подобные жалобы, то пациенту нужно срочно обратиться к специалисту.
В некоторых случаях симптомы воспаления легких путают с бронхитом, поэтому именно боль в спине поможет уточнить правильный диагноз. Такие ощущения возникают и при бактериальной пневмонии. Поэтому на вдохе возникает резкий и сильный болевой синдром. При кашле состояние резко ухудшается.
Факторы, вызывающие боль в спине, делятся на несколько групп.
Постоянное напряжение мышц из-за кашля. Появляются нагрузки, которые можно сопоставить с тренировками у спортсменов. Болевые ощущения возникают из-за накопления молочной кислоты и исчезают по мере уменьшения кашля.

Из-за кашля происходит постоянное напряжение мышц
Инфекции органов дыхания. Иногда они захватывают плевру. Она имеет большое количество нервных окончаний, ведущих к возникновению боли в спине.

Инфекции органов дыхания
Такие неприятные ощущения не являются главными признаками пневмонии, но при возникновении других симптомов позволяют заподозрить воспалительный процесс в легких. Болевой синдром в спине самостоятельно проходит при терапии патологии, поэтому дополнительных мер не требуется.
Боль в области живота
При диагностировании патологии больные обращают внимание на неприятные ощущения в животе. Точное расположение их определить не удается, однако при пальпации ощущается дискомфорт и напряжение мышц.
Сильные рези живота появляются только в начале болезни. Отличить болевой синдром от аппендицита и других состояний может только специалист, что требует дополнительных обследований. Дискомфорт обычно возникает, когда происходит сильнейшее напряжение брюшных мышц.
Боль в области живота при пневмонии
Болевые ощущения в груди
 Пациент, который страдает патологией, интуитивно держится за область груди во время приступов кашля. Такие ощущения постоянно сопровождают эту патологию. Интенсивность кашля зависит от того, воспаление наблюдается в одном легком или обеих. Во втором варианте больному тяжело дышать, и он ищет для себя удобное положение. Спать пациенту приходится, полулежа, чтобы снизить боль в грудной клетке.
Пациент, который страдает патологией, интуитивно держится за область груди во время приступов кашля. Такие ощущения постоянно сопровождают эту патологию. Интенсивность кашля зависит от того, воспаление наблюдается в одном легком или обеих. Во втором варианте больному тяжело дышать, и он ищет для себя удобное положение. Спать пациенту приходится, полулежа, чтобы снизить боль в грудной клетке.
Ноющие и тянущие болевые ощущения в легких присутствуют постоянно, а усиливаются они на вдохе при кашле. Отдают в спину, лопатку, а иногда даже в живот. При осложненном течении заболевания они становятся интенсивными, поэтому больной старается спать на том боку, которое поражено, чтобы уменьшить дискомфорт.
Боль, возникающая после воспаления легких
Боли при воспалении легких, которые появляются у пациента после выздоровления, происходят часто и имеют несколько причин:

Воспаление сердечной мышцы происходит при двухсторонней пневмонии
- если патология протекала с осложнениями, то формируются спайки в плевральной области, поэтому они провоцируют резкие колющие боли;
- интенсивность зависит от вида плеврита;
- при сухом – появляется боль жгучего характера, которая отдает в спину;
- при влажном плеврите болевые ощущения возникают только при начальной стадии болезни, затем количество жидкости увеличивается и дискомфорт ощущается только в боку;
- если спайки обнаружились в самих легких, то болевые ощущения приобретают резкий характер;
- когда лечение было неправильным, то снижение защитных сил организма приводит к возникновению гнойного процесса (абсцесса);
- при двухсторонней пневмонии, происходит воспаление сердечной мышцы, и болевые ощущения могут появиться только с левой стороны.
Это сложное заболевание беспокоит пациента и после его лечения. Нужно понимать, что болевой синдром обычно связан с кашлем и дыханием, а также с остальными характерными признаками.
Неприятные ощущения в легких иногда возникают по причинам, не связанным с заболеванием, и не требующим специального лечения:
- Стремительное увеличение объема легких, что часто наблюдается у подростков.
- У спортсменов после серьезных нагрузок возникает болезненность в мышцах грудной клетки.
- При реберной невралгии появляется боль колющего характера.

При реберной невралгии возникает колющаяся боль
При отсутствии других симптомов лечения заболевания не требуется, поэтому назначают массаж, отдых и посещение бани или сауны.
Заключение
Воспаление легких – болезнь коварная, может проявляться в различных формах и приводить к нежелательным последствиям. Своевременное обращение к специалисту, соблюдение всех терапевтических рекомендаций и сроков применения лекарственных средств позволяет вылечить ее за короткие сроки, и не допустить осложнений.
Видео по теме: Признаки пневмонии
Эти формы пневмоний нуждаются в выделении в особую группу ввиду значения их как фактора, отягчающего течение острых расстройств пищеварения, питания и всех желудочно-кишечных заболеваний и ухудшающего их прогноз, а также в связи с некоторой трудностью их диагностики.
По данным клиницистов и патологоанатомов, непосредственной причиной летального исхода при всех желудочно-кишечных заболеваниях обычно является присоединение пневмоний. В то же время, согласно заключениям ряда патоморфологов, эти пневмонии в значительном числе случаев (20-40% и выше) не бывают распознаны при жизни, что уже говорит о трудности диагностики этих форм.
Клиническое течение пневмоний при острых расстройствах питания всецело связано с основным заболеванием, поскольку пневмонии у детей чаще всего являются вторичным заболеванием.
Пневмонии, осложняющие острые расстройства питания типа диспепсии без тяжелого токсикоза, мало отличаются от описанных выше и дают как локализованные, так и токсические формы. По данным рентгеноскопии, локализованные пневмонии бывают обычно мелкоочаговые — сливные и рассеянные, а также паравертебральные, особенно у детей первых месяцев жизни, токсические формы имеют ту же локализацию, иногда бывают сливные двусторонние.
Этиология их чаще всего микробного характера, так как нередко острый катар дыхательных путей и вирусный грипп вызывают почти одновременно заболевание желудочно-кишечного тракта (парентеральная диспепсия) и пневмонию. В отдельных случаях пневмония присоединяется значительно позже, и тогда можно думать, что в ее возникновении ведущую роль играет или присоединение второй инфекции или кишечная палочка, распространяющаяся в организме гематогенным и лимфогенным путем. Н. Л. Водонос путем изучения в возрастном аспекте структурных изменений легких, плевры и кишечника у детей пытается доказать распространение микробного начала из кишечника через лимфатические узлы брыжейки и по лимфатическим щелям в сторону грудной полости. На этом пути имеется значительное количество коллатералей, способствующих продвижению лимфы к корню легкого мимо грудного протока. Путем ретроградного тока лимфы инфекция распространяется в легочной ткани, что особенно, характерно для раннего детского возраста. По мнению Н. Л. Водоноса, путь распространения инфекции может быть представлен следующей схемой: стенка кишечника — лимфатические сосуды — лимфатические узлы брыжейки — лимфатические щели переднего средостения — корень легкого — паравертебральная область. Наряду с этим имеется и другой путь: грудной проток — правое сердце, легкие, т. е. лимфогематогенный путь. Чаще всего для начальной стадии процесса характерна прикорневая локализация с последующим распространением инфекции к периферии, или в паравертебральную область.
Нужно иметь в виду, что при всех кишечных заболеваниях у детей раннего возраста имеется более или менее значительный метеоризм с высоким стоянием диафрагмы, а также увеличение печени и эмфизема легких. Все эти моменты затрудняют раннюю объективную диагностику развивающейся пневмонии. Но типичные для этих форм симптомы сохраняют свое значение. Ряд клиницистов давно отметили; что развитие пневмонии при острых расстройствах питания и кишечных заболеваниях возникает обычно вслед за значительной потерей веса, связанной с обезвоживанием организма. Особенно это имеет место при нарастании токсикоза.
И. С. Дергачев установил, что в условиях эксперимента клетки легочных альвеол обладают повышенной поглощающей способностью в отношении введенных в кровь веществ, причем нормальная дыхательная функция альвеолярного эпителия нарушается. Поэтому нужно всегда учитывать возможность развития пневмонии при нарастании у ребенка, страдающего заболеванием желудочно-кишечного тракта токсикоза и эксикоза. Другие симптомы — сероватая бледность, слабая одышка, покашливание — остаются-типичными для такой «скрытой» формы пневмонии. Наряду с потерей веса вследствие обезвоживания обычно наблюдается ряд физико-химических изменений в крови — повышение количества гемоглобина и эритроцитов, ускорение РОЭ. Эти изменения связаны с нарушением взаимоотношения плазмы и форменных элементов, в результате чего страдает и дыхательная функция крови. Указанные особенности патогенеза пневмоний при острых расстройствах питания определяют и некоторые особенности лечения их — в первую очередь восстановление нарушения водного обмена, борьбу с эксикозом и токсикозом.
Патологоанатомические изменения. По данным М. А. Тищенко, около 1/3 всех пневмоний при кишечном токсикозе как дизентерийного, так и недизентерийного происхождения остаются нераспознанными не только клинически, но и макроскопически, при секции; часть из них устанавливается только микроскопией. Автор на основе микроскопических исследований выделяет: 1) ярко выраженную пневмонию, 2) небольшие пневмонические очаги, 3) интерстициальную пневмонию, 4) случаи без пневмонии. Естественно, что наиболее трудными для прижизненной клинической диагностики являются вторая и третья группы, т. е. рассеянные очажки пневмонии и интерстициальная пневмония. Трудность диагностики увеличивается в связи с наличием выраженной эмфиземы, доходящей до разрыва легочной ткани. Образование ее в основном связано с воздействием токсинов или токсических продуктов обмена на симпатическую нервную систему, а может быть, и с развивающейся анафилаксией, зависящей от повторного всасывания большого количества измененных белков.
Заслуживает внимание тот факт, что до применения сульфаниламидов пневмония даже клинически определялась больше чем в 70% случаев. Д. Д. Лохов полагает, что каждое токсическое состояние сопровождается коллапсом сосудистой системы, что в значительной мере объясняет не только частоту пневмоний при этом состоянии, но и локализацию их в задненижних отделах легких, т. е. местах измененного кровообращения. Наряду с этим нередко имеется и растяжение бронхиол (парез бронхиальной мускулатуры) с последующим заполнением их слизью. Нарушение глубины, частоты и ритма дыхания способствует и развитию обтурационных ателектазов. Все эти данные позволяют с уверенностью говорить, что при каждом токсическом состоянии независимо от его этиологии (инфекции, алиментарного фактора, нарушения обмена) в легких ребенка с первых же дней создается преморбидное состояние или даже начальная фаза пневмонии. При слабости движения грудной клетки и снижения тонуса дыхательной мускулатуры развиваются гипопневматозы и ателектазы легочной ткани, чему способствует значительный метеоризм, снижающий нормальное отрицательное давление в верхней части брюшной полости.
Одной из почти постоянно встречающихся форм структурных изменений легких при острых расстройствах питания и при кишечных заболеваниях является поражение интерстициальной ткани легких. Но, как говорилось выше, интерстициальная пневмония редко диагностируется при жизни в своей начальной стадии, до перехода ее в смешанную форму — интерстициальную и лобулярную. Е. Н. Хохол, получив на щенках экспериментальный токсикоз, доказал значительное повышение проницаемости сосудов в легких, печени, селезенке, почках, что связывалось ею с изменением эндотелия и межклеточной соединительной ткани. Такие же изменения в легочной ткани при кишечных токсикозах установлены и у детей.
Эти данные наряду с установленной И. С. Дергачевым способностью эпителия легочных альвеол поглощать из крови чуждые вещества позволяют сделать заключение о развитии основных патологических процессов в легочной ткани, сопровождающих токсикоз: а) сосудистых расстройств с повышением проницаемости самих сосудов и развитием отеков и б) изменений легочных альвеол в результате задержки ими продуктов нарушенного обмена, поскольку ткань легких является своеобразным фильтром на пути кровотока. Основной причиной этих нарушений является влияние токсинов на автономную нервную систему кишечника и на различные отделы мозга — кору лобной и затылочной области, область серого бугра, варолиев мост, мозжечок и т. д. Особенно страдают при этом вегетативные центры гипоталамической области, что и объясняет бурное нарушение питания и обмена веществ при кишечных токсикозах детей раннего возраста, а также ряд функциональных и морфологических расстройств органов дыхания и сердечно-сосудистой системы.
Лечение этих форм пневмоний должно проводиться по общему принципу лечения тяжелых форм воспаления легких и борьбы с токсикозом, т. е. по принципу индивидуального выхаживания больного. Очень важно при назначении антибиотиков учитывать возможную полимикробность в этиологии пневмоний при острых токсикозах и участие кишечной палочки (при колиэнтеритах). Пневмонии при колиэнтеритах, вызванных различными штаммами кишечной палочки, по своему клиническому течению и структурным изменениям в легких не отличаются от пневмоний, осложняющих дизентерию и другие желудочно-кишечные заболевания.
В период пандемии вирусного гриппа у ряда детей с эпидемиологически и вирусологически установленным заболеванием вирусным гриппом А2 наряду с атипичной пневмонией наблюдались исключительно тяжелые явления кишечного токсикоза с бурной реакцией со стороны вегетативной и центральной нервной системы и катастрофически развивающимся эксикозом. Исследования испражнений на патогенные штаммы кишечной палочки были отрицательны, несмотря на характерные изменения в легких. Это указывает, что основным в развитии легочных осложнений при кишечных токсикозах является не характер микробного возбудителя, а реакция нервной системы и изменение обменных процессов.
Клиническими наблюдениями давно установлено, что при заболевании токсической диспепсией или дизентерией наибольшая летальность наблюдалась, во-первых, у детей первых 5-6 месяцев жизни и, во-вторых, у детей со значительной степенью гипотрофии и рахита.
Для этих групп характерны и морфологические изменения в легких: у детей первых месяцев жизни преобладают значительные расстройства кровообращения и интерстициальная пневмония в разной стадии развития. Во втором полугодии жизни уже встречаются мелкоочаговые пневмонии, а в конце первого года и очаговые. Показателем реакции легочной ткани на измененные обменные процессы может считаться и степень изменения аргирофильного вещества легких.
Читать далее — Лечение пневмонии у детей
