Воспаление лимфососудов на руке

© Автор: Илларионов Андрей Алексеевич, терапевт, бактериолог, специально для СосудИнфо.ру (об авторах)
Лимфангит — заболевание лимфатической системы, обусловленное воспалением сосудов разного калибра и осложняющее течение целого ряда патологий. Лимфангит обычно сопровождается регионарным лимфаденитом.
Чаще всего поражаются сосуды верхних и нижних конечностей, что связано с их травматизацией и присутствием на коже большого количества микробов. Токсины бактерий и продукты распада клеток всасываются в кровь и проникают в лимфатические сосуды, что приводит к их воспалению.
Клиническими признаками заболевания являются гиперемия кожи, болезненность и отечность по ходу воспаленных сосудов, регионарный лимфаденит, лихорадка, озноб и слабость. Чтобы вылечить лимфангит, специалисты проводят санацию имеющихся в организме больного очагов инфекции, антибиотикотерапию, вскрывают абсцессы и флегмоны. Чтобы избавиться от лимфангита, необходимо вылечить основное заболевание.
Степень выраженности клинической симптоматики определяется калибром воспаленных сосудов: при поражении крупных, глубоколежащих сосудов развивается стволовой лимфангит, а при воспалении мелких капилляров — сетчатый. В первом случае вокруг фурункула или гнойной раны появляется гиперемия без четких границ, а во втором – узкие красные полосы, которые идут от очага инфекции к регионарным лимфоузлам и по которыми прощупывается болезненное уплотнение в виде шнура.
Этиология
Схема лимфатической системы человека
Лимфатическая система – сложная сосудистая структура, защищающая организм человека от патогенных биологических агентов. В ответ на внедрение вирусов и бактерий в лимфе вырабатываются особые иммунные клетки, создающие преграду на пути инфекции и очищающие кровь. У здоровых людей лимфа оказывает бактерицидное действие и уничтожает патогенные микробы. При отсутствии иммунной защиты и тяжелом инфицировании утрачивается ее барьерная функция, воспаляются сосуды и узлы, развивается лимфангит и лимфаденит.
Микробы из гнойного очага проникают в межтканевое пространство, а затем в лимфатическую систему, поражают эндотелий мелких сосудов, что приводит к их воспалению и формированию сетчатого лимфангита. Затем патологический процесс переходит на более крупные сосудистые стволы и возникает стволовой лимфангит. Эндотелий набухает, проницаемость сосудистой стенки повышается, развивается экссудация, выпадение фибриновых сгустков и внутрисосудистое образование тромбов. Они состоят из эндотелиальных клеток, лимфоцитов и бактерий. Застой лимфы приводит к развитию лимфангита и некротическому расплавлению тромбов. При вовлечении в патологический процесс окружающих тканей развивается перилимфангит с поражением мышечного и суставного аппарата.
Возбудителями невенерического лимфангита являются представители кокковой микрофлоры — стафилококки и стрептококки, а также палочки — кишечная, синегнойная, гемофильная, протей. Аэробная флора часто бывает представлена ассоциацией микроорганизмов. Воспаление распространяется от очага инфекции по лимфатическим сосудам к лимфоузлам.
Если воспаление вокруг раны выражено незначительно, оно проходит самостоятельно через пару дней без специального лечения. При недостаточности иммунитета инфекция внедряется в более глубокие слои и вызывает их нагноение.
Специфическое воспаление сосудов развивается у лиц с туберкулезной, сифилитической и герпетической инфекцией.
Причинами лимфангита нижних конечностей являются ссадины, микротравмы, расчесы, панариций.
Симптоматика
Для острого лимфангита характерны выраженная интоксикация и местные проявления.
Общие симптомы патологии:
- Лихорадка,
- Познабливание,
- Ухудшение общего самочувствия,
- Повышенная потливость,
- Разбитость,
- Язык обложен,
- Лейкоцитоз в крови.
Проявления лимфангита
Локальные признаки заболевания:
- Гиперемия и отек вокруг очага поражения без четких границ,
- Кожа в зоне поражения горячая на ощупь,
- Сосудистая сеточка в инфицированной зоне,
- «Мраморная» эритема,
- Линейные покраснения неровной формы,
- Воспаление окружающих тканей,
- Сухость и огрубение кожи,
- Увеличение, уплотнение и болезненность лимфоузлов,
- Распирающая боль в области поражения,
- Болезненная пальпация по ходу сосудов,
- Отечность и пульсирующая боль в конечности,
- Ограничение движения в конечности из-за боли.
Хронический лимфангит является продолжением острой формы заболевания и характеризуется выраженной пролиферацией, разрастанием соединительнотканных волокон, сосудистым спазмом, замедлением тока лимфы и ее застоем, отеком конечности, развитием слоновости и дисфункцией органа.
Тяжелее всего протекает гнойная форма заболевания. Молниеносно развивается лимфангит после ранений или септических операций. Усугубляют течение патологии следующие состояния: сахарный диабет, алкоголизм, хроническое голодание, кахексия.
Карциноматозный или раковый лимфангит — разновидность хронического лимфангита, который развивается у лиц, страдающих раком легких или молочной железы.
Регионарный лимфаденит является местным осложнением лимфангита. Микробы из очага поражения по сосудам проникают в лимфоузлы. Воспаление лимфоузлов проявляется их увеличением и болезненностью на фоне интоксикационного синдрома. Гнойно-воспалительный процесс распространяется на один или несколько лежащих рядом лимфоузлов.
Наиболее крупные лимфатические узлы, поражаемые регионарным лимфаденитом
У мужчин нередко воспаляются лимфатические сосуды полового члена. Невенерический лимфангит развивается в результате регулярного онанирования или после травматического повреждения члена. На коже появляются ссадины и трещинки, которые являются входными воротами инфекции. При этом воспаляются лимфатические сосуды, расположенные вдоль ствола полового члена. Это место опухает, уплотняется и болит. Лимфангит полового члена длится несколько дней или часов и проходит самостоятельно.
Осложнениями лимфангита являются: лимфодема — патология, характеризующаяся отеком мягких тканей и нарушением лимфоотока, ранние лимфадениты, перилимфангит, пахидермия, тромбофлебит, слоновость, множественные абсцессы, подкожная флегмона, сепсис.
В особую группу выделяют эпизоотический лимфангит. Это инфекционная болезнь лошадей, характеризующаяся гранулематозным воспалением лимфатических сосудов. Заражение происходит через микротравмы кожи при совместном содержании больных и здоровых животных.
Диагностика
Диагностикой и лечением лимфангита занимается лимфолог. Он изучает клинику заболевания и анамнез жизни больного, осматривает его, направляет на дополнительные исследования – инструментальные и лабораторные. Дифференцирует выявленную патологию с рожей и флебитом.
Основные диагностические методы исследования:
- Общий анализ крови,
- Дуплексное сканирование,
- Компьютерная термография,
- Бактериологическое исследование содержимого раны,
- Рентгенография при лимфангите легких.
Лечение
Лечение лимфангита начинают с устранения очага инфекции, ставшего непосредственной причиной патологии. Для этого проводят первичную хирургическую обработку раны, вскрывают и дренируют абсцессы, гнойные затеки, флегмоны, панариций. Больную конечность фиксируют в приподнятом положении для хорошего оттока лимфы. Для уменьшения отечности к больному месту прикладывают лед. Пациенту рекомендуют двигательный покой.
- Медикаментозная терапия заключается в использовании антибиотиков из группы цефалоспоринов «Цефотаксим», «Цефазолин»; макролидов «Азитромицин», «Эритромицин»; аминогликозидов «Гентамицин», «Нетилмицин». Антибактериальную терапию проводят с учетом характера микробной флоры и ее лекарственной чувствительности. Больным назначают антигистаминные препараты «Тавегил», «Супрастин» и НПВС «Ибупрофен», «Нимесил». Эти препараты устраняют основные симптомы воспаления — боль, отек, покраснение. Дезинтоксикационное лечение, лазерное и ультрафиолетовое облучение крови помогут ускорить процесс выздоровления и облегчить состояние больного.
- Лечение хронического лимфангита включает физиотерапевтические процедуры, грязелечение и рентгенотерапию. Больным назначают повязки с лечебными мазями, полуспиртовые компрессы, УФО.
- Рентгенотерапию применяют при затяжном течении патологии. Рентгеновское облучение оказывает губительное воздействие на клетки, вызывая их мутационные изменения. Постепенно замедляются процессы жизнедеятельности в пораженных клетках и они становятся нежизнеспособными.
- Народное лечение лимфангита заключается в использовании настоев или отваров лекарственных трав — ромашки, календулы, зверобоя. Листья мяты используют для постановки компрессов.
Если вовремя предпринять необходимые действия, прогноз заболевания становится благоприятным, болезнь легко лечится и не вызывает последствий.
Профилактические мероприятия при лимфангите заключаются в защите кожных покровов от повреждений и соблюдении правил личной гигиены. Если произошло ранение кожи, необходимо обработать рану антисептиком. Запрещено самостоятельно вскрывать гнойники, следует в случае их образования обратиться к врачу.
Видео: врач о лимфангите “мужских органов”
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Основные причины развития патологического процесса состоят в образовании гнойных и воспалительных процессов. Симптоматика проявляется в виде возникновения небольших болезненных отеков, гиперемией вдоль протяженности лимфатических сосудов, увеличением регионарных лимфоузлов, появлением температуры фебрильных значений, ослаблением организма и признаками лихорадки.

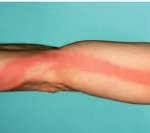
Красная полоса – признак лимфангита
Причины

Наличие фурункулов и гнойников одна из причин воспаления лимфатических сосудов
Воспаление лимфатических сосудов развивается вторично, т. е. как следствие воспаления участков поврежденной кожи:
- инфицирование порезов или царапин;
- гнойные осложнения ран;
- на фоне фурункулеза, абсцесса;
- развития флегмона.
Основными возбудителями выступают:
- стафилококк;
- стрептококк;
- кишечная палочка;
Обратите внимание. Развитие специфического лимфангита характерно для лиц, страдающих от туберкулеза.
Болезнь имеет свои особенности течения и интенсивность, что связано с:
- анатомо-физиологическими особенностями лимфатической системы человека;
- расположением и размером первичного очага воспаления;
- состоянием иммунитета;
- особенностями резистентности возбудителя.
После поражения патогенными штаммами, бактерии и опасные продукты их метаболизма из первичного очага распространяются по лимфатической системе. Сначала они проникают в межтканевое пространство, из него в лимфатические капилляры, а затем и в более крупные сосуды и лимфатические узлы.
Клиническая картина

Лимфангит – нижних конечностей
По мере развития патогенной микрофлоры развивается интоксикация организма. Это становится причиной появления высокой температуры, лихорадки и слабости. Человек сильно потеет особенно в ночное время, пациенты часто жалуются на сильные головные боли.
В зависимости от вида болезни может наблюдаться различная симптоматика:
- Ретикулярный лимфангит. Характеризуется развитием гиперемии в зоне первичного очага, например, возле ран или абсцессов. При этом образуется специфический рисунок в виде красной сетки.
- Стволовой лимфангит. Проявляется в виде тонких красных продольных линий вдоль лимфатических сосудов, которые подходят к лимфоузлам. В этой зоне появляются уплотнения, полосы характеризуются выраженной болезненностью, отекают. Не редко развивается регионарный лимфаденит. Физикальный осмотр при прощупывании показывает наличие уплотнений, напоминающих бусы.
- Для глубокого лимфангита не характерно образование местной гиперемии, но достаточно быстро проявляется отечность и болевые ощущения в руках или ногах. При тщательной пальпации обнаруживается сильная боль, лимфатические припухлости возникают в ранние сроки развития болезни.
- При перилимфангите зона отекших соседних тканей может перейти в абсцесс или подфасциальную флегмону. При этом требуется срочное оперативное вмешательство, потому что это грозит развитием сепсиса.
- Хронический лимфангит. Как правило, имеет очень слабую и нехарактерную при воспалении лимфатических сосудов клиническую картину. Чаще формируются стабильные отечности, которые образуются по причине нарушенного дренажа лимфатической жидкости из-за закупорки сосудов.
Обратите внимание. Покраснение кожи при воспалении лимфатических сосудов не имеет четких очертаний, что является отличительной симптоматической чертой и позволяет дифференцировать его от рожи.
Диагностика

Увеличение лимфатических узлов – одна из форм осложнений лимфангита
При проведении первичного осмотра и сбора анамнеза врач в первую очередь обращает внимание на установления первичного очага и наличие гнойных воспалительных процессов.
Важно. Чем глубже располагается лимфангит, тем его труднее он поддается определению.
На видео в этой статье подробно описан процесс диагностики, а в нижерасположенной таблице указываются инструментальные анализы.
Таблица. Методы определения воспаления лимфатических сосудов:
| Анализ | Комментарий |
Кровь (общий) | При лимфангите увеличивается концентрация лейкоцитов. |
УЗИ | Проведение допплерографии и дуплексного сканирования лимфатических сосудов показывает уменьшение их просветов при одновременной неоднородности структурных элементов, изменение скорости лимфотока и образование гиперэхогенных образований. |
Компьютерная томография | КТ помогает выяснить нюансы заболевания, такие как выраженность и глубину воспалительных изменений, насколько сильно распространился патологический процесс. |
БАК-посев | Мазок из раны и дальнейшее выращивание культуры бактерий, позволяет выявить вид штаммов и их устойчивость к медикаментозной терапии. |
Важно. При развитии сложных форм лимфангита должно быть проведено обследование крови на стерильность.
Классификация

Запущенный гнойный лимфангит
В зависимости от течения заболевания может быть диагностирована острая или хроническая форма лимфангита.
Его виды могут быть:
- простой или гнойный – определяют по особенностям воспалений;
- глубокий или поверхностный – в зависимости от локации и глубины больных сосудов;
- капиллярный (много больных капилляров на поверхности) или трункулярный (стволовой, когда воспалены один или несколько крупных сосудов), что характеризуется размером пораженных лимфатических элементов.
Обратите внимание. При лимфангите нельзя заниматься самолечением в виде прогревающих мазей, массажей, компрессов и других мер. Крайне важно незамедлительно обратиться к врачу, пройти диагностику, на основании которой будет назначена терапия.
Лечение и профилактика
Своевременная дезинфекция раны – одна из профилактических мер, предупреждающих развитие воспаления лимфатических сосудов.
Консервативная терапия заключается в соблюдении постельного режима и назначении антибактериальных, антигистаминных и нестероидных противовоспалительных препаратов. Если интоксикационные процессы имеют сильно выраженный характер, то показано употребление большого количества жидкости (или введение ее путем инфузий). Местно могут быть назначены согревающие физиотерапевтические процедуры, что часто применяется при развитии хронических форм заболевания.
При наличии осложнений показано хирургическое вмешательство. Нужно срочно удалять гнойники, обеспечивать улучшение дренажа лимфы от воспаленных участков. Затягивание может привести к заражению крови и значительному ухудшения здоровья пациента. После операций назначается курс антибиотиков и иммуностимулирующая терапия.
Профилактика воспаления лимфатических сосудов состоит в своевременном лечении поражений кожи и гнойных очагов. Как правило, при ранней дезинфекции ран и устранении воспалительных процессов, лимфангит развивается в очень редких случаях.
Лимфангит – это острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов. Лимфангит сопровождается гиперемией и болезненной припухлостью по ходу воспаленных лимфатических сосудов, отеками, регионарным лимфаденитом, высокой температурой тела (39—40°С), ознобами, слабостью. Диагностика лимфангита осуществляется на основе ультразвукового ангиосканирования, компьютерного термосканирования, выделения возбудителя из первичного гнойного очага. Лечение лимфангита включает санацию первичного очага, антибиотикотерапию, иммобилизацию конечности, вскрытие сформировавшихся абсцессов и флегмон.
Общие сведения
При лимфангите (лимфангоите, лимфангиите) могут поражаться лимфатические сосуды различного калибра и глубины локализации. Лимфология и флебология чаще сталкивается с лимфангитом конечностей, что обусловлено их частым микротравмированием, обилием микробных патогенов и характером лимфообращения. Лимфангит обычно протекает с явлениями вторичного лимфаденита. Развитие лимфангита свидетельствует о прогрессировании первичной патологии и усугубляет ее течение.

Лимфангит
Причины лимфангита
Лимфангит развивается вторично, на фоне имеющегося поверхностного или глубокого гнойно-воспалительного очага — инфицированной ссадины или раны, фурункула, абсцесса, карбункула, флегмоны. Основными патогенами при лимфангите выступают золотистый стафилококк, бета-гемолитический стрептококк, реже — кишечная палочка и протей, а также другая аэробная флора в виде монокультуры или в ассоциациях. Специфические лимфангиты чаще связаны с наличием у пациента туберкулеза.
Вероятность развития лимфангита зависит от локализации, размеров первичного инфекционного очага, вирулентности микрофлоры, особенностей лимфообращения в данной анатомической зоне.
Микробные агенты и их токсины попадают из очага воспаления в межтканевое пространство, затем в лимфатические капилляры, двигаясь по ним в направлении тока лимфы к более крупным сосудам и лимфоузлам. Реактивное воспаление сосудистой стенки выражается в набухании эндотелия, повышении ее проницаемости, развитии экссудации, выпадения сгустков фибрина, внутрисосудистого тромбообразования. Данные изменения приводят к расстройствам местного лимфообращения — лимфостазу. При дальнейшем прогрессировании воспаления может развиваться гнойный лимфангит и гнойное расплавление тромбов.
В случае распространения воспаления на окружающие ткани развивается перилимфангит, при котором могут поражаться кровеносные сосуды, суставы, мышцы и т. д. Восходящим путем воспаление может распространяться до грудного лимфатического протока. В клинической практике чаще диагностируется лимфангит нижних конечностей, который возникает вследствие потертостей, микротравм, расчесов, трофических язв, панарициев.
В андрологии иногда встречается состояние, расцениваемое как невенерический лимфангит полового члена: его причинами могут служить травмирование тканей пениса при частой мастурбации и затяжных половых актах. Специфический венерический лимфангит может развиваться при первичном сифилисе, генитальном герпесе, уретрите, обусловленном половой инфекцией.
Классификация
С учетом характера и выраженности воспаления лимфангит может быть серозным (простым) и гнойным; по клиническому течению — острым или хроническим; по глубине расположения пораженных сосудов — поверхностным либо глубоким.
В зависимости от калибра воспаленных лимфатических сосудов лимфангиты подразделяются на капиллярные (ретикулярные или сетчатые) и стволовые (трункулярные). При ретикулярном лимфангите в воспаление вовлекается множество поверхностных лимфатических капилляров; при стволовом — воспаляется один или несколько крупных сосудов.
Симптомы лимфангита
При лимфангоите всегда в значительной степени выражена общая интоксикация, сопровождающая тяжелый гнойно-воспалительный процесс. Отмечается высокая температура (до 39-40°С), ознобы, потливость, слабость, головная боль. Ретикулярный лимфангит начинается с появления выраженной поверхностной гиперемии вокруг очага инфекции (раны, абсцесса и т. д.) с усиленным сетчатым (мраморным) рисунком на фоне интенсивной эритемы. По клинической картине сетчатый лимфангит напоминает рожу, однако гиперемия имеет расплывчатые границы, нехарактерные для рожистого воспаления.
Локальным проявлением стволового лимфангита служит наличие на коже узких красных полос по ходу воспаленных лимфатических сосудов, тянущихся к регионарным лимфоузлам. Быстро развивается припухлость, уплотнение и болезненность тяжей, отечность и напряженность окружающих тканей, регионарный лимфаденит. Пальпация по ходу сосудов выявляет болезненные уплотнения по типу шнура или четок.
При глубоком лимфангите локальной гиперемии не наблюдается, однако быстро нарастает отек и боль в конечности; при глубокой пальпации отмечается резкая болезненность, рано развивается лимфедема. В случае перилимфангита участки воспаленных окружающих тканей могут трансформироваться в абсцесс или подфасциальную флегмону, несвоевременное вскрытие которых чревато развитием сепсиса.
Симптоматика хронических лимфангитов стерта и обычно характеризуется стойкими отеками вследствие закупорки глубоких лимфатических стволов и лимфостаза. При невенерическом лимфангите вдоль ствола или венечной борозды полового члена появляется безболезненный уплотненный тяж, который может сохраняться в течение нескольких часов или дней, после чего самопроизвольно исчезает.
Диагностика
Ретикулярный лимфангит может быть легко диагностирован лимфологом уже в ходе визуального осмотра, однако его следует дифференцировать от рожистого воспаления и поверхностного флебита. В установлении диагноза помогает выявление первичного воспалительного очага.
Распознавание глубокого лимфангита может вызывать затруднения. В этом случае учитываются клинико-анамнестические данные, результаты инструментальных и лабораторных исследований. При лимфангите в периферической крови наблюдается выраженный лейкоцитоз. При УЗДГ и дуплексном сканировании визуализируются изменения лимфатических сосудов по типу неоднородности структуры, сужения просвета, наличия гиперэхогенного ободка вокруг сосуда, реактивные изменения в соответствующих лимфоузлах.
Оценка выраженности, распространенности и глубины лимфангита осуществляется с помощью компьютерной термографии. Комплекс исследований позволяет отличить глубокий лимфангит от флегмоны мягких тканей, тромбофлебита глубоких вен, остеомиелита. Определение возбудителя лимфангита проводится путем бактериологического посева отделяемого гнойной раны. При осложненном лимфангите выполняется исследование крови на стерильность.
Лечение лимфангита
В первую очередь, при остром лимфангите необходима ликвидация первичного очага, поддерживающего воспаление в лимфатических сосудах. Производится обработка инфицированных ран, вскрытие абсцессов, флегмон, панарициев, их дренирование и санация. Пораженная конечность фиксируется в приподнятом положении; пациенту рекомендуется двигательный покой. При лимфангите недопустимы массаж и самостоятельное прогревание участка воспаления, втирание мазей. Медикаментозное лечение включает антибиотики (полусинтетические пенициллины, цефалоспорины 1-2-го поколения, аминогликозиды, линкозамиды), противовоспалительные и антигистаминные препараты, проведение инфузионной терапии, лазерное (ВЛОК) или ультрафиолетовое облучение крови (УФОК).
В случае хронического вялотекущего лимфангита назначаются местные мазевые повязки, компрессы полуспиртовые или с диметилсульфоксидом, грязелечение, УФО; при упорном течении воспаления показана рентгенотерапия. Лечения невенерического лимфангита полового члена не требуется. При лимфангите, вызванном ЗППП, проводят терапию основной инфекции.
Прогноз и профилактика
Предупреждение лимфангита заключается в своевременной первичной хирургической обработке ран, санации гнойничковых заболеваний, вскрытии сформировавшихся гнойных очагов, адекватной антибиотикотерапии. Длительное хроническое течение лимфангита может привести к облитерации лимфатических сосудов, расстройству лимфообращения, развитию лимфостаза и слоновости. В случае своевременно начатой терапии лимфангит поддается стойкому излечению.



