Воспаление лимфоузла или паротит
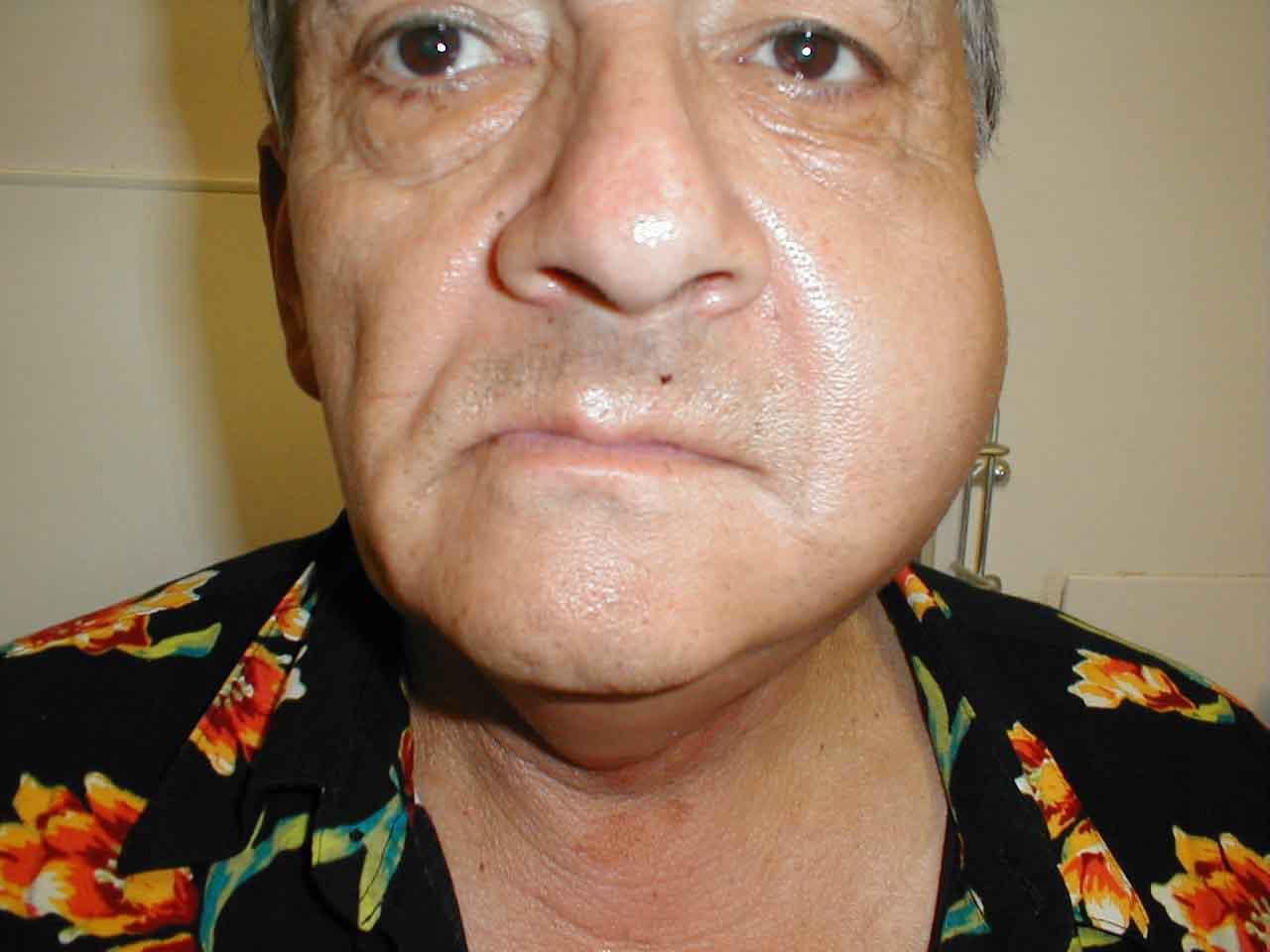
Лимфогенный паротит — серозное воспаление лимфатических узлов, расположенных внутри околоушной слюнной железы. По данным непроверенного источника в 1926 году Р. Герценберг в своей работе «Zur Pathogenese der wirklichen und Pseudoparotitiden» предложил термин «псевдопаротит». Идентичная информация содержится в Википедии. Исходный вариант найти не удалось. Упоминание Р. Герценберга активно распространено на территории РФ и стран бывшего СНГ, в западной литературе не встречается.
Этиология и патогенез
Заболевание может развиваться на фоне затруднённого прорезывания второго и третьего моляров, осложнившегося гнойным перикоронитом, гнойных периодонтитов, периоститов и ограниченных остеомиелитов в области этих же зубов. Источником инфекции также могут служить воспалительные процессы в зеве, носоглотке, корне языка, щеке, верхней губе. Инфекционные агенты из первичного очага лимфогенным путём распространяются в лимфатические узлы. Они являются своеобразными фильтрами, где очищается лимфа. В ответ на чрезмерное поступление инфекционных агентов происходит миграция лейкоцитов и макрофагов в лимфатический узел, образуются лимфоциты. Гибель лейкоцитов в лимфатическом узле означает переход из серозного воспаления в гнойное. Большое количество погибших клеточных элементов разрушает капсулу лимфатического узла, гной распространяется на слюнную железу.
Клиническая картина
Общее состояние удовлетворительное. Температура тела может быть повышена до 38°С. Со стороны поражения характерна припухлость, покраснение кожи в области околоушной слюнной железы, болезненность. Характерной особенностью является одностороннее поражение лимфатических узлов. По мере распространения воспалительного процесса на жевательную мышцу появляется затруднённое открывание рта, трудности при пережёвывании пищи.

При пальпации обнаруживается болезненное ограниченное уплотнение. Характерен постепенный рост в течение 2–3 недель. При осмотре полости рта можно увидеть причину заболевания. Нарушения секреции слюнной железы не выявляется. Дальнейшее течение заболевания зависит от своевременно оказанного лечения. В случае вовремя поставленного диагноза и начатого лечения прогноз благоприятен. Воспалительные изменения исчезают постепенно и полностью проходят к 3–4 неделе.
В случае, если помощь не была оказана, могут быть два исхода:
- Первый вариант: возникает абсцесс, который вскрывается в проток слюнной железы. Получившийся гной выделяется через устье выводного протока в ротовую полость, смешиваясь с секретом. Слюна становится вязкой, мутной, её количество может снижаться. При этом воспалительные изменения в области железы медленно стихают, припухлость остаётся в течение нескольких недель.
- Второй вариант: воспалительный процесс распространяется на ткань слюнной железы и далее на кожные покровы. Боль и покраснение усиливаются, кожа спаивается с инфильтратом. Железа может абсцедироваться с последующим вскрытием на коже.
Лабораторная диагностика
Наиболее эффективным и доступным является УЗИ. Данный метод исследования позволяет выявить в паренхиме железы гиперэхогенные участки, соответствующие воспаленным лимфатическим узлам.
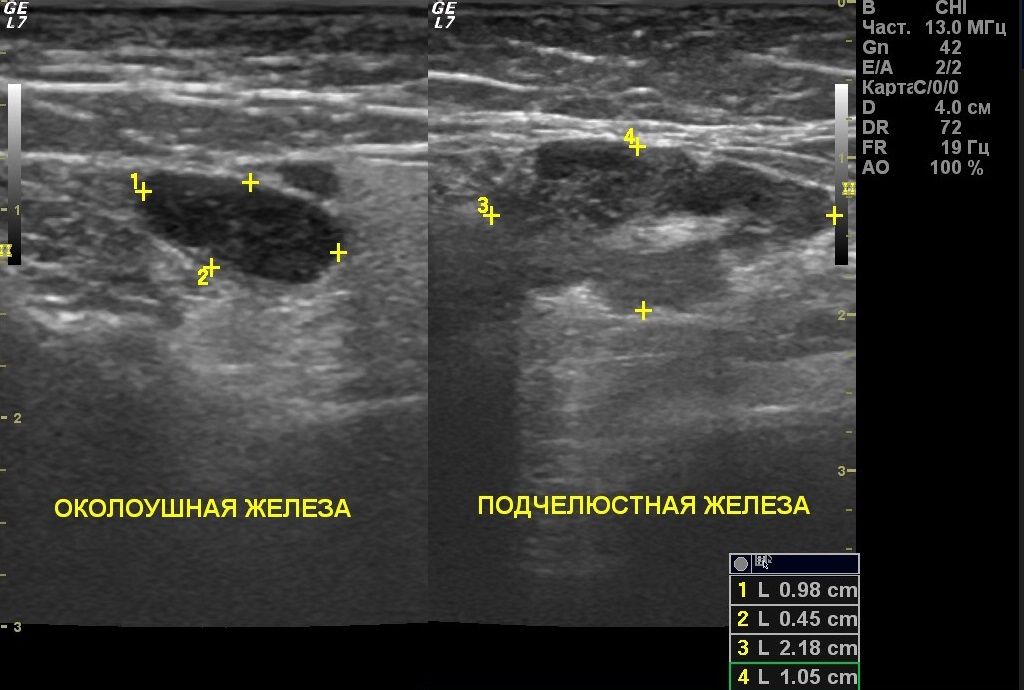
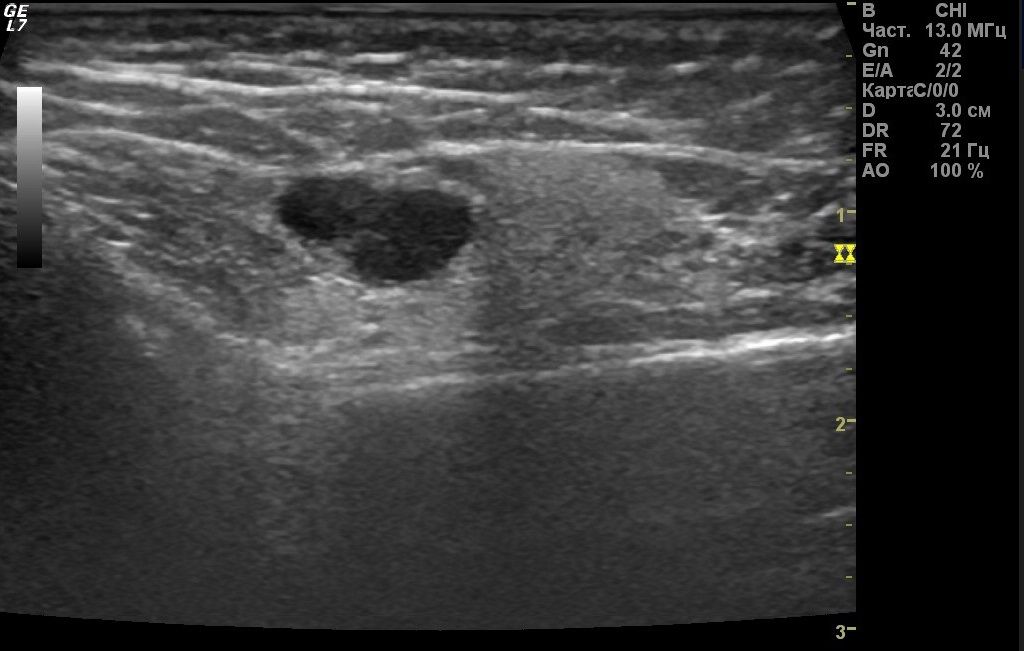
Дифференциальная диагностика
Сложность состоит в том, что внешне лимфогенный паротит очень схож с эпидемическим паротитом. Основным отличием является характерная для лимфогенного паротита односторонность поражения на фоне гнойной инфекции в полости рта. Эпидемический паротит может протекать с фебрильной температурой, длительной лихорадкой и выраженными симптомами общей интоксикации, наличием осложнений. Нарушается секреция слюнной железы. Также стоит дифференцировать с сиалолитиазом. Для него характерно ощущение распирания железы во время приема пищи, боль — симптом «слюнной колики». Они связаны с ретенцией слюны и проходят самопроизвольно через несколько минут. При пальпации по ходу протока слюнной железы определяется небольшое уплотнение, болезненность. Устье протока зияет.
Лечение
Первоочерёдно необходимо устранение причины распространения инфекции: иссечение слизистого капюшона в области прорезывающегося зуба, лечение периодонтита, периостита, etc. Симптоматически ежедневно проводится тщательная гигиена полости рта, полоскание антисептическими растворами. Рекомендовано щадящее питание. Пища не должна быть горячей и твёрдой. При нагноении производится разрез с учётом анатомо-физиологических особенностей локализации ветвей тройничного нерва, назначаются антибиотики.
Источники:
Хирургическая стоматология. Воспалительные и дистрофические заболевания слюнных желез: учеб. пособие / под ред. А. М. Панина. — М.: Литтерра, 2011.
Псевдопаротит Герценберга [Электронный ресурс]. – Режим доступа: https://ultrasonogram.ru/face-head/salivary/herzenbergs-pseudo-parotitis, свободный. – Загл. с экрана.
Эпидемический паротит [Электронный ресурс]. – Режим доступа: https://www.infectology.ru/nosology/infectious/viral/parotit_epid.aspx, свободный. – Загл. с экрана.
Ложный паротит Герценберга: Современное состояние проблемы диагностики и лечения [Электронный ресурс]. – Режим доступа: https://www.fesmu.ru/elib/Article.aspx?id=311322, свободный. – Загл. с экрана.
Шея сбоку опухла и болит, или Как отличить паротит от шейного лимфаденита?
#коллегам_лайфхак
(спойлер: сдать кровь на амилазу)
Несколько раз в год сталкиваюсь с ситуацией, когда у ребенка развивается плотный воспалительный отек боковой поверхности шеи, впритык снизу к ушной раковине, и в этом отеке пальпаторно невозможно определить: это воспаление лимфоузла, или околоушной слюнной железы? Остальные симптомы неспецифичные: мягкая лихорадка, недомогание, катар и тд.
Если пациент до меня обращался к педиатру, то ему почти всегда ставят «вирусно-бактериальный лимфаденит», и без всякого дообследования лепят антибиотики. Кто похитрее — ставят «гнойный сиалоаденит», и тоже антибиотики. И совсем никто не пытается разобраться, а что именно поражено. Но это грубая ошибка, нужно сперва определиться — это лимфаденит или паротит (сиалоаденит околоушной железы); если лимфаденит, то гнойный? (например от отита), вирусный? (например от мононуклеоза), или даже зло?; если паротит, то эпидемический? (свинка), вирусный?, бактериальный?, ассоциированный со слюннокаменной болезнью?, аутоиммунный?, поствакцинальный? и тд. При каждом из этих диагнозов будут различаться лечение, тактика, прогноз, противоэпидемические мероприятия и тд.
То есть, еще раз, если у ребенка под ухом опухло и болит — первый вопрос, который надо решить: поражение в лимфатическом узле или в слюнной железе? Пальпируем, если позадичелюстная ямка свободна, то наверняка лимфаденит (см картинки с анатомией). А если она закрыта отеком — то бабушка надвое сказала.
И вот тут я обычно использую анализ крови на амилазу. Амилаза (фермент, расщепляющий крахмал до простых углеводов) содержится в организме много где, но 90% его содержится (примерно поровну) в поджелудочной железе и слюнной железе. Поэтому: Hyperamylasemia is most commonly the result of pancreatitis or parotitis,..
https://emedicine.medscape.com/article/186389-overvie..
Если при повышенной амилазе все же нельзя исключить панкреатит (ну вдруг, помимо отека под ухом — есть еще симптомы в животе), то, помимо анамнеза и осмотра, может помочь расчет амилазокреатининового клиренса:
The amylase-to-creatinine clearance ratio (ACR) can help differentiate acute pancreatitis from other conditions [16] . This ratio is calculated using the following equation: ACR = (amylase [urine] X creatinine [serum])/(amylase [serum] X creatinine [urine]) X 100 An ACR of greater than 5% suggests acute pancreatitis.
https://emedicine.medscape.com/article/186389-overvie..
То есть логика проста: если это лимфаденит, слюнная железа не поражена, амилаза в кровь массивно не выбрасывается — ее уровень будет в норме. Если паротит — уровень будет повышен. Чувствительность/специфичность метода не очень высокие, но цена копеечная, делается быстро — почему бы с этого не стартовать? Ну и С-реактивный белок заодно, раз уж в вену залезем — чтобы лучше понять, нужен ли антибиотик https://vk.com/wall-141911698_659
Диастаза (амилаза мочи) также может использоваться для этой цели, но у этого метода есть крупные недостатки:
* мочу нужно исследовать сразу после сбора, теплой — а это вряд ли возможно вне стационара
* специфичность и чувствительность такого анализа, даже при соблюдении технических требований, довольно мала:
Because findings of urinary amylase are relatively nonspecific, calculations for urinary amylase excretion have almost no clinical value. Generally, the ACR measurement has been abandoned, except to confirm a diagnosis of macroamylasemia, which is characterized by a low ACR.
https://emedicine.medscape.com/article/186389-overvie..
… Я прошу прощения у тех коллег, которым кажется что я сейчас объясняю скучные и очевидные вещи, мне и самому так кажется. Но из нескольких десятков детей, прошедших через меня с подозрением на неэпидемический паротит, амилаза врачами не назначалась никому, в том числе ребёнку с рецидивирующими паротитами неясной этиологии (!). В лучшем случае назначался только ОАК. Им вслепую прописывают антибиотики при каждом обострении, через какое-то время они выздоравливают, и никто даже не пытается узнать: какой именно орган поражался, нужны ли были антибиотики, какой прогноз на будущие рецидивы, каков риск стойкого поражения околоушной слюнной железы (и развития синдрома сухого рта) и тд. Поэтому решил побыть Капитаном Очевидность и написать этот пост.
Подробнее:
https://www.aafp.org/afp/2014/0601/p882.html
https://www.aafp.org/afp/2014/0301/p353.html
https://emedicine.medscape.com/article/882461-overview
https://emedicine.medscape.com/article/937855-overview
PS Пациентам, которые иногда звонят мне с вопросом «у ребёнка опухла шея сбоку и болит, приходил участковый, пописал антибиотик — нам его давать?» Если вы осилили прочесть этот пост, надеюсь вам станет понятнее, почему я не могу ответить вам без осмотра.
#паротит #сиалоаденит #лимфаденит
Ложный паротит Герценберга (синонимы: Псевдопаротит Герценберга, Лимфогенный паротит) — острый серозный лимфаденит внутрижелезистых лимфоузлов околоушной области, процесс чаще всего односторонний[1]. Морфологической основой является плотный болезненный или малоболезненный ограниченный инфильтрат в околоушной области. Поражаются лимфатические узлы глубокой группы, заложенные под капсулой и внутри околоушной железы. Паренхима и протоки околоушной слюнной железы, как правило, не вовлечены в воспаление. Р. Л. Герценберг (1926) предложил воспалительный процесс в инкапсулярных лимфатических узлах околоушной железы называть ложным паротитом. Он установил, что область седьмого и восьмого зубов нижней челюсти, носоглотки и миндалины сообщаются по лимфатическим путям с околоушными лимфатическими узлами.
С данным заболеванием часто приходится дифференцировать эпидемический паротит и сиалоаденит[2].
Этиология. Патогенез[править | править код]
Воспаление лимфатических узлов, лежащих в толще околоушной железы, возникает в результате поступления инфекции из области корня языка, вторых и третьих нижних больших коренных зубов, часто при затрудненном прорезывании «зубов мудрости», либо из носоглотки или миндалин, с которыми указанные лимфатические узлы тесно связаны. По классификации данная патология относится к лимфаденитам[3], но некоторые авторы[4] относят её к острым сиаладенитам.
Клиническая картина[править | править код]
Клиническая картина соответствует острому лимфадениту. Поражается, как правило, одна околоушная слюнная железа. Пациент жалуется на появление уплотненного болезненного участка в околоушной области, в некоторых случаях — на ограничение открывания рта. Уплотнение увеличивается постепенно, на протяжении 2-3 нед. Часто имеются симптомы интоксикации, повышение температуры тела до 37,5—38°С.
При внешнем осмотре в каком-либо отделе околоушной слюнной железы обнаруживают ограниченный плотный болезненный участок. Цвет кожных покровов обычно не изменен. Слюноотделение не нарушено, из околоушного протока выделяется прозрачная жидкость. Пальпаторно определяется плотный болезненный инфильтрат, подвижность его ограничена, отмечаются припухлость околоушной железы, напряженность кожных покровов, покрывающих её.
Прогноз[править | править код]
Прогноз при ложном паротите в большинстве случаев благоприятный при условии ликвидации основного очага воспаления.
Исход[править | править код]
При своевременно начатом лечении и при раннем устранении причины происходит обратное развитие воспалительного процесса. Воспаление в области железы, как правило, стихает медленно, на протяжении 2-3 нед происходит рассасывание инфильтрата.
В некоторых случаях происходит абсцедирование лимфоузла и вскрытие гнойника в протоки железы. Гной будет выделяться через устье выводного протока. При этом воспалительный инфильтрат медленно рассасывается, плотный узел в области железы может сохраняться на протяжении нескольких недель.
Описаны случаи, когда при нарастании воспалительных явлений возникает выраженный периаденит, затрагивающий ткань слюнной железы. В данном случае возможно распространение воспалительного процесса в сторону кожных покровов. Появляются боль, отек. Кожа, покрывающая область инфильтрата, краснеет, постепенно спаивается с инфильтратом. Часто наступает абсцедирование в железе.
Лечение[править | править код]
Раннее выявление и устранение причины воспаления. При серьезном воспалении лечебные мероприятия должны быть направлены на купирование патологических явлений и восстановление слюноотделения. Дополнительным методом лечения при ложном паротите является назначение физиотерапевтических средств — сухого тепла, электрического поля УВЧ и др.
Примечания[править | править код]
Литература[править | править код]
- Муковозов И.Н. Дифференциальная диагностика хирургических заболеваний челюстно-лицевой области. — Москва, 2012. — ISBN 978-5-458-32945-3.
Воспаление слюнных желез патологический процесс, который может протекать как в острой, так и в хронической форме. Возбудителями болезни могут выступать бактерии, вирусы, грибки. Недуг возникает у людей любого возраста, но опаснее всего он для детей и пожилых пациентов.
Группы и функции слюнных желез
В организме человека выделяют три группы слюнных желез:
- околоушные – самые большие, расположенные за углом нижней челюсти с обеих сторон ниже мочки уха;
- поднижнечелюстные – под нижней челюстью на уровне моляров (задних зубов);
- подъязычные – расположены по обе стороны корня языка.
Основной функцией их является выработка слюны. Это необходимо для нормального протекания процесса пищеварения, сохранения здоровья зубов, артикуляции речи.
Механизм развития болезни
Чаще всего патологический процесс развивается в околоушной слюнной железе. Способствуют развитию инфекции следующие моменты:
- частые острые вирусные инфекции верхних дыхательных путей (один из признаков снижения иммунитета);
- наличие местного воспалительного процесса (стоматит, кариозные зубы, частые ангины);
- состояния, при которых нарушается отток слюны по протоку (аллергические заболевания, слюнокаменная болезнь);
- травмы челюстно-лицевой области, приводящие к нарушению структуры органа, возникновению спаек;
- наличие инородного тела в протоке (например, ворсинок);
- длительное пребывание на сквозняке (локальное переохлаждение органа).
Инфекция может попадать в железу током крови из любого очага в организме. Возможно проникновение возбудителей через проток из ротовой полости.
Симптомы заболевания
Все симптомы болезни делятся на общие и местные. К общим относится интоксикационный синдром: сонливость, потливость, общая слабость, головная боль.
Выделяют такие местные признаки:
- снижение слюноотделения с возникновением сухости слизистой оболочки полости рта;
- возникновение боли стреляющего характера, усиливающейся при поворотах головы, глотании пищи;
- припухлость в месте расположения железы;
- деформация контура шеи;
- покраснение слизистой рта в области, где открывается слюнной проток;
- выделение гнойного содержимого из слюнного протока;
- вовлечение в патологический процесс регионарных лимфоузлов;
- уплотнение и болезненность лимфоузлов;
- боль при нажатии на лимфоузел.
В зависимости от вида возбудителя и путей проникновения болезнетворного агента в ткань органа дискомфорт может быть односторонними и двусторонними. Одностороннее воспаление чаще развивается при попадании возбудителя через проток, двустороннее – с током крови или лимфы.
Особенности эпидемического паротита
Эпидемический паротит (в народе – свинка) – опасное инфекционное заболевание, возбудителем которого является вирус. Болезнь передаётся от человека к человеку воздушно-капельным путём либо через загрязнённые слюной больного предметы. После контакта с инфицированным заболевание развивается через 15-18 дней. Болезнь начинается остро с повышения температуры до 38-39 С, симптомы интоксикации выражены значительнее.
Болевой синдром в области железы интенсивный, может возникнуть до появления других симптомов.
Боль усиливается при глотании, открывании рта, употреблении кислых продуктов, повороте шеи. Через один – два дня появляется припухлость и деформация контура шеи. Однако кожа в этом месте остаётся неизменённой. Необходимо помнить, что воспаление при эпидемическом паротите всегда двустороннее.
Воспаление вирусной этиологии опасно своими осложнениями. Могут поражаться нервы, расположенные вблизи (лицевой, тройничный, слуховой), что приводит в дальнейшем к нарушению их функций. Следствием этого будет асимметрия лица (развиваются парезы или параличи мимических мышц), глухота.
Воспаление яичка или его придатков у мальчиков возникает на 6-8 сутки от начала болезни. Чаще это случается у подростков и взрослых людей. Опасно такое осложнение развитием атрофии яичка и возникновением бесплодия.
При несвоевременном и неадекватном лечении, часто бывающем у маленьких детей, развивается воспаление лёгких, слизистой оболочки ротовой полости, уха. В тяжелых случаях есть вероятность формирования в месте, где развивается воспаление, абсцесса (нагноение железы) или флегмоны – состояния, когда нагноение переходит на окружающие ткани: область головы и шеи.
Постановка диагноза
В программу обследования входят такие процедуры:
- общий анализ крови;
- иммунологическое исследование крови;
- бактериологический анализ отделяемого протока;
- УЗИ (ультразвуковое исследование) железы.
Общий анализ крови позволяет выявить повышение уровня лейкоцитов – клеток крови, отвечающих за уничтожение болезнетворного агента. При подозрении на вирусный характер заболевания проводится иммунологическое исследование крови. Бактериологический анализ выделений из протока, если они имеются, позволяет установить, какой возбудитель вызвал воспаление, и как с ним бороться.
УЗИ является дополнительным диагностическим методом. Он позволяет определить структуру, однородность ткани, размеры органа, наличие в нем инородных тел. Как правило, этих процедур достаточно для постановки диагноза и выбора тактики лечения.
Лечение
В лечении выделяют два направления: общее и местное. Общее лечение включает в себя назначение антибиотиков вначале широкого спектра, а затем, если удалось установить чувствительность возбудителя, узкого действия. Кроме того, выписывают жаропонижающие и обезболивающие средства при температуре тела выше 38,5, противовирусные препараты, если патология возникла на фоне ОРВИ или при подозрении на эпидемический паротит.
Местное лечение предполагает следующие действия:
- необходимо обвязать шею шарфом из натуральной ткани, чтобы избежать перепадов температуры (так называемое сухое тепло);
- на место патологического процесса прикладывают компрессы из димексида с добавлением антибиотика и противовоспалительного средства;
- употребление лимона усиливает слюноотделение и препятствует застою слюны;
- санация ротовой полости антисептиком.
Если возникли осложнения, прибегают к хирургическому их лечению. Самолечение категорически противопоказано!
Меры профилактики
Соблюдение нескольких простых правил поможет не только предотвратить заболевание, но и в целом оздоровить организм. Очень важно соблюдение правил личной гигиены. Средства личной гигиены (зубная щётка, полотенце, мыло) должны быть индивидуальными. Зубы необходимо чистить дважды в день. Первый раз утром перед приёмом пищи. После еды рот необходимо промыть водой. Второй раз зубы чистят вечером после ужина.
Своевременное лечение кариозных зубов поможет предотвратить болезнь и избежать её рецидивов. Также важны закаливание организма, занятия физкультурой на свежем воздухе, поддержание температуры в квартире на уровне 19-20 С, контрастный душ. Необходимо проветривание помещения дважды в день, регулярная влажная уборка.
Следует помнить, что воспаление слюнных желез и расположенных рядом лимфоузлов особенно опасно в детском возрасте, поэтому к соблюдению этих правил необходимо приучать детей с раннего детства. Лучше всего взрослому показывать это на собственном примере.
Заключение
Воспаление слюнных желез может возникнуть у пациентов любого возраста, но тяжелее всего оно протекает у детей и пожилых. Заболевание опасно своими осложнениями. В лечении большое значение имеет комплекс местных процедур.
