Воспаление лимфоузла при воспалении седалищного нерва
Может быть есть знающие люди?
Анализы сдавала. Кровь, моча в норме. По узи тоже все хорошо. Но боли очень сильные.
Начались после того, как гриппом переболела. Продолжаются уже третью неделю.
Схватавает на 20 минут слева, в самом низу живота (боль резкая, схваткообразная) 2-3 раза в день. В месте, где располагаются как раз паховые лимфоузлы. И отдает это все в поясницу, а лежа еще и в бедро.
Чем можно облегчить состояние (народные способы. вот ишиаз можно греть, а лимфоузлы уже нет…а отличить то как?)
Автор
[3507131704] — 26 марта 2015, 19:30
1.
Автор
[2018752898] — 26 марта 2015, 19:40
Пока не начали писать «иди к врачу» — ходила, дело осложняется тем, что я беременна. И меня лечить особо не берутся. Говорят, только терпи, раз анализы в порядке.
Но думаю, от того, что я медом помажу на ночь, ребенку вреда не будет, а мне хоть полегче станет,
пожалуйста, кто что знает об этом?..
2.
Керен
[29802393] — 26 марта 2015, 19:41
По-моему могут быть еще вещи. Например яичники. Кишка не может быть?? Точно? Надо посчупать счуп-счуп. Что напряжено, что тянет. Сед. нерв по моему скромному пониманию прихватывает в ягодице, а не не внизу живота… Лимфоузлы должны прощупываться. И уж верно их видно на ультра саунд.
3.
Керен
[29802393] — 26 марта 2015, 19:44
Сделайте ультрасаунд особенно если вы беременная. Не дают так, сделайте за деньги. Вам оно надо, эти царот??? Лечить наверное там нечего, а посмотреть что там прихватывает надо. Иди знай!
4.
Автор
[2018752898] — 26 марта 2015, 19:46
на узи эту часть посмотрели. все в норме.
почему подумала про воспаление нерва-в прошлом году после гриппа, нервные корешки в области груди воспалялись.
То бишь, склонна к этому. Тем более, у меня сейчас «слабое звено»-как раз низ живота.
Но тогда мне их быстро вылечили таблетками, а сейчас нельзя так))
5.
Автор
[2018752898] — 26 марта 2015, 19:47
Керен
Сделайте ультрасаунд особенно если вы беременная. Не дают так, сделайте за деньги. Вам оно надо, эти царот??? Лечить наверное там нечего, а посмотреть что там прихватывает надо. Иди знай!
6.
Керен
[29802393] — 26 марта 2015, 19:49
5, да. Смотрели все видели? Яичники видели? Все в норме?
7.
Автор
[2018752898] — 26 марта 2015, 19:52
Керен
5, да. Смотрели все видели? Яичники видели? Все в норме?
8.
Керен
[29802393] — 26 марта 2015, 19:54
Ну и хорошо что нет. Поищите терапевта толкового. И ничего не грейте.
9.
Гость
[3971844224] — 26 марта 2015, 20:08
Так вы беременны…понятно! Грипп не при чем. Это защемление нервов, у беременных бывает сплошь и рядом, матка растет, нервы задевает. И тут действительно остается только терпеть, а после родов наверняка пройдет. У меня подобное было, но не настолько сильно и часто, так и не придавала значения, знала, что это нормально, хоть и неприятно, тут ничего не поделать. А у меня сильных простуд перед этим и не было. Главное — чтобы не симфизит, но тогда врач вам бы сказал, предположил бы это или послал к хирургу, если бы подозрения были. Сочувствую, терпите, это всего лишь 9 месяцев, а может и даже немного поменьше!
10.
рита
[3364839943] — 26 марта 2015, 20:23
Гость
Может быть есть знающие люди? Анализы сдавала. Кровь, моча в норме. По узи тоже все хорошо. Но боли очень сильные.Начались после того, как гриппом переболела. Продолжаются уже третью неделю. Схватавает на 20 минут слева, в самом низу живота (боль резкая, схваткообразная) 2-3 раза в день. В месте, где располагаются как раз паховые лимфоузлы. И отдает это все в поясницу, а лежа еще и в бедро.Чем можно облегчить состояние (народные способы. вот ишиаз можно греть, а лимфоузлы уже нет…а отличить то как?)
11.
Гость
[3634052507] — 26 марта 2015, 20:35
Седалищный нерв отдает в ягодицу, под коленку,тянет заднюю поверхность ноги, невозможно стоять ровно, вес перераспределяется на здоровую ногу, т.е заваливаешься на одну сторону.По-моему у вас совсем не это. При ишиасе греют ягодицу, грушевидную мышцу, поэтому можете попробовать, лимфоузлов там нет.
12.
автор
[2018752898] — 27 марта 2015, 00:12
У меня не такой большой срок, чтобы из-за этого все так болело)
даже 30 недель еще нет, живот маленький, прибавка +4 кило всего.
13.
Гость
[3255169547] — 27 марта 2015, 00:42
тощаем, витамины в большинстве израсходовались, с кальцием и железом, сольтеряющая почка, профузный диурез? вит.Д передоз из таблов для беременяшек, или избыточная инсоляция, или диспаратиреоз?
и что значит «низзя» — ну фторхинолоны в 30 нед. по витальным показаниям, фениколы при угрозе плоду от основной микробной патологии, большинство беталактамов и макролидов можно, и много чего ещё можно.
прям вот плоду препараты не п0ф.ик, а грипп, микробные продуценты тетаноспазмина и нейраминидазы, герпес вблизи от матки, нейролистериоз, остеопороз, сидеропения, ????йодизм, аминокислотные дисбалансы и прочее п0фи.к …..
14.
Даша
[464942454] — 27 марта 2015, 01:15
Показаться нормальному врачу, который разберется, что действительно с вами не так. Мне в семейном докторе на спортивной нравится, там очень хорошие врачи. Всегда помогают найти истинную причину недуга.
Внимание
Администрация сайта Woman.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах, о которых идет речь в этой ветке. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть не безопасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
16.
Гость
[2255665103] — 27 марта 2015, 15:49
Даша
Показаться нормальному врачу, который разберется, что действительно с вами не так. Мне в семейном докторе на спортивной нравится, там очень хорошие врачи. Всегда помогают найти истинную причину недуга.
На чтение 7 мин. Просмотров 996 Опубликовано 05.09.2018 Обновлено 07.09.2018
Седалищный нерв – самый протяженный нерв в теле человека. Когда он воспаляется, выходит из строя вся спина и отдается в пояснице нестерпимой болью.
Медики называют этот недуг – ишиас. Воспаление седалищного нерва – синдром и является проявлением других заболеваний или воспалительных процессов в организме. Чаще всего этот недуг возникает из-за проблем с позвоночником.
Воспаление в результате защемления седалищного нерва
Первым делом человек, у которого произошло защемление, должен знать, что нельзя делать и предпринять меры предосторожности, чтобы не усугубить положение.
Запрещается:
- Физическая перенагрузка.
- Резкость движений.
- Не напрягаться.
- Избегать долгое нахождение в одном положении.
- Выполнять упражнения, если не уверенны в их правильности.
- Ходить в баню.
- Лежать в горячей ванне.
- Не подвергать тело переохлаждению.
ВАЖНО! Не стоит забывать об ограничениях в питании. Нельзя употреблять копчености, блюда с высоким содержанием жира, спиртные и газированные напитки, сахара, соли и специй.
Причины возникновения ишиаса
Ишиас поражает людей в старшем возрасте, начиная от 30 лет. При тяжелой физической работе, может возникнуть и раньше.
Определим главные причины:
- Смещение дисков позвонков.
- Сужение канала позвонка.
- Наросты на позвонках.
- Повреждение мышц таза.
- Систематические нагрузки.
- Инфекция.
- Чрезмерное охлаждение.
- Новообразования на теле.
- Грыжа.
- Костные наросты.
- Остеохондроз.
ВАЖНО! Чаще всего защемление может произойти из-за травмы или инфекции. Если человек находился долгое время в холодной воде, может произойти переохлаждение, а потом воспаление, которое приведет к защемлению нервных окончаний.
Симптомы и признаки заболевания
При воспалении симптоматика имеет острую болевую форму. Симптоматика делится на 3 вида:
- Посадка – боль не позволяет садиться.
- Боль не позволяет поднять ногу прямо.
- Усиление боли при сгибании стопы.
Симптоматика может выражаться по-другому:
- Потеря чувствительности или онемение.
- Нарушение функциональности тазобедренных органов.
- Нарушение функциональности движений.
ВАЖНО! Лечение рекомендовано проводить осторожно, а лучше обратиться к врачу.
Методы диагностики защемления седалищного нерва
Чтобы решить, какое лечение будет наиболее эффективным, нужно определить, почему появилось защемление и выявить симптоматику. Потом исключить все моменты, которые могут спровоцировать развитие болезни или усугубить положение.
Обследование должно быть комплексным:
- Сдача анализов.
- Посещение врача.
- Рентген позвоночника.
- Томография.
Экстренный вызов врача показан в следующих ситуациях:
- Нетерпимая боль.
- Температура выше 38 градусов.
- Отек или покраснение.
- Боль быстро распространяется по всему телу.
- Онемение таза и конечностей.
- Боль или жжение при мочеиспускании.
ВАЖНО! консультация специалиста должна быть в приоритете, вне зависимости от серьезности симптомов.
К какому врачу обратиться?
В любой поликлинике, человека первым делом отправят к терапевту. После диагностических мероприятий он выпишет направления на анализы и определит, к какому врачу лучше обратиться.
Если говорить о конкретных случаях, то:
- Если женщина беременна, то в первую очередь нужно посетить своего гинеколога.
- Если показана операция, то хирурга или ортопеда.
- Если терапевт назначил процедуры, то физиотерапевта.
ВАЖНО! В каждой поликлинике есть дежурный врач, который обязан предоставить консультацию даже по телефону. В случае крайней необходимости лучше вызывать скорую помощь.
Лечение защемления нерва
Лечение стоит начать незамедлительно. После диагностику будет назначена терапия:
- Медикаменты обезболят и остановят воспалительный процесс.
- Витамины смогут нормализовать метаболизм.
- Физиотерапия применение аппаратуры на определенные части тела.
- Нетрадиционное лечение: иглоукалывание, стоун-терапия, фототерапия.
- Народные методы: компрессы, пчелиный воск, настойка на одуванчиках.
- Мочегонные препараты применяются для уменьшения отечности.
- Гимнастика улучшает кровоток и укрепляет мышцы.
- Массаж. Он бывает разных видов. В основном использую вакуумный.
- Хирургическое вмешательство: дискэтомия и микродискэтомия
ВАЖНО! Если принято решение лечить подобное заболевание на дому, стоит приготовиться к тому, что процесс будет сложным и долгим. Не рассчитывайте, что болезнь отступит за несколько дней.
Помните, что блокада – это лишь временное облегчение, она не лечить заболевание. Если в течение месяца домашнее лечение не дало результатов, сразу обращайтесь к врачу.
Первая помощь при заболевании
При первом ощущении ишиаса следуйте следующей инструкции:
- Нужно лечь вниз лицом на ровную поверхность без подушки. Она не должна быть холодной или горячей.
- Под груз положить валик или скрученное одеяло. Материал должен быть плотным, не мягким.
- Укрыться одеялом и вызвать врача.
ВАЖНО! Звоните сразу 01 или 911. Они обязаны прислать карету скорой помощи и первым делом обезболить пациента. После осмотра будет принято решение о домашнем лечении или госпитализации.
Медикаментозное лечение
Рассмотрим самые действенные препараты. Они относятся к фармацевтической группе НПВП, в преимуществе блокируют воспалительный процесс:
- «Мелоксикам». Выпускается в форме таблеток или инъекций. Его аналоги «Мовалис», «Амелотекс».
- «Пироксикам». Форма выпуска: инъекции, крема, гели, таблетки. Снимает острый приступ.
- «Найз». Снимает боль.
ВАЖНО! Каждый из перечисленных препаратов окажет местную анестезию и снимет болевые ощущения. Боль от защемления седалищного нерва терпеть нельзя.
Физиотерапия
Физиотерапия показана только после того, как проведены мероприятия по блокировки боли и снятия воспаления.
Основные виды процедур:
- Фонофорез.
- УВЧ.
- Диадинамические токи Бернара.
- Магнитотерапия.
- Иглоукалывание.
- Лечение парафином.
ВАЖНО! Все эти методики противопоказаны, если пациент находится в положении, страдает туберкулезом, наркоманией или алкоголизмом. Также при раковых и кожных заболеваниях.
Массаж
Массаж может быть назначен, как вспомогательная процедура или производиться для профилактики.
Основные требования техники:
- Пациент ложиться на жесткую поверхность лицом вниз. Лучше пусть это будет пол.
- Сначала идет размятие ягодиц и поясницы.
- Затем интенсивными движениями разминаются болевые места.
ВАЖНО! Массаж должен проводиться с осторожностью и с применениями увлажняющих масел. Исключайте сильное нажатие на позвоночник.
Лечебная гимнастика
Оздоровительная активность позволяет расслабить мышцы и используется для профилактики или после лечения защемления.
Рассмотрим несколько эффективных упражнений:
- Нужно лечь на спину. Заем поднять ноги и упереться ими о стенку. Лучше это делать на полу. Поверхность не должна быть мягкой. В таком положение пациент лежит 10 минут. Идет растяжение позвоночника и укрепление мышц.
- Нужно сеть на пол и вытянуть вперед ноги. Они должны находиться в ровном положении. Затем начинайте двигать ягодицами по очередности, что вызовед движение. Двигайтесь сначала вперед, потом назад.
- Нужно занять вертикальное положение и медленно приседать.
- Ложитесь на спину и прижмите колени к груди. Затем обхватить колени руками и раскачиваться: сначала вперед, потом назад.
- Ложитесь на спину и прижмите колени к груди. Затем прогнуться в поясничном отделе и раскачиваться, как лодочка.
ВАЖНО! Лечебная гимнастика оказывает благотворное воздействие на весь организм человека, но если чувствуется резкую боль, то занятие лучше прекратить и обратиться к специалисту за консультацией.
Лечение народными средствами
Многие люди предпочитают заниматься самолечением и вместо аптечных препаратов, готовят лекарство из натуральных продуктов. У медиков на этот счет мнения расходятся. Помните, что если защемление серьезное, то вряд ли вам поможет народная медицина.
Рассмотрим самые популярные методики лечения:
- Растирание спиртом.
- Прием травяных настоек и чаев.
- Расслабляющие ванны.
Все эти мероприятия снимают боль, но лечат ли они очаг воспаления – большой вопрос. Любые народные средства противопоказаны, если защемление связано с грыжей.
Меры профилактики ишиаса
Как уже упоминалось выше, защемление в основном происходит у людей старшего возраста, поэтому, в первую очередь это влияние образа жизни человека.
Рассмотрим основные мероприятия, которые могут предупредить воспаления и проведут оздоровительный процесс всему организму:
- Питайтесь только натуральными продуктами. Произойдет нормализация веса и появится состояние легкости.
- Ограничьте употребление соли. Солевые отложения негативно влияют на весь организм.
- Исправьте свою осанку.
- Занимайтесь физическими упражнениями.
- Не перегружайтесь.
Отметим! Каждый человек должен заботиться о своем здоровье. Нужно беречь позвоночник. Организовать систематические тренировки, которые будут укреплять мышцы тела. Не поднимать тяжелых предметов, а при защемлении сразу обращаться к врачу.
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
Дадим определение «что такое ишиалгия». Это специфический симптомокомплекс, характеризующийся выраженным стойким болевым синдромом в пояснице на уровне начала седалищного нерва (образован 5 спинномозговыми нервами L4-L5/S1-S3 пояснично-крестцового сплетения — рис. ниже) и по ходу его иннервации (в ягодице, в задне-наружной поверхности бедра) и продолжению — в зоне иннервации большеберцового и малоберцового нервов (голени и стопе), сопровождающийся резким ограничением подвижности. На рисунке ниже.
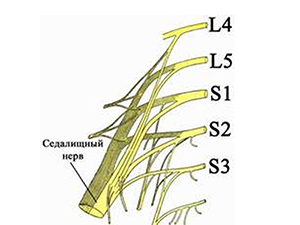
Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.
Медикаментозное лечение ишиаса седалищного нерва
 Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
Немедикаментозное лечение
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение воспаление седалищного нерва в домашних условиях
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Доктора
Лекарства
- Местные анастетики (Прокаин, Новокаин, Лидокаин).
- Ненаркотические анальгетики (Парацетамол, Седалгин, Феназон, Метамизол, Анальгин, Дексалгин).
- НПВС (Ибупрофен, Нимесулид, Диклофенак, Кетопрофен, Мелоксикам, Индометацин, Пироксикам, Диклоберл, Фламакс).
- Миорелаксанты (Баклофен, Баклосан, Мидокалм, Толперизон).
- Селективные ингибиторы ЦОГ (Целебрекс, Кеторол, Целекоксиб).
- Витамины (Нейробион, Мильгамма, В1, В6, В12).
- Ингибиторы холинестеразы (Ипидакрин, Прозерин).
- Кортикостероидные препараты (Гидрокортизон, Депо-Медрол, Дексаметазон, Депос).
- Вазоактивные препараты (Пентоксифиллин).
- Препараты, улучшающие трофику (Актовегин, Нейробион, Солкосерил).
- Транквилизаторы (Диазепам, Алпразолам).
- Антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин).
Процедуры и операции
В остром периоде/обострении назначается магнитотерапия, электрофорез, диадинамические токи, фонорез, поля СВЧ, иглорефлексотерапия, УФ-облучение. Во время ремиссии — иглорефлексотерапия, тепловые процедуры (грязи/озокерит), массаж, лазеромагнитотерпия, кинезотерапия, подводный массаж, светолечение, электрофорез АТФ, ЛФК.
Диета
Специальной диеты при неврите седалищного нерва нет.
Профилактика
Профилактика сводится к минимизации риска развития неврита седалищного нерва и включает:
- Избегание резких мышечных перегрузок.
- Своевременное и адекватное лечение остеохондроза позвоночника, травматических повреждений мышц крестцово-поясничной области/таза и других вертеброгенных заболеваний.
- Нормализацию избыточной массы тела.
- Избегание частых/сильных переохлаждений организма.
- Укрепление иммунитета с целью избегания инфекционных и простудных заболеваний.
- Регулярные занятия гимнастикой, прохождение курсов массажа.
Последствия и осложнения
При хронизации заболевания — частые рецидивы с умеренным болевым синдромом, который может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности, а в случаях развития атрофических изменений в мышцах ног и формировании стойкого пареза — ограничение трудоспособности вплоть до инвалидизации пациента.
Прогноз
В большинстве случаев благоприятный с полным восстановлением биомеханики движений и трудоспособности.
Список источников
- Путилина М.В. Невропатия седалищного нерва. Синдром грушевидной мышцы // Лечащий врач. 2006. № 2. с.58-67.
- Яхно Н.Н., Баринов А.Н., Подчуфарова Е.В. Невропатическая и скелетно-мышечная боль. Современные подходы к диагностике и лечению // Клиническая медицина. — 2008. — Т. 86, № 11. — С. 9-15.
- Карлов В.А. Неврология. Руководство для врачей. М.: МИА, 1999; 620.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.
- Болевые синдромы в неврологической практике / Под ред. проф. В.Л. Голубева. – 3-е изд., перераб. и доп.– М.: МЕДпресс-информ, 2010. 336 с.
