Воспаление лимфоузлов на шее не болит но увеличен
На чтение 6 мин. Просмотров 2.7k. Опубликовано 04.04.2018
Лимфоузлы- это неотъемлемая часть иммунной системы человека. Они вырабатывают полезные элементы, которые помогают бороться с различными вирусами, а также являются своеобразными барьерами, которые не дают проникнуть различным бактериям в организм. Они являются работниками по очищению организма от ненужных микроорганизмов.
Воспаление лимфоузлов — это явление, которое встречается довольно часто, особенно в детском возрасте. Виной может быть сниженный иммунитет, вредные привычки, плохая экология, употребление спиртных напитков.
Опасность заболевания лимфоузлов заключается в том, что они очень близко расположены к головному мозгу человека, поэтому при первых симптомах стоит незамедлительно обратиться к врачу, чтобы избежать опухоли мозговых центров, что может привести к летальному исходу.
Причины увеличения лимфоузлов на шее
Причин, по которым лимфоузлы могут увеличиться в размерах, достаточно много. К ним можно отнести:
- Фарингит.
- Ангина.
- Воспалительный процесс
- Простудные заболевания.
- Грипп.
- ОРЗ.
- Стресс.
- Гнойные процессы в корневой системе зуба.
- Проблемы с соединительной тканью.
- Наркотики.
- Алкоголь.
- Нервное напряжение.
- Сильное переутомление.
- Болезнь щитовидной железы.
- Переохлаждение.
- Заражение стафилококками.
Какие заболевания могут вызвать воспаление лимфоузлов на шее?
Лимфоузлы на первый взгляд кажутся безопасными и безобидными, но под их воспалением прячется серьезное заболевание, порой даже смертельное. На этот факт стоит обратить внимание.
К заболеваниям, которые могут вызвать увеличение лимфоузлов, нужно отнести:
- Серьезные вирусные заболевания.
- Грибки.
- Паразитическое поражение организма.
- Злокачественная опухоль.
- Сепсис.
- Тромбофлебит.
- Онкологические заболевания.
- Половые инфекции.
Отметим! С лимфоузлами нельзя медлить, лучше всего, как можно быстрее обратиться в больницу за квалифицированной помощью.
Симптомы и признаки заболевания
При воспалении лимфатической системы происходят следующие симптомы:
- Выраженная интоксикация организма.
- Повышенная температура.
- Озноб всего тела.
К признакам можно отнести наличие абсцесса, фурункула, инфицированной раны на коже, гнойные воспаления и рожа.
Почему лимфоузлы увеличены на шее, но не болят?
Лимфоузлы являются своего рода сигналом о том, что в организме происходит воспалительный процесс. Порой происходит, что лимфатические узлы воспалены, но не болят. Это говорит о том, что лимфатическая система работает нормально.
В основном такое возникает, когда заболевание уже прошло и в скором времени лимфоузлы полностью восстановятся в своих нормальных размерах.
Существует две стадии заболевания лимфоузлов:
- Генерализованная. Когда помимо боли присутствует сильная опухоль.
- Локальная. Лимфоузлы болят, но воспаления не наблюдается.
О чем говорит боль в шейных лимфоузлах?
Боль в лимфатической системе говорит о том, что в кровеносной системе слишком много инородных тел, которые активно размножаются и наносят вред всему кровяному составу. Лимфоузлы не справляются с подобной проблемой и в виде боли сигнализируют об опасности и своей неспособности самостоятельно справиться.
Порой, помимо возникшей боли, возникает краснота, которая говорит о начавшемся гнойном процессе в самих лимфоузлах, что очень опасно, замедление в таком случае может привести к хирургическому вмешательству.
Виды боли
Заболевание лимфоузлов классифицируется на три формы:
- Катаральную.
- Геморроидальную.
- Гнойную.
При катаральной форме наблюдается постоянная боль и небольшое воспаление. При геморроидальной, помимо боли, присутствует кровяная смесь, которая ухудшает состояние.
При гнойной присутствует гной, наблюдается усталость, вялость, высокая температура, головная боль, больно глотать пищу.
Методы диагностики заболевания
Очень важно перед тем, как приступить к лечению, провести полную диагностику заболевания. В домашних условиях пытаться лечить лимфоузлы нельзя. Так как инфекция может дать серьезные осложнения.
В больнице врач произведет визуальный осмотр, задаст определенный ряд дополнительных вопросов. Затем нужно будет сдать анализы крови и мочи, а после врач назначит УЗИ и биопсию.
По результатам проверки назначают лечение. Если причина заболевания достаточно серьезная, то вполне вероятно, что будет назначено лечение в самой больнице.
Лечение увеличенных лимфоузлов
Медикаментозное лечение
При лечении лимфоузлов, в первую очередь,, нужно лечить причину, которая вызвала воспаление, а затем и сами лимфоузлы.
- Если воспаление вызвано было микробной формой, то обязательно назначают антибактериальные препараты.
- Если причиной стали различного рода вирусы, обязательно в таких случаях прописывают противовирусные лекарства.
Стоит заметить: что во время лечения должны присутствовать витамины и антибиотики для иммунитета. Также нужно будет пройти ежедневные физиотерапии.
Народные методы
Конечно можно прибегнуть к народным советам по лечению болезни.
Но нужно помнить, что воспаление лимфоузлов на шее является серьезным заболеванием и поэтому стоит при любом симптоме обратиться к врачу:
- К нетрадиционным способам можно отнести лечение при помощи лука. Для этого нужно взять луковицу, среднего размера и прожарить в духовке, минут 10. Затем, очистить от шелухи и прикладывать к больному месту на полчаса.
- Отлично справляется с такой проблемой канифоль, обжарить на сковородке и добавить хозяйственное мыло, все перемешать до образования густой каши и прикладывать к шеи на 15 минут.
- Смазывать горло дважды в день пихтовым маслом.
- Делать спиртовые настройки.
- Взять в равных частях лук и чеснок, превратить все в кашицу, немного обжарить на оливковом масле, дать остыть до комнатной температуры и прикладывать к горлу трижды в день, в течении одного месяца, до полного выздоровления.
Меры профилактики
При возникновении положительной динамики лечения радоваться рано. Очень важную роль играет профилактика заболевания:
- Во время профилактики важно полоскать рот содовым раствором.
- Тщательно следить за состоянием кожных покровов.
- При появлении чириков, ни в коем случае нельзя давить или вскрывать, лучше всего обратиться к врачу, чтобы не ухудшить состояние.
- Ежедневно, дважды в день, полоскать рот при помощи настойки мяты.
- Соблюдать правила личной гигиены.
- Провести очистку крови при помощи капельниц.
- Не допускать сильного переохлаждения организма.
- На время лечения, отказаться от поедания мороженного.
Лимфатические узлы играют важную роль в жизни каждого человека, поэтому они также требуют особенного внимания и ухода. В организме человека более 5 тысяч лимфоузлов, которые распространены по всему организму.
Отметим! Более всего уязвимы к различным заболеваниям шейные лимфоузлы. Поэтому стоит более внимательно следить за своим горлом. Меньше есть холодного и следить за правилами личной гигиены.
Лимфоузлы представляют собой часть иммунной системы, они вырабатывают клетки, помогающие бороться с инфекциями. Это своего рода биологические фильтры, задерживающие различные инфекции и не дающие им проникать во весь организм.
Появление воспаления лимфоузлов в области шеи – довольно частое явление, чаще всего встречающееся у детей. По-научному он называется шейный лимфаденит.
Локализуется воспаление в шейных лимфоузлах, и очень опасно тем, что эти самые лимфоузлы находятся довольно близко к мозгу. Это значит, что если шейный участок лимфатической системы не справится с инфекцией, то риск проникновения ее в мозговые ткани существенно возрастет.
При воспалении шейных лимфоузлов необходимо срочно обратиться к специалисту. Чтобы вовремя диагностировать и провести эффективное медикаментозное лечение.
Для чего нужны лимфоузлы?
Увеличившийся лимфоузел – это сигнал от иммунной системы, значит, она уже не в состоянии сама защитить организм от проникшей в него инфекции или резвившегося аутоиммунного воспаления. Больше всего лимфатических узлов расположено на шее человека, это:
- подчелюстные,
- подбородочные;
- передне- и заднешейные;
- передне- и заднеушные;
- поднижнечелюстные;
- заглоточные;
- затылочные.
В зависимости от того, какая группа или какой лимфоузел увеличился, можно заподозрить и причину воспаления. Функциями лимфатических узлов являются:
- участие в биохимических процессах – обменная;
- формирование иммунных клеток – иммунопоэтическая;
- стимуляция размножения клеток некоторых органов – стимулирующая;
- препятствие проникновению в организм чужеродных веществ – барьерная.
- образование форменных элементов крови – лимфоцитов – гемопоэтическая;
В норме периферические лимфатические узлы, в том числе шейные, определяются как единичные округлые образования диаметром от 3 до 8 мм (подчелюстные – до 1 см, паховые – до 1,5 см), мягкой консистенции, подвижные, не спаянные друг с другом и окружающими тканями, безболезненные.
При увеличении образование теряет эластичность и становится несколько болезненным за счет раздражения нервных рецепторов окружающих тканей.
Причины воспаления лимфоузлов на шее
Почему воспаляются лимфоузлы на шее? Причин для этого может быть достаточно много. Обычно шейный лимфаденит не является самостоятельным заболеванием, а представляет собой осложнение воспалительного процесса иной локализации (чаще – органов, расположенных в непосредственной близости от лимфоузла).
В отдельных случаях лимфаденит возникает все-таки первично: инфекционный агент проникает в лимфатическую сеть через поврежденную механическим путем кожу или слизистую оболочку.
Основные причины воспаления лимфоузла на шее:
- ОРВИ, грипп;
- отит, стоматит;
- венерические заболевания;
- вирусная инфекция, грибок, паразиты;
- фарингит, ангина, воспаление горла;
- опухолевое поражение лимфатической системы;
- механическое повреждение шейного лимфоузла;
- выраженное понижение иммунных сил, вызванное длительной болезнью, переохлаждением, анемией, авитаминозом, стрессами и нервным перенапряжением.
Реже увеличенные лимфатические узлы могут свидетельствовать о нарушениях в организме из-за:
- заболеваний щитовидной железы;
- нарушения обменных процессов;
- алкоголизма;
- аллергические реакции;
- болезни соединительной ткани.
В большинстве случаев лимфаденит формируется при попадании в организм патогенных микроорганизмов. К ним зачастую относятся стафилококки и стрептококки. При небольшом поражении организма ответа от лимфатической системы может и не быть.
Симптомы шейного лимфаденита
При воспалении лимфатических узлов наблюдается такая симптоматика:
- Существенное увеличение шейных лимфоузлов в размерах;
- Субъективную местную симптоматику (болят лимфоузлы на шее, болевые ощущения значительно усиливаются во время глотания, а также при пальпации пораженного участка);
- Общую симптоматику (общее недомогание, рост температуры, постоянное чувство усталости, слабость).
Важно понимать, что лимфоузлы состоят с лимфатической ткани. Именно в лимфатических узлах большое количество защитных клеток, которые помогают бороться с бактериальными и раковыми клетками. Лимфоузлы имеют важное значение для иммунитета, с помощью их организм активно борется с вирусами, микробами.
Что делать при воспалении лимфоузлов на шее
Воспалился лимфоузел на шее что делать? Первоначально нужно посетить медучреждение, диагностика этой болезни не особо сложна для квалифицированного специалиста. Постановка диагноза основывается на изучении анамнеза пациента, его опросе, результатах осмотра и изучении жалоб.
Чтобы уточнить диагноз назначается проведение таких исследований:
- рентгенография мягких тканей шеи и подчелюстной зоны;
- биопсия пораженного лимфатического узла;
- магнитно-резонансная и компьютерная томография;
- иссечение лимфоузла с гистологическим анализом.
Поскольку лимфаденит грозен своими последствиями для организма человека, то лечение нужно начинать сразу после постановки диагноза.
Как лечить воспаленние лимфоузлов
Воспаление шейных лимфоузлов – преимущественно вторичное состояние, поэтому в первую очередь необходимо вылечить основное заболевание, а избавлению от лимфаденита поспособствует удаление инфекции и повышение иммунитета.
Чаще всего воспаленные лимфоузлы в области шеи лечат консервативными способами. Больному показано соблюдение постельного режима. Нельзя долго гулять, бывать не ветру или на сильной жаре, заниматься спортом, активно ходить по комнатам. Рекомендованы антибиотики, подобранные с учетом чувствительности инфекционного возбудителя, психический и физический покой. Также наряду с различными лекарствами, обязательным становится прием поливитаминов, иммуностимулирующих препаратов и продуктов с высоким содержанием витамина С.
При гнойных формах лимфаденита образовавшиеся очаги вскрывают, дренируют, обязательно назначают усиленную антибактериальную терапию. Такие пациенты обычно проводят лечение в больнице, под присмотром квалифицированных специалистов.
Осложнения
Заболевание ни в коем случае не нужно лечить дома. Это связано с тем, что шейные лимфоузлы расположены близко к головному мозгу и патологический процесс по восходящей грозит достигнуть мозга и привести к менингиту.
Также запущенные лимфаденит грозит попаданием инфекции в кровь, а значит, может возникнуть сепсис (заражение крови) и разнесение инфекции по всему организму. В таком случае жизни больного грозит смертельная опасность.
Профилактика
Что же делать после выздоровления, чтобы избежать воспаления лимфоузлов на шее? Так, как лимфаденит относится к заболеванию, которое может развиваться по многим причинам, то можно понять, что как таковых советов и рекомендации по полной профилактики данного заболевания не существует.
Чтобы предотвратить возникновение шейного лимфаденита старайтесь:
- поддерживать здоровье иммунной системы;
- не запускать острые инфекционные заболевания;
- исключить возможность пребывания на сквозняке или переохлаждение;
- правильно регулярно закаляться;
- предупреждать возникновение микротравм, а также инфицирование ран;
- соблюдать личную гигиену и использовать марлевую повязку во время эпидемиологического сезона.
Если лимфоузел все таки воспалился и доставляет неудобства, то первое что нужно сделать – это обратиться к доктору. Особенно, когда есть подозрение на гнойный лимфаденит. Специалист проведет диагностику, и скажет что делать.
Ïðåäûäóùèé ïîñò î B-ëèìôîöèòàõ è èõ íåëåãêîé ñóäüáå ïî÷èòàòü ìîæíî çäåñü. À ñåãîäíÿ ìû ïðîñëåäèì, ÷òî ïðîèñõîäèò â ëèìôîóçëå ñ B-ëèìôîöèòîì, êîãäà îí ñòîëêíóëñÿ ñ ðåàëüíîé óãðîçîé. Òàêæå íåìíîãî ðàññêàæó î ñåëåç¸íêå, âåäü ýòî ñàìûé áîëüøîé ëèìôîèäíûé îðãàí.
Ýòîò ïîñò îïÿòü íå ñàìûé ëåãêèé, ðå÷ü èäåò î êîîïåðàöèè êëåòîê. Ñòàðàþñü óïðîñòèòü êàê ìîãó, íî ïîðîé ñêàòûâàþñü â íàó÷íûé «ñêó÷íèçì». Ñïðàøèâàéòå, åñëè ÷òî íåïîíÿòíî. È ïîìíèòå, êòî óìíîæàåò ïîçíàíèÿ, óìíîæàåò ñêîðáü 🙂 Åñëè âû ãîòîâû ïîãðóçèòüñÿ â ïó÷èíû èììóíèòåòà, welcome to hell.
Òàê âûãëÿäèò êëåòêà, ïðîèçâîäÿùàÿ àíòèòåëà. Íåïîäâèæíàÿ, ìàëî íà ÷òî ðåàãèðóþùàÿ, ïðîèçâîäÿùàÿ áåëîê â áåçóìíûõ êîëè÷åñòâàõ.
Êîñòíûé ìîçã äëÿ ëèìôîöèòîâ — ýòî èõ àëüìà-ìàòåð, ìåñòî, ãäå îíè îáó÷àëèñü è ïðîõîäèëè ñòðîãèé ýêçàìåí.  êðîâü âûõîäÿò òîëüêî òå B-ëèìôîöèòû, êîòîðûå èìåþò ðàáî÷èé B-êëåòî÷íûé ðåöåïòîð (BCR) è êîòîðûå íå ðåàãèðóþò íà ñâîè áåëêè. Êîíå÷íî, ýòîò áàðüåð íå èäåàëåí, è ñêâîçü íåãî ìîãóò ïðîðâàòüñÿ äåôåêòíûå ëèìôîöèòû, ñïîñîáíûå àòàêîâàòü ñâîè òêàíè. Îäíàêî íàø îðãàíèçì ïîïûòàåòñÿ èõ îñòàíîâèòü óæå íà ïåðèôåðèè (â ëèìôîóçëàõ, ñåëåçåíêå); åñëè è òàì íå óäàñòñÿ óðåçîíèòü ãèïåðàêòèâíûõ áîéöîâ, ïîëó÷èì àóòîèììóííîå çàáîëåâàíèå.
À òåì âðåìåíåì íàø íàèâíûé ëèìôîöèò íàïðàâëÿåòñÿ ñëóæèòü èç öåíòðàëüíîãî îðãàíà èììóííîé ñèñòåìû — êðàñíîãî êîñòíîãî ìîçãà — â ðàçëè÷íûå âîåííûå ÷àñòè. Ê òàêîâûì â íàøåì òåëå îòíîñÿòñÿ ïåðèôåðè÷åñêèå îðãàíû èììóííîé ñèñòåìû (î êîòîðûõ ÿ ðàññêàçûâàë çäåñü): ëèìôàòè÷åñêèå óçëû, ñåëåçåíêà è ðàçáðîñàííàÿ ïî âñåìó îðãàíèçìó ëèìôîèäíàÿ òêàíü. Ðàññìîòðèì ïîäðîáíåå, ÷òî ïðîèñõîäèò âíóòðè ýòèõ ëèìôîèäíûõ êàçàðì.
Î áåäíîé ñåëåçåíêå çàìîëâèòå ñëîâî
Åñëè î÷åíü êîðîòêî. Ñåëåçåíêà ïåðåâàðèâàåò ñòàðûå ýðèòðîöèòû è òðîìáîöèòû, çàïàñàåòñÿ êðîâüþ íà ýêñòðåííûé ñëó÷àé è îñóùåñòâëÿåò èììóííóþ ôóíêöèþ. Ïîäðîáíåå — ÷óòü íèæå.
 øòàòíîé ñèòóàöèè ìèêðîáû çàäåðæèâàþòñÿ íà óðîâíå òêàíåé, òî åñòü ïî ìåñòó ïðîíèêíîâåíèÿ (íàïðèìåð, â ãîðëå èëè â êîæå), íî åñëè îíè ïîïàëè â êðîâü, ìåñòî èõ îáåçâðåæèâàíèÿ — ñåëåçåíêà. Áîëüøóþ ÷àñòü ñåëåçåíêè ñîñòàâëÿþò êðîâÿíûå ñèíóñû — îáðàçîâàíèÿ, ãäå íàõîäèòñÿ ìíîãî ìîíîöèòîâ è ìàêðîôàãîâ. Çà êðàñíûé öâåò ýòîé ÷àñòè îðãàíà å¸ íàçûâàþò êðàñíîé ïóëüïîé. Çäåñü òàêæå íàõîäÿòñÿ èììóííûå êëåòêè ïàìÿòè, à òàêæå àêòèâíûå Ò- è B-ëèìôîöèòû. Ìàêðîôàãè ñåëåçåíêè ïîãëîùàþò ñòàðûå ýðèòðîöèòû è ïåðåðàáàòûâàþò ãåìîãëîáèí â áèëèðóáèí, êîòîðûé çàòåì ïîïàäàåò â ïå÷åíü è âõîäèò â ñîñòàâ æåë÷è.
Âîêðóã êàæäîé àðòåðèè â ñåëåçåíêå ñîñðåäîòî÷åíî ñêîïëåíèå Ò-ëèìôîöèòîâ, êîòîðûå îáðàçóþò ïîäîáèå ìóôòû. Ýòà ÷àñòü èìååò áîëåå ñâåòëûé âèä è íàçûâàåòñÿ áåëîé ïóëüïîé.  áåëîé ïóëüïå òàêæå ðàñïîëàãàþòñÿ ñêîïëåíèÿ B-ëèìôîöèòîâ, êîòîðûå ïîïàäàþò ñþäà ïîñëå îáó÷åíèÿ â êîñòíîì ìîçãå. Íà ãðàíèöå êðàñíîé è áåëîé ÷àñòåé ñåëåçåíêè ðàñïîëàãàåòñÿ êðàåâàÿ (ìàðãèíàëüíàÿ) çîíà.  ýòîé çîíå ñèäÿò B-ëèìôîöèòû êðàåâîé çîíû (î íèõ — ÷óòü äàëüøå). Ïðîöåññ àêòèâàöèè ëèìôîöèòîâ çäåñü òàêîé æå, êàê è â ëèìôàòè÷åñêèõ óçëàõ, î ÷åì ðàññêàçàíî íèæå.
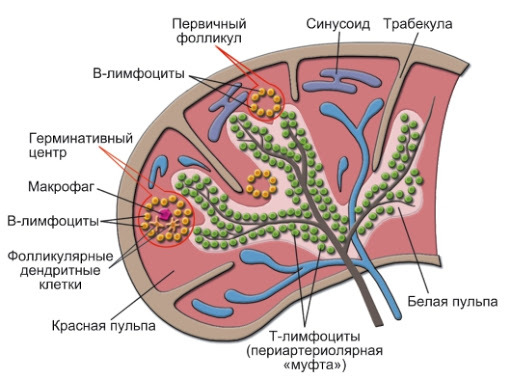
Çåëåíûå øàðèêè — ýòî Ò-ëèìôîöèòû âîêðóã ñåëåç¸íî÷íûõ àðòåðèîë. Æåëòûå øàðèêè — ñêîïëåíèÿ B-ëèìôîöèòîâ; ãåðìèíàòèâíûé öåíòð — ýòî ìåñòî àêòèâíîãî äåëåíèÿ B-êëåòîê, êîòîðûå âîò-âîò íà÷íóò ñèíòåçèðîâàòü àíòèòåëà.
Èòàê, ñåëåçåíêà ôèëüòðóåò íàøó êðîâü, î÷èùàÿ å¸ îò ñòàðûõ êëåòîê è âûëàâëèâàÿ ÷óæåðîäíûå àíòèãåíû. Åñëè èíôåêöèÿ ïðîðâåòñÿ â êðîâü, èìåííî íà ñåëåçåíêó ëîæèòñÿ áðåìÿ îòâåòñòâåííîñòè ïî áîðüáå ñ çàðàæåíèåì. Ïîýòîìó âî âðåìÿ òÿæåëûõ èíôåêöèé ñåëåçåíêà óâåëè÷èâàåòñÿ â ðàçìåðàõ (ýòî ñîñòîÿíèå íàçûâàåòñÿ ñïëåíîìåãàëèÿ).
À ÷òî âíóòðè ëèìôîóçëà?
 ëèìôîóçëàõ B-ëèìôîöèòû ãðóïïèðóþòñÿ â ôîëëèêóëû (óçåëêè) — ïëîòíûå ñêîïëåíèÿ B-êëåòîê. Ìåæäó íèìè âàæíî âîññåäàþò äåíäðèòíûå êëåòêè è ìàêðîôàãè.
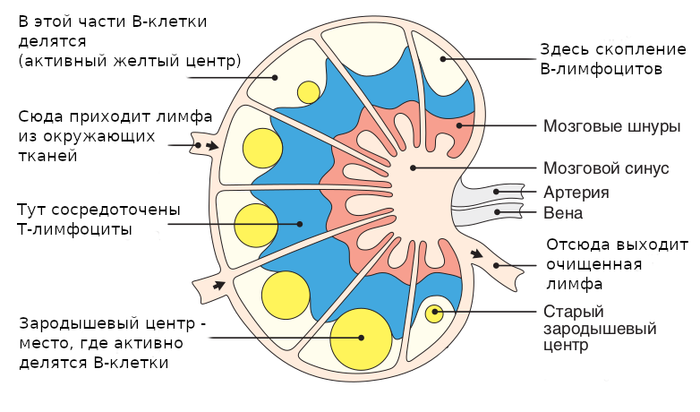
Ñõåìàòè÷åñêîå ñòðîåíèå ëèìôàòè÷åñêîãî óçëà. Óçåë äåëèòñÿ íà äîëüêè, â êàæäîé äîëüêå åñòü êîðêîâàÿ ÷àñòü (ñíàðóæè) è ìîçãîâàÿ ÷àñòü (â ãëóáèíå).  ìîçãîâîé ÷àñòè (ìîçãîâûå øíóðû è ñèíóñ) íàõîäÿòñÿ B-ëèìôîöèòû, ïðîäóöèðóþùèå àíòèòåëà (ïëàçìîöèòû).
Ôîëëèêóëÿðíûå îñòðîâêè B-êëåòîê íàõîäÿòñÿ áëèæå ê ïîâåðõíîñòè ëèìôîóçëà, à äàëüøå ñëåäóåò çîíà èç Ò-ëèìôîöèòîâ. Êñòàòè, ìèíäàëèíû (ãëàíäû) òîæå ñîñòîÿò èç ëèìôîèäíûõ ôîëëèêóëîâ, îêðóæåííûõ Ò-ëèìôîöèòàìè. Òîëüêî âîêðóã íèõ íåò îòäåëüíîé êàïñóëû, êàê ó ëèìôîóçëîâ.
Ñèíèé óçåëîê ñëåâà — ýòî è åñòü ëèìôîèäíûé ôîëëèêóë, â êîòîðîì îáèòàþò B-ëèìôîöèòû. Ñïðàâà ïîëçàþò ðàçíûå òèïû Ò-êëåòîê. Íà ãðàíèöå ôîëëèêóëà B- è Ò-ëèìôîöèòû ïëîòíî êîíòàêòèðóþò äðóã ñ äðóãîì.
Ëèìôàòè÷åñêèé óçåë — ìåñòî, ãäå êîíöåíòðèðóåòñÿ âñå òî, ÷òî ïëîõî ëåæèò â îêðóæàþùèõ ó÷àñòêàõ òêàíè. Ïëîõî ìîãóò ëåæàòü ñîáñòâåííûå ìåðòâûå èëè ïîâðåæäåííûå êëåòêè, áàêòåðèàëüíûå òîêñèíû, ÿäû, îñêîëêè âèðóñîâ (áåëêè è íóêëåèíîâûå êèñëîòû), êóñî÷êè ìèêðîáíûõ êëåòîê è ëþáîé äðóãîé ìàòåðèàë, îêàçàâøèéñÿ âî âíåêëåòî÷íîì ïðîñòðàíñòâå.
Êðîìå òîãî, â ëèìôàòè÷åñêèé óçåë ïîñòîÿííî ìèãðèðóþò äåíäðèòíûå êëåòêè èç î÷àãà âîñïàëåíèÿ. Ñ ñîáîé îíè ïðèíîñÿò îáðàáîòàííûå àíòèãåíû (â ñîñòàâå ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè) è ïîêàçûâàþò ýòè àíòèãåíû Ò-ëèìôîöèòàì. Åñëè Ò-ëèìôîöèòû óçíàëè àíòèãåí, òî îíè àêòèâèðóþòñÿ, ñòàíîâÿñü àêòèâíûìè êèëëåðàìè è õåëïåðàìè.
×òîáû óâåëè÷èòü âåðîÿòíîñòü âñòðå÷è ëèìôîöèòà ñî ñâîèì àíòèãåíîì, ëåéêîöèòû íåïðåñòàííî âûõîäÿò èç ëèìôîóçëîâ â êðîâü, çàòåì ïðîíèêàþò â äðóãèå ëèìôîóçëû, ïîòîì ñíîâà èõ ïîêèäàþò è ìèãðèðóþò â êðîâü. Ýòîò êðóãîâîðîò ëèìôîöèòîâ îáîçíà÷àþò òåðìèíîì ðåöèðêóëÿöèÿ. ×åðåç êàæäûé ëèìôàòè÷åñêèé óçåë çà ñóòêè ïðîõîäèò îêîëî 30 ìèëëèàðäîâ, à ÷åðåç ñåëåçåíêó — 250 ìèëëèàðäîâ ëèìôîöèòîâ. Âûøåäøèé â êðîâü ëèìôîöèò ïëàâàåò òàì îêîëî 30 ìèíóò, çàòåì ïîëçåò â íîâûé ëèìôîóçåë.
Àêòèâàöèÿ B-ëèìôîöèòîâ
Àêòèâàöèÿ B-ëèìôîöèòà îçíà÷àåò ïóòü ïðåâðàùåíèÿ îò íàèâíîé êëåòêè äî àíòèòåëîïðîäóöèðóþùåãî ïëàçìîöèòà.
Èñòîðèÿ íà÷èíàåòñÿ â òîò ìîìåíò, êîãäà B-êëåòî÷íûé ðåöåïòîð (BCR) ðàñïîçíàåò óíèêàëüíûé àíòèãåí. Êàê âû ïîìíèòå, B-êëåòî÷íûé ðåöåïòîð — ýòî ìîëåêóëà IgM íà ïîâåðõíîñòè êëåòêè. Ÿ Y-îáðàçíûå îêîí÷àíèÿ ñîäåðæàò óíèêàëüíûå îáëàñòè, ñïîñîáíûå ñâÿçàòüñÿ ñ âûïóêëîé ÷àñòüþ àíòèãåíà (ñ ýïèòîïîì). Èòàê, ñëó÷àéíûé íàèâíûé B-ëèìôîöèò ïîëçàåò â ëèìôîóçëå è âíåçàïíî âñòðå÷àåò àíòèãåí, êîòîðûé ñâÿçàëñÿ ñ B-êëåòî÷íûì ðåöåïòîðîì. Äàëåå ñþæåò ìîæåò ðàçâèâàòüñÿ ïî-ðàçíîìó, ÷òî çàâèñèò îò òèïà àíòèãåííîé ìîëåêóëû.
Äëÿ ïîëíîöåííîé àêòèâàöèè B-ëèìôîöèòà íåîáõîäèìà ïîìîùü Ò-ëèìôîöèòîâ õåëïåðîâ (î êîòîðûõ áûë ïîñò). Íî â îïðåäåëåííûõ ñèòóàöèÿõ B-ëèìôîöèò ìîæåò àêòèâèðîâàòüñÿ è áåç ïîìîùè Ò-õåëïåðîâ (Ò-íåçàâèñèìàÿ àêòèâàöèÿ). Òàêîå ìîæåò ïðîèçîéòè ïðè àêòèâàöèè îñîáûìè àíòèãåíàìè. Íàïðèìåð, åñëè ÷óæåðîäíàÿ ìîëåêóëà ñîäåðæèò íåñêîëüêî îäèíàêîâûõ ýïèòîïîâ. Òèïè÷íûì ïðåäñòàâèòåëåì òàêèõ àíòèãåíîâ ÿâëÿåòñÿ áàêòåðèàëüíàÿ ñòåíêà.
B-ëèìôîöèò àêòèâèðóåòñÿ ïðè êîíòàêòå ñ áàêòåðèàëüíîé ñòåíêîé, èìåþùåé ïîâòîðÿþùèåñÿ ýïèòîïû (îäíî èç óñëîâèé Ò-íåçàâèñèìîé àêòèâàöèè B-êëåòîê).
 äàííûõ óñëîâèÿõ äîñòàòî÷íî òîëüêî àíòèãåíà äëÿ ïðîáóæäåíèÿ áîåâîãî äóõà B-êëåòêè. Ïîñëå òàêîé àêòèâàöèè B-ëèìôîöèò óòðà÷èâàåò B-êëåòî÷íûé ðåöåïòîð, íà÷èíàåò àêòèâíî äåëèòüñÿ è â äàëüíåéøåì ïðîäóöèðóåò òîëüêî èììóíîãëîáóëèíû êëàññà Ì. Ýòè ëèìôîöèòû íå ôîðìèðóþò èììóííóþ ïàìÿòü è æèâóò îò òðåõ äî ïÿòè ñóòîê.
Îäíàêî áîëüøèíñòâî àíòèãåíîâ èìååò áåëêîâóþ ïðèðîäó. Òàêèå ìîëåêóëû èìåþò íåñêîëüêî ýïèòîïîâ, íî âñå îíè ðàçíûå, è íà êàæäûé ýïèòîï ïîòåíöèàëüíî ìîæåò íàéòèñü ñâîé ëèìôîöèò. Åñëè B-ëèìôîöèò ïîéìàåò òàêîé áåëêîâûé àíòèãåí, òî äëÿ ïîëíîöåííîãî ðàçâèòèÿ â àíòèòåëîïðîèçâîäÿùóþ êëåòêó åìó íåîáõîäèìà ïîìîùü Ò-ëèìôîöèòà. Ðàññìîòðèì ýòîò ïðîöåññ ïîäðîáíåå, òàê êàê îí ÿâëÿåòñÿ îñíîâíûì ïðè ðàçâèòèè ãóìîðàëüíîãî èììóííîãî îòâåòà.
Êîîïåðàöèÿ Ò- è B-ëèìôîöèòîâ
B-ëèìôîöèòû îòíîñÿòñÿ ê ïðîôåññèîíàëüíûì àíòèãåíïðåçåíòèðóþùèì êëåòêàì, òî åñòü îíè ñïîñîáíû âûõâàòûâàòü èç îêðóæàþùåãî ïðîñòðàíñòâà ÷óæåðîäíûå âåùåñòâà è ïåðåðàáàòûâàòü èõ âíóòðè ñåáÿ îñîáûì îáðàçîì. Ïåðåðàáîòàííûé àíòèãåí âûñòàâëÿåòñÿ íà ïîâåðõíîñòè êëåòêè ñ ïîìîùüþ ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè (MHC, main histocompatibility complex). MHC íóæåí äëÿ Ò-ëèìôîöèòîâ, òàê êàê îíè íå óìåþò ïðîñòî òàê ðàñïîçíàâàòü àíòèãåí, èì îáÿçàòåëüíî íóæåí àíòèãåí â ñîñòàâå MHC.
Èòàê, âîîðóæåííûå ýòîé èíôîðìàöèåé, ïîñìîòðèì íà B-ëèìôîöèò, êîòîðûé ñ ïîìîùüþ B-êëåòî÷íîãî ðåöåïòîðà (IgM) íàøåë è ñâÿçàë íåêèé àíòèãåí. Ëèìôîöèò ïðîãëàòûâàåò êîìïëåêñ àíòèãåí-àíòèòåëî è ïåðåâàðèâàåò åãî âíóòðè ñåáÿ. ×àñòü àíòèãåíà îí âûñòàâëÿåò íà ñâîþ ïîâåðõíîñòü â ñîñòàâå MHC ìîëåêóëû.
Ïðè ñâÿçûâàíèè B-êëåòî÷íîãî ðåöåïòîðà è àíòèãåíà B-ëèìôîöèò ïîãëîùàåò àíòèãåí-àíòèòåëî êîìïëåêñ. Âíóòðè ñïåöèàëüíîãî ïóçûðüêà ïðîèñõîäèò ðàñùåïëåíèå àíòèãåíà íà áîëåå ìåëêèå ÷àñòè. Çàòåì ÷àñòü àíòèãåíà âûíîñèòñÿ íà ïîâåðõíîñòü êëåòêè â ñîñòàâå ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè.
 ëèìôàòè÷åñêîì óçëå Ò- è B-ëèìôîöèòû ïëîòíî êîíòàêòèðóþò äðóã ñ äðóãîì (â ìåñòàõ ìåæäó ôîëëèêóëàìè). Ãäå-òî íåïîäàëåêó îêàæåòñÿ T-ëèìôîöèò õåëïåð, ó êîòîðîãî åñòü Ò-êëåòî÷íûé ðåöåïòîð (TCR). Íàïîìíþ, ÷òî TCR, ïîäîáíî àíòèòåëó, îáëàäàåò ñïîñîáíîñòüþ ñâÿçûâàòüñÿ òîëüêî ñ îãðàíè÷åííûì êðóãîì àíòèãåíîâ.  êîíöå êîíöîâ, T-õåëïåð ñ óíèêàëüíûì ðåöåïòîðîì ñâÿæåòñÿ ñ òåì àíòèãåíîì, êîòîðûé B-ëèìôîöèò ëþáåçíî ïðåäîñòàâèë íà ñâîåé ïîâåðõíîñòè.
Îáðàçóåòñÿ ïëîòíûé êîíòàêò ìåæäó äâóìÿ êëåòêàìè, êîòîðûé íàçûâàåòñÿ èììóííûì ñèíàïñîì. Ò-õåëïåð íà÷èíàåò âûäåëÿòü ðàçëè÷íûå âåùåñòâà (â îñíîâíîì, èíòåðëåéêèí-4), êîòîðûå îêîí÷àòåëüíî àêòèâèðóþò B-ëèìôîöèò. Àêòèâàöèÿ ëèìôîöèòà îçíà÷àåò, ÷òî íåêîòîðûå äðåìàâøèå ãåíû íà÷èíàþò ðàáîòàòü, êëåòêà ïðîäóöèðóåò áèîëîãè÷åñêèå âåùåñòâà, êîòîðûå è îïðåäåëÿþò å¸ äàëüíåéøåå ïîâåäåíèå.
Æåëòûé T-õåëïåð âñòðå÷àåòñÿ ñ B-ëèìôîöèòîì è ñâÿçûâàåòñÿ ñâîèì óíèêàëüíûì T-êëåòî÷íûì ðåöåïòîðîì ñ àíòèãåíîì â ñîñòàâå MHC B-êëåòêè. Êîíå÷íî, íà êàðòèíêå ìû âèäèì òîëüêî äâå êëåòêè (ñëåâà çàñâåòèëñÿ åùå îäèí B-ëèìôîöèò), íî, íà ñàìîì äåëå, èõ òàì äåñÿòêè òûñÿ÷. Îíè êîíòàêòèðóþò, òðóòñÿ äðóã î äðóãà, ïðîâåðÿÿ, íåò ëè òàì ïîäõîäÿùåãî àíòèãåíà. Àíòèãåíû òîæå íå áûâàþò â åäèíè÷íûõ êîëè÷åñòâàõ, ýòî òûñÿ÷è è äåñÿòêè òûñÿ÷ ìîëåêóë.
Êîíòàêò ìåæäó T-õåëïåðîì è B-ëèìôîöèòîì ìîæåò è íå ïðîèñõîäèòü, åñëè íàõîäÿùèéñÿ íåïîäàëåêó T-ëèìôîöèò óæå ðàñïîçíàë àíòèãåí, êîòîðûé åìó ïðåäîñòàâèëà äåíäðèòíàÿ êëåòêà.  òàêîì ñëó÷àå àêòèâèðîâàííûé Ò-õåëïåð íà÷íåò âûäåëÿòü âåùåñòâà, êîòîðûå ïîìîãóò B-ëèìôîöèòó îêîí÷àòåëüíî àêòèâèðîâàòüñÿ.
B-ëèìôîöèò ïðîäâèãàåòñÿ â ãëóáü ôîëëèêóëà, ãäå êëåòêè-ïîìîùíèêè, âî-ïåðâûõ, áóäóò óäåðæèâàòü åãî íà ìåñòå, à, âî-âòîðûõ, áóäóò ñïîñîáñòâîâàòü åãî äàëüíåéøåìó ðàçâèòèþ. Âíóòðè ôîëëèêóëà ïîÿâëÿåòñÿ î÷àæîê, ãäå ïðîèñõîäèò èíòåíñèâíîå äåëåíèå àêòèâèðîâàííîãî B-ëèìôîöèòà. Òàêîé î÷àã íàçûâàåòñÿ ãåðìèíàòèâíûì öåíòðîì (ëàò. germinis — ðîñòîê), à ñàì ôîëëèêóë íàçûâàåòñÿ âòîðè÷íûì.
Àêòèâèðîâàííûé B-ëèìôîöèò ïîëçåò â ôîëëèêóë.
Êàê B-ëèìôîöèòû ñòàíîâÿòñÿ åù¸ êðó÷å.
ß âåäü óæå ïèñàë, íàñêîëüêî óíèêàëüíûå B-êëåòî÷íûå ðåöåïòîðû è àíòèòåëà? À òàêæå, êàæåòñÿ, ÿ ðàññêàçûâàë, áëàãîäàðÿ êàêèì ïðîöåññàì ïîëó÷àåòñÿ ýòà óíèêàëüíîñòü. Íî íà ýòîì èñòîðèÿ óíèêàëüíîñòè íå çàêàí÷èâàåòñÿ. Îêàçûâàåòñÿ, âî âðåìÿ äåëåíèÿ ëèìôîöèòîâ â ãåðìèíàòèâíîì öåíòðå ôîëëèêóëà çàïëàíèðîâàííî óâåëè÷èâàåòñÿ ÷àñòîòà ìóòàöèé. Ýòî íàçûâàåòñÿ ñîìàòè÷åñêèì ãèïåðìóòàãåíåçîì è îçíà÷àåò, ÷òî ÷àñòîòà ìóòàöèé â ãåíàõ, îòâå÷àþùèõ çà àíòèòåëà, óâåëè÷èâàåòñÿ âî ìíîãî ðàç (íà 4 — 6 ïîðÿäêîâ). Ýòî òî÷å÷íûå ìóòàöèè, òî åñòü, ãðóáî ãîâîðÿ, â êîíå÷íîì áåëêå èçìåíÿåòñÿ îäíà ìîëåêóëà.  ðåçóëüòàòå ýòîãî ïîëó÷àåòñÿ ìíîãî-ìíîãî âàðèàíòîâ ëèìôîöèòîâ ñ ÷óòü èçìåíåííûìè B-êëåòî÷íûìè ðåöåïòîðàìè. Òåïåðü èç ýòîãî îáèëèÿ ìóòàíòîâ íóæíî âûáðàòü òå, êîòîðûå ìàêñèìàëüíî ñèëüíî (ñ âûñîêîé àôôèííîñòüþ) ñâÿæóòñÿ ñ àíòèãåíîì. Íà êàðòèíêå íèæå ÿ ïîïûòàëñÿ ïîêàçàòü íåñêîëüêî ëèìôîöèòîâ ñ ÷óòü-÷óòü îòëè÷àþùèìèñÿ ðåöåïòîðàìè.
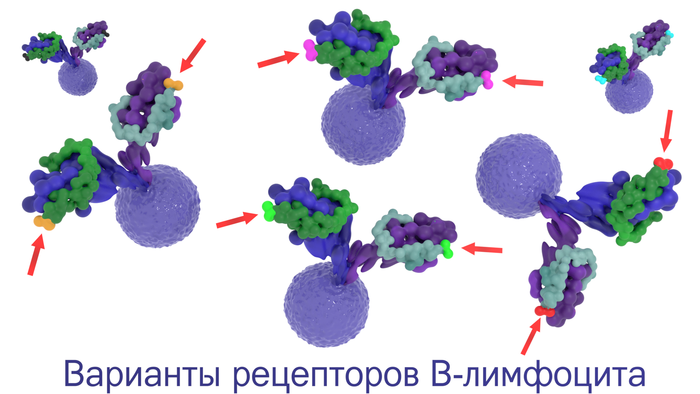
 ôîëëèêóëàõ ëèìôàòè÷åñêèõ óçëîâ ïðèñóòñòâóþò ôîëëèêóëÿðíûå äåíäðèòíûå êëåòêè, êîòîðûå ïîìîãàþò B-ëèìôîöèòàì â èõ ðàçâèòèè. Êðîìå òîãî, ýòè êëåòêè ñïîñîáíû äîëãî óäåðæèâàòü àíòèãåíû, êîòîðûå âûçâàëè àêòèâàöèþ B-ëèìôîöèòà. Ýòèõ àíòèãåíîâ íåìíîãî, íà âñåõ ëèìôîöèòîâ íå õâàòèò. Ïîýòîìó ìåæäó äåëÿùèìèñÿ B-ëèìôîöèòàìè ñ ðàçíûìè âàðèàíòàìè B-êëåòî÷íûõ ðåöåïòîðîâ âîçíèêàåò ñåðüåçíàÿ êîíêóðåíöèÿ. Êàæäûé ñîëäàò ðâåòñÿ â áîé, íî íà äåëî ïîéäóò òîëüêî ëó÷øèå. Òå ëèìôîöèòû, êîòîðûå íå ñìîãëè ñâÿçàòüñÿ èëè ñëàáî ñâÿçàëèñü ñ àíòèãåíîì, óìèðàþò (èõ ïîòîì ñúåäàþò ìàêðîôàãè). Òàêèõ ïîãèáøèõ êëåòîê — áîëüøèíñòâî. Îäíàêî íåêîòîðûå B-êëåòêè ïîëó÷àþò ðåöåïòîð, êîòîðûé ìàêñèìàëüíî ñèëüíî (ñ âûñîêîé àôôèííîñòüþ) ñâÿçûâàåòñÿ ñ àíòèãåíîì. Ñèëà ñâÿçè, àôôèííîñòü, ïðè ýòîì âîçðàñòàåò, ïðèìåðíî, â ñòî ðàç ïî ñðàâíåíèþ ñ îðèãèíàëüíûì (íà÷àëüíûì) âàðèàíòîì ðåöåïòîðà. Ýòîò ïðîöåññ íàçûâàþò ñîçðåâàíèåì àôôèííîñòè. Êðîìå òîãî, âî âðåìÿ ýòîãî ñîçðåâàíèÿ ïðîèñõîäèò ïåðåêëþ÷åíèå êëàññà èììóíîãëîáóëèíîâ: IgM ìåíÿåòñÿ íà IgG, IgE èëè IgA. B-ëèìôîöèòû ñî ñ÷àñòëèâûì ðåöåïòîðîì íà÷èíàþò ìíîãîêðàòíî äåëèòüñÿ, äàâàÿ æèçíü êëåòêàì-ïîòîìêàì, êîòîðûå áóäóò ïðîäóöèðîâàòü àíòèòåëà. Âîò òàêîé íåáîëüøîé åñòåñòâåííûé îòáîð â íàøåì îðãàíèçìå.
Äåíäðèòíàÿ êëåòêà (ñ îòðîñòêàìè) óäåðæèâàåò íà ñâîåé ïîâåðõíîñòè àíòèãåíû. Àêòèâèðîâàííûé ëèìôîöèò íà÷èíàåò äåëèòüñÿ, îáðàçóÿ ìíîæåñòâî ïîòîìêîâ ñ ÷óòü ðàçëè÷àþùèìèñÿ B-êëåòî÷íûìè ðåöåïòîðàìè. Òå êëåòêè, êîòîðûå ñìîãëè êîíêóðåíòíî ñâÿçàòüñÿ ñ àíòèãåíîì, ïîëó÷àþò ñèãíàë ê ðàçìíîæåíèþ. Òàê ïîëó÷àåòñÿ êëîíàëüíàÿ ëèíèÿ B-ëèìôîöèòîâ.
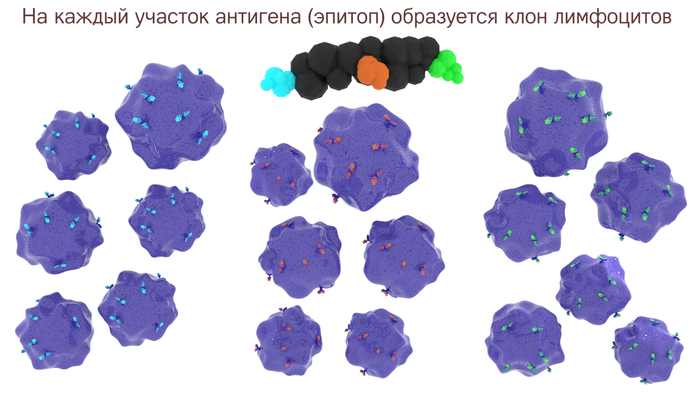
Âûæèâøèå B-ëèìôîöèòû ñ âûñîêîé àôôèííîñòüþ ìíîãîêðàòíî äåëÿòñÿ, îáðàçóÿ êëîí B-ëèìôîöèòîâ. Êëîí — ýòî ìíîæåñòâî êëåòîê, ÿâëÿþùèåñÿ èäåíòè÷íûìè ïîòîìêàìè îò îäíîé ðîäèòåëüñêîé êëåòêè. Òàê êàê àíòèãåíû â áîëüøèíñòâå ñâî¸ì èìåþò íåñêîëüêî ðàçíûõ ýïèòîïîâ, òî íà êàæäûé ýïèòîï íàéäåòñÿ ñâîé B-ëèìôîöèò. È êàæäûé òàêîé ëèìôîöèò äàñò ñâî¸ ïîòîìñòâî êëåòîê — êëîíàëüíóþ ëèíèþ. Àíòèòåëà ê îäíîìó àíòèãåíó, íî îò ðàçíûõ êëîíîâ B-ëèìôîöèòîâ íàçûâàþò ìóëüòèêëîíàëüíûìè àíòèòåëàìè.
Ïîñëå ñåðèè òðàíñôîðìàöèé B-ëèìôîöèòû ïðîäâèãàþòñÿ ê âûõîäó èç ëèìôàòè÷åñêîãî óçëà. ×àñòü ëèìôîöèòîâ îñòàíåòñÿ çäåñü æå, â ëèìôîóçëå èëè ñåëåçåíêå, ïîëîâèíà âûéäåò â êðîâü è îñÿäåò â êîñòíîì ìîçãå, îñòàâøàÿñÿ ÷àñòü ìèãðèðóåò â ñëèçèñòûå îáîëî÷êè.
 êîíöå ñîçðåâàíèÿ àêòèâèðîâàííûå B-ëèìôîöèòû ïðåâðàùàþòñÿ â ïëàçìàòè÷åñêèå êëåòêè èëè ïëàçìîöèòû. Ýòî êðóïíûå ìàòåðûå êëåòêè, ïðèìåðíî, â äâà ðàçà áîëüøå ñâîèõ ïðåäøåñòâåííèêîâ. Îíè óòðà÷èâàþò B-êëåòî÷íûé ðåöåïòîð è âîîáùå ñëàáî ðåàãèðóþò íà îêðóæàþùåå. Òåïåðü ó íèõ åñòü îäíà çàäà÷à — ïðîäóöèðîâàòü àíòèòåëà. Ïëàçìîöèòû óòðà÷èâàþò ñâîé óíèêàëüíûé B-êëåòî÷íûé ðåöåïòîð è íà åãî îñíîâå íà÷èíàþò ñèíòåçèðîâàòü àíòèòåëà. Âñÿ àêòèâíîñòü êëåòêè íàïðàâëåíà íà ïðîèçâîäñòâî áåëêîâ — èììóíîãëîáóëèíîâ. Ïëàçìàòè÷åñêèå êëåòêè, ðàñïîëàãàþùèåñÿ â ëèìôîóçëàõ è ñåëåç¸íêå, æèâóò îò 4 äî 7 íåäåëü. Ïëàçìîöèòû, ïîñåëèâøèåñÿ â êîñòíîì ìîçãå, ìîãóò æèòü äåñÿòêè ëåò è âîîáùå âñþ æèçíü, è âñå ýòî âðåìÿ áóäóò ïîòèõîíüêó ïðîèçâîäèòü ñïåöèôè÷åñêèå àíòèòåëà (íàïðèìåð, IgG ïðîòèâ êîðè).

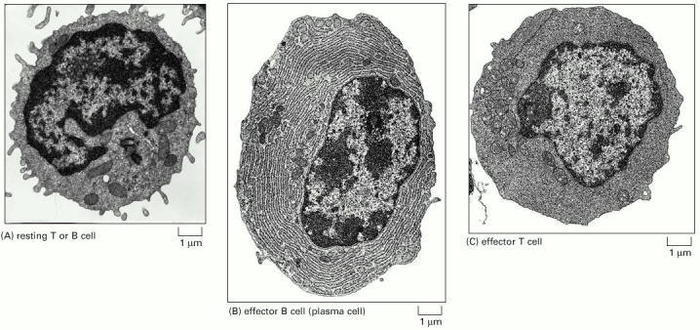
Ñëåâà ïîêàçàí íàèâíûé Ò- èëè B-ëèìôîöèò — îíè ïðàêòè÷åñêè íå ðàçëè÷èìû. Ïîñåðåäèíå èçîáðàæåíà ýôôåêòîðíàÿ B-êëåòêà (ïëàçìîöèò). Âñÿ îáëàñòü öèòîïëàçìû ïëàçìîöèòà çàíÿòà ýíäîïëàçìàòè÷åñêèì ðåòèêóëóìîì — ñåòüþ îðãàíåëë, ñèíòåçèðóþùèõ áåëîê. Ñïðàâà èçîáðàæåí T-êèëëåð èëè T-õåëïåð (ïðîèñõîäÿò èç íàèâíûõ Ò-ëèìôîöèòîâ).
×àñòü àêòèâèðîâàííûõ ëèìôîöèòîâ ïðåâðàùàåòñÿ â B-êëåòêè ïàìÿòè. Îíè íå ïðîäóöèðóþò àíòèòåëà, à æäóò ïîâòîðíîãî ñòîëêíîâåíèÿ ñ âðàãîì.  äàëüíåéøåì, åñëè â îðãàíèçì ñíîâà ïîïàäåò òîò æå ñàìûé àíòèãåí, B-êëåòêè áûñòðî äèôôåðåíöèðóþòñÿ â ïëàçìîöèòû è íà÷èíàþò ïðîèçâîäèòü àíòèòåëà â áîëüøîì êîëè÷åñòâå. Íî èììóííîé ïàìÿòè ÿ ñîáèðàþñü ïîñâÿòèòü îòäåëüíûé ïîñò.
Åù¸ ñîâñåì ÷óòü-÷óòü î B-ëèìôîöèòàõ.
B-êëåòêè, ïîäîáíî Ò-ëèìôîöèòàì, òîæå áûâàþò íåñêîëüêèõ âèäîâ (ñóáïîïóëÿöèé). Âûäåëÿþò òàêèå Â-êëåòêè: Â1, Â2 è Â êëåòêè ìàðãèíàëüíîé çîíû (MZB, Marginal Zone B-cell).
Î B2-êëåòêàõ âû òîëüêî ÷òî ïðî÷èòàëè ïîñò. B2-ëèìôîöèòû âîâëåêàþòñÿ â èììóííûé îòâåò è ïðîäóöèðóþò ñïåöèôè÷åñêèå àíòèòåëà ê êîíêðåòíîìó àíòèãåíó.
B1 êëåòêè ìåíåå ñïåöèôè÷íû, èõ ìíîãî â ñëèçèñòûõ îáîëî÷êàõ, â ïëåâðå, êèøå÷íèêå è ñåëåç¸íêå. Ýòè êëåòêè ìîãóò äîëãî æèòü â îðãàíèçìå, ïåðèîäè÷åñêè äàâàÿ ïîòîìñòâî áåç âñÿêîé äîïîëíèòåëüíîé ñòèìóëÿöèè. Èì íå íóæåí àíòèãåí, ÷òîáû íà÷àòü ïðîäóöèðîâàòü àíòèòåëà.  îñíîâíîì, îíè ïðîèçâîäÿò íèçêîñïåöèôè÷íûå àíòèòåëà IgM è IgA, ñïîñîáíûå ñâÿçûâàòüñÿ ñî ìíîãèìè àíòèãåíàìè. Ïðåäíàçíà÷åíèå B1-ëèìôîöèòîâ — áûñòðûé îòâåò íà øèðîêî ðàñïðîñòðàí¸ííûõ âðàãîâ (â îñíîâíîì, ýòî áàêòåðèè). Èìåííî ýòè ëèìôîöèòû ïðîèçâîäÿò IgM, êîòîðûé â íîðìå âñåãäà ïðèñóòñòâóåò â êðîâè. Òàêæå ýòè êëåòêè ïðîèçâîäÿò IgG, õîòÿ è ñ íåâûñîêîé àôôèííîñòüþ. Òàêèå èììóíîãëîáóëèíû, êîòîðûå ïîñòîÿííî âûðàáàòûâàþòñÿ â îðãàíèçìå áåç âíåøíåãî àíòèãåíà, íàçûâàþò åñòåñòâåííûìè àíòèòåëàìè. Åñòåñòâåííûå àíòèòåëà ñàìûìè ïåðâûìè ìîãóò ñâÿçûâàòü âèðóñû ãðèïïà è äàæå ÂÈ× (íå âåðèòå? — âîò ñòàòüÿ).
MZB èëè êëåòêè ìàðãèíàëüíîé çîíû ðàñïîëàãàþòñÿ â îäíîèìåííîé ÷àñòè ñåëåç¸íêè (ïîìíèòå, ìåñòî íà ãðàíèöå êðàñíîé è áåëîé ïóëüïû?) Îíè î÷åíü ïîõîæè íà B1-êëåòêè. MZB ñëåäÿò çà àíòèãåíàìè êðîâè è ïðîèçâîäÿò òîëüêî IgM. Èõ àíòèòåëà íå îñîáî ñïåöèôè÷íûå, çàòî ñðàáàòûâàþò â ñàìîì íà÷àëå èíôåêöèè, ÷òîáû õîòü êàê-òî çàäåðæàòü âðàãà — äî òîé ïîðû, êîãäà ïîäîñïåþò B2-ëèìôîöèòû.
Ñàëþòóþ âñåì, êòî äî÷èòàë äî êîíöà. Èììóíèòåò íå ñàìàÿ ëåãêàÿ òåìà, è ÷åì áëèæå ìû ïîäáèðàåìñÿ ê ïîëíîé êàðòèíå, òåì ñòàíîâèòñÿ ñëîæíåå. Íàäåþñü, ñìîãó ïðîâåñòè âàñ ñêâîçü òåðíèè ñëîæíîñòåé ê çâåçäàì ïîçíàíèÿ 🙂 ß ñîáèðàþñü ñäåëàòü íåáîëüøîé ïåðåðûâ, íî íà ýòîé òåìå èììóíèòåò åù¸ íå èñ÷åðïàí. Âåðíóñü ïîñëå îòïóñêà. Âñåì îòëè÷íîãî íàñòðîåíèÿ è äîëãîæèâóùèõ ïëàçìîöèòîâ!
