Воспаление лимфоузлов потеря веса
Ïðåäûäóùèé ïîñò î B-ëèìôîöèòàõ è èõ íåëåãêîé ñóäüáå ïî÷èòàòü ìîæíî çäåñü. À ñåãîäíÿ ìû ïðîñëåäèì, ÷òî ïðîèñõîäèò â ëèìôîóçëå ñ B-ëèìôîöèòîì, êîãäà îí ñòîëêíóëñÿ ñ ðåàëüíîé óãðîçîé. Òàêæå íåìíîãî ðàññêàæó î ñåëåç¸íêå, âåäü ýòî ñàìûé áîëüøîé ëèìôîèäíûé îðãàí.
Ýòîò ïîñò îïÿòü íå ñàìûé ëåãêèé, ðå÷ü èäåò î êîîïåðàöèè êëåòîê. Ñòàðàþñü óïðîñòèòü êàê ìîãó, íî ïîðîé ñêàòûâàþñü â íàó÷íûé «ñêó÷íèçì». Ñïðàøèâàéòå, åñëè ÷òî íåïîíÿòíî. È ïîìíèòå, êòî óìíîæàåò ïîçíàíèÿ, óìíîæàåò ñêîðáü 🙂 Åñëè âû ãîòîâû ïîãðóçèòüñÿ â ïó÷èíû èììóíèòåòà, welcome to hell.
Òàê âûãëÿäèò êëåòêà, ïðîèçâîäÿùàÿ àíòèòåëà. Íåïîäâèæíàÿ, ìàëî íà ÷òî ðåàãèðóþùàÿ, ïðîèçâîäÿùàÿ áåëîê â áåçóìíûõ êîëè÷åñòâàõ.
Êîñòíûé ìîçã äëÿ ëèìôîöèòîâ — ýòî èõ àëüìà-ìàòåð, ìåñòî, ãäå îíè îáó÷àëèñü è ïðîõîäèëè ñòðîãèé ýêçàìåí.  êðîâü âûõîäÿò òîëüêî òå B-ëèìôîöèòû, êîòîðûå èìåþò ðàáî÷èé B-êëåòî÷íûé ðåöåïòîð (BCR) è êîòîðûå íå ðåàãèðóþò íà ñâîè áåëêè. Êîíå÷íî, ýòîò áàðüåð íå èäåàëåí, è ñêâîçü íåãî ìîãóò ïðîðâàòüñÿ äåôåêòíûå ëèìôîöèòû, ñïîñîáíûå àòàêîâàòü ñâîè òêàíè. Îäíàêî íàø îðãàíèçì ïîïûòàåòñÿ èõ îñòàíîâèòü óæå íà ïåðèôåðèè (â ëèìôîóçëàõ, ñåëåçåíêå); åñëè è òàì íå óäàñòñÿ óðåçîíèòü ãèïåðàêòèâíûõ áîéöîâ, ïîëó÷èì àóòîèììóííîå çàáîëåâàíèå.
À òåì âðåìåíåì íàø íàèâíûé ëèìôîöèò íàïðàâëÿåòñÿ ñëóæèòü èç öåíòðàëüíîãî îðãàíà èììóííîé ñèñòåìû — êðàñíîãî êîñòíîãî ìîçãà — â ðàçëè÷íûå âîåííûå ÷àñòè. Ê òàêîâûì â íàøåì òåëå îòíîñÿòñÿ ïåðèôåðè÷åñêèå îðãàíû èììóííîé ñèñòåìû (î êîòîðûõ ÿ ðàññêàçûâàë çäåñü): ëèìôàòè÷åñêèå óçëû, ñåëåçåíêà è ðàçáðîñàííàÿ ïî âñåìó îðãàíèçìó ëèìôîèäíàÿ òêàíü. Ðàññìîòðèì ïîäðîáíåå, ÷òî ïðîèñõîäèò âíóòðè ýòèõ ëèìôîèäíûõ êàçàðì.
Î áåäíîé ñåëåçåíêå çàìîëâèòå ñëîâî
Åñëè î÷åíü êîðîòêî. Ñåëåçåíêà ïåðåâàðèâàåò ñòàðûå ýðèòðîöèòû è òðîìáîöèòû, çàïàñàåòñÿ êðîâüþ íà ýêñòðåííûé ñëó÷àé è îñóùåñòâëÿåò èììóííóþ ôóíêöèþ. Ïîäðîáíåå — ÷óòü íèæå.
 øòàòíîé ñèòóàöèè ìèêðîáû çàäåðæèâàþòñÿ íà óðîâíå òêàíåé, òî åñòü ïî ìåñòó ïðîíèêíîâåíèÿ (íàïðèìåð, â ãîðëå èëè â êîæå), íî åñëè îíè ïîïàëè â êðîâü, ìåñòî èõ îáåçâðåæèâàíèÿ — ñåëåçåíêà. Áîëüøóþ ÷àñòü ñåëåçåíêè ñîñòàâëÿþò êðîâÿíûå ñèíóñû — îáðàçîâàíèÿ, ãäå íàõîäèòñÿ ìíîãî ìîíîöèòîâ è ìàêðîôàãîâ. Çà êðàñíûé öâåò ýòîé ÷àñòè îðãàíà å¸ íàçûâàþò êðàñíîé ïóëüïîé. Çäåñü òàêæå íàõîäÿòñÿ èììóííûå êëåòêè ïàìÿòè, à òàêæå àêòèâíûå Ò- è B-ëèìôîöèòû. Ìàêðîôàãè ñåëåçåíêè ïîãëîùàþò ñòàðûå ýðèòðîöèòû è ïåðåðàáàòûâàþò ãåìîãëîáèí â áèëèðóáèí, êîòîðûé çàòåì ïîïàäàåò â ïå÷åíü è âõîäèò â ñîñòàâ æåë÷è.
Âîêðóã êàæäîé àðòåðèè â ñåëåçåíêå ñîñðåäîòî÷åíî ñêîïëåíèå Ò-ëèìôîöèòîâ, êîòîðûå îáðàçóþò ïîäîáèå ìóôòû. Ýòà ÷àñòü èìååò áîëåå ñâåòëûé âèä è íàçûâàåòñÿ áåëîé ïóëüïîé.  áåëîé ïóëüïå òàêæå ðàñïîëàãàþòñÿ ñêîïëåíèÿ B-ëèìôîöèòîâ, êîòîðûå ïîïàäàþò ñþäà ïîñëå îáó÷åíèÿ â êîñòíîì ìîçãå. Íà ãðàíèöå êðàñíîé è áåëîé ÷àñòåé ñåëåçåíêè ðàñïîëàãàåòñÿ êðàåâàÿ (ìàðãèíàëüíàÿ) çîíà.  ýòîé çîíå ñèäÿò B-ëèìôîöèòû êðàåâîé çîíû (î íèõ — ÷óòü äàëüøå). Ïðîöåññ àêòèâàöèè ëèìôîöèòîâ çäåñü òàêîé æå, êàê è â ëèìôàòè÷åñêèõ óçëàõ, î ÷åì ðàññêàçàíî íèæå.
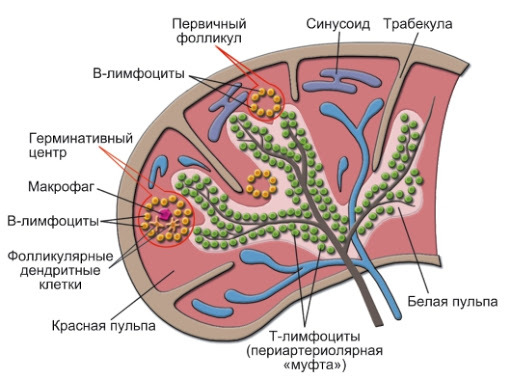
Çåëåíûå øàðèêè — ýòî Ò-ëèìôîöèòû âîêðóã ñåëåç¸íî÷íûõ àðòåðèîë. Æåëòûå øàðèêè — ñêîïëåíèÿ B-ëèìôîöèòîâ; ãåðìèíàòèâíûé öåíòð — ýòî ìåñòî àêòèâíîãî äåëåíèÿ B-êëåòîê, êîòîðûå âîò-âîò íà÷íóò ñèíòåçèðîâàòü àíòèòåëà.
Èòàê, ñåëåçåíêà ôèëüòðóåò íàøó êðîâü, î÷èùàÿ å¸ îò ñòàðûõ êëåòîê è âûëàâëèâàÿ ÷óæåðîäíûå àíòèãåíû. Åñëè èíôåêöèÿ ïðîðâåòñÿ â êðîâü, èìåííî íà ñåëåçåíêó ëîæèòñÿ áðåìÿ îòâåòñòâåííîñòè ïî áîðüáå ñ çàðàæåíèåì. Ïîýòîìó âî âðåìÿ òÿæåëûõ èíôåêöèé ñåëåçåíêà óâåëè÷èâàåòñÿ â ðàçìåðàõ (ýòî ñîñòîÿíèå íàçûâàåòñÿ ñïëåíîìåãàëèÿ).
À ÷òî âíóòðè ëèìôîóçëà?
 ëèìôîóçëàõ B-ëèìôîöèòû ãðóïïèðóþòñÿ â ôîëëèêóëû (óçåëêè) — ïëîòíûå ñêîïëåíèÿ B-êëåòîê. Ìåæäó íèìè âàæíî âîññåäàþò äåíäðèòíûå êëåòêè è ìàêðîôàãè.
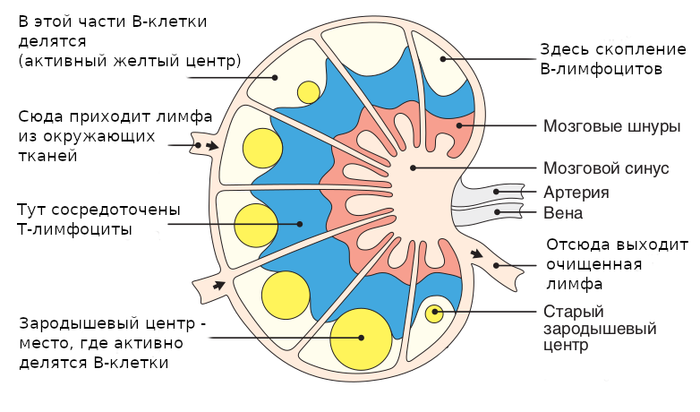
Ñõåìàòè÷åñêîå ñòðîåíèå ëèìôàòè÷åñêîãî óçëà. Óçåë äåëèòñÿ íà äîëüêè, â êàæäîé äîëüêå åñòü êîðêîâàÿ ÷àñòü (ñíàðóæè) è ìîçãîâàÿ ÷àñòü (â ãëóáèíå).  ìîçãîâîé ÷àñòè (ìîçãîâûå øíóðû è ñèíóñ) íàõîäÿòñÿ B-ëèìôîöèòû, ïðîäóöèðóþùèå àíòèòåëà (ïëàçìîöèòû).
Ôîëëèêóëÿðíûå îñòðîâêè B-êëåòîê íàõîäÿòñÿ áëèæå ê ïîâåðõíîñòè ëèìôîóçëà, à äàëüøå ñëåäóåò çîíà èç Ò-ëèìôîöèòîâ. Êñòàòè, ìèíäàëèíû (ãëàíäû) òîæå ñîñòîÿò èç ëèìôîèäíûõ ôîëëèêóëîâ, îêðóæåííûõ Ò-ëèìôîöèòàìè. Òîëüêî âîêðóã íèõ íåò îòäåëüíîé êàïñóëû, êàê ó ëèìôîóçëîâ.
Ñèíèé óçåëîê ñëåâà — ýòî è åñòü ëèìôîèäíûé ôîëëèêóë, â êîòîðîì îáèòàþò B-ëèìôîöèòû. Ñïðàâà ïîëçàþò ðàçíûå òèïû Ò-êëåòîê. Íà ãðàíèöå ôîëëèêóëà B- è Ò-ëèìôîöèòû ïëîòíî êîíòàêòèðóþò äðóã ñ äðóãîì.
Ëèìôàòè÷åñêèé óçåë — ìåñòî, ãäå êîíöåíòðèðóåòñÿ âñå òî, ÷òî ïëîõî ëåæèò â îêðóæàþùèõ ó÷àñòêàõ òêàíè. Ïëîõî ìîãóò ëåæàòü ñîáñòâåííûå ìåðòâûå èëè ïîâðåæäåííûå êëåòêè, áàêòåðèàëüíûå òîêñèíû, ÿäû, îñêîëêè âèðóñîâ (áåëêè è íóêëåèíîâûå êèñëîòû), êóñî÷êè ìèêðîáíûõ êëåòîê è ëþáîé äðóãîé ìàòåðèàë, îêàçàâøèéñÿ âî âíåêëåòî÷íîì ïðîñòðàíñòâå.
Êðîìå òîãî, â ëèìôàòè÷åñêèé óçåë ïîñòîÿííî ìèãðèðóþò äåíäðèòíûå êëåòêè èç î÷àãà âîñïàëåíèÿ. Ñ ñîáîé îíè ïðèíîñÿò îáðàáîòàííûå àíòèãåíû (â ñîñòàâå ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè) è ïîêàçûâàþò ýòè àíòèãåíû Ò-ëèìôîöèòàì. Åñëè Ò-ëèìôîöèòû óçíàëè àíòèãåí, òî îíè àêòèâèðóþòñÿ, ñòàíîâÿñü àêòèâíûìè êèëëåðàìè è õåëïåðàìè.
×òîáû óâåëè÷èòü âåðîÿòíîñòü âñòðå÷è ëèìôîöèòà ñî ñâîèì àíòèãåíîì, ëåéêîöèòû íåïðåñòàííî âûõîäÿò èç ëèìôîóçëîâ â êðîâü, çàòåì ïðîíèêàþò â äðóãèå ëèìôîóçëû, ïîòîì ñíîâà èõ ïîêèäàþò è ìèãðèðóþò â êðîâü. Ýòîò êðóãîâîðîò ëèìôîöèòîâ îáîçíà÷àþò òåðìèíîì ðåöèðêóëÿöèÿ. ×åðåç êàæäûé ëèìôàòè÷åñêèé óçåë çà ñóòêè ïðîõîäèò îêîëî 30 ìèëëèàðäîâ, à ÷åðåç ñåëåçåíêó — 250 ìèëëèàðäîâ ëèìôîöèòîâ. Âûøåäøèé â êðîâü ëèìôîöèò ïëàâàåò òàì îêîëî 30 ìèíóò, çàòåì ïîëçåò â íîâûé ëèìôîóçåë.
Àêòèâàöèÿ B-ëèìôîöèòîâ
Àêòèâàöèÿ B-ëèìôîöèòà îçíà÷àåò ïóòü ïðåâðàùåíèÿ îò íàèâíîé êëåòêè äî àíòèòåëîïðîäóöèðóþùåãî ïëàçìîöèòà.
Èñòîðèÿ íà÷èíàåòñÿ â òîò ìîìåíò, êîãäà B-êëåòî÷íûé ðåöåïòîð (BCR) ðàñïîçíàåò óíèêàëüíûé àíòèãåí. Êàê âû ïîìíèòå, B-êëåòî÷íûé ðåöåïòîð — ýòî ìîëåêóëà IgM íà ïîâåðõíîñòè êëåòêè. Ÿ Y-îáðàçíûå îêîí÷àíèÿ ñîäåðæàò óíèêàëüíûå îáëàñòè, ñïîñîáíûå ñâÿçàòüñÿ ñ âûïóêëîé ÷àñòüþ àíòèãåíà (ñ ýïèòîïîì). Èòàê, ñëó÷àéíûé íàèâíûé B-ëèìôîöèò ïîëçàåò â ëèìôîóçëå è âíåçàïíî âñòðå÷àåò àíòèãåí, êîòîðûé ñâÿçàëñÿ ñ B-êëåòî÷íûì ðåöåïòîðîì. Äàëåå ñþæåò ìîæåò ðàçâèâàòüñÿ ïî-ðàçíîìó, ÷òî çàâèñèò îò òèïà àíòèãåííîé ìîëåêóëû.
Äëÿ ïîëíîöåííîé àêòèâàöèè B-ëèìôîöèòà íåîáõîäèìà ïîìîùü Ò-ëèìôîöèòîâ õåëïåðîâ (î êîòîðûõ áûë ïîñò). Íî â îïðåäåëåííûõ ñèòóàöèÿõ B-ëèìôîöèò ìîæåò àêòèâèðîâàòüñÿ è áåç ïîìîùè Ò-õåëïåðîâ (Ò-íåçàâèñèìàÿ àêòèâàöèÿ). Òàêîå ìîæåò ïðîèçîéòè ïðè àêòèâàöèè îñîáûìè àíòèãåíàìè. Íàïðèìåð, åñëè ÷óæåðîäíàÿ ìîëåêóëà ñîäåðæèò íåñêîëüêî îäèíàêîâûõ ýïèòîïîâ. Òèïè÷íûì ïðåäñòàâèòåëåì òàêèõ àíòèãåíîâ ÿâëÿåòñÿ áàêòåðèàëüíàÿ ñòåíêà.
B-ëèìôîöèò àêòèâèðóåòñÿ ïðè êîíòàêòå ñ áàêòåðèàëüíîé ñòåíêîé, èìåþùåé ïîâòîðÿþùèåñÿ ýïèòîïû (îäíî èç óñëîâèé Ò-íåçàâèñèìîé àêòèâàöèè B-êëåòîê).
 äàííûõ óñëîâèÿõ äîñòàòî÷íî òîëüêî àíòèãåíà äëÿ ïðîáóæäåíèÿ áîåâîãî äóõà B-êëåòêè. Ïîñëå òàêîé àêòèâàöèè B-ëèìôîöèò óòðà÷èâàåò B-êëåòî÷íûé ðåöåïòîð, íà÷èíàåò àêòèâíî äåëèòüñÿ è â äàëüíåéøåì ïðîäóöèðóåò òîëüêî èììóíîãëîáóëèíû êëàññà Ì. Ýòè ëèìôîöèòû íå ôîðìèðóþò èììóííóþ ïàìÿòü è æèâóò îò òðåõ äî ïÿòè ñóòîê.
Îäíàêî áîëüøèíñòâî àíòèãåíîâ èìååò áåëêîâóþ ïðèðîäó. Òàêèå ìîëåêóëû èìåþò íåñêîëüêî ýïèòîïîâ, íî âñå îíè ðàçíûå, è íà êàæäûé ýïèòîï ïîòåíöèàëüíî ìîæåò íàéòèñü ñâîé ëèìôîöèò. Åñëè B-ëèìôîöèò ïîéìàåò òàêîé áåëêîâûé àíòèãåí, òî äëÿ ïîëíîöåííîãî ðàçâèòèÿ â àíòèòåëîïðîèçâîäÿùóþ êëåòêó åìó íåîáõîäèìà ïîìîùü Ò-ëèìôîöèòà. Ðàññìîòðèì ýòîò ïðîöåññ ïîäðîáíåå, òàê êàê îí ÿâëÿåòñÿ îñíîâíûì ïðè ðàçâèòèè ãóìîðàëüíîãî èììóííîãî îòâåòà.
Êîîïåðàöèÿ Ò- è B-ëèìôîöèòîâ
B-ëèìôîöèòû îòíîñÿòñÿ ê ïðîôåññèîíàëüíûì àíòèãåíïðåçåíòèðóþùèì êëåòêàì, òî åñòü îíè ñïîñîáíû âûõâàòûâàòü èç îêðóæàþùåãî ïðîñòðàíñòâà ÷óæåðîäíûå âåùåñòâà è ïåðåðàáàòûâàòü èõ âíóòðè ñåáÿ îñîáûì îáðàçîì. Ïåðåðàáîòàííûé àíòèãåí âûñòàâëÿåòñÿ íà ïîâåðõíîñòè êëåòêè ñ ïîìîùüþ ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè (MHC, main histocompatibility complex). MHC íóæåí äëÿ Ò-ëèìôîöèòîâ, òàê êàê îíè íå óìåþò ïðîñòî òàê ðàñïîçíàâàòü àíòèãåí, èì îáÿçàòåëüíî íóæåí àíòèãåí â ñîñòàâå MHC.
Èòàê, âîîðóæåííûå ýòîé èíôîðìàöèåé, ïîñìîòðèì íà B-ëèìôîöèò, êîòîðûé ñ ïîìîùüþ B-êëåòî÷íîãî ðåöåïòîðà (IgM) íàøåë è ñâÿçàë íåêèé àíòèãåí. Ëèìôîöèò ïðîãëàòûâàåò êîìïëåêñ àíòèãåí-àíòèòåëî è ïåðåâàðèâàåò åãî âíóòðè ñåáÿ. ×àñòü àíòèãåíà îí âûñòàâëÿåò íà ñâîþ ïîâåðõíîñòü â ñîñòàâå MHC ìîëåêóëû.
Ïðè ñâÿçûâàíèè B-êëåòî÷íîãî ðåöåïòîðà è àíòèãåíà B-ëèìôîöèò ïîãëîùàåò àíòèãåí-àíòèòåëî êîìïëåêñ. Âíóòðè ñïåöèàëüíîãî ïóçûðüêà ïðîèñõîäèò ðàñùåïëåíèå àíòèãåíà íà áîëåå ìåëêèå ÷àñòè. Çàòåì ÷àñòü àíòèãåíà âûíîñèòñÿ íà ïîâåðõíîñòü êëåòêè â ñîñòàâå ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè.
 ëèìôàòè÷åñêîì óçëå Ò- è B-ëèìôîöèòû ïëîòíî êîíòàêòèðóþò äðóã ñ äðóãîì (â ìåñòàõ ìåæäó ôîëëèêóëàìè). Ãäå-òî íåïîäàëåêó îêàæåòñÿ T-ëèìôîöèò õåëïåð, ó êîòîðîãî åñòü Ò-êëåòî÷íûé ðåöåïòîð (TCR). Íàïîìíþ, ÷òî TCR, ïîäîáíî àíòèòåëó, îáëàäàåò ñïîñîáíîñòüþ ñâÿçûâàòüñÿ òîëüêî ñ îãðàíè÷åííûì êðóãîì àíòèãåíîâ.  êîíöå êîíöîâ, T-õåëïåð ñ óíèêàëüíûì ðåöåïòîðîì ñâÿæåòñÿ ñ òåì àíòèãåíîì, êîòîðûé B-ëèìôîöèò ëþáåçíî ïðåäîñòàâèë íà ñâîåé ïîâåðõíîñòè.
Îáðàçóåòñÿ ïëîòíûé êîíòàêò ìåæäó äâóìÿ êëåòêàìè, êîòîðûé íàçûâàåòñÿ èììóííûì ñèíàïñîì. Ò-õåëïåð íà÷èíàåò âûäåëÿòü ðàçëè÷íûå âåùåñòâà (â îñíîâíîì, èíòåðëåéêèí-4), êîòîðûå îêîí÷àòåëüíî àêòèâèðóþò B-ëèìôîöèò. Àêòèâàöèÿ ëèìôîöèòà îçíà÷àåò, ÷òî íåêîòîðûå äðåìàâøèå ãåíû íà÷èíàþò ðàáîòàòü, êëåòêà ïðîäóöèðóåò áèîëîãè÷åñêèå âåùåñòâà, êîòîðûå è îïðåäåëÿþò å¸ äàëüíåéøåå ïîâåäåíèå.
Æåëòûé T-õåëïåð âñòðå÷àåòñÿ ñ B-ëèìôîöèòîì è ñâÿçûâàåòñÿ ñâîèì óíèêàëüíûì T-êëåòî÷íûì ðåöåïòîðîì ñ àíòèãåíîì â ñîñòàâå MHC B-êëåòêè. Êîíå÷íî, íà êàðòèíêå ìû âèäèì òîëüêî äâå êëåòêè (ñëåâà çàñâåòèëñÿ åùå îäèí B-ëèìôîöèò), íî, íà ñàìîì äåëå, èõ òàì äåñÿòêè òûñÿ÷. Îíè êîíòàêòèðóþò, òðóòñÿ äðóã î äðóãà, ïðîâåðÿÿ, íåò ëè òàì ïîäõîäÿùåãî àíòèãåíà. Àíòèãåíû òîæå íå áûâàþò â åäèíè÷íûõ êîëè÷åñòâàõ, ýòî òûñÿ÷è è äåñÿòêè òûñÿ÷ ìîëåêóë.
Êîíòàêò ìåæäó T-õåëïåðîì è B-ëèìôîöèòîì ìîæåò è íå ïðîèñõîäèòü, åñëè íàõîäÿùèéñÿ íåïîäàëåêó T-ëèìôîöèò óæå ðàñïîçíàë àíòèãåí, êîòîðûé åìó ïðåäîñòàâèëà äåíäðèòíàÿ êëåòêà.  òàêîì ñëó÷àå àêòèâèðîâàííûé Ò-õåëïåð íà÷íåò âûäåëÿòü âåùåñòâà, êîòîðûå ïîìîãóò B-ëèìôîöèòó îêîí÷àòåëüíî àêòèâèðîâàòüñÿ.
B-ëèìôîöèò ïðîäâèãàåòñÿ â ãëóáü ôîëëèêóëà, ãäå êëåòêè-ïîìîùíèêè, âî-ïåðâûõ, áóäóò óäåðæèâàòü åãî íà ìåñòå, à, âî-âòîðûõ, áóäóò ñïîñîáñòâîâàòü åãî äàëüíåéøåìó ðàçâèòèþ. Âíóòðè ôîëëèêóëà ïîÿâëÿåòñÿ î÷àæîê, ãäå ïðîèñõîäèò èíòåíñèâíîå äåëåíèå àêòèâèðîâàííîãî B-ëèìôîöèòà. Òàêîé î÷àã íàçûâàåòñÿ ãåðìèíàòèâíûì öåíòðîì (ëàò. germinis — ðîñòîê), à ñàì ôîëëèêóë íàçûâàåòñÿ âòîðè÷íûì.
Àêòèâèðîâàííûé B-ëèìôîöèò ïîëçåò â ôîëëèêóë.
Êàê B-ëèìôîöèòû ñòàíîâÿòñÿ åù¸ êðó÷å.
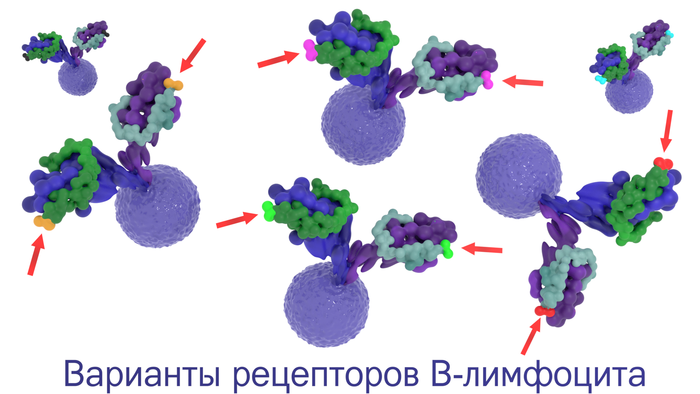
ß âåäü óæå ïèñàë, íàñêîëüêî óíèêàëüíûå B-êëåòî÷íûå ðåöåïòîðû è àíòèòåëà? À òàêæå, êàæåòñÿ, ÿ ðàññêàçûâàë, áëàãîäàðÿ êàêèì ïðîöåññàì ïîëó÷àåòñÿ ýòà óíèêàëüíîñòü. Íî íà ýòîì èñòîðèÿ óíèêàëüíîñòè íå çàêàí÷èâàåòñÿ. Îêàçûâàåòñÿ, âî âðåìÿ äåëåíèÿ ëèìôîöèòîâ â ãåðìèíàòèâíîì öåíòðå ôîëëèêóëà çàïëàíèðîâàííî óâåëè÷èâàåòñÿ ÷àñòîòà ìóòàöèé. Ýòî íàçûâàåòñÿ ñîìàòè÷åñêèì ãèïåðìóòàãåíåçîì è îçíà÷àåò, ÷òî ÷àñòîòà ìóòàöèé â ãåíàõ, îòâå÷àþùèõ çà àíòèòåëà, óâåëè÷èâàåòñÿ âî ìíîãî ðàç (íà 4 — 6 ïîðÿäêîâ). Ýòî òî÷å÷íûå ìóòàöèè, òî åñòü, ãðóáî ãîâîðÿ, â êîíå÷íîì áåëêå èçìåíÿåòñÿ îäíà ìîëåêóëà.  ðåçóëüòàòå ýòîãî ïîëó÷àåòñÿ ìíîãî-ìíîãî âàðèàíòîâ ëèìôîöèòîâ ñ ÷óòü èçìåíåííûìè B-êëåòî÷íûìè ðåöåïòîðàìè. Òåïåðü èç ýòîãî îáèëèÿ ìóòàíòîâ íóæíî âûáðàòü òå, êîòîðûå ìàêñèìàëüíî ñèëüíî (ñ âûñîêîé àôôèííîñòüþ) ñâÿæóòñÿ ñ àíòèãåíîì. Íà êàðòèíêå íèæå ÿ ïîïûòàëñÿ ïîêàçàòü íåñêîëüêî ëèìôîöèòîâ ñ ÷óòü-÷óòü îòëè÷àþùèìèñÿ ðåöåïòîðàìè.

 ôîëëèêóëàõ ëèìôàòè÷åñêèõ óçëîâ ïðèñóòñòâóþò ôîëëèêóëÿðíûå äåíäðèòíûå êëåòêè, êîòîðûå ïîìîãàþò B-ëèìôîöèòàì â èõ ðàçâèòèè. Êðîìå òîãî, ýòè êëåòêè ñïîñîáíû äîëãî óäåðæèâàòü àíòèãåíû, êîòîðûå âûçâàëè àêòèâàöèþ B-ëèìôîöèòà. Ýòèõ àíòèãåíîâ íåìíîãî, íà âñåõ ëèìôîöèòîâ íå õâàòèò. Ïîýòîìó ìåæäó äåëÿùèìèñÿ B-ëèìôîöèòàìè ñ ðàçíûìè âàðèàíòàìè B-êëåòî÷íûõ ðåöåïòîðîâ âîçíèêàåò ñåðüåçíàÿ êîíêóðåíöèÿ. Êàæäûé ñîëäàò ðâåòñÿ â áîé, íî íà äåëî ïîéäóò òîëüêî ëó÷øèå. Òå ëèìôîöèòû, êîòîðûå íå ñìîãëè ñâÿçàòüñÿ èëè ñëàáî ñâÿçàëèñü ñ àíòèãåíîì, óìèðàþò (èõ ïîòîì ñúåäàþò ìàêðîôàãè). Òàêèõ ïîãèáøèõ êëåòîê — áîëüøèíñòâî. Îäíàêî íåêîòîðûå B-êëåòêè ïîëó÷àþò ðåöåïòîð, êîòîðûé ìàêñèìàëüíî ñèëüíî (ñ âûñîêîé àôôèííîñòüþ) ñâÿçûâàåòñÿ ñ àíòèãåíîì. Ñèëà ñâÿçè, àôôèííîñòü, ïðè ýòîì âîçðàñòàåò, ïðèìåðíî, â ñòî ðàç ïî ñðàâíåíèþ ñ îðèãèíàëüíûì (íà÷àëüíûì) âàðèàíòîì ðåöåïòîðà. Ýòîò ïðîöåññ íàçûâàþò ñîçðåâàíèåì àôôèííîñòè. Êðîìå òîãî, âî âðåìÿ ýòîãî ñîçðåâàíèÿ ïðîèñõîäèò ïåðåêëþ÷åíèå êëàññà èììóíîãëîáóëèíîâ: IgM ìåíÿåòñÿ íà IgG, IgE èëè IgA. B-ëèìôîöèòû ñî ñ÷àñòëèâûì ðåöåïòîðîì íà÷èíàþò ìíîãîêðàòíî äåëèòüñÿ, äàâàÿ æèçíü êëåòêàì-ïîòîìêàì, êîòîðûå áóäóò ïðîäóöèðîâàòü àíòèòåëà. Âîò òàêîé íåáîëüøîé åñòåñòâåííûé îòáîð â íàøåì îðãàíèçìå.
Äåíäðèòíàÿ êëåòêà (ñ îòðîñòêàìè) óäåðæèâàåò íà ñâîåé ïîâåðõíîñòè àíòèãåíû. Àêòèâèðîâàííûé ëèìôîöèò íà÷èíàåò äåëèòüñÿ, îáðàçóÿ ìíîæåñòâî ïîòîìêîâ ñ ÷óòü ðàçëè÷àþùèìèñÿ B-êëåòî÷íûìè ðåöåïòîðàìè. Òå êëåòêè, êîòîðûå ñìîãëè êîíêóðåíòíî ñâÿçàòüñÿ ñ àíòèãåíîì, ïîëó÷àþò ñèãíàë ê ðàçìíîæåíèþ. Òàê ïîëó÷àåòñÿ êëîíàëüíàÿ ëèíèÿ B-ëèìôîöèòîâ.
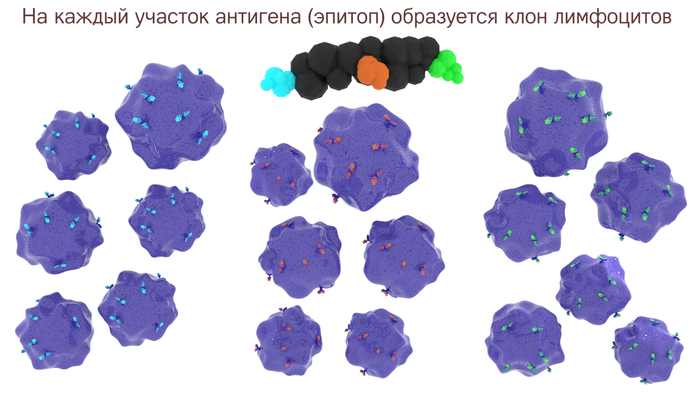
Âûæèâøèå B-ëèìôîöèòû ñ âûñîêîé àôôèííîñòüþ ìíîãîêðàòíî äåëÿòñÿ, îáðàçóÿ êëîí B-ëèìôîöèòîâ. Êëîí — ýòî ìíîæåñòâî êëåòîê, ÿâëÿþùèåñÿ èäåíòè÷íûìè ïîòîìêàìè îò îäíîé ðîäèòåëüñêîé êëåòêè. Òàê êàê àíòèãåíû â áîëüøèíñòâå ñâî¸ì èìåþò íåñêîëüêî ðàçíûõ ýïèòîïîâ, òî íà êàæäûé ýïèòîï íàéäåòñÿ ñâîé B-ëèìôîöèò. È êàæäûé òàêîé ëèìôîöèò äàñò ñâî¸ ïîòîìñòâî êëåòîê — êëîíàëüíóþ ëèíèþ. Àíòèòåëà ê îäíîìó àíòèãåíó, íî îò ðàçíûõ êëîíîâ B-ëèìôîöèòîâ íàçûâàþò ìóëüòèêëîíàëüíûìè àíòèòåëàìè.
Ïîñëå ñåðèè òðàíñôîðìàöèé B-ëèìôîöèòû ïðîäâèãàþòñÿ ê âûõîäó èç ëèìôàòè÷åñêîãî óçëà. ×àñòü ëèìôîöèòîâ îñòàíåòñÿ çäåñü æå, â ëèìôîóçëå èëè ñåëåçåíêå, ïîëîâèíà âûéäåò â êðîâü è îñÿäåò â êîñòíîì ìîçãå, îñòàâøàÿñÿ ÷àñòü ìèãðèðóåò â ñëèçèñòûå îáîëî÷êè.
 êîíöå ñîçðåâàíèÿ àêòèâèðîâàííûå B-ëèìôîöèòû ïðåâðàùàþòñÿ â ïëàçìàòè÷åñêèå êëåòêè èëè ïëàçìîöèòû. Ýòî êðóïíûå ìàòåðûå êëåòêè, ïðèìåðíî, â äâà ðàçà áîëüøå ñâîèõ ïðåäøåñòâåííèêîâ. Îíè óòðà÷èâàþò B-êëåòî÷íûé ðåöåïòîð è âîîáùå ñëàáî ðåàãèðóþò íà îêðóæàþùåå. Òåïåðü ó íèõ åñòü îäíà çàäà÷à — ïðîäóöèðîâàòü àíòèòåëà. Ïëàçìîöèòû óòðà÷èâàþò ñâîé óíèêàëüíûé B-êëåòî÷íûé ðåöåïòîð è íà åãî îñíîâå íà÷èíàþò ñèíòåçèðîâàòü àíòèòåëà. Âñÿ àêòèâíîñòü êëåòêè íàïðàâëåíà íà ïðîèçâîäñòâî áåëêîâ — èììóíîãëîáóëèíîâ. Ïëàçìàòè÷åñêèå êëåòêè, ðàñïîëàãàþùèåñÿ â ëèìôîóçëàõ è ñåëåç¸íêå, æèâóò îò 4 äî 7 íåäåëü. Ïëàçìîöèòû, ïîñåëèâøèåñÿ â êîñòíîì ìîçãå, ìîãóò æèòü äåñÿòêè ëåò è âîîáùå âñþ æèçíü, è âñå ýòî âðåìÿ áóäóò ïîòèõîíüêó ïðîèçâîäèòü ñïåöèôè÷åñêèå àíòèòåëà (íàïðèìåð, IgG ïðîòèâ êîðè).
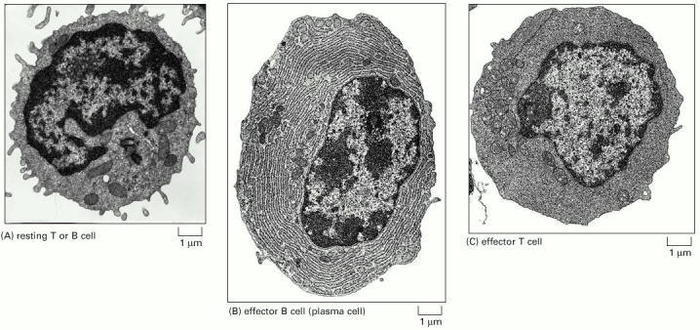
Ñëåâà ïîêàçàí íàèâíûé Ò- èëè B-ëèìôîöèò — îíè ïðàêòè÷åñêè íå ðàçëè÷èìû. Ïîñåðåäèíå èçîáðàæåíà ýôôåêòîðíàÿ B-êëåòêà (ïëàçìîöèò). Âñÿ îáëàñòü öèòîïëàçìû ïëàçìîöèòà çàíÿòà ýíäîïëàçìàòè÷åñêèì ðåòèêóëóìîì — ñåòüþ îðãàíåëë, ñèíòåçèðóþùèõ áåëîê. Ñïðàâà èçîáðàæåí T-êèëëåð èëè T-õåëïåð (ïðîèñõîäÿò èç íàèâíûõ Ò-ëèìôîöèòîâ).
×àñòü àêòèâèðîâàííûõ ëèìôîöèòîâ ïðåâðàùàåòñÿ â B-êëåòêè ïàìÿòè. Îíè íå ïðîäóöèðóþò àíòèòåëà, à æäóò ïîâòîðíîãî ñòîëêíîâåíèÿ ñ âðàãîì.  äàëüíåéøåì, åñëè â îðãàíèçì ñíîâà ïîïàäåò òîò æå ñàìûé àíòèãåí, B-êëåòêè áûñòðî äèôôåðåíöèðóþòñÿ â ïëàçìîöèòû è íà÷èíàþò ïðîèçâîäèòü àíòèòåëà â áîëüøîì êîëè÷åñòâå. Íî èììóííîé ïàìÿòè ÿ ñîáèðàþñü ïîñâÿòèòü îòäåëüíûé ïîñò.
Åù¸ ñîâñåì ÷óòü-÷óòü î B-ëèìôîöèòàõ.
B-êëåòêè, ïîäîáíî Ò-ëèìôîöèòàì, òîæå áûâàþò íåñêîëüêèõ âèäîâ (ñóáïîïóëÿöèé). Âûäåëÿþò òàêèå Â-êëåòêè: Â1, Â2 è Â êëåòêè ìàðãèíàëüíîé çîíû (MZB, Marginal Zone B-cell).
Î B2-êëåòêàõ âû òîëüêî ÷òî ïðî÷èòàëè ïîñò. B2-ëèìôîöèòû âîâëåêàþòñÿ â èììóííûé îòâåò è ïðîäóöèðóþò ñïåöèôè÷åñêèå àíòèòåëà ê êîíêðåòíîìó àíòèãåíó.
B1 êëåòêè ìåíåå ñïåöèôè÷íû, èõ ìíîãî â ñëèçèñòûõ îáîëî÷êàõ, â ïëåâðå, êèøå÷íèêå è ñåëåç¸íêå. Ýòè êëåòêè ìîãóò äîëãî æèòü â îðãàíèçìå, ïåðèîäè÷åñêè äàâàÿ ïîòîìñòâî áåç âñÿêîé äîïîëíèòåëüíîé ñòèìóëÿöèè. Èì íå íóæåí àíòèãåí, ÷òîáû íà÷àòü ïðîäóöèðîâàòü àíòèòåëà.  îñíîâíîì, îíè ïðîèçâîäÿò íèçêîñïåöèôè÷íûå àíòèòåëà IgM è IgA, ñïîñîáíûå ñâÿçûâàòüñÿ ñî ìíîãèìè àíòèãåíàìè. Ïðåäíàçíà÷åíèå B1-ëèìôîöèòîâ — áûñòðûé îòâåò íà øèðîêî ðàñïðîñòðàí¸ííûõ âðàãîâ (â îñíîâíîì, ýòî áàêòåðèè). Èìåííî ýòè ëèìôîöèòû ïðîèçâîäÿò IgM, êîòîðûé â íîðìå âñåãäà ïðèñóòñòâóåò â êðîâè. Òàêæå ýòè êëåòêè ïðîèçâîäÿò IgG, õîòÿ è ñ íåâûñîêîé àôôèííîñòüþ. Òàêèå èììóíîãëîáóëèíû, êîòîðûå ïîñòîÿííî âûðàáàòûâàþòñÿ â îðãàíèçìå áåç âíåøíåãî àíòèãåíà, íàçûâàþò åñòåñòâåííûìè àíòèòåëàìè. Åñòåñòâåííûå àíòèòåëà ñàìûìè ïåðâûìè ìîãóò ñâÿçûâàòü âèðóñû ãðèïïà è äàæå ÂÈ× (íå âåðèòå? — âîò ñòàòüÿ).
MZB èëè êëåòêè ìàðãèíàëüíîé çîíû ðàñïîëàãàþòñÿ â îäíîèìåííîé ÷àñòè ñåëåç¸íêè (ïîìíèòå, ìåñòî íà ãðàíèöå êðàñíîé è áåëîé ïóëüïû?) Îíè î÷åíü ïîõîæè íà B1-êëåòêè. MZB ñëåäÿò çà àíòèãåíàìè êðîâè è ïðîèçâîäÿò òîëüêî IgM. Èõ àíòèòåëà íå îñîáî ñïåöèôè÷íûå, çàòî ñðàáàòûâàþò â ñàìîì íà÷àëå èíôåêöèè, ÷òîáû õîòü êàê-òî çàäåðæàòü âðàãà — äî òîé ïîðû, êîãäà ïîäîñïåþò B2-ëèìôîöèòû.
Ñàëþòóþ âñåì, êòî äî÷èòàë äî êîíöà. Èììóíèòåò íå ñàìàÿ ëåãêàÿ òåìà, è ÷åì áëèæå ìû ïîäáèðàåìñÿ ê ïîëíîé êàðòèíå, òåì ñòàíîâèòñÿ ñëîæíåå. Íàäåþñü, ñìîãó ïðîâåñòè âàñ ñêâîçü òåðíèè ñëîæíîñòåé ê çâåçäàì ïîçíàíèÿ 🙂 ß ñîáèðàþñü ñäåëàòü íåáîëüøîé ïåðåðûâ, íî íà ýòîé òåìå èììóíèòåò åù¸ íå èñ÷åðïàí. Âåðíóñü ïîñëå îòïóñêà. Âñåì îòëè÷íîãî íàñòðîåíèÿ è äîëãîæèâóùèõ ïëàçìîöèòîâ!
Увеличение лимфоузлов – симптом серьезных болезней.
Больные часто спрашивают, что делать, если увеличился или воспалился лимфатический узел под мышкой, на шее, в паховой области, в других местах тела, и как уменьшить его размер. Проблема в том, что многие путают причину и следствие.
Увеличение лимфоузлов (лимфаденит, лимфаденопатия) – сигнал, указывающий на неблагополучие организма, поэтому уменьшить размер узла можно, только устранив причину его увеличения. Если в паху, под мышкой или другой зоне обнаружились странные «шишечки», нужно срочно обратиться к врачу. Это организм подает сигнал SOS, который ни в коем случае нельзя игнорировать.
Как работает лимфатическая система и почему увеличиваются лимфоузлы
Лимфатическая система охватывает практически весь организм, выводя лимфу из органов и тканей в кровяное русло. Этот процесс называется лимфообращением. Таким образом регулируется объем и состав тканевых жидкостей. Кроме того, с помощью лимфы транспортируются биологически активные вещества.
Лимфатическая система состоит из сосудов, узлов и протоков. Начинается она с капилляров – мелких сосудистых образований, которые есть практически в любой ткани, кроме нервов, костей и самого верхнего слоя кожи. Лимфатические капилляры тоньше кровеносных, имеют очень проницаемые стенки и могут растягиваться, забирая большой объем межклеточной жидкости.
Капилляры сливаются в лимфатические сосуды, по ходу которых расположены лимфоузлы, состоящие из лимфоидной ткани. Лимфатические узлы могут быть разных размеров – от мелких с просяное зернышко до крупных, достигающих размера большой фасоли. Лимфоузлы играют роль фильтра – протекающая через них лимфа фильтруется и обеззараживается при помощи антител.
Сосуды соединяются между собой, образуя лимфатические протоки, которые впадают в крупные вены. Кровеносная и лимфатическая системы неразделимы, поскольку выполняют одну и ту же задачу – снабжение тканей питательными веществами, сбор отработанных шлаков, токсинов и других вредных веществ для последующего их выделения почками и печенью.
Однако лимфатическая система играет и другую очень важную роль – защитную. Лимфоциты, находящиеся в лимфе, уничтожают попавшие в органы и ткани микроорганизмы, не давая инфекции поразить весь организм. Если даже микробы попадут в кровоток, то лимфоидные клетки их уничтожат.
Так же реагирует лимфатическая система и на раковые клетки, которые совершенно справедливо считает чужеродными. В нашем организме постоянно появляются мутирующие клеточные структуры, но онкология развивается далеко не всегда, потому что лимфоциты уничтожают неправильно развитые клетки.
При нахождении в организме большого количества возбудителей требуется много лимфоцитов и антител – специальных соединений, необходимых для ликвидации инфекции. Повышенная нагрузка сказывается на состоянии лимфоузлов, в которых накапливаются лимфоциты, производящие антитела. Лимфатические узлы увеличиваются, становятся плотными, а иногда даже спаиваются между собой, образуя крупные конгломераты – «пакеты».
Лимфаденопатия часто сопровождается лихорадкой, плохим самочувствием, головной болью, слабостью, разбитостью. Однако такое состояние может не давать никаких других симптомов, кроме увеличения лимфоузлов. Особенно часто бессмптомность наблюдается на начальных стадиях онкопатологий.
Увеличение лимфоузлов обычно сопровождается отеками лица и конечностей. Это вызвано нарушением лимфотока, при котором происходит скопление лимфы внутри тканей. Сочетание отечности и лимфаденопатии – опасный признак, указывающий на высокую вероятность онкологии и тяжелых инфекций.
Основные причины увеличения лимфоузлов
- Воспалительные процессы.
- Гнойные поражения кожи, подкожных структур и внутренних органов.
- Инфекции. Увеличение лимфоузлов наблюдается при сифилисе, гонорее, герпесе, генитальном туберкулезе, паховом лимфогранулематозе, ВИЧ.
- Заражение паразитами – гельминтами (глистами), простейшими – амебами, малярийным плазмодием, токсоплазмами.
- Онкологические заболевания – рак, лейкоз, саркомы, лимфомы (рак лимфоузлов).
- Аутоиммунные поражения – болезни, при которых иммунная система воспринимает клетки собственного организма как чужеродные и начинает их атаковать. К таким заболеваниям относятся ревматизм, красная волчанка, аутоиммунный тиреоидит (воспаление щитовидной железы), некоторые кожные патологии.
- Аллергическая реакция.
- Вакцинация – лимфоузлы могут увеличиваться после проведения прививок как ответ на введение чужеродного белка и убитых возбудителей.
Типы лимфаденопатий
- Локальная – увеличение одного или нескольких смежных групп лимфоузлов, расположенных на одной или двух находящихся рядом анатомических областях, например на шее и ключице. Такое состояние часто возникает при различных инфекционных поражениях — фурункулах, абсцессах, мастите, карбункулах, половых инфекциях.
- Генерализованная – в этом случае поражаются лимфоузлы в разных областях тела. Такое состояние характерно для инфекций – краснухи, ветрянки, инфекционного мононуклеоза. Большое количество лимфоузлов поражается при лейкозе (раке крови), лимфогранулематозе (лимфоме) – раке лимфатических узлов, ревматизме и нарушениях иммунитета.
Переход локальной формы в генерализованную говорит о распространении болезни и неспособности иммунитета подавить болезнь.
Почему при раке увеличиваются лимфоузлы
По мере роста раковой опухоли ее клетки начинают вымываться в лимфу, попадая в лимфатические капилляры, а затем в лимфоузлы, находящиеся ближе всего к очагу поражения. Врачи их называют сторожевыми. Лимфоциты пытаются уничтожить злокачественные клетки, но, как правило, безрезультатно. В итоге в лимфатическом узле начинает расти очаг опухоли (метастаз).
Пробив защиту первого уровня в виде сторожевых лимфоузлов, раковые клетки распространяются дальше в отдаленные части лимфатической системы, а затем – в органы и ткани. В результате опухоли начинают расти далеко от первичного очага – в печени, легких, головном мозге. У раковых больных на УЗИ обнаруживаются увеличенные лимфоузлы в самых разных частях тела.
Чем больше опухоль, тем выше вероятность поражения лимфоузлов. Иногда лимфаденит возникает раньше обнаружения опухолевого очага и является основным симптомом, с которым больные обращаются к врачу.
Размеры опухоли и вероятность поражения сторожевых лимфоузлов
| Размер опухоли, см | Вероятность поражения сторожевых лимфоузлов, % |
| До 2 | 15 |
| 2-3 | 32 |
| 3-4 | 50 |
| 5-6 | 65 |
| 7-10 | 90 |
| Свыше 10 | Практически всегда |
При различных типах рака поражаются разные группы лимфоузлов, которые можно прощупать самостоятельно.
Заболевания, вызывающие увеличение лимфатических узлов
| Группы лимфоузлов | Виды онкологических патологий, вызывающих увеличение лимфоузлов |
| Шейные лимфоузлы | Рак гортани, ротовой полости, щитовидной железы, молочной железы, легкого, желудка, рак крови |
| Подключичные и надключичные | Рак легкого, плевры, органов брюшной полости |
| Подмышечные | Рак молочной железы, рак кожи, лейкоз |
| Паховые | Рак мужских и женских половых органов, мочевыводящей системы, прямой кишки, кожи нижней половины туловища, лимфомы, лейкоз |
| Лимфоузлы на конечностях | Рак кожи, лимфомы |
Увеличенные лимфоузлы также могут обнаруживаться во время проведения ультразвуковой диагностики. Такой симптом возникает при раке кишечника, поджелудочной железы, внутренних половых органов, мочевого пузыря, простаты, легких, пищевода, молочной железы, лейкозах, лимфомах.
Что делать при увеличении лимфоузлов
В первую очередь, нельзя заниматься самолечением. Рецепты из Интернета и прием антибиотиков не дают положительного эффекта, поскольку неизвестно, чем вызвана лимфаденопатия, и непонятно, чем ее лечить.
Нельзя греть, прикладывать примочки и разминать лимфатические узлы. Это вызовет распространение инфекции по всему организму, приведя к заражению крови, распространению опухоли и другим осложнениям.
При увеличении хотя бы одного узла нужно обратиться к врачу – гинекологу, урологу или другому специалисту. Во время приема проводится осмотр с определением следующих параметров лимфоузлов:
- Размера. Достаточно относителен, поскольку зависит от возраста и состояния больного. Патологически измененные узлы, как правило, не только увеличены, но и болезненны.
- Консистенции. Плотные, как камень, лимфоузлы практически всегда обозначают метастазы рака, а более мягкие свидетельствуют о различных инфекциях. При гнойных поражениях они даже могут быть размягченными. Спаянные пакеты лимфоузлов указывают на рак, туберкулез и некоторые венерические инфекции.
- Локализации. Местонахождения увеличенных узлов. От этого зависит последующее обследование.
Больному назначаются:
- Общий анализ крови с развернутой формулой лейкоцитов – инфекционные процессы характеризуются увеличением количества лимфоцитов, общего числа лейкоцитов и ускорением СОЭ. При аллергических поражениях повышается концентрация эозинофилов. При онкопатологиях обнаруживаются ускорение СОЭ, лейкоцитоз, анемия (уменьшение концентрации гемоглобина и эритроцитов).
- Биохимический анализ крови на максимальное количество показателей позволяет оценить функцию внутренних органов, заподозрив воспалительный или онкологический процесс.
- Общий анализ мочи сдается для выявления болезней мочеполовой сферы, в том числе венерических.
- Мазок из половых путей и шейки матки у женщин выявляет ЗППП и инфекционные процессы. Для обнаружения скрытых и нетипично протекающих инфекций применяется ПЦР-диагностика – поиск возбудителя по ДНК.
- Анализ кала, выявляющий паразитирование гельминтов и простейших.
- УЗИ области, где предположительно может находиться патологический очаг. В зависимости от места увеличения лимфоузлов назначается УЗ-диагностика молочных желез, малого таза, брюшной полости, забрюшинного пространства.
- Пункция лимфоузлов, позволяющая определить метастазы рака. При гистологическом (клеточном) исследовании можно обнаружить даже тип опухоли, которая вызвала метастаз.
Лечение
Лечение зависит от выявленного заболевания. При инфекционных процессах показаны антибиотики, противовирусные, общеукрепляющие, иммуностимулирующие препараты.
При гнойных патологиях назначаются антибиотики в сочетании с хирургическим лечением: вскрытие гнойника, удаление нездоровых тканей.
При ревматизме и других заболеваниях, поражающих весь организм, назначается лечение, специально разработанное для определённых болезней. Уменьшение лимфоузлов свидетельствует об улучшении состояния пациента.
При инфекциях назначаются препараты, убивающие возбудителя и улучшающие работу иммунной системы.
При онкологических заболеваниях показано хирургическое лечение, химио-, лучевая и гормонотерапия. Пораженные лимфоузлы часто удаляют, чтобы не допустить распространения раковых клеток.
Увеличение лимфоузлов – опасное состояние, требующее срочной врачебной диагностики. В этом случае счет идет на дни – любое промедление отрицательно сказывается на состоянии здоровья, а иногда может привести к печальному финалу.
