Воспаление лопаточно подъязычной мышцы

Невралгия подчелюстного и подъязычного узлов — это болевой синдром, который сопровождается приступами острой жгучей боли в области языка, слизистых оболочек ротовой полости, подъязычной и подчелюстной зоны. Патология относится к органическим заболеваниям вегетативных узлов лица. Диагностика проводится врачом неврологом с помощью топических методов и путем диагностических блокад.
Содержание статьи:
- Причины возникновения невралгии подчелюстного и подъязычного узлов
- Симптомы невралгии подчелюстного и подъязычного узлов
- Диагностика невралгии подчелюстного и подъязычного узлов
- Лечение невралгии подчелюстного и подъязычного узлов
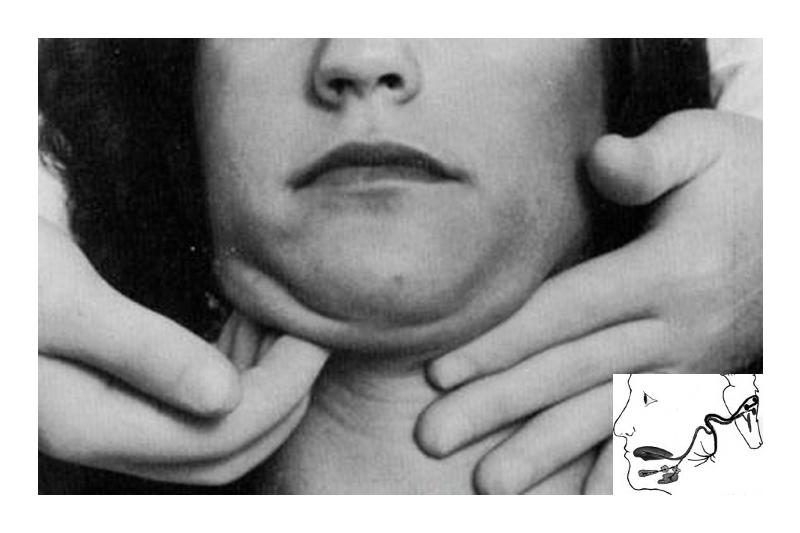
Болезнь может иметь односторонний или двухсторонний характер. Нередко патология имеет хроническую форму, которая сопровождается пароксизмальными болевыми приступами длительностью до 1 часа, нарушением слюноотделения, отеками мягких тканей и рефлекторными болями в близлежащих узлах на лице, шее, затылочной и височной области, в верхней части грудной клетки и руке со стороны очага патологии. В 96% случаев невралгия подъязычных и подчелюстных ганглиев наблюдается с одной стороны и лишь в 4% — двухсторонняя.
Лечение пораженных подъязычных и подчелюстных узлов включает в себя целый комплекс мероприятий от санации и устранения очагов инфекции с помощью медикаментозной терапии, лечебных блокад, физиотерапевтических методов до хирургических вмешательств при необходимости. Терапия должна соответствовать степени распространения заболевания, характеру и частоте приступов боли, состоянию окружающих тканей, языка, подъязычной и подчелюстной зоны. Средства и методы, которые будут применяться для терапии, определяет невролог при консультации других узких специалистов.
Причины возникновения невралгии подчелюстного и подъязычного узлов
Спровоцировать развитие невралгии подчелюстного и подъязычного узлов могут факторы:
- физического воздействия — длительное или регулярное переохлаждение ганглиев;
- хронические воспалительные процессы в ротовой полости — стоматит, множественный кариес, гингивит, пародонтит;
- инфекционные патологии — вирусные заболевания, сепсис, сифилис, туберкулез;
- хронические заболевания пищеварительной системы и органов малого таза;
- негативные последствия хирургических вмешательств — удаление или протезирование зубов;
- очаги инфекции в близких органах — ангина, отит, синусит.
Нередко невралгия может появиться по причине интоксикации организма ядами, солями тяжелых металлов, некачественным алкоголем. Также может развиваться на фоне аллергических и эндокринных заболеваний, быть одним из проявлений гиповитаминоза.
Симптомы невралгии подчелюстного и подъязычного узлов
Первыми проявлениями болезни будут приступообразные боли (пароксизмы) на стороне воспаленных ганглиев. Время длительности болевого приступа варьируется от нескольких минут до часа. Болевой синдром отличается интенсивностью и пульсацией в области локализации пораженных ганглиев. Отличительной чертой большинства вегетативных ганглионитов лица и головы является тенденция к расширению боли. Чем сильнее и запущеннее воспалительный процесс, тем более обширные зоны поражаются болью во время пароксизма.
Начинаются приступы со стороны воспаленного узла в области корня языка и миндалин, в дальнейшем боль распространяется и занимает все более обширные зоны — на всю половину головы, шеи, в область ключицы, плеча и руку. Возникновение боли может быть спровоцировано напряжением лицевых мышц и термическим воздействием, то есть, во время разговора или приема горячей, острой пищи.
Невралгия подчелюстного и подъязычного узлов делится на две стадии:
- Начальная ганглионевралгическая фаза невралгии подъязычного и подчелюстного ганглиев: характеризуется вышеописанными пароксизмальными болями, может сопровождаться отеком, повышенной чувствительностью языка и слизистых оболочек ротовой полости. Боль может мигрировать в различные участки головы и верхней части туловища.
- Ганглионевритическая фаза невралгии нервных узлов — это уже переход в хроническую форму. На данном этапе развития болезни тупая боль в пораженной стороне присутствует постоянно, появляются нарушения слюноотделения, трофические язвы, возможно снижение чувствительности и признаки вегетативного неврологического синдрома Бернара-Горнера.
В некоторых случаях у пациентов во время сильного болевого приступа наблюдаются такие проявления болезни, как озноб, учащение сердечного ритма, повышение давления, спазмы ЖКТ, тошнота, рвота, чувство тревоги и страха. Хроническая форма болезни — наиболее опасна, чревата нарушениями периферического кровообращения, спазмами и вегетативными изменениями нервных окончаний в подчелюстной и подъязычной области, а также в близлежащих зонах.
Диагностика невралгии подчелюстного и подъязычного узлов
Обнаружить и диагностировать заболевания вегетативных узлов может невролог при личном осмотре пациента. Для установки точного диагноза применяется топическая диагностика, которая включает в себя:
- опрос пациента;
- анализ жалоб;
- осмотр с помощью пальпации и дополнительных приемов;
- а также выявление объективных признаков патологии.
Поскольку в области головы и лица находится несколько вегетативных узлов, и симптоматика их заболеваний бывает очень схожей, главной задачей невролога при первичном осмотре будет выявление локализации болезни.
С помощью скользящей и фиксирующей пальпации специалист выявляет локализацию патологического процесса. Иногда для точной диагностики используются методы «щипка» или поверхностного болевого раздражения.
Если у врача возникают сомнения по поводу результатов топической диагностики, применяется методика диагностической блокады, которая позволяет абсолютно точно установить источник и локализацию невралгии. Блокада проводится в амбулаторных условиях с помощью введения в болезненную область местных анестетиков (новокаин, лидокаин, тримекаин). Обезболивание на некоторое время дает возможность врачу поставить точный диагноз.
Симптомы невралгии подчелюстного и подъязычного узлов нередко имеют схожую симптоматику с воспалениями десен и внутренней структуры зубов. Для исключения стоматологических заболеваний может понадобиться консультация специалиста в этой области.
Лечение невралгии подчелюстного и подъязычного узлов
Комплексная терапия болезни проводится под наблюдением специалиста. Методы, манипуляции и препараты, используемые при лечении, зависят от степени и формы заболевания, а также причин, спровоцировавших его возникновение.
- Этиологическая терапия — устранение очагов инфекции и других причин, спровоцировавших заболевание. При необходимости лечение проводится с привлечением узких специалистов, если причиной болезни стали хронические патологии внутренних органов.
- Патогенная терапия — медикаментозное лечение с применением методов для лечебной блокады, препаратов для улучшения кровообращения и тканевого обмена, витаминов и спазмолитических средств. В процессе лечения используются блокаторы холинореактивной системы, ганглиоблокаторы, адреноблокаторы.
- Симпатическая терапия — снятие острых болезненных симптомов для общего и психического восстановления. Для лечения применяются седативные и снотворные препараты, в редких случаях — антидепрессанты.
Важным этапом в лечении невралгии подчелюстного и подъязычного узлов будут физиотерапевтические методы и рефлексотерапия — лазерная терапия, криотерапия, иглоукалывание, электрофорез, гальвангизация и т.д.
Успех лечения и скорость выздоровления напрямую зависит от своевременности обращения к специалисту. Поводом для обращения могут быть дискомфорт и болевые ощущения в подъязычной и подчелюстной области, боль и припухлость языка, возникновение боли при напряжении голосовых связок и во время еды. При первых появлениях приступов боли, даже если они наблюдаются довольно редко, важно не откладывая записаться на прием к неврологу.
Невралгия подчелюстного и подъязычного узлов — пароксизмальный болевой синдром, возникающий в языке, подъязычной и поднижнечелюстной области. Сопровождается нарушением вегетативной иннервации подъязычной и подчелюстной слюнной железы с расстройством саливации. Диагностика невралгии осуществляется неврологом на основании осмотра, пальпации, исследования чувствительности и результатов проведения диагностической блокады. Необходимо комплексное лечение, состоящее из этиотропной терапии, применения патогенетических средств (ганглиоблокаторов, анальгетиков, адреноблокаторов), лечебных блокад, сосудистой, симптоматической и метаболической терапии. В восстановительном периоде назначают биогенные препараты и физиопроцедуры.
Общие сведения
Подчелюстной и подъязычный узлы представляют собой периферические ганглии вегетативной нервной системы. В них локализуются вторые нейроны вегетативного пути, обеспечивающего иннервацию подъязычной и подчелюстной слюнной железы. Нейроны ганглиев получают импульс по преганглионарным волокнам, исходящим из бульбарного отдела парасимпатической системы. Отростки ганглионарных нервных клеток образуют постганглионарные волокна, иннервирующие соответствующие слюнные железы.
Поскольку подчелюстной и подъязычный узлы локализованы близко друг к другу и имеют многочисленные нервные связи, при возникновении ганглионита и невралгии подчелюстного ганглия, как правило, одновременно возникает невралгия подъязычного узла. В связи с этим клиническая неврология рассматривает оба заболевания как единую патологию.
Невралгия подчелюстного и подъязычного узлов
Причины возникновения
Этиологическими факторами возникновения ганглионита подчелюстного и подъязычного узлов могут быть: переохлаждение, хронические заболевания ротовой полости (гингивит, стоматит, пародонтит и др.), неудачные стоматологические манипуляции (удаление зубов, протезирование), инфекционные заболевания (туберкулез, грипп, хронический сепсис, сифилис), регионарные инфекционные очаги (ангина, хронический тонзиллит, синусит, отит, шейный лимфаденит). Зачастую невралгия подъязычного узла, как и подчелюстного, развивается рефлекторно не только на фоне регионарной хронической патологии, но и при заболеваниях органов брюшной и грудной полости, малого таза (хроническом холецистите, гастродуодените, язвенной болезни 12п. кишки, язве желудка, пиелонефрите, простатите, аднексите и пр.).
Спровоцировать ганглионит могут интоксикации: экзогенные (промышленные яды, алкоголь, бытовые вредности, соли тяжелых металлов) и эндогенные (например, при тиреотоксикозе, сахарном диабете, ХПН, циррозе печени). К способствующим заболеванию факторам относят гиповитаминоз и различные аллергические состояния. Обычно невралгия манифестирует на фоне существующих в организме нейрогуморальных нарушений: эндокринных расстройств, ВСД, артериальной гипертензии или гипотонии.
Симптомы
Невралгия подчелюстного ганглия начинается внезапной болью в подчелюстной области на стороне поражения. Невралгия подъязычного узла проявляется болью в передних 2/3 языка (глоссалгия) и в подъязычной области соответствующей стороны. Возможен двусторонний вариант невралгии. Болевой синдром имеет типичный вегетативный характер: пульсирующая, жгучая или сверлящая боль возникает приступообразно. Длительность болевого пароксизма варьирует от 1-2 минуты до часа. Прямая иррадиация боли распространяется на нижнюю челюсть, боковую поверхность шеи, затылок, висок, надплечье пораженной стороны. Рефлекторная иррадиация обуславливает возникновение боли в верхних отделах грудной клетки и руке. Усиление боли может происходить во время еды и при разговоре. Наиболее патогномонично развитие болевого пароксизма после приема острой или обильной пищи.
Невралгия подъязычного узла приводит к отечности языка, подчелюстного узла — к припухлости поднижнечелюстной области. Типичны расстройства слюноотделения — чаще по типу гиперсаливации, намного реже по типу ксеростомии.
Диагностика
Установить диагноз невралгии подчелюстного и подъязычного ганглиев помогает невролог. Для исключения патологии зубочелюстной системы проводится консультация стоматолога. При осмотре невролог выявляет наличие болевых точек в проекции подчелюстного и подъязычного узла, болезненность пальпации подъязычной области и передних 2/3 языка на стороне невралгии. Исследование чувствительности определяет гипералгезию кожи поднижнечелюстной области и передних отделов нижней челюсти, а также слизистой подъязычной области и передних 2/3 языка на больной стороне. Нарушения вкуса отсутствуют. В отдельных случаях выявляются трофические расстройства в области иннервации пораженных ганглиев: усиленная десквамация эпителия, гипертрофия сосочков языка, эрозия или язвенный дефект слизистой.
С целью уточнения диагноза проводится диагностическая блокада соответствующих вегетативных ганглиев. Для нее обычно используют 3 мл р-ра лидокаина или новокаина. Диагноз подтверждается в случаях, когда блокада купирует болевой синдром. Дифференциальный диагноз проводится с заболеваниями соответствующих слюнных желез: опухолями, сиаладенитом, кистами, слюнокаменной болезнью; с невралгией тройничного нерва.
Лечение
Невралгия подчелюстного узла и невралгия подъязычного узла требуют комплексного подхода к терапии. Прежде всего необходимо устранение причинного триггера. Сюда входит этиотропное лечение (противовирусные препараты, антибиотики, дезинтоксикационные мероприятия, антиаллергические средства), устранение инфекционных очагов (тонзиллэктомия, гайморотомия, фронтотомия и т. п.), терапия регионарных и отдаленных хронических заболеваний, компенсация эндокринных нарушений, лечение алкоголизма. Подобная терапия проводится соответствующими узкими специалистами: отоларингологом, урологом, гинекологом, эндокринологом, наркологом.
При наличии спаек, опухолей или рубцов, обуславливающих сдавление подчелюстного и подъязычного ганглиев, показано хирургическое лечение. Патогенетическое лечение включает блокаторы холинореактивных систем (дифенилтропин, алкалоиды красавки+фенобарбитал, платифиллин, метацин), ганглиоблокаторы (пахикарпин), адреноблокаторы (дигидроэрготамин, пирроксан, дигидроэрготоксин), ненаркотические анальгетики (амидопирин, ацетилсалициловая к-та, метамизол натрия, парацетамол). Большая продолжительность невралгии или отсутствие результата вегетотропной терапии являются показанием к применению лечебных блокад пораженных ганглиев.
В комплексном лечении целесообразно применение сосудистых средств (дротаверин, папаверина, пентоксифиллин), со 2-ой недели заболевания — метаболитов (витаминов гр. В, РР, С, АТФ). Симптоматическое лечение может осуществляться антидепрессантами, седатиками, транквилизаторами. Возможно использовании рефлексотерапии (лазеропунктуры, акупунктуры, криорефлексотерапии), особенно при наличии противопоказаний или ограничений к медикаментозному лечению.
В реконвалесцентный период терапия проводится биогенными средствами: отгон лиманной грязи, алоэ, стекловидное тело крупного рогатого скота. Эффективно их сочетание с введением гиалуронидазы. На этом этапе активно применяется физиотерапия: электрофорез, ультрафонофорез, СМТ, гальванизация, ДДТ, индуктотермия.
Мышцы шеи очень чувствительны к травмам, резким перепадам температуры, переохлаждениям. Анатомия их ничем не отличается от других мышечных массивов. В таблицах представлены сведения об их функциях и расположении, креплении. Самая частая их патология — миозиты. Среди травм лидируют ушибы, реже можно видеть растяжения.
Анатомия мышц шеи
Мышцы шеи, анатомия (таблица хорошо иллюстрирует сложность устройства этого участка тела) которой, несмотря на небольшой объем органа, очень сложна и включает 9 групп:
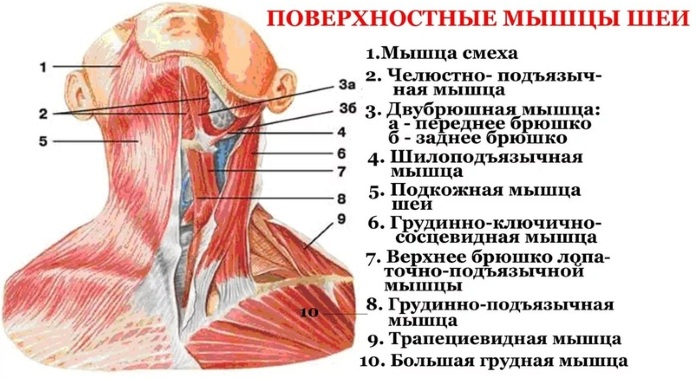 Мышцы шеи. Анатомия
Мышцы шеи. Анатомия
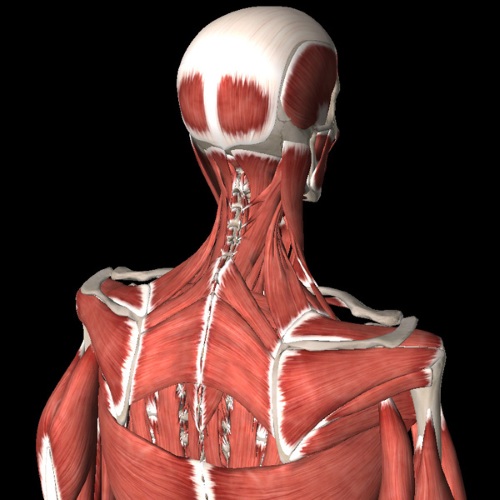

| Название | Где расположена | Выполняемые функции |
| Подкожная или платизма | Группа поверхностных мышц |
|
| Грудинно-ключично-сосцевидная | Группа поверхностно расположенных мышц |
|
| Двубрюшная, челюстно-подъязычная, подбородочно-подъязычная, шилоподъязычная мышцы. | Надподъязычная подгруппа мышц, срединная группа мышц шеи. | Опускает нижнюю челюсть и двигает подъязычную кость. |
| Лопаточно –подъязычная | Срединная группа, подгруппа подподъязычных мышц. |
|
| Грудинно-подъязычная | Срединная группа, подгруппа подподъязычных мышц. | Оттягивает подъязычную кость книзу. |
| Грудинно-щитовидная | Срединная группа, подгруппа подподъязычных мышц. | Движение гортани книзу |
| Щитовидно-подъязычная | Срединная группа, подгруппа подподъязычных мышц. | Участвует в движении гортани и подъязычной кости, сближая их. |
| Передняя, средняя и задняя лестничные | Латеральная группа глубоких шейных мышц. |
|
| Длинная мышца головы, латеральная прямая, длинная мышца шеи, передняя прямая мышца головы. | Медиальная группа глубоких мышц. |
|
Классификация заболеваний мышц шеи
Существует множество различных патологий. Чаще это воспалительные поражения либо дегенеративные изменения компонентов позвоночного столба. Реже встречаются травмы.
- Гнойное воспаление, вызываемое пиогенной флорой.
- Вирусный миозит — воспалительный процесс мышечной ткани, спровоцированный вирусами.
- Дерматомиозит, который представляет собой параллельное вовлечение в патологический процесс не только мышц, но и кожи. Является системной патологией, которую лечит ревматолог.
- Нейромиозит, сочетающий патологию нервных волокон и собственно мышц.
- Хондроз дисков между позвонками с рефлекторной болью.
- Артроз унковертебральных сочленений, который вторично поражает мышечные массивы области шеи.

- Растяжение мышц шейной области.
Опасность напряженного состояния мышц
Мышечное волокно может находиться в 2-х функциональных состояниях: либо в сокращенном, во время работы, либо в расслабленном на момент покоя. Первое состояние называется тонусом мышцы.
Для того, чтобы совершать движения или удерживать состояние равновесия, определенные мышечные структуры расслаблены, а остальные сокращаются. Когда мышца находится длительно в режиме работы и никак не может расслабиться, говорят о состоянии спазма. Это патологическое состояние. Особенно, когда оно проявляется клинически.
Мышцы шеи, анатомия (таблица дает четкую информацию о функциональности) которых предусматривает, что напряженное состояние в них не является безобидным. Напротив, оно может вызвать провокацию к ухудшению кровотока к головному мозгу, лицу и другим органам.
Особенно такие изменения опасны для лиц старшей возрастной группы. При наличии инсультов в анамнезе и хронической ишемии сосудов мозга нужно остерегаться спазма особенно.
Что такое мышечный спазм, характер боли, куда отдает?
Речь идет о длительном сокращении мышечных волокон. В таком режиме они перенапрягаются и могут пережимать как нервные волокна, так и сосуды, а также другие структуры, расположенные по соседству анатомически.
В первую очередь при мышечном спазме шеи беспокоит боль. Она локализована в шее, сзади и по бокам. Реже болевой синдром расположен спереди. Иррадиация зависит от того, какая мышца напряжена и находится в состоянии гипертонуса. Обычно боль отдает в плечо и надплечье.
Случается, что этот признак является единственным проявлением мышечного шейного спазма. Он маскируется ограниченностью движений в плечевом суставе и поэтому это состояние часто расценивают как проявление остеоартроза плеча.
Нередко пациенты при заболевании мышц шеи обращаются с дискомфортом и выраженной тяжестью в затылочной области. Симптоматика усиливается в ночное время.
Следующий возможный признак представляет собой головная боль. Она возникает из-за того, что к содержимому черепной коробки, органам головы и шеи затрудняется приток, а от них — отток крови. Боль не пульсирующая, а больше постоянная и тупая. Эквивалентом может быть головокружение, свидетельствующее о нехватке поступления кислорода к мозгу.
У лиц разного возраста отмечается нестабильность артериального давления. Она проявляется потемнение в глазах, мельканием “мушек”, вплоть до эпизодов потери сознания. Иногда бывает только головная боль в области затылка или некоторая скованность.
Когда спазм в шейных мышцах становится постоянным и хроническим, возможны отдаленные проявления. Так, меняется цвет кожи на кистях рук, она становится более холодной наощупь. Меняется чувствительность. Это чувство ползания мурашек или вовсе потеря чувствительности.
В более тяжелых случаях появляется слабость в мышцах кистей и предплечий. Возможно появление некой атрофии мышц руки. Становится тяжелее прощупать пульс из-за измененного тонуса сосудов. Кисть может отекать с одной или обеих сторон.
Причины и локализация спазма
Основными причинами спазмов считаются:
- Новообразования костных структур, мышечных массивов и других тканей (первичные и метастатические).
- Миозит различной природы.
- Хондроз шейных позвонков.
- Корешковый синдром.
- Миелопатия на уровне шейных позвонков.
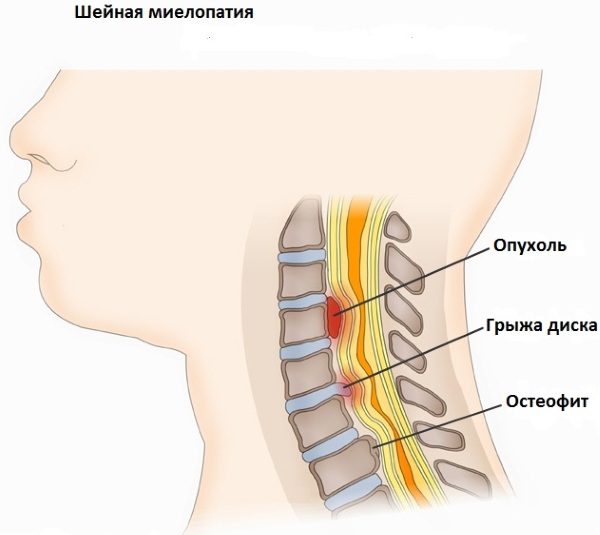
- Патология осанки (кривошея).
- Спондилез и спондилоартроз.
- Унковертебральный артроз.
- Травма шеи.
- Растяжения мышц.
- Психотические и невротические расстройства.
- Дефицит магния, кальция в организме, а также гормональный дисбаланс.
Устранение спазма в мышцах шеи
Таблица функциональности всех 9 групп мышц шейного отдела и их анатомических особенностей свидетельствует о хрупком локальном равновесии. Спазматические боли и скованность значительно затрудняют повседневную жизнь, становясь причиной временной нетрудоспособности. А при хроническом течении без лечения это состояние может привести к инвалидности.
Чтобы избавиться от спазма, принимается целый комплекс мер. Это не только препараты, но и физлечение, а в период утихания боли и лечебная гимнастика, физическая культура, которая направлена на укрепление мышц шеи.
Медикаменты
В первую очередь используются миорелаксанты. Речь идет о препаратах, которые расслабляют мышцы. Это симптоматическое и патогенетическое направления лечения. В ход идут как препараты центрального, так и периферического действия.
Врачи в первые дни рекомендуют инъекции в мышцу. Эта мера позволяет быстрее добиться желаемого эффекта. Единственная опасность заключается в снижении уровня артериального давления.
Это следует иметь в виду у лиц, принимающих антигипертензивные препараты, а также у лиц, склонных к гипотензии. Неправильный подбор дозы может вызвать сосудистый коллапс, который очень опасен, особенно для пожилых пациентов.
Среди известных названий Сирдалуд, Мидокалм, Тизанидин. После 5 дней парэнтерального введения переходят на таблетки. Здесь также очень важно адекватно титровать и подбирать дозы препаратов во избежание нежелательных побочных действий.
Нестероидные препараты противовоспалительного действия помогают при миозитах и хондрозе, как причинах мышечного спазма. Подход такой же ступенчатый: начинают терапию с инъекций, а завершают приемом таблеток.
Гормональные препараты назначаются при выраженном болевом синдроме. С осторожностью они применяются при высоких цифрах артериального давления. Назначают капельницы с Дексоном или Преднизолоном. На таблетированные формы переходят редко.
Препараты, направленные на восстановление проведения нервного импульса по волокнам — еще одно направление терапии. При длительном напряжении мышц нарушается питание всех структур. В том числе, нервов.
Поэтому продолжительный спазм ведет к различным нарушениям чувствительности, а иногда и к расстройствам моторной деятельности вплоть до парезов (легких нарушений мышечного тонуса предплечий, плечей). Перед назначением средств этой группы необходима консультация невролога. Обычно используют препараты на основе тиоктовой кислоты, а также винпоцентин.
Сосудистые препараты применяют как вспомогательную терапию. Она позволяет несколько улучшить кровоток. Но следует с осторожностью назначать медикаменты этой группы по отношению к пожилым лицам и тем, у кого в анамнезе есть нарушения ритма сердца. Применяют Актовегин, Пентоксифиллин и другие аналоги.
Физиопроцедуры
В острый период при выраженном болевом синдроме использование физиотерапии не показано. Напротив, их использование может усугубить ситуацию и усилить мышечный спазм.
По мере стихания клинических проявлений можно назначать электрофорез, а также гальванизацию. Это и воздействие токов, и более быстрое, адресное проведение лекарств к месту патологического очага.
В перспективе возможно использование дарсонвализации, а также электростимуляции. При наличии невротического компонента назначают электросон, а также контрастный душ и гидромассаж.
Среди лечебных механизмов физиотерапевтических процедур на первом месте устранение мышечного спазма. Поэтому они могут даже ликвидировать судорожный синдром. Стимулирующие же методики улучшают кровоток, укрепляя сосудистую стенку. В итоге подкрепляется обезболивающее действие медикаментозных препаратов.
Расслабляющие приемы
На этапе выраженной боли недопустимы агрессивные массажные методики. Они только усилят спазм мышечных волокон и усугубят болевые ощущения. Допускается легкий самомассаж и плавные поглаживающие массажные движения.
Массаж и самомассаж мышц
Движения допускаются не только в регионе шеи. Они могут спускаться на предплечья и мышцы туловища. Агрессивные движения, а также любые движения, вызывающие боль, крайне нежелательны.
Мышцы шеи (анатомия, таблица основных функций, которые она предусматривает, дает возможность оценить степень риска в этих группах) довольно капризны. Важно очень осторожно касаться их, чтобы не вызвать коллапс, дотронувшись до сосудисто-нервного пучка. Выполнять массаж можно как одной, так и двумя руками.
Касаются кожи как ладонями, так и осторожно пальцами. Допустимы легкие “пощипывания”, “переминания”, “поглаживания”. По мере переносимости разрешаются надавливания, но не через боль.
Среди допустимых областей, где можно делать массаж и самомассаж, такие регионы, как спина, грудная клетка, живот. При наличии невротического компонента не лишним будет расслабляющий массаж лица.
Гимнастика
Выполнение упражнений советуют как только стихла боль. Кроме того, гимнастику можно делать потом и в рамках профилактики.
Для этого рекомендуется дважды, трижды в неделю, а то и чаще, прибегать к комплексам несложных упражнений. Лучше их индивидуально разрабатывать с доктором ЛФК.
Лечение в домашних условиях
Мышцы шеи (анатомия, таблица данных представляет аналитику для необходимости иммобилизации) нуждаются в покое. До момента обращения к доктору рекомендуется пользоваться воротником Шайнца. Эта мера необходима для ограничения подвижности шеи.
В домашних условиях также можно использовать аппликатор Кузнецова. Но предварительно следует посоветоваться с доктором о том, как долго и каким образом это лучше выполнять.
Причины и симптомы растяжения мышц шеи
Растяжение сегодня считается второй по частоте встречаемости среди всех травм шейной области. Лидирующую позицию занимает ушиб. Растяжение относится к болезненным травмам. Поэтому его нужно адекватно и своевременно лечить.
Суть травмы сводится к тому, что при непомерно большой нагрузке на мышечные массивы шеи волокна их перенапрягаются и могут перерастягиваться. Это травматично для них в целом.
Поэтому некоторые из них могут даже повредиться и надорваться или порваться. Может скапливаться кровь и лимфа, которые впоследствии без лечения могут стать причиной выраженного воспаления и даже нагноения при присоединении гноеродной инфекции.
Каков механизм травмы:
- чрезмерная физическая нагрузка;
- длительное антифизиологическое положение головы и шеи;
- ДТП;
- падение;
- удар;
- вывихи и подвывихи в шейном отделе позвоночника;
- выполнение спортивных упражнений без разминочных упражнений.
Мышцы шеи могут повреждаться не только во время травмы. Различают также провоцирующие факторы. К ним травматологи и нейрохирурги относят наличие имеющихся проблем с шеей. Это фиброималгия, спондилоатроз, хондроз и наличие различных по размеру грыж в межпозвоночных дисках.
Среди симптомов на первый план выходит боль в шее. Она, как правило, односторонняя. При этом выраженность зависит от площади поражения, силы удара и целостности мышечных волокон. Пациенту тяжело совершать различные движения. Особенно трудно даются наклоны и повороты. Поэтому, чтобы повернуть голову, приходится двигаться всем корпусом.
Внешне область растяжения может быть отечной. Иногда видны гематомы. При пальпации они болезненные. Кожа может быть на первых порах покрасневшей и горячей. Это воспалительная реакция.
Мышцы рассматриваемой области спазмируются, поэтому при прощупывании могут быть резко болезненными. В местах прикрепления можно обнаружить максимально выраженные боли.
Лечение
При растяжениях следует незамедлительно обратиться к травматологу. Ведь неизвестно без снимка и очного осмотра врача, что же на самом деле случилось.
На этапе первой помощи можно приложить холод или лед на область поражения. Если есть воротник Шайнца, то с его помощью шее придают неподвижность, увеличивая расстояние между позвонками и минимизируя при этом дальнейшую травматизацию.
Медикаментозная терапия
Среди лекарственных средств наибольшей эффективностью при растяжениях обладают нестероидные противовоспалительные препараты. Описываемая травма сопровождается выраженным болевым синдромом. Поэтому предпочтение отдают средствам с наиболее выраженным обезболивающим и противовоспалительным эффектом. Это Кеторол и Нимесил.
Подходит для лечения растяжений ступенчатый подход: сначала — инъекции препаратов, а потом плавный переход на таблетки или суспензии, порошки. Кеторол вводится в мышцу при усилении болей, а дважды в сутки можно использовать Диклофенак. По мере стихания боли инъекции заменяют на таблетки Ибупрофена или Мелоксикама.
Важно помнить о защите желудка, ведь все указанные выше препараты ослабляют барьер слизистой оболочки органов ЖКТ, в разы увеличивая вероятность развития дефектов: эрозий и даже язв. Для этого используется Разо, Омез или Эманера. Все НПВС применяют только после приема пищи, а не на голодный желудок.
Параллельно можно использовать НПВС местно. Это мази, гели и крема на основе нестероидных противовоспалительных компонентов. Втирать в область шеи их следует осторожно, без агрессивных массажных движений. Только легкие растирающие.
Неплохо помогают комплексные препараты. Так, гель Индовазин, сочетает в себе не только НПВС (индометацин), но и венотоник Троксерутин. Средство хорошо ликвидирует явления воспаления в месте растяжения и устраняет сформированные и формирующиеся гематомы.
С этой целью могут назначать гепариновую мазь и Лиотон гель. С осторожностью для лиц, получающих Варфарин и другие антикоагулянты и антиагреганты.
Как только острый болевой синдром утих, можно использовать согревающий эффект. Он позволит улучшить трофику, ускорить обменные процессы и стимулировать кровоток. Среди эффективных средств Випросал и Наятокс.