Воспаление места укола фото

На чтение 5 мин. Просмотров 2k.
При внутримышечном введении лекарственных средств у многих пациентов развивается осложнение — абсцесс после укола. Под этим термином принято понимать возникновение гнойного воспаления, которое сопровождается расплавлением мягких тканей. Такой процесс вызывает неприятные ощущения, в том числе боль и жжение.
Причины
В медицине выделяют несколько причин, по которым возникает воспаление в месте инъекции. В большинстве случаев патология связана с попаданием инфекции в рану. Есть 3 пути проникновения патологических микроорганизмов:
- плохо обработанные руки медсестры;
- недостаточно хорошо обработанная рабочая зона (кожа пациента вокруг места инъекции);
- через нестерильную вату, шприц или лекарство.

Несоблюдение правил антисептики — не единственная причина, по которой в тканях может возникнуть нагноение:
- Ошибочное введение препарата. Такие побочные эффекты возникают, если в мышцу вводят лекарство, предназначенное для другого способа введения (например, внутривенного).
- Недостаточно длинная игла (например, инсулиновая). В таких случаях игла не достигает мышечного слоя.
- Многократные инъекции в одну область. Часто абсцессы возникают у пациентов, проходящих длительный курс лечения.
- Попадание в кровеносный сосуд. Если игла повреждает стенку сосуда, в этой зоне образуется гематома больших размеров.
- Занесение инфекции самим пациентом. Часто это происходит при расчесывании места инъекции рукой.
- Большой слой подкожной клетчатки. Согласно статистике, воспаление в мягких тканях после уколов возникают у полных людей.
- Низкий иммунитет у пациентов. В группу риска попадают пожилые люди и те, которые страдают иммунодефицитом.
- Наличие дерматологических гнойных инфекций.
Как выглядит гнойник
Нужно знать, как выглядит нагноение, так как своевременное обращение к врачу поможет пациенту избежать распространения инфекции.

Внешний вид кожи и мягких тканей в месте укола может различаться в зависимости от того, насколько глубоко расположено нагноение. Чем глубже абсцесс, тем меньше будет внешних признаков.
Постинъекционное воспаление характеризуется следующими местными симптомами:
- припухлость;
- выраженное покраснение в месте укола;
- вокруг инфильтрата повышается температура кожи и мягких тканей;
- при пальпации можно обнаружить уплотнение в тканях;
- болезненные ощущения в месте инъекции.
Помимо этих признаков, существует ряд общих симптомов:
- полное отсутствие аппетита;
- сильная слабость и быстрая утомляемость;
- высокая температура тела (чаще всего она достигает показателя 39-40°C);
- усиленное потоотделение.
Такие симптомы после укола в ягодичную мышцу, бедро или предплечье возникают не сразу, а только в случае отсутствия лечения появляющихся постинъекционных уплотнений.
Диагностика
В большинстве случаев врачу удается диагностировать абсцесс от укола на ягодице на основе жалоб пациента и осмотра больной области. Однако для назначения терапии этих данных недостаточно. Доктор назначает ряд лабораторных исследований:
- общий анализ крови (он должен подтвердить наличие воспаления повышенным показателем СОЭ);
- общий анализ мочи;
- биохимия крови;
- посев для определения возбудителя инфекции.

При наличии хронического воспаления требуется проведение УЗИ, компьютерной томографии и МРТ.
Какие по Вашему мнению наиболее важные факторы при выборе медицинского учреждения?
Чем лечить абсцесс
Перед тем как лечить абсцесс после уколов, следует обратиться к врачу. Правильно подобранные лекарства помогут избавиться от выраженных симптомов максимально быстро и без последствий.
При многих показаниях рекомендуется хирургическое удаление гнойника на ягодице. Это несложная процедура, в ходе которой хирург делает разрез в области нагноения. Из раны удаляют гной и отмершие ткани. После тщательной обработки антибактериальными составами на эту область накладывают швы и стерильную повязку.

Если абсцесс локализуется неглубоко, то операцию проводят под местным обезболиванием. При глубоком воспалении требуется общий наркоз.
В послеоперационный период пациенту назначают медикаментозное лечение для предотвращения осложнения.
Медикаменты
В некоторых случаях абсцесс вскрывается сам. При таких показаниях врач выписывает медикаментозное лечение абсцесса после укола.
Для устранения гноя из раны и ускоренного заживления рекомендуют использовать Гепариновую мазь и линимент Вишневского. Небольшое количество средства помещают на стерильную повязку и прикладывают к пораженной области.

Для дополнительной обработки назначается промывание раны перекисью водорода.
Если пациент обратился в клинику на стадии инфильтрации (когда уплотнения от уколов появились, но гнойного воспаления еще нет), вылечить нарыв можно с помощью лекарств. Терапия включает в себя прием следующих средств:
- антибиотики для устранения болезнетворной микрофлоры — врачи часто назначают Амоксициллин и Тетрациклин;
- жаропонижающие лекарства — Нурофен или Парацетамол;
- обезболивающие препараты — Анальгин или Нимесил.
Народные средства
Чтобы устранить последствия инъекций в домашних условиях, можно добавить к основному лечению народные рецепты:
- Нанесение йодной сетки на область уплотнения. Делать это нужно 2 раза в день (с утра и перед сном).
- Прикладывание капустного листа на воспаление в месте укола. Свежий лист отделяют от кочана, делают несколько мелких надрезов для выделения сока и прикладывают на несколько часов к больной зоне.
Как избежать нагноения и возможных осложнений
Внутримышечные инъекции не будут вызывать осложнений, если будут выполнены все рекомендации докторов:
- Во время процедуры необходимо строго соблюдать правила антисептики.
- Пациенту необходимо следить за гигиеной во избежание попадания бактерий в ранку. Чесать зону инъекций не рекомендуется.
- После манипуляции больное место нужно слегка массировать Это поможет избежать застойных явлений в тканях.
Если появилось уплотнение (инфильтрат), следует как можно скорее начать лечение. При таком подходе риск развития абсцесса ягодицы после укола сокращается.
Постинъекционный абсцесс является одним из осложнений внутримышечной или внутривенной инъекции лекарственных средств. В классификации абсцессов он выделен в отдельную группу, имеет свои особенности течения и лечения.
Постинъекционный абсцесс характеризуется образованием воспалительного очага гнойного характера в месте проведенной инъекции с расплавлением тканей.
Причины постинъекционного абсцесса
Основной причиной абсцесса на месте укола является несоблюдение правил асептики и антисептики. Инфекционный агент может попасть в ткани человека тремя путями:
- через необработанные руки медицинского персонала;
- через расходные материалы (вата, шприц, лекарство);
- с кожи пациента, не обработанной в месте введения инъекции или после таковой
Нарушение правил безопасности на любом этапе инъекционного введения лекарства может привести к серьезным последствиям, из которых инфильтрат и абсцесс являются далеко не самыми серьезными.
Другие этиологические факторы
- Ошибочное введение лекарств
Введение лекарственного средства, предназначенного для внутривенного или подкожного введения, в ягодичную мышцу (рибоксина, хлористого кальция и др.). При подобном ошибочном введении препараты просто не успевают рассосаться или вовсе не рассасываются, формируя сначала асептический инфильтрат, а затем и инфекционный вследствие застоя жидкости в тканях.
- Нарушение техники проведения инъекции
Это использование короткой иглы (например, инсулиновых шприцов для внутримышечного введения), недостаточное введение иглы (на треть или наполовину), когда игла просто не доходит до мышечной ткани.
- Длительное введение раздражающих ткани лекарств (антибиотики, сульфат магния и др.).
- Большое количество инъекций в одну область, часто возникает при длительном курсе лечения
- Большой слой подкожной жировой клетчатки у людей с выраженным ожирением.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Занесение инфекции самим пациентом через руки: расчесывание места инъекции.
- Гнойные инфекции кожи
- Пролежни
- Снижение иммунитета у лиц с иммунодефицитом, пожилых пациентов
- Повышенный аллергостатус
- Аутоиммунные заболевания
Самые частые места возникновения постинъекционных абсцессов
Постинъекционный абсцесс ягодичной области является самым частым осложнением уколов, поскольку именно в эту область проводят большинство внутримышечных инъекций. Особенность данной области заключается в хорошо развитой жировой клетчатке, служащей идеальной средой для размножения попавших в нее микроорганизмов.
Вторым местом, где возникают постинъекционные абсцессы, является область бедра. Очень часто пациенты, которые вводят себе лекарство сами, выбирают переднюю или боковую поверхность бедра для инъекции. Нарушение правил асептики или техники введения приводит к абсцессам мягких тканей бедра.
Как выглядит абсцесс, симптомы воспаления
Выраженность симптоматики постинъекционного абсцесса зависит от глубины воспалительного процесса: чем он глубже, тем менее выражены видимые симптомы, но при надавливании человек ощущает значительную болезненность, которая несопоставима с внешним видом места инъекции.
Постинъекционный абсцесс в классическом течении проявляется всеми характерными симптомами воспалительного гнойного процесса, протекающего внутри организма:
Местные признаки абсцесса
- Покраснение кожи в месте укола
- Припухлость
- Болезненность при прикосновении к припухлости, при надавливании. В дальнейшем развивается болезненность вне прикосновений к коже
- Симптом флюктуации: пальцы накладывают на припухлость, при нажатии на кожу пальцами одной руки приподнимается ткань и пальцы на другой руке вследствие скопления жидкости в тканях
- Повышенная температура пораженной области (кожа горячая на ощупь)
- В запущенном случае — генерализация процесса с формированием внутренних и наружных свищей, распространяющих инфекцию.

Общие симптомы
- Общая слабость
- Повышение утомляемости
- Снижение работоспособности
- Повышение температуры тела (до 40С)
- Потливость
- Потеря аппетита
Абсцесс после укола даже в случае занесения инфекции формируется не сразу – гнойному расплавлению предшествует инфильтративная стадия. Своевременное лечение инфильтрата позволяет предотвратить образование гнойного очага. Выраженность общесоматических проявлений зависит от тяжести и распространенности гнойного процесса: чем они сильнее, тем большее количество токсических веществ попало в кровоток.
Особенности постинъекционных абсцессов и осложнения
Абсцесс после инъекции, как и другие виды абсцессов, отличается от прочих заболеваний гнойно-воспалительного характера наличием пиогенной мембраны или инфильтративной капсулы. Из самого названия становится понятно, что гнойный воспалительный процесс ограничен этой капсулой от окружающих тканей, что защищает последние от попадания инфекции. Но прогрессирование процесса приводит к накоплению большого количества гноя и прорыву капсулы. При этом гной проникает в ткани и межмышечные пространства, формируя обширную флегмону и свищевые ходы.
Осложнения — наиболее часто осложняется формированием обширной флегмоны. В тяжелых случаев возможно возникновение остеомиелита и сепсиса.
Диагностика
Как правило, диагноз устанавливается уже во время первого врачебного осмотра и на основании жалоб пациента. Для определения степени выраженности абсцесса проводится ряд исследований: общие анализы мочи и крови, биохимическое исследование крови, посев инфильтрата на микрофлору.
При хроническом течении патологии назначается УЗИ, позволяющее точно определить локализацию и масштабы воспалительного процесса. В сложных ситуациях, с вовлечением в процесс внутренних органов, проводится магнитно-резонансная томография или компьютерная томография тканей.
Лечение абсцесса после укола
Как лечить абсцесс после укола? Без вариантов, следует обратиться к врачу и как можно скорее. Мягкие ткани очень быстро расплавляются некротическими массами, увеличивая область распространения инфекции.
Хирургическое и местное лечение
Самым эффективным методом лечения является хирургическая некрэктомия с ферментативным некролизом, формированием первичного шва и вакуумной аспирацией гнойных масс через дренажи с последующим проточно-промывным дренированием. Заживление ран происходит в 3 раза быстрее, нежели при открытом ведении.
Проточно-промывное дренирование проводится с использованием протеолитических ферментов и гипохлорита натрия. Помимо непосредственной функции вымывания гноя из раны, данный способ служит профилактикой присоединения вторичной инфекции.
Используемая ранее открытая техника ведения раны без формирования первичного шва приводила к вторичному инфицированию у каждого третьего пациента с превалированием синегнойных палочек в отделяемом раны.
Абсцесс после уколов на ягодицах можно лечить путем пункции очага, однако в последнее время данный способ теряет актуальность ввиду частых осложнений в виде флегмон и гнойных затеков, а также перехода в хроническую стадию.
Общее лечение
Проводится с учетом тяжести абсцесса и этиологического возбудителя, высеянного из отделяемого раны. Применяются антибактериальные препараты широкого спектра с параллельной дезинтоксикационной и обезболивающей терапией. Только общее лечение не всегда дает желаемый результат и приводит к формированию обширных зон некротического поражения тканей, угрожает сепсисом. Еще древние говорили, что гной должен быть выпущен — в данном случае это правило является залогом успешного лечения.
Лечение на стадии формирования инфильтрата
- При возникновении инфильтрата следует прекратить введение лекарств в эту область и начать активное лечение формирующегося воспаления.
- Показано физиотерапевтическое лечение динамическими токами, проведение электрофореза гамма-глобулина и протеолитических ферментов в область воспаления.
- Инфильтрат наблюдается в динамике: если после 3-4 сеансов физиотерапии не происходит видимого уменьшения припухлости, остается боль, а на УЗИ обнаруживается жидкостное образование, переходят к хирургическому лечению, описанному выше.
Профилактика
Абсцесс ягодицы и другой области даже в случае успешного и быстрого лечения оставляет некрасивый рубец кожи с деформацией подкожного жирового слоя в виде ямки. Поэтому профилактика постинъекционных осложнений играет важнейшую роль:
- Соблюдение правил введения лекарственных средств. Это касается дозы, скорости введения, кратности и совместимости лекарств в одном шприце.
- Соблюдение техники выполнения инъекции: игла должна практически полностью погрузиться в мягкие ткани и достичь мышцу.
- Легкий массаж области инъекции для лучшего рассасывания препарата.
- Исключение введения лекарств в одну и ту же точку.
- Соблюдение правил асептики и антисептики: обработка рук персонала обеззараживающими составами, обработка кожи в зоне инъекции до и после укола антисептиком, использование одноразовых, стерильных расходных материалов.
- Правильное определение топографических точек для введения иглы. Сложность представляет введение инъекций людям с выраженным ожирением, у которых наружно-верхний квадрант представляет собой зону подкожного жира. В таком случае выбирают другое место для укола.
Постинъекционный абсцесс – одно из распространенных осложнений внутривенной или внутримышечной инъекции лекарственных препаратов. Он занимает отдельную группу в классификации абсцессов, имеет характерные особенности течения, профилактики и лечения. При постинъекционном абсцессе возникает образование воспалительного гнойного очага в месте введения инъекции с поражением тканей. Часто люди путают понятие абсцесса и флегмоны. При флегмоне гнойно-воспалительный процесс обширный, в то время когда при абсцессе он локализован и ограничен от окружающих тканей, не пораженных инфекцией.

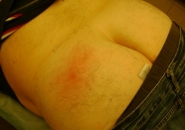
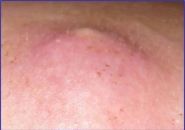
Абсцесс после укола фото
Причины постинъекционного абсцесса
Главная причина абсцесса на месте укола – это несоблюдение правил антисептики и асептики. Можно насчитать три пути, через которые инфекционный агент проникает в ткани человека:
Через необработанные руки медицинских работников.
Через расходные медицинские материалы (лекарство, шприц, вата).
С кожи больного, которая не была должным образом обработана до или после проведения инъекции.
Вследствие нарушения правил безопасности на любой стадии введения инъекционного препарата могут возникнуть серьезные последствия, среди которых абсцесс и инфильтрат далеко не самые серьезные.
Другие этиологические факторы:
- Ошибки при введении лекарств.
Введение лекарственного препарата, которое предназначено для подкожного или внутривенного использования в ягодичную мышцу (хлористого кальция, рибоксина и др.). При таком ошибочном введении лекарства просто не успевают полностью рассосаться или вообще не рассасываются. Таким образом, они сначала формируют асептический инфильтрат, а вследствие застоя в тканях жидкости – инфекционный инфильтрат.
- Нарушение техники выполнения инъекции.
Сюда относят применение короткой иглы (например, когда для внутримышечного введения используют инсулиновые шприцы), недостаточное проникновение иглы при инъекции (наполовину или на треть), когда игла попросту не достает до мышечной ткани.
Введение большого количества инъекций в одну область часто наблюдается при длительном лечении пациента.
Продолжительное введение лекарственных препаратов, раздражающих ткани (сульфат магния, антибиотики и др.).
При большом слое подкожных жировых клеток у людей, склонных к ожирению.
Попадание иглой в кровеносный сосуд, вследствие чего формируется значительная гематома.
Гнойные кожные инфекции.
Занесение инфекции через руки самим пациентом, расчесывание места укола.
Пролежни.
Аутоиммунные заболевания.
Повышенный аллергостатус.
Снижение иммунитета у пожилых пациентов и лиц с иммунодефицитом.
Как проводится общее лечение
При общем лечении учитывается тяжесть абсцесса и этиологический возбудитель, высеянный из отделяемой раны. Для заживления применяются различные антибактериальные препараты с параллельной обезболивающей и антибактериальной терапией. Однако использование общего лечения не всегда гарантирует положительный результат и может привести к образованию обширных областей некротического поражения тканей, что в свою очередь угрожает сепсисом. С давних времен говорили, что гной необходимо выпускать наружу. Это правило справедливо и для настоящего времени и способствует успешному лечению постинъекционного абсцесса.
Лечение на этапе образования инфильтрата
При формировании инфильтрата необходимо прекратить введение инъекционных лекарств в эту область и начать лечение возникающего воспаления.
Рекомендовано использование физиотерапевтического лечения динамическими токами, проведение электрофореза гамма-глобулина и введение в область воспаления протеолитических ферментов.
Необходимо наблюдать за динамикой развития инфильтрата: если спустя 3-4 сеанса не видно уменьшения припухлости, остаются болезненные ощущения, а на УЗИ обнаруживают жидкостное образование, пациента переводят на хирургическое лечение, особенности которого описаны выше.
Где чаще всего возникают постинъекционные абсцессы?
Постинъекционный абсцесс в области ягодиц – самое распространенное осложнение после уколов, поскольку именно в это место делают большую часть внутримышечных инъекций. Данная область особенна тем, что в ней хорошо развита жировая клетчатка, которая является идеальной средой для размножения микроорганизмов, попавших в нее.
Второе место, где распространены постинъекционные абсцессы, – область бедра. Часто пациенты, которые предпочитают сами вводить себе лекарство, выбирают местом для инъекции боковую или переднюю поверхность бедра.
Внешнее проявление абсцесса, симптомы воспаления
При постинъекционном абсцессе выраженность симптоматики зависит от глубины протекания воспалительного процесса: чем она больше, тем менее видны снаружи симптомы, однако при надавливании пациент ощущает сильную боль. Поэтому определить визуально воспалительный процесс в мышечных тканях можно не всегда.
В классическом течении постинъекционный абсцесс имеет все характерные симптомы гнойного воспалительного процесса, который протекает внутри организма.
Местные признаки абсцесса | Общие симптомы |
|
|
Даже при занесении инфекции абсцесс после укола образуется не сразу – перед гнойным расплавлением протекает инфильтративная стадия. Если заняться своевременным лечением инфильтрата, можно предотвратить формирование гнойного очага.
Выраженность симптомов зависит от распространенности и тяжести гнойного процесса: чем сильнее общесоматические проявления – тем большее число токсических компонентов попало в систему кровообращения.
Осложнения и особенности постинъекционных абсцессов
Абсцесс после укола, по аналогии с другими разновидностями абсцессов, отличается от иных гнойно-воспалительных заболеваний наличием инфильтративной капсулы или пиогенной мембраны. Из названия становится понятно, что воспалительный процесс локализован в этой капсуле и ограничен от окружающих тканей, благодаря чему инфекция не распространяется далее. Но при запущенном гнойно-воспалительном процессе скапливается большое количество гноя, что приводит к прорыву капсулы. При этом наблюдается проникновение гноя в межмышечные пространства и ткани мышц с формированием обширной флегмоны и свищевых ходов.
Наиболее распространенной формой осложнений является образование обширной флегмоны. В более тяжелых случаях возможно возникновение сепсиса и остеомиелита.
Диагностика
Обычно врач ставит диагноз на основании жалоб пациента на первом медицинском осмотре. Чтобы определить степень выраженности абсцесса, проводят ряд исследований: общие анализы крови и мочи, посев на микрофлору инфильтрата, биохимическое исследование мочи.
При хроническом протекании патологии пациенту назначается прохождение УЗИ, с помощью чего можно легко определить масштабы и локализацию воспалительного процесса. В тяжелых случаях с поражением гнойным процессом внутренних органов проводят компьютерную или магнитно-резонансную томографию тканей.
Как лечится абсцесс после укола?
Что нужно делать, чтобы вылечить абсцесс после инъекции? Нужно отметить, что самолечение не вариант, необходимо незамедлительно обратиться к врачу. Мягкие ткани под воздействием некротических масс быстро расплавляются, из-за чего увеличивается область распространения гнойной инфекции.
Местное и хирургическое лечение
Самый эффективный метод лечения постинъекционного абсцесса – это хирургическая некрэтомия с формированием первичного шва, ферментативным некролизом, вакуумной аспирацией гнойной массы через дренажи с последующим использованием проточно-промывного дренирования. Заживление ран будет протекать в 3 раза быстрее, чем при открытом ведении лечения.
При проточно-промывном дренировании используют протеолитические ферменты и гипохлорит натрия. Кроме непосредственного вымывания из раны гнойных масс, этот способ является профилактическим и препятствует присоединению вторичной инфекции.
Ранее используемая открытая техника обработки раны без образования первичного шва приводила к повторному инфицированию каждого третьего пациента. В отделяемом слое раны превалировали синегнойные палочки.
Лечение абсцесса после укола на ягодицах можно проводить путем пункции очага, но данный способ на сегодняшний день теряет актуальность ввиду влечения за собой частых осложнений в форме гнойных затеков и флегмон, а также перехода в хроническую стадию.
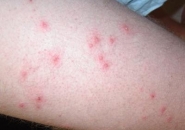
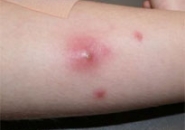

Абсцесс после укола фото
Профилактика
В случае быстрого и успешного лечения абсцесса после укола на коже человека остается некрасивый рубец, под которым деформируется подкожный жировой слой и образуется ямка. Поэтому важнейшую роль играет профилактика постинъекционных осложнений:
Соблюдение строгих правил введения лекарственных препаратов. Это касается скорости введения, дозы, совместимости лекарств и их кратности в одном шприце.
Соблюдение техники проведения укола: игла должна полностью проникнуть в мягкие ткани и достичь мышцы.
После инъекции нужно делать легкий расслабляющий массаж для лучшего рассасывания лекарства.
Нельзя вводить лекарства в одну и ту же точку.
Необходимо соблюдать правила антисептики и асептики: медицинский персонал должен обрабатывать руки обеззараживающими составами, также следует обрабатывать кожу антисептическим средством до и после укола, использовать одноразовые и стерильные расходные материалы.
Верное определение топографических точек для проведения инъекции. Это тяжело сделать при работе с пациентами, склонными к ожирению, у которых в верхнем наружном квадранте большой слой подкожного жира. В таком случае нужно искать другое место для введения укола.
При хирургическом лечении пациент нуждается в наблюдении врача в течение двух недель. Во многом прогноз выздоровления зависит от протекания сопутствующих заболеваний.
Мероприятия по реабилитации направлены на восстановление мышечной активности, кожных покровов и общей работоспособности.
