Воспаление между десен и щек

И у детей, и у взрослых к воспалению десен и мягких тканей, выстилающих полость рта, могут привести различные заболевания, связанные как с несоблюдением норм гигиены, так и с общим состоянием организма. Каждая патология характеризуется особой клинической картиной. От того, насколько своевременно и корректно будет поставлен диагноз, зависит длительность лечения.
Причины воспаления мягких тканей в ротовой полости
Воспаление слизистой оболочки десен, губ, языка, неба и щек могут спровоцировать следующие факторы:
- Несоблюдение правил гигиены. Как дефицит, так и избыток гигиенических процедур может привести к раздражению слизистых оболочек десен, щек, неба и языка. К таким же последствиям может привести неправильный выбор зубной щетки.
- Несоблюдение правил первичной обработки продуктов перед употреблением в пищу.
- Длительный прием медикаментозных препаратов, понижающих слюноотделение.
- Заболевания ЖКТ.
- Наличие глистов.
- Анемия.
- Инфекции.
- Травмы.
- Обезвоживание организма вследствие длительной диареи либо рвоты.
- ВИЧ-инфекция.
- Некачественно проведенное стоматологическое лечение.
- Гиповитаминоз.
- Курение.
- Опухоли во рту.
- Гормональные изменения в организме.
- Перенесенная химиотерапия.
Воспалительные заболевания слизистой оболочки полости рта: список с фото
Оральные инфекционные заболевания проявляются по-разному. Характер течения воспалительного процесса зависит от возбудителя патологии и локализации очага поражения.
Стоматит
Стоматитом называется воспаление мягких тканей в полости рта, которое возникает как реакция на инфекционного возбудителя на фоне снижения эффективности работы иммунной системы. Для стоматита характерно повышение слюноотделения, появление гнилостного запаха изо рта и образование язв, эрозий, афт на слизистой оболочке губ, щек, неба, языка. Заболевание не заразно.
Классификация стоматита включает 4 основных вида заболевания, каждое имеет различные клинические проявления:
- Бактериальный стоматит. Возникает вследствие поражения мягких тканей полости рта стрептококками и некоторыми другими бактериями. Сопровождается появлением на поверхности воспаленных тканей болезненных гнойничков, которые без должного лечения преобразуются в язвы.
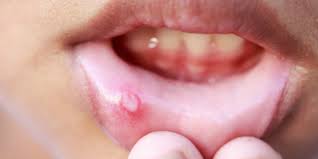
- Грибковый стоматит. Может развиться при длительном приеме антибиотиков либо на фоне нарушений в работе иммунитета. Основным симптомом недуга является рыхлый белый налет, покрывающий щеки, язык, небо, десны и губы. При удалении творожистых отложений появляются очаги покраснения, ранки и болезненные язвы.
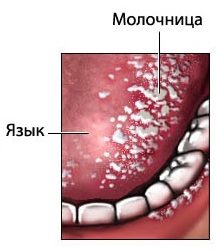
- Вирусный стоматит. Образуется при поражении слизистой оболочки ротовой полости вирусными патогенами, чаще всего – вирусом герпеса. Для герпетического стоматита характерно образование в очаге поражения мелких пузырьков с прозрачной жидкостью внутри.
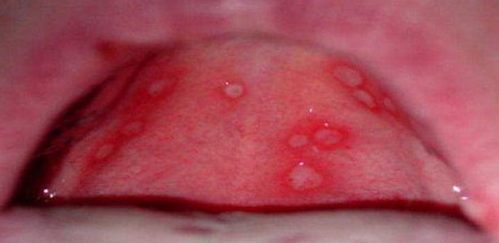
- Химический стоматит. Возникает при кислотных ожогах слизистой оболочки полости рта. Проявляется образованием грубых эрозивно-язвенных очагов поражения, деформирующих мягкие ткани, которые со временем покрываются рубцами.
Гингивит
Гингивит – воспаление десен. Целостность зубодесневого соединения при данной патологии не нарушается. Но если своевременно не вылечить гингивит, он преобразуется в пародонтит, сопровождающийся поражением альвеолярного отростка челюсти и приводящий к выпадению зубов.
Основной причиной возникновения гингивита является зубной камень, к повышенному образованию которого приводит недостаток гигиены и неправильный выбор гигиенических средств и принадлежностей. Поэтому первым этапом лечения заболевания является профессиональная чистка зубной эмали, после этого назначается консервативное лечение.
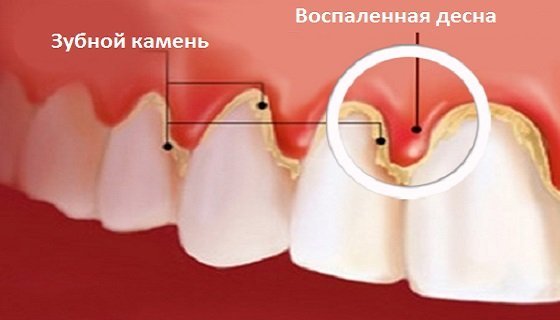
Фото: гингивит
Классификация видов гингивита:
- Катаральный (острый). Характеризуется сильным покраснением, раздражением и отечностью десен, образованием мягких и твердых отложений на зубной эмали. Во время чистки зубов проявляется кровоточивость десен.
- Хронический. Данная форма заболевания не вызывает дискомфорта, поэтому обнаружить ее может только стоматолог во время осмотра.
- Десквамативный. Проявляется выраженным покраснением и опусканием десны.
- Гиперпластический. Развивается вследствие эндокринных изменений в организме, которым подвержены беременные, подростки и пациенты с сахарным диабетом. Основными симптомами недуга являются отечность, зуд, кровоточивость десен, гнойные выделения, гнилостный запах изо рта.
- Простой маргинальный. Проявляется набуханием и гиперемией десен, дискомфорт возникает во время чистки зубов и приема пищи.
- Язвенный. Определяется по выраженному изъязвлению десен. Характеризуется сильным жжением и кровоточивостью десен.
- Атрофический. Является хронической формой гингивита, при которой сокращается объем десневой ткани.
- Острый некротизирующий. Развивается при бактериальном поражении десен на фоне сильного ослабления иммунитета. Взрослые подвержены заболеванию меньше, чем дети старше шести лет и подростки. Помимо болезненных ощущений, покрасневших отечных десен и некротического налета, для данной формы недуга характерны симптомы общей интоксикации: тошнота, слабость, головокружение.
Эрозии во рту
Эрозией называется дефектное повреждение эпителия слизистой оболочки, формирующееся при вскрытии пузырьков и разрушении папул в области щек, десен, языка и горла. Образованием эрозий сопровождаются не только многие заболевания ротовой полости, но и кожные, инфекционные и общесоматические патологии.
Постановка диагноза при эрозийном поражении десен, языка, щек, губ и неба проводится на основании лабораторных исследований. Классификация эрозивно-язвенных патологий очень сложна и требует от врача знаний во многих медицинских областях.
Чем лечить воспаление во рту
Независимо от того, по каким причинам воспаляются мягкие ткани десен и ротовой полости, лечатся они комплексно. В первую очередь врач назначает препараты для подавления инфекции – противовирусные либо антибактериальные. Самыми эффективными местными антибиотиками, применяемыми при стоматите, являются Метрогил и Хлоргексидин в виде растворов для полоскания рта.
Если бактериальная инфекция затронула весь организм, либо активность патогенной флоры очень высока, больному назначаются антибиотики для приема внутрь. Лечение антибактериальными таблетками должно сопровождаться приемом средств для восстановления микрофлоры: Линекс, Бифидум.
Если заболевание вызвано вирусом, пациенту назначаются противовирусные препараты в таблетках или мазях. В зависимости от вида возбудителя терапевтический курс может включать прием Ацикловира, применение Оксолиновой либо Бонафтоновой мази.
Вторая группа медикаментов, задействуемых для лечения воспалительных заболеваний полости рта, представлена антисептиками с выраженным противомикробным эффектом. Они необходимы для того, чтобы не допустить развития вторичной инфекции из-за большого количества патогенной микрофлоры в ротовой полости. Хорошо зарекомендовали себя гели Холисал, Актовегин и Камистад, а также таблетки для рассасывания с экстрактом эвкалипта.
Обезболивающие средства подбираются в зависимости от интенсивности и характера болевого синдрома и индивидуальной переносимости медикаментов. Взрослым пациентам чаще всего назначают:
- Анестезин для местного нанесения.
- Лидохор.
- Лидокаин в форме спрея.
- Гексорал.
Завершают комплекс медикаментов для лечения заболеваний слизистой оболочки полости рта лекарственные средства, способствующие заживлению ранок и эрозий. С этой целью используются не только медикаментозные препараты, но и народные средства, характеризующиеся заживляющим эффектом. Чтобы быстрее излечить воспаленные ткани ротовой полости, стоматологи рекомендуют делать каждые 2–3 часа аппликации и компрессы с масляными составами. Наибольшую эффективность показали:
- Спрей Прополис.
- Масляный раствор Каротолин.
- Облепиховое масло.
Нюансы лечения оральных инфекционных заболеваний
Помимо назначения лечебных препаратов, лечение воспаления мягких тканей в полости рта требует соблюдения целого списка рекомендаций.
Диета
Больному необходимо придерживаться правил лечебного питания и исключить из рациона пряную, перченную и жирную пищу, вызывающую раздражение слизистой оболочки полости рта и горла. Следует полностью отказаться от алкоголя и курения.
Воспаление мягких тканей в ротовой полости может являться симптомом ослабления защитных функций организма, поэтому необходимо включить в рацион продукты, способствующие укреплению иммунитета: обезжиренный творог, отварное мясо, фрукты с низким содержанием кислот. Помимо употребления богатых макро и микроэлементами продуктов, укреплению иммунных функций, быстрой регенерации клеток и скорейшему заживлению эрозий и язв способствует прием витаминных комплексов.
Отказ от приема пищи из-за боли недопустим, особенно при лечении пациентов младшего возраста. Если слизистая оболочка десен, языка, неба или щек сильно воспалена, и прием пищи причиняет невыносимый дискомфорт, нужно скорректировать меню и включить в него гомогенизированные продукты с нейтральным кислотным балансом.
Полоскание рта
Антибактериальные и содовые растворы, отвары целебных трав помогают снять боль и способствуют очищению и заживлению ран. Полоскание рта является неотъемлемой частью лечения воспаления во рту. Полоскать горло раствором, рекомендованным врачом, необходимо несколько раз в день.
Своевременный осмотр у стоматолога
При легких формах стоматита назначается амбулаторное лечение, но каждые два дня пациент должен посещать стоматолога для контроля за состоянием ротовой полости и своевременной коррекции схемы терапии.
Профилактика воспалительных процессов во рту
Чтобы предупредить воспаление слизистой оболочки полости рта, надо соблюдать меры предосторожности:
- Исключить из меню твердую пищу, которая может травмировать язык, щеки, небо и зубной пародонт.
- Обеспечить тщательную и регулярную чистку языка и зубов.
- Раз в 6 месяцев приходить к стоматологу для профилактического осмотра.
- Своевременно лечить стоматологические, эндокринные, неврологические и иные заболевания.
- Поддерживать иммунитет. Для этого нужно хорошо питаться, не переутомляться и регулярно высыпаться.
- Вовремя лечить болезни ЖКТ, которые могут стать причиной развития стоматита.
- Не принимать не одобренные врачом медикаменты. Некоторые препараты могут спровоцировать развитие стоматита, поэтому принимать лекарства бесконтрольно нельзя.
- Тщательно мыть продукты под проточной водой или подвергать их термической обработке.
Опухоль в ротовой полости — это явление, сигнализирующее о развитии серьезного воспалительного процесса. Чаще всего отечность возникает на фоне флюса, который сопровождается сильным болевым синдромом, а в отдельных случаях — повышением температуры тела. Если десна опухла, то это состояние требует грамотного терапевтического вмешательства. Самолечение допустимо только в тех случаях, когда пациент не имеет возможности срочно посетить зубного врача. Лечение опухоли в домашних условиях должно включать использование медикаментов в сочетании с народными средствами.
Возможные причины опухоли десен и щек из-за зубов
Многие люди не считают обязательным посетить врача, если щека или десна немного распухла. Пациенты обычно игнорируют это состояние и занимаются самолечением. Появление припухлости щеки или десны может быть вызвано несколькими причинами, диагностикой которых должен заниматься стоматолог:
- заболевания ротовой полости;
- последствия лечения зубов;
- болезни близлежащих органов и систем, например, патологическое состояние гайморовой пазухи.
Отек, сопровождающийся болью, возникает на фоне стоматологических заболеваний. Такие симптомы сигнализируют о протекании воспалительного процесса в ротовой полости, спровоцированном:
- Флюсом (рекомендуем прочитать: как снять опухоль и лечение флюса в домашних условиях ). Несвоевременное лечение пародонтоза и кариеса, а также инфицирование десенного кармана влечет за собой развитие гнойного воспалительного процесса в корне зуба (флюса) (рекомендуем прочитать: как быстро и в домашних условиях избавиться от кариеса?). Основным симптомом этого состояния является набухание щеки. Также у пациента при несвоевременном лечении может наблюдаться повышенная температура тела, ухудшение общего состояния, иногда болит голова.
- Воспалительным инфильтратом. Некачественное лечение корневых каналов может привести к серьезным последствиям, одним из которых является отек щеки. Как правило, у пациента сразу возникают неприятные болезненные ощущения, а через несколько дней в десне образуется гной и появляется припухлость (см. также: как в домашних условиях устранить гной, образовавшийся в десне и что делать, чтобы он не появился снова?).
- Неправильным ростом зуба мудрости. Если щека опухла, это может быть признаком патологии прорезывания «восьмерок» (подробнее в статье: что следует предпринять, если опухла щека после удаления зуба?). В области проблемного зуба у некоторых людей образуется капюшон, в который попадают остатки пищи. Поскольку восьмой зуб является труднодоступным для гигиены зубов, его практически невозможно тщательно вычистить. Частички еды вызывают раздражение слизистой, при этом у человека возникают боль и отек десны. Неправильный рост восьмого зуба способствует сильному травмированию десны и щеки, поэтому пациенту следует незамедлительно обратиться к хирургу, который сможет его удалить.
Что делать в домашних условиях?
Многие пациенты пытаются снять опухоль с десны и щеки в домашних условиях. Такие методы могут быть использованы только в случае невозможности срочно обратиться к стоматологу. Отек щеки — это явление, которое может быть симптомом серьезного патологического состояния, требуемого экстренного лечения или удаления зуба. Для облегчения симптоматики обычно используются как медикаментозные, так и народные средства.
Противоотечные, обезболивающие, жаропонижающие, антисептические и иные препараты
Применение тех или иных лекарственных препаратов зависит от симптоматики. Если пациента беспокоит только то, что у него напухла десна, ему следует запастись противоотечными и антисептическими средствами (рекомендуем прочитать: что делать в домашних условиях, если напухла десна возле зуба?). Боль устраняется обезболивающими препаратами. Если у пациента поднимается температура тела, ему необходимо принять еще и жаропонижающее средство.
Для того чтобы убрать отек, необходимо воспользоваться противоотечными медикаментами. Антисептические препараты используются для уничтожения инфекции или для предотвращения ее проникновения.
| Название препарата | Форма выпуска | Способ применения | ||
| Противоотечные средства | ||||
| Холисал | Гель | Полоску геля в 1 см необходимо втирать в десны или делать компрессы 1-2 раза в день | ||
| Диазолин | Таблетки | По 1-2 шт. 1-2 раза в сутки | ||
| Нимесил | Гранулы | 1 пакетик дважды в сутки после приема пищи | ||
| Траумель | Гель | 1 см геля наносить на проблемный участок не реже 2 раз в сутки | ||
| Лимфомиозот | Капли | 10 капель растворить в 10 мл жидкости и принимать по 3 раза в день | ||
| Супрастин | Таблетки | Суточная норма — 3-4 таблетки | ||
| Антисептические препараты | ||||
| Мирамистин | Раствор | Компрессы или промывания пародонтальных карманов в течение 15 минут | ||
| Хлоргексидин | Пессарии | 1 пессарий 1-2 раза в сутки | ||
| Ротокан | Раствор для полоскания | Раствор соединяется с 200 мл воды в пропорции 1:10 | ||
| Бетадин | Раствор для полоскания | Раствор смешивается с 1 ст. воды в соотношении 1:5 | ||
Если у пациента поднялась температура тела, ему следует принять жаропонижающие препараты — Парацетамол, Анальгин, Ибупрофен (рекомендуем прочитать: что делать, если после удаления зуба мудрости поднялась температура?). Обезболивающие средства необходимы для устранения болевого синдрома при отечности десны или щеки.
Снять боль помогут:
- Кетонал — по 1 таблетке 2 раза в день;
- Дексалгин — по 1 таблетке 3 раза в сутки;
- суспензия Ибуфен — по 200-400 мг 3 раза в день.
Применение указанных медикаментозных средств должно осуществляться самостоятельно только в экстренных случаях, когда посещение стоматолога невозможно. Самолечение без осмотра врача и постановки диагноза может привести к тяжелым последствиям, вплоть до удаления зуба (рекомендуем прочитать: что делать, если зуб мудрости растет болезненно?).
Народные средства
При невозможности посетить врача пациенты с опухолью могут использовать народные средства для того, чтобы на время снять отек и облегчить боль (рекомендуем прочитать: как можно в домашних условиях самому себе и без боли вырвать зуб?). К числу безопасных и эффективных методов относятся полоскания:
- Водным раствором соды и соли. Оба компонента являются антисептиками, они способствуют оттоку гноя и избавляют от отечности. В средство можно добавить несколько капель йода.
- 3%-ным раствором перекиси водорода. Лекарство необходимо смешать с водой в равных пропорциях.
- Отваром из шалфея, зверобоя и ромашки, обладающим антисептическим действием. Для его приготовления можно использовать как спиртовой раствор, так сушеные травы. Календула способствует оттоку гноя, шалфей и зверобой обладают регенерирующими свойствами. При использовании спиртового настоя на стакан воды требуется 30-40 капель лекарства.
- Настоем из крапивы, аира, шалфея и коры дуба. Все травы смешиваются в равных пропорциях, заливаются кипятком и настаиваются на протяжении 1-2 часов.
- Отваром из спорыша и подорожника (2 ст.л. трав на 0,5 л воды). Максимально допустимая дневная доза — составляет 200 г.
Полоскания следует проводить каждые 3-4 часа. Также эффективны компрессы:
- из льда — необходимо делать несколько раз в день;
- из прополиса — помогают снять зубную опухоль при прикладывании к внутренней стороне десны или щеки;
- из кашицы алое — наносить на пораженную область не более чем на 2 часа.
Что категорически нельзя делать, если опухли десны и щеки от зуба?
К числу неэффективных и иногда опасных методов избавления от опухоли относятся:
- завязывание шерстяной нитки красного цвета на противоположную больному зубу руку;
- использование самокрутки из «кошачьей лапки»;
- прикладывание сала на внутреннюю сторону щеки;
- смазывание десен березовым дегтем или пастой из хрена и редьки;
- применение мази Вишневского;
- накладывание теплых компрессов или тугой повязки;
- злоупотребление антибактериальными и обезболивающими лекарственными препаратами.
Утром вы обнаружили, что у вас опухла щека но зуб не болит. Как снять опухоль и разобраться в причинах подобного недуга поможет эта статья. Прежде чем снимать отечность, крайне важно правильно определить корень проблемы. Вздутие щеки может быть симптомом различных серьезных заболеваний.
Причины отека щеки
Условно можно выделить три категории причин возникновения отека щеки:
- Воспаление, связанное с заболеваниями ротовой полости
- Последствия лечения у дантиста
- Симптом других заболеваний в организме человека
Воспаление, связанное с заболеваниями ротовой полости
Наиболее часто встречаемые жалобы пациентов на опухоль щеки, как правило, связаны с заболеваниями зубов.

Рассмотрим возможные варианты:
- Воспалительный инфильтрат. Весьма серьезная проблема, пренебрегая которой, вы можете получить абсцесс или флегмон. При этом мягкие ткани в результате гибнут, собирается гной, который может попасть в кровеносную систему и привести к смертельному исходу. Причина возникновения подобного недуга контактное распространение инфекции (плохое лечение зубных каналов, следствие пульпита или апикального периодонтита). Основной симптом – ноющая зубная боль за пару дней до возникновения отека. Что делать в подобной ситуации знает только врач, самостоятельное лечение не возможно.
- Гингивит. Воспаление десен без нарушения целостности зубодесневого соединения. При отсутствии лечения гингивит может прогрессировать в деструктивную форму заболеваний пародонта — пародонтит. Клиническая картина гингивита – опухлость щеки без боли, неприятный запах изо рта, возможно кровотечение десен. При обнаружении необходимо сразу начинать лечение, назначенное специалистом.
- Пародонто́з – системное поражение околозубной ткани (пародонта). Встречается относительно редко, не чаще чем у 1—8 % пациентов, в основном у людей преклонного возраста. Десна с возрастом кровоточат и теряют свою структуру, становятся все более незащищенными перед инфекцией. Болезненные ощущения, как правило, отсутствуют. Лечение возможно только хирургическим путем (удаление зубов), с дальнейшей установкой протезов.
- Рост зуба мудрости. Возникновение опухоли говорит о неправильном росте «восьмерки» и наличии воспалительных процессов, возможно образование гноя. Воспаление может развиваться вследствие механического повреждения уже прорезавшегося зуба или из-за вспухшей слизистой над коронкой зуба. Необходимо обращение к стоматологу, чтобы решить эту проблему.
Последствия лечения у дантиста
Часто после посещения дантиста у пациентов появляется вопрос почему опухла щека, но зуб не болит? Ниже приведены возможные варианты ответа.
- Аллергия. Реакция организма на используемый стоматологический материал. Необходимо поставить в известность вашего лечащего врача, он установит причину и проведет замену аллергена.
- Некачественное удаление зубного нерва. Если в процессе пломбирования, нерв удалили не до конца, то может распухнуть щека. Повторного посещения стоматолога не избежать.
- Осложнение после удаления зуба. Отечность щеки допустимая реакция после операции по удалению, но необходимо выполнять предписанный врачом режим (исключить горячую и раздражающую пищу). Для облегчения состояния можно прикладывать холодный компресс, без переохлаждения щеки.
- После разреза десны. Воспаление десневой ткани возможно после лечения зубов, как правило, после дезинфицирующих полосканий проходит самостоятельно.

Симптом других заболеваний в организме человека
Если у стоматолога вы были давно и зубной боли у вас нет, то причиной опухоли щек могут быть заболевания не связанные с ротовой полостью.
Такие, как:
- Банальная травма. Щека может опухнуть после сильного удара или укуса насекомого. Для снятия воспаление приложите холодный компресс, если размеры отека не уменьшаются, а напротив, увеличиваются, то необходимо на осмотр к травматологу.
- Сбой в работе внутренних органов. Отек – не что иное, как скопление жидкости в мягких тканях. Сам по себе он свидетельствует о нарушении в работе мочевыделительной системе, это может быть связано с неполадками печени или даже сердца. Двусторонняя припухлость основной признак серьезных проблем. Необходима экстренная медицинская помощь.
- Неврологические болезни. Кроме изменения формы щеки, присутствует боль в горле, заложенность ушей, возможна температура. Как правило, подобный отек появляется у людей со слабой функцией щитовидной железы или яичников. Причин возникновения очень много. Невролог сможет правильно поставить диагноз, определит причину и назначит экстренную терапию. Самолечение способно привести к плачевным последствиям.
- Вирусная инфекция. Наиболее часто встречается у детей, как правило, воспаляются лимфоузлы. Основной симптом длительная высокая температура. Необходимо пройти курс лечения антибиотиками и противовоспалительными средствами. Без консультации врача не приступайте к лечению!
- Киста на сальной железе. Безболезненную припухлость на лице может вызвать новообразовавшаяся киста. Появляется из-за выделения кожного сала. Быстро увеличивается в размерах. Хирургическая операция единственная мера борьбы с кистой.
Лечим дома
Правильный диагноз и компетентное лечение вам сможет подсказать только специалист! Не откладывайте визит к стоматологу. Народные способы лечения помогут обрести временное облегчение, но не отменят суть проблемы.
Прогревать опухшую щеку запрещено категорически! Перед посещением зубного врача не стоит принимать обезболивающие средства, тогда диагноз будет сложнее поставить.
Что делать если опухла десна, но зуб не болит:
- Полоскание солью или содой. Наиболее распространённый способ борьбы с бактериями ротовой полости. Для большего антисептического эффекта можно добавить пару капель йода. Процедуру полоскания проводить каждые 4 часа.
- Компресс из алоэ или каланхоэ. Ватный тампон смочить соком одного из растений и приложить к припухлой десне, смывать нет необходимости.
- Полоскание противовоспалительными травами. На 1 литр кипятка необходимо около 150 грамм сбора трав (шалфея, коры дуба, зверобоя), взятых в равных количествах. Если вы отдаёте предпочтение медикаментозному лечению, то врачи рекомендую полоскать рот хлоргексидином.
- Ротовые ванночки из настойки прополиса. Необходимо использовать только водную настойку, чтобы не повредить слизистую рота. Сухой прополис (предварительно размятый) тоже подойдёт. Небольшую порцию необходимо нанести на воспаленное место с обратной стороны щеки, длительность процедуры – 30 минут

К сожалению, заболеть может каждый, но в ваших силах сохранить здоровье как можно дольше. Во избежание заболеваний ротовой полости рекомендуется посещать стоматолога один раз в год, соблюдать нормы гигиены. Для восстановления защитные функции организма сбалансируйте свое питание, укрепите иммунитет и будьте всегда в хорошем настроении.
Загрузка…
